Дарсонваль с чем использовать
Пять процедур на приеме ЛОР-врача, которые, как правило, вам не нужны
Почему доказательные ЛОР-врачи не рекомендуют «кукушку», промывание миндалин и мазки на флору? Давайте разберемся вместе.
Промывание лакун небных миндалин
Рекомендуется врачами при хроническом тонзиллите, в том числе для профилактики обострений заболевания. Может проводиться шприцем со специальной насадкой — канюлей или вакуумным методом.
Небные миндалины представляют собой скопления лимфоидной ткани в глотке, их важной анатомической особенностью являются крипты. Крипты — это ветвящиеся углубления в миндалинах, благодаря которым увеличивается площадь соприкосновения лимфоидной ткани с инфекционными агентами и, как следствие, быстрее осуществляется иммунный ответ.
В криптах также образуются тонзиллолиты — казеозные пробки, представляющие собой плотные образования, состоящие из слущенного эпителия и остатков пищи. Обычно пробки мелкие и выводятся сами, для человека этот процесс протекает незаметно. В ряде случаев пробки задерживаются в криптах, а когда к ним присоединяются бактерии и лейкоциты, они увеличиваются в размерах и становятся более плотными. С наличием тонзиллолитов связывают ощущение дискомфорта в горле, першение, рефлекторный кашель и очень редко, лишь в 3% случаев — галитоз (неприятный запах изо рта). Среди нормальной микрофлоры крипт отдельно выделяются анаэробы, вырабатывающие летучие соединения серы, именно из-за них пробка приобретает характерный неприятный запах.
Считается, что у казеозных пробок нет негативного влияния на здоровье, а значит опасности они не представляют. Только в России и на постсоветском пространстве выявление пробок ассоциировано с наличием хронического тонзиллита. В других странах это заболевание классифицируют как стойкое воспаление и отек в горле, сопровождаемые болевым синдромом, в ряде случаев требующие назначения системной антибактериальной терапии.
В нашей стране врачи обычно рекомендуют курс промываний, состоящий из 5 процедур, которые проводятся через день или реже. Данный подход основан не на доказательствах эффективности, а на предпочтениях конкретного специалиста, «его личном опыте» и желании пациента. Растворы для промывания используются самые разнообразные — начиная от фурацилина, заканчивая системными антибиотиками и бактериофагами.
Зарубежные врачи предлагают пациентам удалять пробки самостоятельно самыми различными способами. Не доказано, что курсовое промывание миндалин уменьшает частоту образования тонзиллолитов. Если казеозные пробки доставляют человеку выраженный дискомфорт, или его беспокоит неприятный запах изо рта, предлагается обсудить с лечащим врачом возможность тонзиллэктомии (удаления миндалин). Иногда, увы, это единственный способ избавления от пробок. Допускается разовое промывание миндалин для удаления тонзиллолитов (не в период обострения хронического тонзиллита!), если они доставляют сильный дискомфорт, в том числе психологический, а у пациента не получается это сделать самостоятельно.
Лечебный эффект промывания небных миндалин при профилактике обострений хронического тонзиллита не доказан. Четких рекомендаций, определяющих количество процедур, тоже нет.
Важно знать: промывание лакун миндалин — не лечебная и не профилактическая процедура.
«Кукушка» или промывание носа методом перемещения жидкости по Проетцу
Метод, разработанный американским оториноларингологом Артуром Проетцом более века назад. Много лет использовался ЛОР-врачами для лечения острых заболеваний носа и околоносовых пазух.
Российскими ЛОР-врачами «кукушка» назначается практически при любых жалобах пациентов, начиная с острого ринита и синусита, заканчивая острым аденоидитом и евстахиитом. Техника промывания: пациент лежит на спине (реже сидит), в одну половину носа нагнетается антисептический раствор, из другой удаляется при помощи отсоса. Во время процедуры его просят произносить слово «ку-ку», чтобы снизить вероятность попадания раствора в горло и гортань (при этом мягкое небо поднимается, закрывая носоглотку). Однако все равно существует высокий риск попадания жидкости в дыхательные пути, особенно у детей, которые не всегда понимают, что от них требуется, и ведут себя беспокойно.
Из-за создания отрицательного давления в полости носа «кукушка» может быть травмирующей для воспаленной слизистой оболочки полости носа, а при наличии сильного отека в носу и носоглотке — болезненной для ушей.
Использование «сложных составов» для промывания менее предпочтительно, чем физиологический раствор. Антисептики могут дополнительно высушивать воспаленную слизистую оболочку полости носа. Добавление в раствор антибиотиков также не дает лечебного эффекта (в «кукушке» это зачастую антибиотик резервного ряда диоксидин, его побочные действия опасны: экспериментальные исследования показали, что он оказывает мутагенное и повреждающее действие на кору надпочечников). Добавление таких гормональных препаратов, как дексаметазон или гидрокортизон также не оправдано — есть более подходящие гормоны для использования в полости носа (мометазон, флутиказон, будесонид и др.). При наличии показаний эти спреи могут успешно применяться, при этом они обладают низкой биодоступностью, то есть, действуют только в носу, не оказывая системного влияния на организм и не проявляя значимых побочных эффектов.
Доказано, что промывание носа с положительным давлением (баллон Долфин, Нети пот) более действенно. Такие промывания особенно эффективны при аллергическом рините и хроническом синусите.
Важно знать: при остром бактериальном синусите имеет смысл обсуждать применение только оральных антибиотиков. Ни местные антибиотики, ни местные антисептики не показаны, даже в качестве дополнения к лечению.
Пункция верхнечелюстной пазухи
Практически не применяется в современной оториноларингологии. При остром бактериальном синусите показаны системные антибактериальные препараты широкого спектра действия, которые успешно справляются с бактериальным процессом без пункций и «кукушек».
Пункции при бактериальном процессе в верхнечелюстных пазухах в основном показаны, если нужен посев содержимого пазухи — как правило при неэффективности 1-2 курсов антибактериальной терапии.
Очень редко такие пункции проводят с диагностической целью, когда нет возможности выполнить рентгенографию или компьютерную томографию околоносовых пазух. Еще одним показанием является выраженный болевой синдром, связанный с давлением содержимого на стенки пазухи. Пункция при этом делается однократно на фоне основного лечения. Несколько пункций показаны только в случае нестихающего бактериального процесса при двух и более курсах антибиотиков, при этом возможности провести эндоскопическое хирургическое вмешательство на пазухах нет.
Доказано — пункция верхнечелюстной пазухи не ускоряет процесса выздоровления.
Важно знать: пункция, как и любой инвазивный метод, может иметь осложнения, среди них — травма медиальной стенки орбиты, носослезного канала, мягких тканей щеки, носовое кровотечение.
Эндоларингеальные вливания
Рекомендуются при остром ларингите, наравне с небулайзерами, муколитиками и многим другим.
Причиной острого ларингита в большинстве случаев является вирусная инфекция. Поэтому основное лечение здесь — время. Применение антибиотиков не показано даже при легких бактериальных инфекциях в гортани, которые встречаются существенно реже, чем вирусные.
При эндоларингеальном вливании раствор попадает непосредственно на голосовые складки в момент фонации, а значит очень высок риск его попадания в нижние дыхательные пути. В случаях, если гортань видно плохо и техника процедуры не соблюдается, врач вливает раствор в пищевод, пациент его проглатывает, положительного эффекта после процедуры, даже временного, не происходит. В то же время такое «слепое» вливание раствора повышает риск аспирации (попадания в дыхательные пути).
Для вливаний в гортань используются антибиотики, которые при местном применении не обладают бактерицидным эффектом. Могут использоваться масляные растворы, положительный эффект от которых легко заменяется домашним увлажнителем и проветриванием. Эффект от применения гормональных средств (дексаметазона или гидрокортизона) очень кратковременный. При этом в экстренных ситуациях, например, у певцов перед концертом, предпочтение стоит отдать системному применению гормональной терапии. Применение гормонов приводит к быстрому исчезновению воспаления голосовых складок и улучшению качества голоса, но приходится мириться с возможными побочными эффектами данной группы лекарств, поэтому в стандартных ситуациях потенциальный риск при их использовании превышает возможную пользу.
В ряде исследований было доказано, что голос восстанавливается в равные сроки — при лечении антибиотиками и при приеме плацебо.
Важно знать: вирусный ларингит длится обычно 7-10 дней и проходит самостоятельно.
Мазки на флору (из носа, зева, ушей)
В подавляющем большинстве случаев в них нет необходимости. По каждому заболеванию известны наиболее частые возбудители, и эмпирическая терапия хорошо справляется со своими задачами.
Острый бактериальный синусит. Забор материала должен быть выполнен либо непосредственно из пазухи (во время пункции), либо из среднего носового хода под контролем эндоскопа. При этом тампон, которым выполняется забор, не должен касаться окружающих структур. Иногда это сложно осуществить, особенно у детей, поэтому техника нарушается, что приводит к попаданию в материал «путевой» микрофлоры, а истинный возбудитель остается на втором плане.
Острые тонзиллиты. Рекомендованы два исследования. Стрептатест — экспресс-диагностика на β-гемолитический стрептококк группы А (БГСА). И, если он отрицательный, — мазок из зева непосредственно на БГСА. Только при БГСА-тонзиллите есть абсолютные показания к проведению антибактериальной терапии, потому что только в этом случае есть риск развития острой ревматической лихорадки, ведущей к грозным осложнениям.
Обострение хронического тонзиллита. В этом случае бактерии, полученные в посеве с поверхности миндалин, не соотносятся с теми, что находятся внутри, а значит посевы «на флору» также неинформативны для определения тактики лечения.
Острый наружный или средний отиты. Мазок показан при тяжелом течении, неэффективности назначенного лечения через 48-72 часа, частых рецидивах отита, иммунодефиците, при воспалении после хирургического вмешательства на ухе.
В подавляющем большинстве случаев в мазках на флору нет необходимости.
Важно знать: бактериологическое исследование показано только при неэффективности базового лечения, осложненном течении заболевания, нетипичной клинической картине болезни.
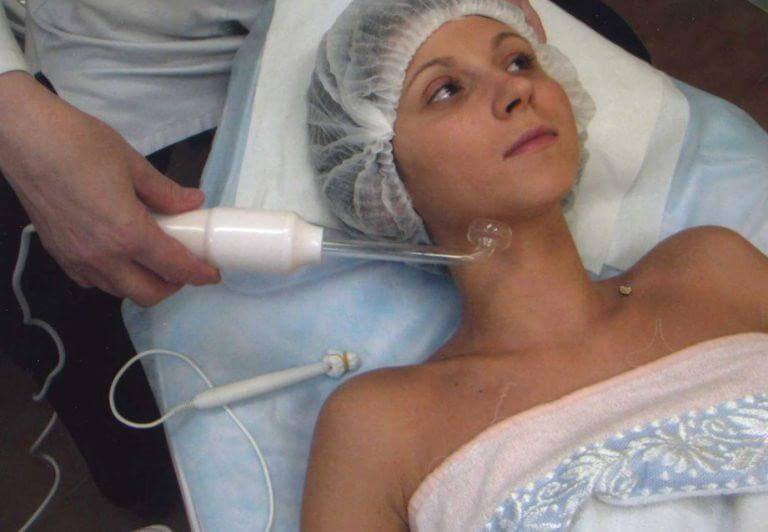
Дарсонвализация лица
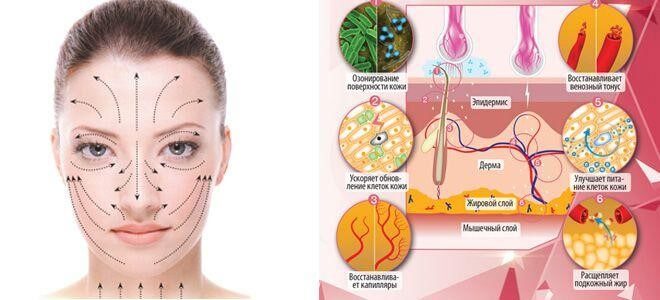
Дарсонвализация – это обработка кожи электрическими импульсами высокой частоты и низкого напряжения. Метод назван по имени своего изобретателя Жака Арсена д´Арсонваля. Аппарат подаёт электрические импульсы по стеклянным электродам, наполненным аргоном и разряженным воздухом. Импульсы раздражают нервные окончания в коже, которые отвечают ускорением перемещения биологических жидкостей в толще эпидермиса. Улучшается циркуляция крови и лимфы, что ускоряет процессы обновления и регенерации тканей. Питание клеток значительно улучшается, обменные процессы активизируются. Процедура безболезненна и не оставляет следов на коже.
Показания к применению
Противопоказания
Какие результаты даёт процедура
Курс обработки лица дарсонвалем даёт ряд эффектов:
Чтобы сделать все эти изменения достаточно стойкими, необходимо провести курс процедур – одной будет явно недостаточно для достижения лечебного эффекта.
Возможные побочные эффекты
Отмечена некоторая активизация кровотечений после процедуры, например, из дёсен, носа, повышается риск геморрагического инсульта. Это происходит по причине улучшения динамики кровообращения.
Боли при выполнении процедуры быть не должно. Если она возникает, необходимо изменить параметры тока на более слабые или сократить время обработки каждого участка.
Виды дарсонвализации лица
Бесконтактный метод подразумевает отсутствие соприкосновения излучающей ток насадки с кожей. В процессе обработки слышен треск, которого не стоит пугаться. Врач водит насадку на расстоянии 1-4 миллиметров от кожи лица. Пациент ощущает небольшое жжение и покалывание, но это совершенно нормально. Заряженные молекулы азота и озона оказывают мощный антисептический эффект, что способствует скорейшему излечению очагов воспаления, угрей, гнойничков и т. д. Для этого используется электрод палочкообразной или листовидной формы.
Контактный метод обработки вызывает у пациента исключительно приятное ощущение тепла. Гладкая насадка водится прямо по коже плавными движениями. Для этого используется стеклянный электрод грибовидной формы.
Сеанс дарсонвализации продолжается 15-20 минут, а частота обработки и длительность курса назначается врачом в зависимости от проблем, в борьбе с которыми используется данный метод. Максимальная результативность обработки достигается делением лица на зоны с разными проблемами и обработкой их соответствующими насадками и контактным или бесконтактным способом по необходимости.
Виды насадок
Аппарат Дарсонваля состоит из генератора тока, трансформатора и насадок. Генератор тока создаёт импульсы со следующими параметрами: напряжение от 2 до 15 кВ., сила электрического тока – 0,02 мА, частота импульсов – 50 имп/сек., длительность импульса – 100 мкс., несущая частота – от 100 до 125 кГц. Все эти параметры можно регулировать.
К каждому аппарату прилагается комплект стеклянных насадок на электроды (от 4 до 8 штук) для осуществления разных способов обработки. Рассмотрим более подробно наиболее популярные формы насадок.
Количество сеансов и длительность курса
В стандартном курсе количество сеансов может колебаться от 10 до 20. Частоту сеансов назначает врач или косметолог в зависимости от проблемы. Между курсами должен быть перерыв не менее 1 месяца. Видимые стойкие изменения на коже чаще всего становятся заметны после 5-10-го сеанса. Желательно повторение профилактических курсов несколько раз в год. Это поможет стабильно сохранять улучшенное состояние кожного покрова. В редких случаях требуется постоянное проведение дарсонвализации по показаниям врача.
Подготовка к процедуре
Перед сеансом кожу нужно очистить мылом, тоником, лосьоном, затем хорошо высушить. Места с избыточной жирностью следует посыпать тальком, а чрезмерно сухие – смазать питательным кремом. Иногда косметолог уже на месте обрабатывает кожу специальным антисептическим лосьоном. Перед самой процедурой с тела нужно снять все металлические украшения.
Теперь рассмотрим более подробно особенности проведения дарсонвализации при разных проблемах с кожей лица.
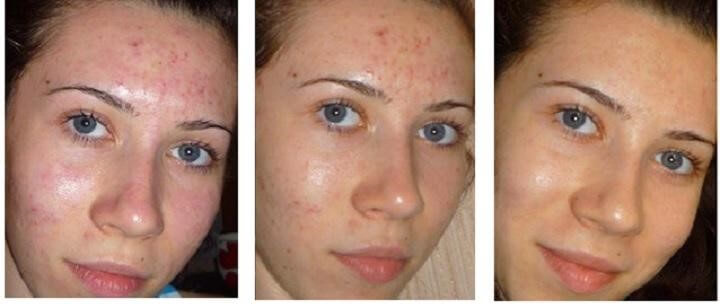
Дарсонвализация от прыщей
Сначала используют капельную насадку для точечного воздействия на гнойнички токами более высокой силы. Их прижигают, не касаясь кожи. Затем надевают грибовидную насадку, ослабляют ток и проводят плавный массаж по кожным линиям. В некоторых случаях проводят только бесконтактную обработку (по показаниям врача). Электрические разряды уменьшают чрезмерную активность сальных желез и усиливают их иммунный ответ, что значительно снижает воспаление. Кожа начинает лучше дышать, насыщается кислородом и озоном.
Дарсонвализация от морщин
Чаще всего женщины хотят пройти курс дарсонвализации именно в борьбе с возрастными и мимическими морщинами. В этом случае необходим контактный массаж листовидной или грибовидной насадкой. Мощность тока должна быть такой, чтобы пациентка ощущала лёгкие покалывания. Во время одной процедуры совмещают контактный и бесконтактный методы обработки. Сеанс длится 20 минут. После процедуры нужно нанести антивозрастной крем или другие составы, которые впитаются и подействуют значительно лучше, чем в обычное время.
Дарсонвализация в борьбе с отеками под глазами
Аппарат Дарсонваля оказывает хороший эффект в борьбе с отёками и синяками под глазами, ведь улучшение микроциркуляции и устранение застойных явлений напрямую влияет на подобные дефекты. Многие женщины регулярно используют Дарсонваль в домашних условиях с утра для устранения отёков и синяков под глазами. Для этого нужно обрабатывать кожу вокруг глаз в течение одной минуты. Водить аппарат нужно по массажным линиям, а после этого смазать кожу питательным веществом для ухода за веками.
Дарсонвализация в борьбе с куперозом
Купероз (расширение сосудов) является относительным противопоказанием для проведения дарсонвализации, но в некоторых случаях врач может его назначить для повышения эластичности сосудов и уменьшения их ломкости. В любом случае ток должен быть самым минимальным, а воздействие – максимально бережное. Используется грибовидная насадка и обработка кожи контактным и бесконтактным способами. Продолжительность сеанса – не более 5 минут. Повторять процедуру следует только по показаниям врача.
Лифтинг шеи и зоны декольте
Для обеспечения эффекта лифтинга необходимо двигать аппарат вверх-вниз вдоль шеи по прямым линиям. А для тонизирования кожи декольте насадку водят прямыми линиями от грудины к подмышкам. Для нежной кожи этих участков тела подходит только минимальный режим, очень важен специальный уход за кожей после сеанса. Продолжительность сеансов и частоту следует обязательно обсуждать с врачом, чтобы не навредить коже.
Совместимость с прочими косметологическими воздействиями
Самая идеальная совместимость дарсонвализации – с механической чисткой лица. В этом случае обработку электричеством делают в самом конце после очистки кожи. Также хорошо процедура сочетается с вакуумным или обычным массажем. Дарсонваль усиливает эффект лечебной косметики, омолаживающих масок, кремов. Только нельзя с ним использовать средства, содержащие спирт и кислоты.
Нельзя комбинировать Дарсонваль с ультразвуком и мезотерапией, а также с токовой терапией.
Как пользоваться Дарсонвалем в домашних условиях — инструкция по применению
Дарсонваль — это аппарат для физиотерапии и косметических процедур. На кожу воздействуют специальным стеклянным электродом. Благодаря переменным импульсным токам происходит расширение кровеносных сосудов, стимулирование кровообращения, кожа выглядит здоровой, улучшается состояние волос. Как же добиться мегарезультата после применения Дарсонваля?
Еще каких-то несколько лет назад процедуру дарсонвализации проводили исключительно в медицинских учреждениях. Но в ХХI веке Дарсонваль можно приобрести и для домашнего использования. Расскажем, как правильно пользоваться устройством в домашних условиях, и для каких целей незаменима процедура дарсонвализации.
Как часто можно пользоваться Дарсонвалем, противопоказания к процедуре
Дарсонваль на первый взгляд напоминает большую электрическую зубную щетку или ирригатор. К аппарату идет несколько насадок (3-12) для лица, для волос, для тела, а также насадка-расческа для волос.
Вам стоит использовать аппарат Дарсонваль, если столкнулись с такими проблемами:
Противопоказания к процедуре дарсонвализации:
Как пользоваться Дарсонвалем для омоложения лица
Дарсонвализацию лица делают курсом, поскольку одна процедура не даст результата. Минимальный курс должен состоять из десяти 15-минутных процедур, оптимально — 15-20 процедур, которые проводят через день. Начинать надо постепенно, например, первая процедура — не дольше 5 минут, а потом увеличивать длительность. После курса Дарсонваля делают перерыв на 14-20 дней.
Дарсонваль для лица стоит использовать для проблемной кожи (прыщи, угри и черные точки), склонной к жирности, при отечности на лице, потери тургора. Дарсонвализация поможет заживить раны (порезы, царапины) и синяки, ускорит процесс регенерации кожи. Исследования показали, что курс Дарсонваля эффективен для профилактики морщин.
Для лица обычно используют грибовидную насадку и насадку-лепесток. Технология использования Дарсонваля для лица:
Как пользоваться Дарсонвалем для волос
Дарсонвализация волос — одна из самых популярных и эффективных салонных процедур. Положительное влияние переменного тока на стимуляцию волосяных фолликулов доказано было еще в 2015 году корейскими учеными. На участках кожи головы, где использовали переменный ток, волосы росли значительно лучше. Дарсонваль производит слабые разряды тока, которые расширяют сосуды и нормализуют состояние волос и кожи головы. После дарсонвализации локоны становятся густыми, корни волос укрепляются, балансируется работа сальных желез, исчезает перхоть. В некоторых случаях курса дарсонвализации достаточно для борьбы с облысением.
Курс процедур Дарсонвалем не должен превышать 20-25 при ежедневном использовании. Как и в случае с дарсонвализацией лица, оптимальная длительность первых процедур — в пределах 5 минут с последующим увеличением. Перерыв между курсами — 2-3 недели.
Дарсонваль от целлюлита и отеков: как проводить процедуру
В результате дарсонвализации происходит расширение кровеносных сосудов, активизируется кровообращение, улучшается снабжение тканей кислородом и питательными веществами. Токовое воздействие прогревает ткани, за счет ускорения метаболических процессов происходит активное расщепление жира на фракции и выведение его из организма. Помимо уменьшения подкожной жировой клетчатки, прибор улучшает общее состояние кожи, она подтягивается, целлюлит становится менее выраженным (при III-IV стадии) или пропадает вовсе (I-II стадии).
Для борьбы с целлюлитом чаще применяют лепестковую и грибовидную насадки. Рекомендуется проводить дарсонвализацию ежедневно в течение месяца.
Как правильно пользоваться Дарсонвалем
Подписывайтесь на наш Telegram-канал и не пропускайте самые полезные материалы от Beauty HUB!
Использование электроимпульсной терапии в лечении детей с последствиями перинатальных поражений центральной нервной системы
Особенностью, характеризующей состояние здоровья детей и подростков на современном этапе, является рост нервно-психических нарушений и заболеваний. Одной из причин отклонений в нервно-психическом здоровье детей во все возрастные периоды являются перинатальные поражения центральной нервной системы (ЦНС). Частота перинатальной патологии в популяции составляет 15–20%, в структуре заболеваний новорожденных и детей первого года жизни — 60–80% и продолжает неуклонно расти [5, 7, 10]. Еще в 1995 году существовало мнение, что доля здоровых при рождении детей через 10–15 лет сократится до 15–20% [6].
Последствия перинатального поражения ЦНС становятся заметнее по мере ее созревания и зависят от момента и длительности воздействия повреждающего фактора. Именно последствия перинатального поражения ЦНС являются одной из главных причин увеличения частоты и распространенности нервно-психических заболеваний у детей в настоящее время [1, 2, 4, 6]. Кроме этого, исходы перинатальных поражений нервной системы являются неблагоприятным фоном для растущего организма, способствуют развитию хронического дезадаптационного синдрома и предрасполагают к раннему возникновению и тяжелому течению таких форм патологии, как ишемическая болезнь сердца, гипер- и гипотонические состояния, атеросклероз, дисциркуляторная энцефалопатия, бронхиальная астма, различные нарушения со стороны желудочно-кишечного тракта и др. [6].
Одними из главных причин складывающейся ситуации, возможно, являются: недооценка неврологических симптомов в раннем периоде жизни ребенка; недооценка патогенетических механизмов развития нервно-психических и нейроортопедических нарушений, что приводит к отсутствию рациональных подходов к лечению [1].
В основе механизмов развития перинатального поражения ЦНС лежат гипоксические и травматические повреждения, возникающие в результате действия неблагоприятных факторов перинатального периода. Это не только травмы непосредственно самой ЦНС, но и различные виды повреждений шейного отдела позвоночника, вертебробазилярного стыка и их связочного аппарата [9]. Последние приводят к хронической травме позвоночных артерий (ПА) и дефициту кровоснабжения головного мозга, в частности, способствуют развитию гипоксии в стволовых структурах, где располагаются сосудистые центры. Возникновение дизрегуляторных процессов способствует усугублению церебральной гемодинамики, что приводит к задержке созревания мозговых структур и формированию связей между различными отделами ЦНС.
Ограничение применения некоторых лекарственных средств в детском возрасте, возможность развития побочных эффектов на фоне приема медикаментозных препаратов делают необходимым дальнейший поиск новых методов лечения, в том числе и физиотерапевтических.
.gif) |
| Рис. Графическая характеристика биполярного асимметричного электрического импульса от аппарата «Миоритм-040» |
Электроимпульсная терапия обладает широким диапазоном терапевтического действия (обезболивающим, трофикостимулирующим, спазмолитическим и др.) [3, 5, 10]. Для проведения электроимпульсной терапии предложено большое количество физиотерапевтических аппаратов («Тонус-2», «Амплипульс-4», «Амплипульс-5», «Амплипульс-6» и т. д.). Нами проведено исследование с использованием аппарата «Миоритм-040», который является источником импульсных токов с частотой от 20 до 120 Гц, с биполярной асимметричной формой импульсов, характеризующихся коротким катодным выбросом с последующей низкоамплитудной анодной фазой (рис.).
Такая форма импульса максимально приближена к потенциалу действия нервного волокна в зоне перехвата Ранвье. Суммарная составляющая импульса такой формы равна нулю, что исключает возможность образования продуктов электролиза на подэлектродных прокладках. Таким образом, по форме импульсы напоминают потенциал действия мембран нервно-мышечных клеток (поэтому чаще всего их называют нейроподобными импульсами — НИТ) и являются наиболее эффективными для достижения ответной реакции организма. Указанные особенности импульсов обусловливают физиологическое, щадящее действие тока и хорошую переносимость процедур, что особенно важно в детском возрасте [3, 5, 7, 9]. Для предотвращения развития адаптации к воздействию и утомлению мышц используется режим «дрейфа» работы аппарата, при котором происходит изменение частоты в пределах 20–120 Гц с параллельным изменением амплитуды импульсов по трапециевидной форме огибающей.
При воздействии на шейный отдел позвоночника и надплечья, НИТ устраняют тоническое сокращение мышц шеи, а также улучшают микроциркуляцию тканей шеи [3]. Все это предотвращает мышечно-тонические и мышечно-дистрофические расстройства в указанной области, компенсирует нарушения в ней и приводит к улучшению церебральной гемодинамики.
Особенности действия НИТ на организм обуславливают целесообразность применения их у детей с последствиями перинатальных поражений ЦНС. Преимуществом выбора этого физического фактора для коррекции поражений нервной системы у детей является его физиологическое, щадящее действие, отсутствие побочных эффектов.
Цель исследования — научное обоснование целесообразности использования и разработка методики применения нейроподобных импульсных токов от аппарата «Миоритм-040» в лечении детей с последствиями перинатальных поражений ЦНС.
Материалы и методы исследования
Под наблюдением находилось 128 детей в возрасте 6–10 лет с последствиями перинатальных поражений ЦНС. Диагнозы устанавливались на основании анамнестических данных, жалоб больных, результатов неврологического осмотра и инструментальных методов обследования. У всех детей проведен анализ анамнестических данных, выполнено общеклиническое и неврологическое обследование. При проведении неврологического осмотра особое внимание уделялось оценке состояния краниовертебральной области (исследование болевых точек — точка позвоночной артерии, паравертебральные точки, остистые отростки шейных позвонков; определение ограничений движений в шейном отделе позвоночника и напряжение шейно-затылочных мышц). Инструментальные методы исследования включали в себя: ультразвуковую допплерографию (экстра- или транскраниальную), электроэнцефалографию, рентгенографическое обследование шейного отдела позвоночника с функциональными пробами (по показаниям).
Исследование церебральной гемодинамики проводилось на ультразвуковом транскраниальном допплерографе NEUROSCAN 500 M фирмы Multigon (США). Оценивалось функциональное состояние церебральной гемодинамики по таким показателям, как средняя скорость кровотока, коэффициент асимметрии (КА) средней скорости кровотока, прирост показателя потока (ППП) и пульсационный индекс (ПИ).
Для оценки эффективности различных методов лечения детей с последствиями перинатальных поражений ЦНС выполнено рандомизированное слепое исследование. Проведено лечение 65 детей в возрасте 6–10 лет, которые с помощью простой рандомизации были распределены на две группы. Основная группа в количестве 35 детей без медикаментозной терапии получила лечение с применением НИТ от аппарата «Миоритм-040». Воздействие проводили на шейный отдел позвоночника и надплечья по четырем полям. Режим работы аппарата «дрейфующий» с групповым способом миграции. Продолжительность процедур от 10 до 25 минут. Курс лечения состоял из 10 процедур, проводимых ежедневно с чередованием полей.
Контрольная группа в количестве 30 детей получила курс медикаментозной терапии, включающей в себя сосудистые препараты, ноотрофы (ноотропы, витамины группы В, аминокислоты). Схемы лечения подбирались индивидуально с учетом особенностей клинической картины.
Оценка эффективности лечения проводилась по следующим критериям: динамика клинических проявлений (общее состояние, жалобы), состояния краниовертебральной области и допплерографических показателей состояния церебрального кровотока.
Результаты и их обсуждение
У всех 128 детей наблюдались различные проявления последствий перинатальных поражений ЦНС (в большинстве случаев сочетание церебральных и спинальных поражений). Среди неврологической патологии у детей наблюдались минимальная мозговая дисфункция (синдром дефицита внимания с гиперактивностью), неврозоподобные нарушения сна, невроз навязчивых движений. Выявлена большая частота последствий спинальных нарушений в виде синдрома периферической цервикальной недостаточности у 87 (69%) детей, вертебробазилярной недостаточности у 105 (82%) детей, миатонического синдрома у 42 (32,8%) детей. У каждого третьего ребенка выявлены специфические трудности обучения (легастения), более чем у 2/3 детей обнаружена дисграфия, у каждого третьего ребенка — дизартрия. Наиболее частыми жалобами у детей являлись головные боли (57,8%), нарушения сна (47,7%), невнимательность и гиперактивность (47,7% и 43,0% соответственно). У всех детей выявлялось нарушение осанки различной степени выраженности.
По данным электроэнцефалографии у 98,6% детей выявлены диффузные изменения биоэлектрической активности головного мозга, в большинстве случаев умеренно выраженные, у 85,5% детей обнаружены изменения функции стволовых структур. При проведении ультразвукового исследования сосудов головного мозга у всех детей выявлены признаки нарушения церебральной гемодинамики разной степени выраженности. Обращает внимание большая частота асимметрии кровотока как в каротидном, так и в вертебробазилярном бассейне (ВББ). Так, у 46,4% детей выявлена значимая асимметрия кровотока по внутренним сонным артериям (ВСА), у 57,3% детей на субкраниальном уровне и у 2/3 детей на интракраниальном уровне.
По показаниям выполнено рентгенологическое обследование шейного отдела позвоночника (ШОП) с функциональными пробами у 42 детей (у каждого третьего ребенка). Патологические изменения на рентгенограммах ШОП выявлены у 40 (95,12%) детей, причем почти в половине случаев они носили сочетанный характер. Среди последних чаще других наблюдались дисфиксационные нарушения в сочетании с признаками натальной травмы ШОП. Выявленные изменения в ШОП на спондилограммах могли оказывать негативное влияние на гемодинамику в ВББ, что в свою очередь способствовало нарушению питания гипоталамической области и дисфункции сосудистых центров, а значит, и нарушению всей церебральной гемодинамики дизрегуляторного характера. Таким образом, необходимо учитывать роль вертеброгенных факторов в развитии нарушений церебральной гемодинамики для патогенетически обоснованного их лечения. Если причиной цереброваскулярных расстройств являются вертеброгенные факторы, то вызывает сомнение целесообразность назначения только спазмолитических средств.
В результате лечения у детей основной группы в 95,5% случаев произошло изменение характера жалоб на головную боль: перестали беспокоить головные боли у 12 (54,5%) детей, уменьшилась частота и интенсивность головных болей у 9 (41%) детей. Различия частоты жалоб на головную боль до и после лечения статистически достоверны (р
Е. А. Братова, кандидат медицинских наук, доцент
В. В. Кирьянова, доктор медицинских наук, профессор
В. А. Александрова, доктор медицинских наук, профессор
СПбМАПО, Санкт-Петербург