Дебют это что такое в медицине
Первые симптомы рассеянного склероза
С течением времени симптомы рассеянного склероза могут видоизменяться, а также угасать или нарастать в зависимости от активности очагов [1].
На что обращать внимание?
Считается, что ни одно другое неврологическое заболевание не проявляется таким разнообразием симптомов, как рассеянный склероз (РС). Более того, нет двух больных РС с одинаковыми симптомами. Это происходит потому, что у каждого болезнь распространяет свои очаги поражения абсолютно индивидуально, поскольку процесс демиелинизации способен захватывать как головной, так и спинной мозг с разной степенью выраженности и в разной последовательности [1].
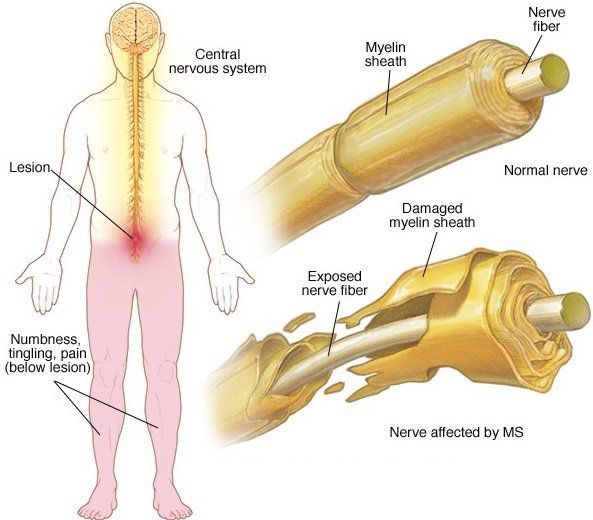
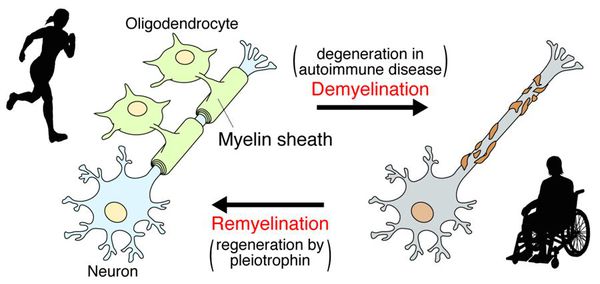
Когда рассеянный склероз атакует миелиновую оболочку, она начинает постепенно разрушаться, оставляя нервные волокна незащищенными. «Оголенные» нервные нити, лишенные защиты, с трудом передают информацию. Появляется определенный симптом, связанный с этими повреждениями. Но если миелин уничтожен не до конца, возникает процесс частичной ремиелинизации, и симптом может то исчезать, то появляться вновь. Когда же нервное волокно разрушается полностью, симптом остается с больным окончательно. Поэтому, если у больного исчезли симптомы, это не повод забыть о недуге и прекратить лечение. Ведь процесс разрушения миелина может продолжаться без видимых проявлений и привести к более серьезным нарушениям [1].
Часто при дебюте рассеянного склероза больной не связывает различные возникающие и исчезающие симптомы с какой-то болезнью. Ведь многие симптомы рассеянного склероза являются неспецифичными (например, головокружение, онемение или слабость) и могут проявляться при целом ряде заболеваний, не всегда связанных с демиелинизирующим процессом. Эта особенность симптоматики часто является причиной поздней диагностики рассеянного склероза. Может рассеянный склероз никак не проявляться клинически, бывают случаи, когда на МРТ уже определяются выраженные изменения, а симптомы проявляются слабо или не возникают совсем [1].
Встречаются случаи, когда в дебюте рассеянного склероза пациент длительное время обращает внимание только на общее чувство усталости, связывая это с нагрузками или стрессом. Часто у больного проявляется лишь одно отклонение. Реже пациентов беспокоит несколько различных симптомов одновременно. Это говорит о более длительном течении болезни [1].
Однако существуют специфические симптомы рассеянного склероза, при помощи которых врачи сразу могут диагностировать болезнь. К ним относятся нарушения зрения и синдром Лермитта [2, 3].
Несмотря на обширность и разнообразие симптоматики, проявления рассеянного склероза можно разделить на следующие группы [2, 3]:
1. Классические симптомы, характерные для рассеянного склероза:
2. Симптомы, часто встречающиеся при рассеянном склерозе:
3. Симптомы, редко встречающиеся при рассеянном склерозе:
В большинстве случаев симптомы рассеянного склероза сопровождаются различными психоэмоциональными расстройствами. Больной становится раздражительным, постоянно чувствует усталость, испытывает перепады настроения, ему становится трудно запоминать информацию. Иногда человек погружается в состояние депрессии или, наоборот, впадает в эйфорию [4].
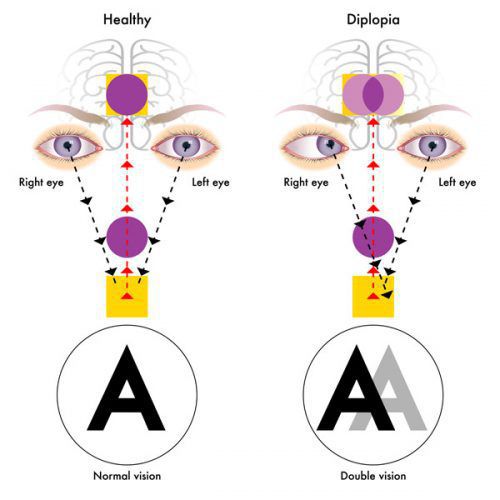
Некоторые пациенты обращаются с жалобами на множество недомоганий, которые могут меняться время от времени. К примеру, в течение одной недели человек может ощутить несколько признаков рассеянного склероза: сперва симптомы диплопии, затем слабость в мышцах, после — ощущение онемения конечностей [4].
Так как иммунная система атакует нервные волокна по всему организму, поражения возникают в различных участках нервной системы. Важно, что с течением времени симптомы могут видоизменяться, а также угасать или нарастать в зависимости от активности очагов. Без надлежащего лечения больной рискует получить множественные отклонения, проявляющиеся абсолютно разными симптомами [4].
Таким образом, появление любого из вышеперечисленных симптомов должно послужить поводом для обращения к врачу с целью детальной диагностики и уточнения диагноза. В то же время диагноз рассеянный склероз не устанавливается только на основании симптоматики. Для точного определения диагноза применяются специальные критерии МакДональда, обязательно включающие МРТ-исследования [5].
Комментарий врача Тотолян Натальи Агафоновны
Комментарий о том, на что в первую очередь предстоит обратить внимание и каковы первые клинические проявления (первые симптомы рассеянного склероза), дает один из ведущих специалистов в лечении рассеянного склероза Наталья Агафоновна Тотолян.
Дебют бронхиальной астмы во взрослом возрасте связан с метаболическим синдромом
Введение. Бронхиальная астма (БА) с поздним дебютом обычно протекает тяжелее по сравнению с БА с дебютом в детском возрасте. В настоящее время появляется все большее количество данных, указывающих на тесную взаимосвязь БА с поздним дебютом и ожирения.
Цель данной работы — изучить взаимосвязь метаболических коморбидных состояний и БА с поздним дебютом.
Дизайн исследования и методы. В данном поперечном исследовании оценивались компоненты метаболического синдрома и липидные маркеры воспаления у пациентов с БА с поздним дебютом, БА с дебютом в детском возрасте и в группе контроля того же возраста и пола без БА. В исследовании приняли участие пациенты с БА, посещавшие амбулаторную клинику двух учебных больниц в Роттердаме, Нидерланды. Всем участникам была проведено исследование функции внешнего дыхания, выполнены анализы крови и оценка физической активности. БА с поздним дебютом определяли как начало заболевания после 18 лет.
Результаты. В исследовании был включен 81 участник (27 БА с поздним дебютом, 25 БА с дебютом в детском возрасте, 29 контроль). БА с поздним дебютом была связана с метаболическим синдромом (ОШ= 3,64, 95% ДИ (1,16–11,42) p = 0,03) после поправок на возраст, пол, индекс массы тела и курение. У лиц с БА с поздним дебютом наблюдался более высокий уровень сывороточного интерлейкина-6 и повышенное соотношение лептин/адипонектин по сравнению с контрольной группой (ИЛ-6 (пг/мл): ОШ 3,10 [1,11–4,30] против 1,13 [0,72–1,58], p = 0,002); и 6,21 [2,45–14,11] против 2,24 [0,67–4,71], p = 0,0390), соответственно. Подобных изменений в группах контроля и БА с дебютом в детском возрасте получено не было.
Заключение. БА с поздним дебютом тесно связана с метаболическим синдромом и связанным с ним провоспалительным эндокринным и цитокиновым статусом. Результаты данной работы позволяют предположить, что провоспалительные маркеры, секретируемые жировой тканью, играют определенную роль в патофизиологии БА с поздним дебютом.
Что такое рассеянный склероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Новиков Ю. О., остеопата со стажем в 40 лет.
Определение болезни. Причины заболевания
Рассеянный склероз (РС) является одним из частых хронических аутоиммунных заболеваний центральной нервной системы (ЦНС).
Распространенность РС высока и делится на зоны с высокой, умеренной и низкой встречаемости заболевания. Высокая распространённость отмечена в Северной Америке и Северо-Западной Европе.
В мире выявлено около 2 млн больных РС. В нашей стране в различных областях количество заболвших РС колеблется от 2 до 70 больных на 100 000 человек, причём значительно реже болезнь встречается в Средней Азии и Закавказье. В крупных промышленных районах и городах заболеваемость выше, чем в сельской местности, у лиц мужского и женского пола она одинакова.
Причина возникновения РС точно не установлена. Высказывалось мнение об инфекционной природе этого заболевания. Такое предположение основывается на случае острого развития заболевания с повышением температуры и свойственными инфекционным заболеваниям изменениям ликвора и крови, а также патоморфологических данных.
В настоящее время известно, что возбудителем РС может являться нейтропный фильтрующийся вирус, идентичный вирусу рассеянного энцефаломиелита.
В основе демиелинизации (избирательного поражения головного мозга) лежит аутоиммунный процесс. Пути передачи инфекции не выяснены. Заражения непосредственно от больного не происходит. Возможность контактного пути распространения болезни следует считать маловероятным. [3] [4]
Симптомы рассеянного склероза
При всём многообразии и изменчивости расстройств, свойственных РС, можно выделить основную, наиболее частую, типичную его форму—цереброспинальную.
Обычно заболевание цереброспинальной формой РС начинается в молодом возрасте. Эта форма характеризуется:
Развитие пирамидных и мозжечковых расстройств обусловлено частым образованием очагов воспаления в боковых столбах спинного мозга, мозговом стволе и ножках мозжечка.
Наиболее ранними симптомами являются:
Офтальмологические проявления
Нередко начальным изолированным расстройством является поражение зрения, развивающееся по типу так называемого ретробульбарного неврита (острое воспаление зрительного нерва). При этом возникает слепота или скотома (слепой участок в поле зрения) того или иного глаза.
Поскольку процесс локализуется не в соске зрительного нерва, а в его стволе (ретробульбарно), то на глазном дне в течение иногда довольно длительного срока изменений не обнаруживается.
При значительном поражении поперечника зрительного нерва утрачивается прямая реакция зрачка слепого глаза на свет при сохранённой реакции сужения его в случае освещения другого глаза (содружественная реакция зрачка).
Для ретробульбарного неврита при РС характерно выпадение центральных полей зрения (центральная скотома), так как бляшки развиваются обычно внутри ствола зрительного нерва. В отличие от этого при ретробульбарном неврите сифилитической этиологии или при воспалении придаточных полостей носа чаще наблюдается концентрическое сужение полей зрения, так как воспалительный процесс развивается с наружной поверхности зрительного нерва — с его оболочек.
Через известный срок при РС обнаруживаются изменения глазного дна — побледнение соска зрительного нерва (атрофия). Типичным для РС является преимущественное побледнение височных половин сосков зрительных нервов. Утрата зрения может быть полной или частичной, одно- или двусторонней. Через некоторое время обычно наступает улучшение, но процесс может и нарастать. Двусторонняя слепота отмечается редко.
Мозжечковые и пирамидные расстройства
Наиболее ранними мозжечковыми расстройствами является:
Резко выраженный нистагм (иногда не только горизонтальный, но и вертикальный или ротаторный), зависящий от пораженпя мозжечка, расстройства речи (скандированная речь) и дрожание головы или туловища являются уже признаком далеко зашедшего процесса.
Развиваются и другие мозжечковые симптомы — адиадохокинез (невозможность быстрой смены противоположных движений — сгибания или вращения), шаткая походка и др.
Иногда, наряду с выраженными симптомами пирамидного поражения, отмечаются и симптомы поражения периферического двигательного неврона: утрата сухожильных рефлексов конечностей, атрофии мышц.
Нарушения чувствительности не столь выражены, как двигательные расстройства. Своеобразной парестезией (ощущение жжения, мурашек, покалывания) при РС является возникающее при резком сгибании головы к груди ощущение электрического тока, как бы пробегающего по позвоночнику вниз, с иррадиацией в ноги, иногда в руки. В некоторых случаях наблюдаются нарушения суставно-мышечного и вибрационного чувства в нижних конечностях. Значительно реже расстраивается поверхностная чувствительность.
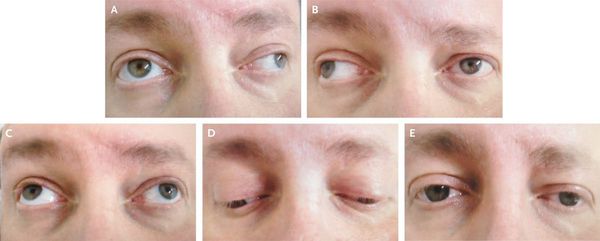
Из черепномозговых нервов, кроме зрительных, чаще поражаются отводящий и глазодвигательный нервы. Паралич глазных мышц обычно имеет преходящий характер и выражается лишь диплопией, которая может быть начальным симптомом заболевания.
Нередки поражения тройничного, лицевого и подъязычного нервов. Развитие склеротических бляшек в надъядерных отделах кортико-нуклеарного пути может стать причиной возникновения псевдобульбарного синдрома, а в мозговом стволе — развития бульбарных симптомов (симптомы поражения черепных нервов).
Нарушения функций тазовых органов являются нередкими симптомами РС. Встречаются следующие нарушения:
Нередки нарушения функции половой системы. Эти проблемы могут одновременно являться функциональными нарушениями тазовых органов, а также могут быть самостоятельными симптомами.
Психические нарушения редки. Деменция и выраженные формы психического расстройства свойственны лишь поздним периодам заболевания и обусловлены множественными и распространенными очагами в коре и подкорковых образованиях больших полушарий.
Патогенез рассеянного склероза
Для того, чтобы понять механизм развития РС, необходимо ознакомиться с патологической анатомией данного заболевания.
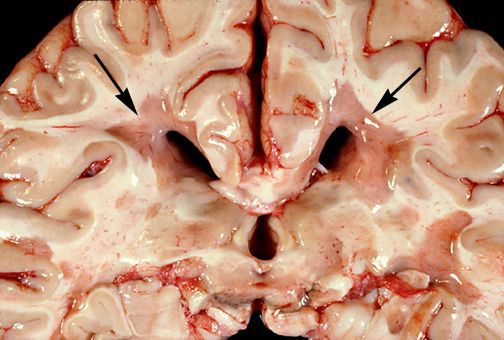
При микроскопическом исследовании обнаруживаются заметные и достаточно характерные изменения, выявляемые с наибольшим постоянством в спинном мозгу, мозговом стволе и полушариях головного мозга. Видны множественные бляшки различной величины (от точечных до весьма массивных, которые, к примеру, занимают весь поперечник спинного мозга), рассеянные преимущественно в белом веществе. Такая множественность и разбросанность очаговых изменений и определяет название болезни.
Отдельные бляшки имеют округлую форму, они нередко сливаются и создают изменения сложных очертаний. Цвет бляшек на разрезе розовато-серый (недавно образовавшиеся очаги) или серый, желтоватый (старые очаги).
При разрезе бляшки определяется их большая плотность по сравлению с нормальной мозговой тканью. Эти уплотнения, склерозирование бляшек дало возможность охарактеризовать заболевание как склероз.
При микроскопии на первый план выступают изменения миелиновых волокон. В области очага, бляшки, в белом веществе наблюдаются в той или иной степени распад миелиновой оболочки, покрывающей нервные волокна центральных проводников, причём осевой цилиндр нередко остаётся неповреждённым.
В остром периоде, при наличии отёка и инфильтрации, в очаге поражения нарушается проводимость по нервным волокнам. В дальнейшем, при условии гибели осевых цилиндров, возникают необратимые, стойкие выпадения.
После периода острого воспаления оказывается, что осевые цилиндры частично сохраняют свою целостность и проводимость, иногда даже наблюдается ремиелинизация нервных волокон. В результате наблюдается не только ремиссия, но даже и вполне удовлетворительное восстановление отдельных утраченных ранее функций, что очень характерно для РС.
Образование новых воспалительных очагов определяет ухудшение и возникновение новых симптомов. [2] [5]
Классификация и стадии развития рассеянного склероза
Строгой и общепринятой классификации РС нет. Некоторые авторы предлагают подразделять РС по клиническому течению, другие по локализации процесса. [9]
По характеру течения выделяют:
По локализации поражения мозга:
По стадиям РС делят на:
Осложнения рассеянного склероза
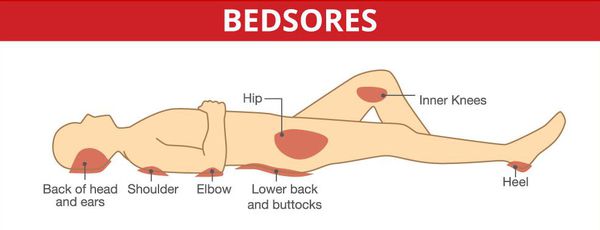
Серьёзными осложнениями, особенно при спинальных формах, являются пролежни и глубокие нарушения тазовых органов.
Неблагоприятно могут протекать также острые и подострые случаи с поражением жизненно важных отделов мозгового ствола.
Неврологический статус пациента напрямую зависит от его иммунитета. Зачастую появляется повышенная утомляемость, развивается мышечная слабость, головокружение. В стадии прогрессирования отмечается атаксия (нарушение координации и произвольных движений), значительное уменьшение физических и особенно двигательных возможностей конечностей с развитием спастики (двигательные нарушения в связи с повышенным тонусом мышц).
Весьма часто резко снижается острота зрения, теряется чёткость изображения, уменьшаются поля зрения, происходит искажение цветов, диплопия, развивается амблиопия и стабизм (косоглазие).
У пациентов зачастую возникает раздражительность, неустойчивость настроения, в некоторых случаях эйфория, неадекватное отношение к своему состоянию.
При РС нередки когнитивные нарушения — снижение памяти, концентрации внимания, нарушение пространственной ориентации.
Также при РС появляются тазовые нарушения — задержка мочеиспускания и длительные запоры, впоследствии больной теряет возможность контролировать процессы опорожнения кишечника и мочевого пузыря. В результате неполного опорожнения мочевого пузыря возникают урологические заболевания, вплоть до уросепсиса.
Вышеперечисленные осложнения требуют особого внимания, так как именно они могут стать причиной смертельного исхода для больного. [15] [16]
Диагностика рассеянного склероза
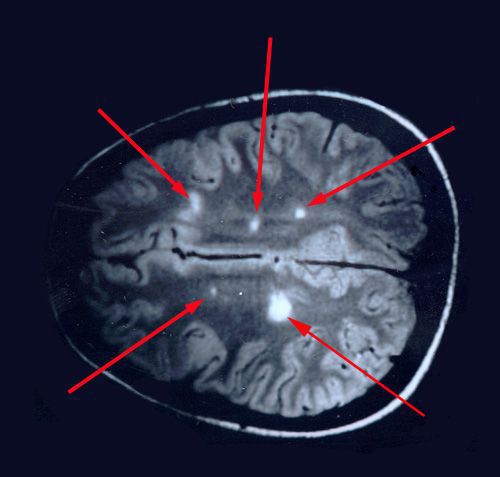
При вероятном РС, наряду с полным неврологическим осмотром, необходимо проводить исследование головного и спинного мозга при помощи МРТ. Этот способ исследования является наиболее информативным дополнительным методом диагностики. С его помощью можно обнаружить участки изменённой плотности в белом веществе головного мозга (очаги демиелинизации и глиоз). [10]
Исследование зрительных вызванных потенциалов, применяемое для определения степени сохранности некоторых проводящих путей, может также являться одним ранних диагностических критериев.
При изучении ликвора информативным считается метод изоэлектрического фокусирования спинномозговой жидкости, позволяющий выделить олигоклональные группы IgG.
Для диагностики РС широко используются критерии, предложенные Международной экспертной группой. [11]
Рассеянный склероз. Дебют заболевания и особенности его диагностики
Рассеянный склероз (РС) является хроническим аутоиммунным заболеванием. При его прогрессировании агрессивные иммунные клетки не только повреждают миелиновую оболочку отростков нейронов (нервных клеток), но и приводят к гибели самих клеток. В результате этого нарушается сила в руках и/или ногах, страдает координация движений, чувствительность, функция тазовых органов, ухудшается зрение. Постепенно человек утрачивает способность управлять своим телом.
В Беларуси, по данным Национального статистического комитета за 2018 год, зарегистрировано 4 тыс. 342 пациента, у которых диагностирован рассеянный склероз (распространенность 56,7 случаев на 100 тыс. населения). По показателю распространенности Беларусь относится к зоне высокого риска. В группе риска развития заболевания – молодое население в возрасте от 18 до 40 лет, причем женщин среди них в два раза больше. Вместе с тем, у мужчин регистрируется больше случаев первично-прогрессирующего РС (один из типов течения рассеянного склероза, который может быстро привести к инвалидности).
О симптомах и диагностике рассеянного склероза информационному порталу «Здоровые люди» рассказала старший научный сотрудник неврологического отдела РНПЦ неврологии и нейрохирургии Анна Буняк.
Симптомы рассеянного склероза
РС – заболевание «хамелеон». Оно имеет много клинических проявлений. Порой при первых симптомах болезни практически невозможно заподозрить начало заболевания.
С чего может начинаться рассеянный склероз
Пациентам с перечисленными состояниями рекомендуется обратиться за консультацией к врачу общей практики по месту жительства, который направит к неврологу. Врач этой специализации с учетом клинических проявлений заболевания принимает решение о назначении дальнейших исследований, в том числе МРТ спинного и головного мозга.
Диагностика рассеянного склероза
В настоящее время диагностические мероприятия выполняются согласно критериям Макдональда 2017 года пересмотра, которые используются во всем мире. Их цель – упростить и ускорить постановку диагноза. Ведь чем быстрее диагностировано заболевание, тем раньше будет назначена терапия лекарственными средствами модифицирующего ряда, к которым относятся препараты, изменяющие течение рассеянного склероза (ПИТРС). Их использование замедляет прогрессирование болезни, сокращает число обострений, уменьшает активность аутоиммунного воспалительного процесса в головном и спинном мозге, а также снижает инвалидизацию пациентов.
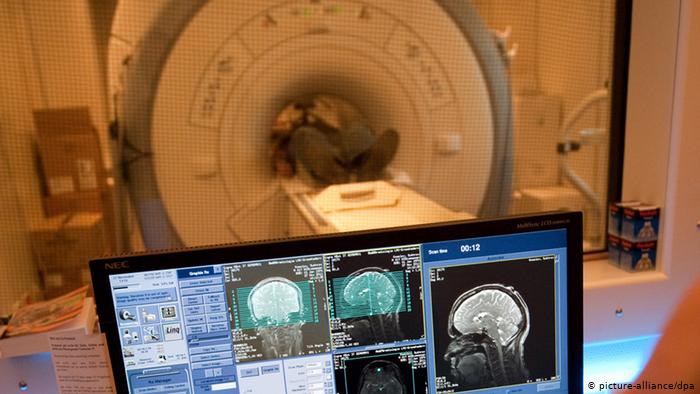
МРТ в диагностике рассеянного склероза
Диагностика рассеянного склероза базируется на наличии клинических проявлений заболевания, периодичности их развития (это важно и при дальнейшем определении типа течения РС), а также результатах МРТ головного и спинного мозга.
Анна Буняк, старший научный сотрудник неврологического отдела РНПЦ неврологии и нейрохирургии:
— Явных признаков нарушения состояния здоровья после купирования первого эпизода болезни какое-то время может не наблюдаться, но в ЦНС могут происходить аутоиммунные реакции, приводящие к образованию очагов демиелинизации как в головном, так и в спинном мозге. Поэтому диагностика РС основывается не только на наличии эпизодов клинических проявления, их количестве, изменении состояния пациента между обострениями, но и на наличии характерных для РС изменений на МРТ и головного, и спинного мозга.
На этапе постановки диагноза МРТ головного и спинного мозга (шейного и верхне-грудного отдела) с контрастированием надо делать несколько раз с промежутком между обследованиями около 3 месяцев. Это необходимо для того, чтобы специалисты могли в динамике определить, есть ли увеличение количества очагов демиелинизации, изменились ли их размеры, накапливают ли очаги контрастное вещество.
Как пояснила собеседница, очаги демиелинизации в головном и спинном мозге могут выявляться при различных заболеваниях. При рассеянном склерозе они имеют определенные размеры, расположение, особенность накопления контрастного вещества, которое вводится внутривенно. При рассеянном склерозе контрастное вещество накапливается по контуру очага в виде разорванного кольца.
МРТ важно выполнять на аппарате мощностью не менее 1,5 ТЭСЛА. При последующих исследованиях аппарат желательно выбирать с одинаковыми техническими характеристиками.
На приеме у невролога
Возможные вопросы, которые может задавать невролог на приеме при сборе анамнеза заболевания и подозрении на рассеянный склероз:
Специалистам следует обращать внимание и быть настороженными в отношении рассеянного склероза, особенно когда приходит молодой человек с жалобами нарушение походки, неловкость в руках или ногах, нарушение мочеиспускания, снижение памяти. Зачастую изменения в его состоянии (повышенная утомляемость, онемение в руке, шаткость походки, невозможность сконцентрировать внимание) могут списать на стресс и чрезмерную нагрузку, как например, во время экзаменов. На самом деле это могут быть первые клинические проявления РС. При выявлении минимальных изменений в неврологическом статусе у таких пациентов их следует направить на МРТ головного и спинного мозга с обязательным повторным осмотром.
Типы течения РС
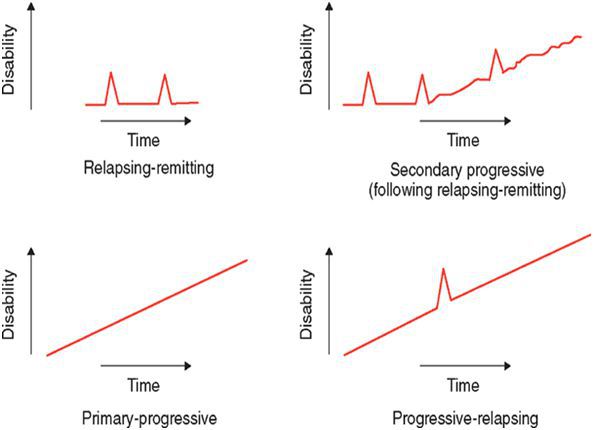
В зависимости от того, как протекает заболевание, выделяют несколько типов течения РС:
Рецидивный ремитирующий РС. Обострения в виде появления новой клинической симптоматики чередуются с ремиссиями. Период улучшения состояния может длиться месяцы, и даже годы. Такое течение РС наиболее благоприятное. Вместе с тем, при отсутствии модифицирующего лечения он может переходить во вторично-прогрессирующий тип течения РС.
Вторично-прогрессирующий тип течения РС. Сначала идет период чередования обострений и ремиссий, а затем наступает прогрессирование болезни. При этом возможны эпизоды резкого ухудшения состояния. В других случаях идет медленное развитие болезни без периодов улучшения и обострений с постепенным нарастанием неврологических симптомов.
Первично-прогрессирующий тип течения РС. С первого эпизода заболевания идет постепенное нарастание неврологической симптоматики, без четких периодов обострения и ремиссии. При первично-прогрессирующем типе течения РС всегда страдает спинной мозг. Болезнь постепенно прогрессирует. Такой тип течения РС наиболее тяжело поддается терапии.
Выделяют еще клинический изолированный синдром (первый клинический эпизод заболевания) и радиологический изолированный синдром (есть изменения на МРТ головного или спинного мозга, характерные для РС, но нет клинических проявлений). Как правило, такие пациенты наблюдаются неврологами. Как правило, таким пациентам назначают МРТ головного мозга через 3-6 месяцев. При наличии отрицательной динамики есть основание для диагноза «рассеянный склероз».
Лечение рассеянного склероза
Терапия рассеянного склероза подразделяется на лечение обострений, симптоматическую терапию и лечение, которое изменяет течение заболевания. Труднее всего поддается терапии первично-прогрессирующий РС.
Лечение обострений подразумевает применение глюкокортикостероидных гормонов, обменного плазмафереза.
После стабилизации состояния пациента в период ремиссии обсуждается вопрос о назначении лекарственных средств из группы ПИТРС (препараты, изменяющие течение рассеянного склероза). Как правило, ПИТРС назначается не ранее, чем через 1 месяц после окончания курса гормонов.
При лечении рассеянного склероза существует понятие «time is brain» («время-мозг»). Это значит, что чем раньше начато лечение ПИТРС, тем позже наступает атрофия мозга, сохраняются нейроны. Оценка эффективности ПИТРС зависит от шкалы EDSS (метод оценки неврологических поражений при РС). Наиболее действенный ответ на ПИТРС при шкале EDSS до 3 баллов.
ПИТРС дают возможность контролировать течение РС, но не излечивают его.
Об эффективности такой терапии свидетельствуют замедление прогрессирования заболевания, уменьшение частоты обострений, снижение активности процессов по МРТ головного и спинного мозга (уменьшение количества активных очагов). Это позволяет остановить прогрессирование заболевания, снизить инвалидизацию пациентов, а значит сохранить их качество жизни и социальную вовлеченность.
Дополнительную информацию можно получить на сайте roche.by.
Подписывайтесь на наши группы в Facebook, VK, OK, Twitter и будьте в курсе свежих новостей! Только интересные видео на нашем канале YouTube, присоединяйтесь