Дефект нервной трубки у плода это что
Патологии развития нервной трубки у плода, видимые на УЗИ
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/anomalii-razvitiya-nervnoy-trubki-u-ploda.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/anomalii-razvitiya-nervnoy-trubki-u-ploda.jpg?fit=827%2C550&ssl=1″ />
Патологии формирования и развития нервной трубки закладываются на сроке 2-4 недели, когда женщина даже не знает, что беременна. Среди причин, приводящих к нарушению формирования нервной трубки отмечают внешние факторы: алкогольное отравление, курение, болезни матери, приём лекарственных препаратов, неправильное питание.
Пороки этого органа настолько тяжелы, что часто несовместимы с жизнью. И невооружённым глазом определить аномалию невозможно. Выявить патологию формирования нервной трубки можно только на скрининговом УЗИ плода, поэтому это исследование нельзя игнорировать.
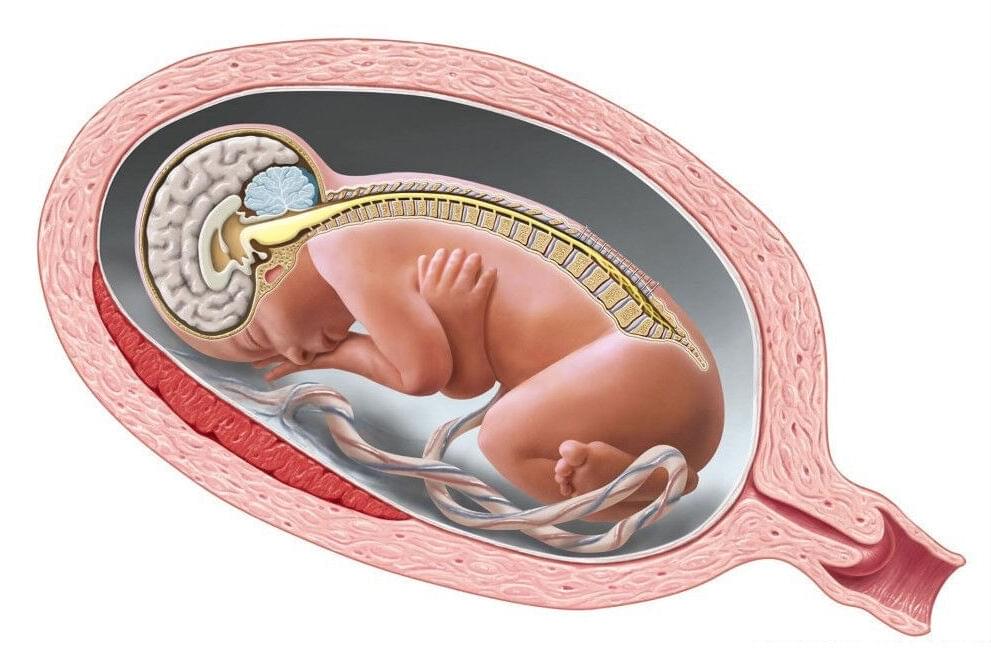
аномалии развития нервной трубки у плода
» data-image-caption=»» data-medium-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/anomalii-razvitiya-nervnoy-trubki-u-ploda.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/anomalii-razvitiya-nervnoy-trubki-u-ploda.jpg?fit=827%2C550&ssl=1″ loading=»lazy» src=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/anomalii-razvitiya-nervnoy-trubki-u-ploda-827×550.jpg?resize=790%2C525″ alt=»аномалии развития нервной трубки у плода» width=»790″ height=»525″ srcset=»https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/anomalii-razvitiya-nervnoy-trubki-u-ploda.jpg?resize=827%2C550&ssl=1 827w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/anomalii-razvitiya-nervnoy-trubki-u-ploda.jpg?resize=450%2C300&ssl=1 450w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/anomalii-razvitiya-nervnoy-trubki-u-ploda.jpg?resize=768%2C511&ssl=1 768w, https://i1.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2018/05/anomalii-razvitiya-nervnoy-trubki-u-ploda.jpg?w=895&ssl=1 895w» sizes=»(max-width: 790px) 100vw, 790px» data-recalc-dims=»1″ />
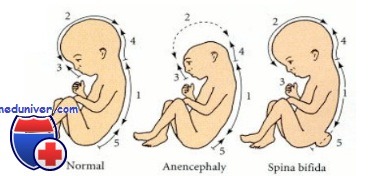
Анэнцефалия
Анэнцефалия — это полное или частичное отсутствие больших полушарий головного мозга, а в некоторых случаях костей черепа и мягких тканей. Встречается в 1 случае из 10 000, аномалия сопровождается другими нарушениями — незаращением верхней губы или твёрдого нёба, отсутствием гипофиза, спинномозговой грыжей.
Такое происходит, если по каким-то причинам на 3-4 неделе беременности не закрывается передний нейропор. Из-за этого не развиваются фронтальные расширения нервной трубки, из которых позже начали бы развиваться большие полушария.
Вместо богатого нейронами «серого вещества» формируется фиброзная ткань, в которой присутствуют единичные нервные клетки, кистозные образования и кровеносные сосуды. В 71% случаев у плода отсутствует лобно-затылочная зона и позвоночный столб, в 24% — затылочная доля с позвоночным столбом и в 5% — височно-теменная зона. Тело малыша при этом не имеет никаких отклонений.
На УЗИ анэнцефалия диагностируется на 11-12 неделях беременности, достоверность составляет 96%.
Для патологии характерны следующие эхопризнаки:
Одним только ультразвуковым обследованием диагностика анэнцефалии не ограничивается. При дефекте нервной трубки в крови женщины повышается гормон альфа-фетопротеин. При подтверждении диагноза ей рекомендуется остановить беременность, потому что при отсутствии головного мозга у новорождённого через некоторое время откажут лёгкие, сердце, почки.
УЗИ-диагностика является первичным, но не основным методом постановки диагноза. Если патология нервной трубки будет обнаружена на УЗИ-обследовании, женщине назначают амниоцентез — взятие под контролем трансабдоминального датчика амниотической жидкости из околоплодного пузыря с целью лабораторного исследования.
При обнаружении высокой концентрации альфа-фетопротеина и фермента ацетилхолинэстеразы беременную отправляют на МРТ (магнитно-резонансную томографию). В отличие от УЗИ, этот метод позволяет увидеть головной мозг плода в 4D проекции, увеличив изображение в несколько раз.
Чем раньше будет поставлен диагноз, тем быстрее женщина сможет прервать беременность. Сохранять её при таком диагнозе не имеет смысла, потому что малыш проживёт максимум неделю.
Гидроцефалия
Гидроцефалия — это аномалия развития плода, при которой увеличивается количество желудочков головного мозга. В норме их должно быть четыре, и через них происходит циркуляция ликвора — спинномозговой жидкости. При нарушении выработки или всасывания ликвора в кровеносную систему жидкость скапливается в желудочках, расширяя их.
Причиной патологии служит неправильное развитие нервной трубки эмбриона. Это случается на ранних сроках до 4 недель, и в 20% случаев причиной служат внутриутробные инфекции.
При гидроцефалии, скапливающаяся спинномозговая жидкость растягивает желудочки, они давят на головной мозг. Вследствие этого черепная коробка расширяется, голова обретает неправильную форму.
На ранних сроках порок сложно заметить, он выявляется, начиная с 10 недели беременности. На УЗИ заметно расширение лобных долей, родничок становится более выпуклым, а голова непропорционально большой.
Гинеколог, проводя скрининговое УЗИ, делает замеры между висками по надбровной линии (БПР) и, начиная с 16 недели, измеряет расстояние между лбом и затылком (ЛЗР). Сравнивая результаты с нормальными показателями, характерными для данного срока беременности, врач делает и другие замеры.
Увеличение показателей БПР и ЛЗР не всегда указывает на патологии. Вполне возможно, что малыш сам по себе крупный, если остальные замеры его тела также превышают норму. Только если параметры головы значительно увеличены при нормальных параметрах тела, врач диагностирует «гидроцефалию».
Именно замеры головы позволяют отличать гидроцефалию от врождённого увеличения размеров мозговых желудочков. При этом заболевании внутричерепного давления нет, поэтому размеры черепа соответствуют норме.
Часто гидроцефалия сопровождается другими пороками развития. На УЗИ заметно сглаживание извилин головного мозга, неправильное формирование сосудов, аномалия различных отделов спинного мозга, увеличение полушарной щели.
Ещё один признак гидроцефалии у плода — гипертонус матки на протяжении всей беременности. Если причиной развития патологии является инфекция, то женщину будет беспокоить плохое самочувствие.
Специалист оценивает степень развития гидроцефалии и даёт рекомендации и прогнозы относительно будущего малыша. В некоторых случаях аномалия нервной трубки у плода настолько выражена, что лечение ребёнка окажется малоэффективным. В этом случае женщине предлагается аборт. Однако бывает противоположная ситуация, и после лечения малыш будет вести полноценный образ жизни.
Микроцефалия
Микроцефалия — это сложнейшая патология головного мозга, выраженная в уменьшении размеров органа у плода. Причиной недоразвития головного мозга служит нарушение деления нервных клеток на стадии формирования нервной трубки эмбриона.
Патология провоцируется несколькими факторами: в 40% она развивается на фоне цитомегаловируса у матери, также существует наследственная форма болезни Джакомини-Пенроуза-Бека.
Микроцефалия встречается редко: 1 случай на 5 000, и часто сопровождается другими нарушениями ЦНС Ч лисэнцефалией (нарушением формирования коры головного мозга), микрогирией (малыми размерами мозговых извилин), аномалией мозжечка, недоразвитостью спинного мозга.
В плане диагностики микроцефалия — самый сложный порок. За основу УЗИ-исследования взят критерий соотношения длины бедренной кости и окружности головы плода, который не должен быть меньше 2,5. Однако интерпретация затрудняется тем, что не всегда известен точный срок беременности. Ложноположительный и ложноотрицательный результат может быть из-за небольших размеров плода или нарушения роста костей при других патологиях.
Точность УЗИ-диагностики при микроцефалии составляет 67,4%, причём в 85% случаев диагноз ставится позже 22 недель беременности. Начиная с 2 недели на УЗИ легко прослеживается строение черепа. При микроцефалии он имеет неправильную форму, лоб скошен, ушные раковины расположены низко, челюсти недоразвиты. Также имеется расширение мозговых желудочков.
Дополнительно в 60% у плода диагностируются другие нарушения ЦНС, болезни почек, сердца и других внутренних органов.
Диагностика микроцефалии всегда комплексная. При подозрении на патологию у женщины берут анализ амниотической жидкости, проводят кариотипирование плода. Только после тщательного обследования женщине говорят о диагнозе, и она сама решает, что делать дальше.
Энцефалоцеле
Энцефалоцеле — это разновидность мозговой грыжи, при которой мозговые оболочки выходят за пределы черепа через черепные дефекты. Патология возникает из-за неразделения конца нервной трубки на 4-й неделе беременности. В результате у плода образуется полиповидная масса: в 75% случаев она локализуется на затылке или своде черепа, а в 25% выступает через лицевую область.
На УЗИ энцефалоцеле диагностируется на 11-12-й неделе беременности, когда происходит окостенение костей черепа. На экране монитора видно низкоэхогенное образование за пределами свода черепа. Оно состоит из мозгового вещества, а при менингоцеле виден ещё и ликвор.
В некоторых случаях (при энцефалоцистоменингоцеле) внутри грыжи визуализируется часть мозгового желудочка. Помимо этого, у плода имеются микроцефалия, гидроцефалия и другие внутриутробные пороки. Обычно при энцефалоцеле у женщины наблюдается маловодие, затрудняющее диагностику.
К другим признакам энцефалоцеле у плода относятся:
На ранних сроках беременности наблюдается повышение альфа- фетопротеина.
Ультразвуковая диагностика на сроке до 24-х недели беременности имеет эффективность 87%, однако при базальной форме патологии постановка диагноза будет затруднена. В большинстве случаев женщине рекомендуют прервать беременность в связи с тяжёлыми пороками у ребёнка и невозможностью его реабилитации в будущем.
Среди причин, вызывающих мозговую грыжу, можно выделить:
В некоторых случаях при небольшом размере грыжи малышу в течение первых 3-х лет жизни делают операцию. Но даже при благоприятном исходе он будет несколько отставать в психо-эмоциональном развитии от своих сверстников. Если полипообразный нарост не удалять, он будет притягивать инфекции и вызывать дискомфорт. Малыш в таком случае погибает в течении 1 года жизни.
Выводы
Скрининговое УЗИ при беременности — отличный способ своевременно выявить у плода тяжелейшие патологии нервной трубки, при условии, что обследование было проведено вовремя и с помощью хорошего аппарата. Также важно, чтобы УЗ-исследование и расшифровку проводил опытный врач-гинеколог, идеально владеющий аппаратом и имеющий глубокие знания в области акушерства.
Процесс формирования нервной трубки и пороки развития
Процесс формирования нервной трубки называется нейруляцией. Нейруляция начинается с появления нервной пластинки, которая инвагинирует внутрь позвоночника, чтобы сформировать нейронную сеть с нервными канавками по обеим сторонам позвоночника. Постепенно, нейронные канавки сближаются друг с другом по средней линии позвоночника и сливаются, таким образом преобразовывая нейронные канавки в нервную трубку.
При нарушении нейруляции на этапах смыкания нервной трубки обнаруживаются врожденные пороки развития, такие как:
и другие дефекты центральной нервной системы. Дефекты закрытия нервной трубки встречаются довольно редко. При серьёзных дефектах развития невральной трубки, таких как анэнцефалия, расщепление позвоночника плод погибает в утробе матери или рождается нежизнеспособным и погибает в ближайшие дни после рождения. Современное оборудование помогает обнаружить пороки развития нервной трубки на регулярных обследованиях во время беременности. При ранней диагностике пороков развития нервной трубки показано прерывание беременности.
Формирование нервной трубки человека это сложное взаимодействие между генетическими и экологическими факторами. Некоторые гены имеют важное значение для формирования нервной трубки, но пищевые факторы, такие как уровень холестерина и фолиевой кислоты, также важны для правильного формирования нервной трубки. Учеными было подсчитано, что 50% дефектов закрытия нервной трубки у плода, можно предотвратить назначив беременной женщине препараты фолиевой кислоты и витамина B 12.
ВОЗ рекомендует всем женщинам на этапе планирования беременности, а так же беременным, принимать 400 мкг фолиевой кислоты ежедневно, чтобы уменьшить риск пороков развития нервной трубки.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
Какие патологии плода может выявить УЗИ?
УЗИ — обязательный метод обследования беременных женщин. В норме каждая будущая мама проходит 2-3 обследования, иногда — больше. С помощью ультразвукового исследования врач выявляет патологии развития плода, может оценить состояние околоплодных структур. Своевременно проведенное исследование помогает принять решение по поводу вынашивания беременности, разработать оптимальную лечебную тактику, подготовиться к рождению «особенного» ребенка.
Стаж работы 20 лет.
Причины врожденной патологии плода
Какие же факторы могут плохо повлиять на плод? Причинами появления различных патологий являются:
Чем больше факторов имеют место, тем больше вероятность появления патологий плода. Именно поэтому планировать рождение ребенка нужно начинать заранее, минимум за полгода до зачатия. Этого времени достаточно, чтобы пройти комплексное обследование, выявить и излечить болезни, подготовиться к зачатию здорового малыша. Чтобы подчеркнуть влияние вредных привычек на плод, приведем некоторые цифры.
При алкоголизме матери у 26% случаев наблюдается токсикозы, в 12% — антенатальная гибель и асфиксия, в 22% — выкидыши, в 34% — преждевременные роды, в 8% — родовые травмы, в 19% — задержка внутриутробного развития.
Группы риска
Учитывая причины появления патологий плода, ученые выделили группы риска. Женщины из этих групп попадают под пристальное внимание врачей в связи с высокой вероятностью развития аномалий.
В таких случаях УЗИ проводят неоднократно — врачу нужно детально осмотреть плод, оценить его развитие в динамике, чтобы исключить врожденные аномалии.
Классификация аномалий у плода
К патологиям развития относятся:
Пороки развития нервной трубки
Аномалии развития позвоночника
Чаще всего патологии плода в виде аномалий развития позвоночника локализуются в шейном и поясничном отделе. Так как позвоночник отчетливо визуализируется с 15 недели беременности, то его пороки диагностируются на сроке 18-20 недель, во время второго скринингового УЗИ.
Врожденные пороки сердца
Диагностика врожденных пороков сердца требует специального оборудования. У врача должна быть возможность провести доплерографию. При подозрении на врожденные пороки сердца необходимо заключение эксперта. В затруднительных случаях врачей-клиницистов предупреждают о возможных осложнениях, чтобы они были готовы оказать специализированную помощь при рождении ребенка.
Аномалии развития желудочно-кишечного тракта
Чаще всего из патологий развития пищеварительного тракта диагностируется атрезия двенадцатиперстной кишки. При этом на УЗИ врач видит округлые структуры, похожие на кисты, в верхней части живота плода. Если киста расположена слева, это расширенный желудок, справа — двенадцатиперстная кишка. Это так называемый признак «двойного пузыря». Очень часто патология сочетается с многоводием, аномалиями сердца, почек, ЦНС.
Диагностика атрезии тонкой кишки сложна. В верхней части живота плода врач видит кистозные структуры — перерастянутые петли тонкого кишечника. Как правило, патология плода выявляется в середине беременности или на более поздних сроках. При высокой атрезии обычно диагностируют многоводие. Атрезию толстой кишки диагностировать с помощью УЗИ практически невозможно.
Патология развития передней брюшной стенки
Чаще всего из этой группы диагностируют дефект передней брюшной стенки — омфалоцеле. В грыжевом мешке, образованном амниотической оболочкой и париетальной брюшиной, обнаруживают петли кишечника, часть печени, желудка и селезенки.
Другая патология в основном локализуется в правой околопупочной области (гастрошизис) и обычно является изолированной. Через этот порок пролабируют только петли кишечника, не покрытые амниотической оболочкой.
Асцит у плода
Свободная жидкость на УЗИ визуализируется как анэхогенная зона, окружающая внутренние органы будущего ребенка. При подозрении на асцит врач должен тщательно изучить плод, оценить его анатомию для исключения сочетанных пороков. Нужно тщательно исследовать мочевыводящую систему, так как асцитическая жидкость может быть мочой. Если у будущего ребенка выявлено утолщение кожи или жидкость содержится минимум в двух естественных полостях, говорят о водянке плода.
Ее причинами являются:
Чтобы выяснить точную причину водянки, врач порекомендует женщине дополнительное экспертное УЗИ.
Аномалии мочевыделительной системы
Некоторые врожденные пороки мочевыделительной системы несовместимы с жизнью. Если такая патология выявлена на ранних сроках, врач может посоветовать женщине прервать беременность. Если же аномалия была диагностирована поздно, врач может изменить тактику ведения беременности.
Диагностирование агенезии, или отсутствия почек, затруднено из-за значительного увеличения надпочечников. Эти железы на последних неделях беременности могут приобретать бобовидную форму, что еще больше утрудняет диагностику. Мочевой пузырь при этом маленький или отсутствует вовсе. Чтобы поставить точный диагноз, нужно исследовать плод в нескольких плоскостях. Измерение почек во время УЗИ помогает выявить гипоплазию — недоразвитие органа.
Обструкции, гидронефроз проявляется расширением почечной лоханки. Однако, нужно учитывать, что расширение почечной лоханки может быть преходящим. Такие дилатации чаще всего двусторонние и через некоторое время проходят. При подозрении на гидронефроз нужно повторить УЗИ через две-три недели.
Патологическая двусторонняя обструкция мочевыводящей системы обычно сочетается с маловодием и имеет неблагоприятный прогноз. Если же обструкция односторонняя, количество околоплодных вод остается в пределах нормы.
При мультикистозной почке на УЗИ будет выявляться несколько кист различного диаметра. Они располагаются диффузно, реже — в одной части органа. Между кистами может определяться паренхима почки, хотя она четко не визуализируется. Аутосомно-рециссивный поликистоз почек диагностируют в третьем триместре беременности. В таких ситуациях имеет место отягощенный семейный анамнез и маловодие. При УЗИ почки увеличены в размерах, эхогенность их резко повышена.
Амниотическая жидкость
Самыми частыми причинами многоводия являются:
Причинами маловодия бывают:
Маловодие при двусторонней аномалии почек является плохим прогностическим признаком.
Мнение врача
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Дефекты нервной трубки: обновлен практический бюллетень (Obstetrics & Gynecology, декабрь 2017)
Обзор
В журнале Obstetrics & Gynecology в выпуске за декабрь 2017 г. опубликован обновленный практический бюллетень Американской коллегии акушеров-гинекологов по дефектам нервной трубки (№ 187).
— Все женщины, планирующие беременность или способные забеременеть, должны принимать 400 микрограмм фолиевой кислоты ежедневно. Прием фолиевой кислоты должен начинаться как минимум 1 месяц до наступления беременности и продолжаться в течение первых 12 недель беременности.
— Женщины с высоким риском дефектов нервной трубки плода должны принимать по 4 мг ( 4000 микрограмм ) фолиевой кислоты ежедневно. Прием фолиевой кислоты должен начинаться за 3 месяца до наступления беременности и продолжаться до 12 недель гестационного срока.
— Хотя и имеется возможность детекции определенных дефектов нервной трубки в 1м триместре, частота выявления гораздо меньше по сравнению с УЗИ во 2м триместре. Поэтому, нормальный результат УЗИ в 1м триместре не должен заменять проведение скринингового УЗИ во 2м триместре.
— Необходимо предлагать беременной с плодом с дефектами нервной трубки возможность выбора: прерывание беременности, выжидательное ведение с хирургической коррекцией в неонатальном периоде, и внутри-маточную фетальную операцию у подходящих кандидаток.
— Если женщина выбирает сохранение беременности, нужно рекомендовать генетическую оценку путем амниоцентеза на хромосомное микрочипное тестирование, так как выявление генетической патологии у плода с дефектами нервной трубки имеет важное значение по прогнозу, ведению беременности и для определения является ли пациентка кандидаткой на внутри-маточную фетальную операцию по коррекции дефекта нервной трубки.
— Беременные с нелетальным дефектом нервной трубки плода должны направляться в специализированные центры для всестороннего ведения, включая: акушера, специалиста по плоду совместно с неонатологом, детским нейрохирургом и генетиком.
— Роды плода с нелетальным расщеплением позвоночника (спина бифида) должны проходить в стационаре, который имеет специализированную неонатальную помощь и сотрудников, способных вести спинальные дефекты и любые срочные осложнения.
— Учитывая, что нет ясности каким образом и какова значимость неврологических исходов в зависимости от метода родовспоможения данных детей, решения по времени и методу родовспоможения должны приниматься индивидуально при консультации со специалистами с опытом и знаниями о дефектах нервной трубки плода.
— Несмотря на материнский и акушерский риск, внутриматочная коррекция является вариантом лечения для женщин, которые подходят под соответствующие критерии. Консультирование должно быть ненавязчивым и включать все варианты с полным раскрытием потенциальной пользы и рисков для плода и женщины, включая значение для последующих беременностей.
Подробнее смотрите в прикрепленном файле.
Посмотреть другие обзоры
Автор обзора
Дефект нервной трубки у плода это что
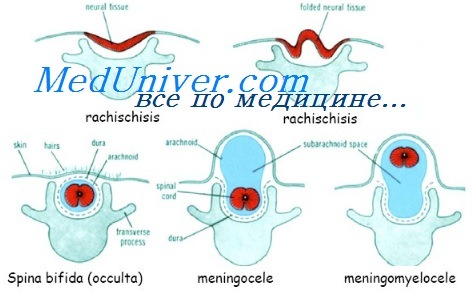
Несколько частых врожденных пороков развития, наблюдаемых как изолированные дефекты, а не как часть синдрома, по-видимому, повторяются в семьях. Семейное накопление и повышенный риск повторения у родственников больного — признаки комплексного признака. Наиболее важные врожденные пороки развития с комплексным наследованием — дефекты нервной трубки (ДНТ), расщелина губы с расщелиной или без расщелины нёба и врожденные пороки развития сердца.
Отмечена различная степень тяжести порока, колеблющаяся от spina bifida occulta, при которой дефект ограничен костным сводом, до spina bifida aperta, когда из-за костного дефекта возникает менингоцеле (грыжа оболочек) или менингомиелоцеле (выступание через дефект элементов мозга и оболочек).
Как группа, дефект нервной трубки — ведущая причина гибели плода, смерти в периоде новорожденности и раннем детстве и отставания у выживших детей. Их встречаемость при рождении варьирует от почти 1% в Ирландии до 0,2% или менее в Соединенных Штатах. Частота также изменяется в зависимости от социальных факторов и сезона рождения и существенно колеблется со временем (с выраженным снижением за последние годы; см. последующую дискуссию).
У небольшой части дефектов нервной трубки известны специфические причины, например амниотические перетяжки (волокнистые тяжи между амнионом и эмбрионом, вызванные ранним разрывом амниона, нарушающие морфогенез в ходе эмбрионального развития), некоторые моногенные пороки с плейотропной экспрессией, некоторые хромосомные заболевания и некоторые тератогены. Большинство дефектов нервной трубки, тем не менее, — изолированные пороки неизвестной причины.
Дефицит фолиевой кислоты у матери и дефекты нервной трубки
Дефекты нервной трубки длительное время считались пороками с многофакторным типом наследования, определяемыми многочисленными генетическими и средовыми факторами. Так было до проведения исследований, обнаруживших единственный главный фактор, вызывающий дефект нервной трубки, — витаминную недостаточность. Риск развития дефекта нервной трубки оказался обратно пропорционален уровню фолиевой кислоты в крови матери во время беременности, с пороговым значением в 200 мкг/л, ниже которого риск возникновения дефекта нервной трубки становится значимым.
Вместе со снижением уровня фолата в крови у матерей детей с дефектом нервной трубки наблюдают повышение уровня гомоцистеина, показывающее, что биохимическая аномалия находится на этапе восстановления тетрагидрофолата при переходе метилгомоцистеина в метионин. Уровень фолиевой кислоты сильно зависит от приема с пищей и может снижаться при беременности даже при обычной дозе примерно в 230 мкг в день. Влияние недостатка фолиевой кислоты потенцируется генетическим вариантом фермента 5,10-метилентетрагидрофолатредуктазы (MTHFR), вызванным частой миссенс-мутацией, делающей фермент менее стабильным, чем в норме.
Нестабильность фермента препятствует восстановлению тетрагидрофолата и создает помехи с метилированием гомоцистеина в метионин.
Мутантный аллель настолько часто встречается во многих популяциях, что от 5-15% популяции гомозиготны по этой мутации. В исследованиях обнаружено, что матери детей с дефектом нервной трубки в 2 раза чаще, чем в контрольной группе, бывают носителями мутантного аллеля, кодирующего нестабильный фермент. Не все матери детей с дефектом нервной трубки с низкими уровнями фолиевой кислоты гомозиготны по мутантному аллелю MTHFR, что доказывает роль других неизвестных генетических факторов или просто диетическиго дефицита, в снижении уровня фолиевой кислоты.
Остается неясным, как дефект фермента содействует формированию дефекта нервной трубки, и является ли аномалия прямым результатом повышения уровня гомоцистеина, снижения уровня метионина или других метаболических нарушений.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021