Деформация позвоночника это что
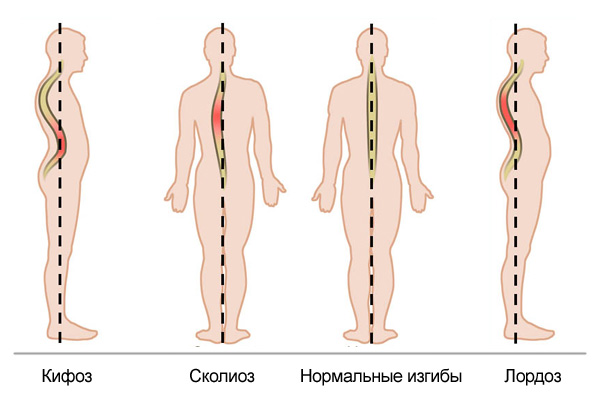
Искривление позвоночника
Искривление позвоночника – это нарушение правильной конфигурации позвоночного столба. Может быть врожденным или приобретенным, прямым или боковым. Проявляется наличием видимой деформации, выраженной сутулостью, в тяжелых случаях выявляется горб. Диагноз устанавливается на основании результатов осмотра и данных рентгенографии, при необходимости назначаются дополнительные исследования (МРТ, КТ и другие). Лечение включает в себя ЛФК, массаж, физиотерапию и ношение корсетов. При наличии показаний проводятся операции.
МКБ-10
Общие сведения
Искривление позвоночника – широко распространенная патология, возникающая преимущественно в детском и юношеском возрасте. При нерезко выраженных нарушениях трудоспособность сохраняется, значительное искривление позвоночника становится причиной инвалидности и оказывает негативное влияние на работу внутренних органов. Лечением данного патологического состояния занимаются ортопеды-травматологи и врачи-вертебрологи.
Причины
Врожденное искривление позвоночника возникает вследствие аномалий развития позвоночника, чаще всего – клиновидных или добавочных позвонков, врожденной кривошеи. Около 80% сколиотических искривлений формируются по неизвестной причине. Остальные случаи сколиоза развиваются вследствие:
По происхождению различают множество видов кифоза, в том числе:
Шейный лордоз обычно развивается после переломов позвонков. С учетом причины развития выделяют первичный и вторичный патологические поясничные лордозы.
Патогенез
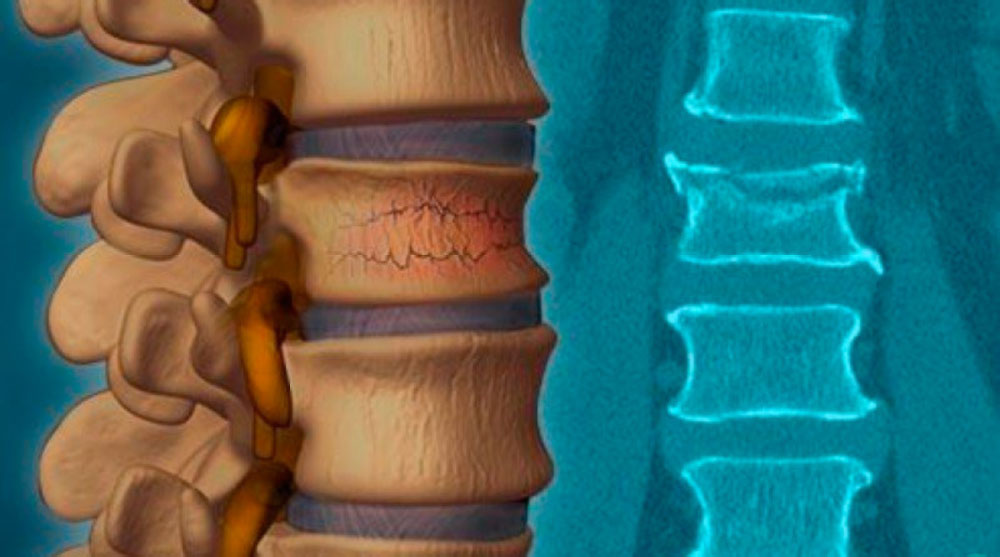
Перегрузка отдельных структур позвоночника из-за изменения формы или разрушения позвонков, дегенерации соединительной ткани или ослабления мышечного корсета приводит к снижению амортизационной способности дисков. В результате возникает излишняя нагрузка на суставы позвоночника, развиваются артрозы, появляется нестабильность, формируются подвывихи фасеточных суставов. Наблюдаются нарушения кровоснабжения, повышается тонус мышц, отмечается скованность движений, развивается венозный застой.
Все перечисленное усиливает дегенеративно-дистрофические процессы в опорных структурах позвоночного столба. Вначале пораженный отдел устанавливается в порочном положении в результате органических изменений или тяги мышц. Затем развивается фиброз, на фоне которого это положение становится фиксированным. Компенсаторно искривляются другие отделы позвоночника. Различные звенья патологического процесса усугубляют друг друга, возникает порочный круг.
Классификация
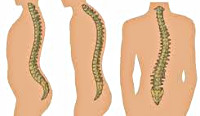
Выделяют искривление позвоночного столба кпереди (лордоз), кзади (кифоз) и боковое искривление (сколиоз). В норме боковые деформации отсутствуют, физиологический грудной кифоз составляет не более 15°, физиологический поясничный лордоз – 150-160°. Если перечисленные показатели выходят за пределы указанных значений, говорят о патологическом искривлении позвоночника, которое разделяется по степени тяжести:
Возможна также комбинированная патология – кифосколиоз. Искривление любого типа с неустановленной этиологией называют идиопатическим. По локализации кифоз обычно бывает грудным, лордоз – поясничным, реже шейным, еще реже грудным, сколиоз:
Патологический кифоз и лордоз могут быть врожденными или приобретенными. С учетом времени манифестации выделяют следующие варианты сколиоза:
В зависимости от формы искривления позвоночника различают С-образные сколиозы (одна дуга искривления), S-образные (две дуги), Z-образные (три дуги).
Симптомы искривления позвоночника
Сколиоз
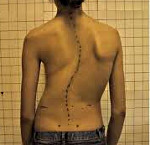
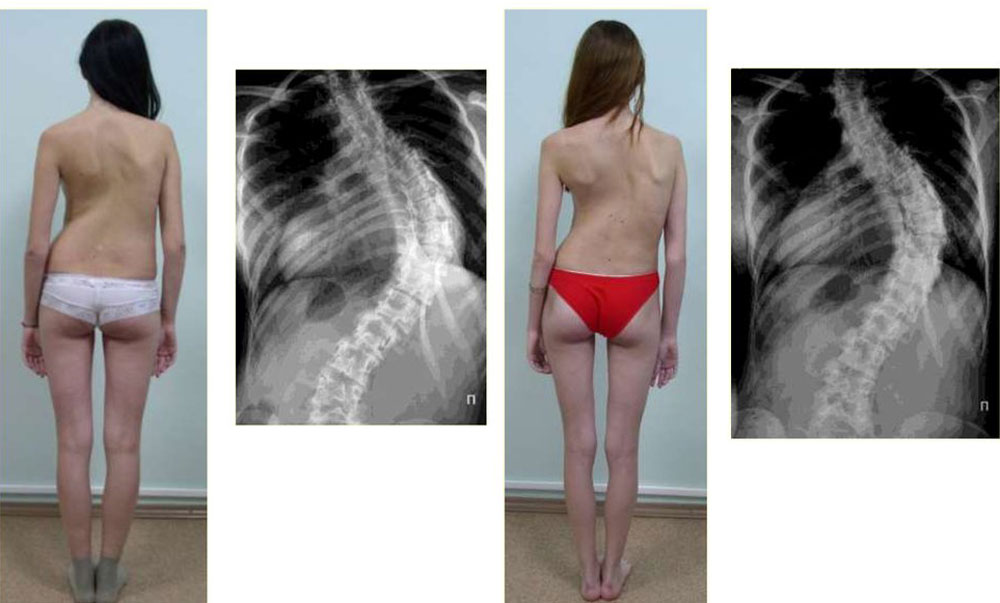
Как правило, заболевание возникает в детстве и особенно активно прогрессирует в периоды быстрого роста. На начальных стадиях протекает бессимптомно, обнаруживается по одному или нескольким характерным внешним признакам: лопатки располагаются несимметрично, одно плечо и один сосок находятся выше другого, пупок локализуется не по срединной линии, при наклоне вперед видно отклонение позвоночного столба в сторону. В последующем появляется болевой синдром, искривление усугубляется, формируется деформация грудной клетки.
Патологический кифоз
Патологический кифоз проявляется в виде сутулости, круглой спины, в тяжелых случаях – горба. Из-за чрезмерного искривления позвоночника грудная клетка сужается, диафрагма опускается книзу, верхняя часть туловища наклоняется вперед, плечи опускаются. Продолжительное существование кифоза может становиться причиной разрушения межпозвоночных дисков, клиновидной деформации позвонков, нарушения функции мышц спины и брюшного пресса.
Патологический лордоз
Как и другие виды искривлений, данная деформация влияет на положение туловища и внутренних органов. Отмечается уплощение грудной клетки и выпячивание живота. Голова и плечи выдвинуты кпереди. Из-за перераспределения нагрузки при патологическом лордозе позвоночник, мышцы и связки спины испытывают повышенную нагрузку, что проявляется болями, повышенной утомляемостью и нарушением подвижности.
Осложнения
При искривлении позвоночника в грудном отделе могут отмечаться частые респираторные заболевания, одышка и быстрая утомляемость, обусловленные вторичной деформацией грудной клетки, нарушениями функций сердца и легких. В тяжелых случаях формируется кифосколиотическое сердце, развивается дыхательная и сердечная недостаточность.
Кроме того, при выраженном искривлении позвоночника возможно образование межпозвонковых грыж, нестабильность межпозвонковых дисков, деформирующий артроз суставов позвоночника, воспаление подвздошно-поясничной мышцы, нарушения работы желудочно-кишечного тракта, почек. Тяжелые деформации негативно влияют на внешний вид пациентов, что сказывается на их психологическом состоянии. Нарушается трудоспособность, возможна инвалидизация.
Диагностика
Диагноз устанавливается взрослым или детским ортопедом либо вертебрологом. Выраженные деформации видны при любом положении тела, незначительное искривление позвоночного столба выявляется при наклоне пациента вперед. Врач оценивает симметричность самого позвоночника и других структур (бедер, лопаток и ребер), проводит специальные измерения. Для уточнения характера и выраженности деформации применяют визуализационные процедуры:
Значительное искривление вызывает вторичные деформации грудной клетки, приводит к уменьшению объема брюшной полости, нарушению расположения и ухудшению функции внутренних органов, поэтому пациенты с выраженным искривлением позвоночника регулярно проходят необходимые обследования, консультации пульмонолога, гастроэнтеролога и кардиолога. Всем больным назначают спирометрию. По показаниям проводят ЭКГ, МРТ позвоночника и другие исследования.
Лечение искривлений позвоночника
Лечение сколиоза
Лечение боковых искривлений позвоночника может быть консервативным и оперативным. Программы консервативной терапии включают в себя специально разработанные комплексы ЛФК, дыхательную гимнастику (по Шрот или аналогичные программы), корсеты, реклинаторы, физиотерапевтические процедуры и массаж.
Показания к операции при сколиозе определяются индивидуально и зависят от возраста больного, вида и локализации искривления и некоторых других факторов. Общепринятыми критериями необходимости хирургического лечения являются искривление 45-70 градусов при измерении по Коббу в сочетании с неэффективностью консервативного лечения, упорный болевой синдром, неуклонное прогрессирование сколиоза, нарушение функции легких и сердца. Применяются операции по Чаклину, Цильке, Дюбуссе, Харрингтону и другие.
Суть всех хирургических методик заключается выводе и удержании позвоночника в правильном положении при помощи металлических конструкций. При этом фиксируемый отдел позвоночника теряет подвижность. Хирургические вмешательства выполняются из переднего или заднего доступа. Для фиксации позвоночника используют металлические стержни, которые крепятся к позвонкам винтами или крючками. В последующем наступает сращение фиксированных позвонков в единый блок.
Лечение кифоза
Лечебная тактика зависит от причины искривления позвоночника, степени кифоза, возраста пациента, его состояния, других факторов. При 1-2 степени кифоза составляется программа комплексной консервативной терапии, включающая в себя ЛФК, массаж, дыхательную гимнастику, физиолечение, грязелечение и рефлексотерапию.
При 3-4 степени, нарушении функции внутренних органов, выраженном болевом синдроме, быстром прогрессировании искривления позвоночника, значительном косметическом дефекте и наличии выраженных неврологических нарушений проводятся хирургические операции. Лечение заключается в коррекции изгиба с использованием специальных металлоконструкций, фиксируемых на позвонки крючками или винтами. Иногда для достижения желаемого эффекта приходится осуществлять несколько операций.
Лечение лордоза
Тактика лечения зависит от причины и степени искривления позвоночника, возраста пациента, состояния его здоровья и других факторов. По возможности проводятся лечебные мероприятия, направленные на устранение причины деформации. Назначается комплекс ЛФК, массаж, тепло- и водолечение. Некоторым больным рекомендуют ношение бандажа.
Прогноз
Прогноз определяется давностью существования и тяжестью деформации, наличием и выраженностью осложнений, возможностью устранения провоцирующих факторов. У детей в легких случаях при своевременном адекватном консервативном лечении отмечается устранение деформации или достижение состояния компенсации. Тяжелые случаи искривления позвоночника у детей и взрослых требуют оперативного лечения, могут стать причиной выхода на инвалидность.
Профилактика
Необходимо своевременно устранять факторы риска, при наличии предрасполагающих факторов проводить регулярные обследования для раннего выявления патологии. Существенную роль играют массовые осмотры учащихся. При подтвержденном искривлении позвоночника необходимо выполнять рекомендации врача относительно режима физической активности, использования корсетов и реклинаторов.
Деформация позвоночника
Наши специалисты свяжутся с вами в ближайшее время
Деформация позвоночника может проявляться по-разному: частично или полностью, с различными типами искривления, быть врожденной или приобретенной. В зависимости от причин возникновения проблемы, степени сложности ситуации, области повреждения назначается коррекция консервативными методами или хирургическое лечение.
Часто подобные изменения влекут искривление позвоночника, смещение дисков позвоночника, нарушение осанки.
Виды деформации
Выделяют такие основные виды искривлений:
Сколиотическая деформация позвоночника выражается смещением позвонков вбок. Наиболее часто встречается именно сколиотическая деформация грудного отдела позвоночника. В основном этот тип изменений проявляется в школьном возрасте. Сколиозная деформация может быть s, z и с образная. Последняя встречается гораздо чаще других и представляет собой правостороннее или левостороннее искривление.
Лордоз – отклонение оси позвоночника вперед. Чаще всего встречается деформация шейного и поясничного отдела, реже сочетается с грудным кифозом. При лордозе поясничного отдела подвижность нижних конечностей может ограничиваться. Искривления, особенно сильные, влияют на работу внутренних органов: легких, почек и сердца.
Кифоз характеризуется изгибом оси назад и имеет два варианта развития. Это дугообразный и угловатый. Кифотическая деформация шейного отдела позвоночника встречается чрезвычайно редко, так как естественным направлением изгиба в этой части является лордоз.
Также разные группы изменения формы позвоночника могут быть объединены, например, кифосколиотическая деформация позвоночника. То есть смещение происходит сразу в нескольких направлениях. Искривления часто локализуются именно в районе крестцового отдела, так как нагрузка на этот отрезок позвоночника довольно серьезная.
Еще одна разновидность изменений нормальной формы позвоночника – спондилез. Он обуславливается разрастанием костной ткани с образованием отростков, шипов, сужением позвоночного канала.
Компрессионная деформация позвоночника происходит в результате сильных ударов и других нагрузок. В основном это происходит при падениях и ударах головой. В результате уменьшается длина позвоночного столба, может прибавляться компрессия дурального мешка шейного отдела.
Симптомы
Ощущения больных различны и зависят от типа, степени искривления и его локализации.
В зависимости от локализации изменений меняются и симптомы. Если искривлен шейный отдел это приводит к головным болям. Поясничный отдел влияет на функции половой системы, двигательные и чувствительные нарушения в ногах.
Если пациент страдает от клиновидной деформации, это изменение сопровождается сильной болью, отдышкой, уменьшением объема легких, высокой утомляемостью, головными болями.
Чем опасны позвоночные деформации?
При появлении искривлений стоит принимать меры для их устранения. В противном случае последствия могут быть крайне неприятными. Со временем могут появляться грыжи, страдать коленные и другие суставы. К тому же, чем серьезнее степень искривления – тем сильнее болевые ощущения, дискомфорт при движении и в покое.
Также искривленный позвоночник оказывает негативное влияние на работу внутренних органов и организма в целом. Грудная клетка часто становится меньше по объему, стесняя сердце и легкие. Кроме того, нарушения могут затронуть дыхание, спровоцировать застойные явления в легких, пневмонии и бронхиты разной степени тяжести.
Страдают от искривлений мочеполовая и пищеварительная системы. У женщин это может выражаться в бесплодии и всевозможных новообразованиях. У мужчин – в снижении половой функции и других неприятных изменениях.
Также стоит отметить появление психологических барьеров и даже депрессий в силу меняющейся внешности и невозможности общаться с миром как раньше.
Методы диагностики
При первичном осмотре. Далее пациент отправляется на рентген и уже после этого врач может поставить точный диагноз, определив локализацию и тяжесть изменения позвоночника. Если есть необходимость, может быть назначено обследование с помощью МРТ и УЗИ внутренних органов.
Методы лечения
Лечение, как правило, требует времени и терпения. Поодиночке и в комплексе применяться могут разные терапевтические варианты. Обычно это комбинации медикаментозного, физиотерапевтического и мануального лечения. Если консервативные методы бессильны, проблему устраняют операционным путем.
При искривлениях первой и второй степени обычно удается обойтись без операции. Пациенты выполняют упражнения, носят корсеты, придерживаются здорового питания. Результативны занятия в бассейне. ЛФК и бассейн также являются превосходной профилактикой заболеваний позвоночника.
Хирургия нужна при изменениях третьей и четвертой степени.
Стоимость
Подробнее о стоимости лечения можно узнать, посетив специалиста. Только после постановки точного диагноза и определения хода лечения можно говорить о его стоимости. Чтобы не навредить здоровью, обращаться стоит только к отлично зарекомендовавшим себя специалистам. В противном случае даже небольшие нарушения могут перерасти в непоправимые проблемы со здоровьем.
Записаться на прием к специалисту
Чтобы лечение прошло успешно и дало ожидаемый эффект, остановить свой выбор на профессиональных врачах уважаемой клиники. Именно ЦКБ РАН в Москве имеет отличную репутацию. Вертебрологи ЦКБ РАН успешно восстанавливают здоровье множества пациентов с самыми разными формами заболеваний.
Позвоночник – важнейший центр организма, от которого полностью зависит здоровье, долголетие, способность жить полноценной жизнью свободной от боли и дискомфорта. Если вы дорожите своим здоровьем – не затягивайте с визитом к врачу. Звоните по указанным на сайте телефонам, записывайтесь на прием онлайн. Сделайте шаг к отменному самочувствию уже сейчас!
Сколиоз и другие нарушения осанки: как не опоздать с лечением?
Примерно у 65% старшеклассников нарушена осанка. В какой момент это становится по-настоящему серьезной проблемой? Как его не упустить и вовремя начать лечение?
О сколиозе и других нарушениях осанки спросили ортопеда-травматолога Виктора Ващило.
Изгибы в позвоночнике: норма и патология
В норме у человека есть физиологические изгибы позвоночника во фронтальной плоскости:
У новорожденного здорового ребенка должен быть один изгиб позвоночника – грудной кифоз.
В 2–3 месяца, когда он начинает держать головку, появляется еще один – шейный лордоз.
Когда ребенок начинает сидеть, то есть в 6–7 месяцев, образуется поясничный лордоз.
К 6–7 годам, если смотреть сбоку, у ребенка должен быть S-образный позвоночник: с двумя изгибами назад и вперед.
Но физиологические изгибы позвоночника – кифоз и лордоз – могут усугубляться и становиться патологическими. Такие случаи требуют лечения.
Как часто дети страдают нарушениями осанки?
Дети дошкольного возраста – достаточно редко: 10-15%. В средней школьной группе число детей с нарушениями осанки вырастает до 30%, а в старшей – до 65%.
Примерно в 90% случаев эти нарушения приобретенные. Связаны они с:
Если нагрузка распределяется несимметрично, это ведет к таким нарушениям осанки, как:
Кроме того, сегодня причиной нарушений осанки часто становится чрезмерное использование гаджетов. К сколиозу, однако, это не относится.
Что называют сколиозом?
Важно различать сколиотическую осанку и сколиоз.
Боковое искривление позвоночника называется сколиотической осанкой. Оно обратимо и корригируется за счет, прежде всего, лечебной физкультуры (ЛФК), правильной организации рабочего места и зоны отдыха ребенка.
Сколиоз – это тяжелое прогрессирующее заболевание, которое характеризуется искривлением в 3 плоскостях позвоночника.
Если еще нет торсии – поворота позвонков, речь идет о сколиотической осанке. Когда появляется торсия, это сколиоз.
Если патологию не лечить, она прогрессирует и ведет к очень тяжелым деформациям, которые сокращают продолжительность жизни.
Почему появляется сколиоз?
В 80% случаев сколиоз идиопатический. То есть его причины неизвестны, а потому невозможно и провести полноценную профилактику.
Но мы точно знаем, что важную роль здесь играют нехватка витамина D и генетическая предрасположенность.
Причины остальных 20% случаев сколиоза – перенесенные заболевания: полиомиелит, туберкулез, укорочение конечностей, травмы.
Сколиоз встречается у 2–10% детей.
Появляется патология чаще всего в периоды интенсивного роста:
При этом девочки страдают в 5–6 раз чаще, особенно высокие и худые.
Как понять, что у ребенка сколиоз?
Когда он начинает активно расти, родителям нужно провести скрининговый тест.
В таком случае необходимо обратиться к врачу-ортопеду. Он осмотрит ребенка, направит на снимки в разных положениях – стоя, лежа. Если сколиоз подтвердится, в зависимости от его степени врач назначит лечение.
Как правило, лечение начинается с гимнастики. Занятия на укрепление мышечного корсета нужны, в частности, для того, чтобы избавиться от болевого синдрома, который часто сопровождает сколиоз.
Каждые 3–4 месяца делаются снимки. Если патология не прогрессирует, лечение ограничивается укрепляющей гимнастикой.
Если же она быстро развивается или у пациента угол деформации больше 20 градусов, изготавливается корсет. Ребенок должен носить его до окончания остеогенеза, то есть процесса формирования костей. Причем носить нужно практически все время: до 18 часов в сутки с перерывами на гимнастику и гигиенические процедуры.
При 4 степени сколиоза, когда угол деформации больше 40 градусов и его уже не скорректировать консервативными методами, прибегают к хирургическому лечению.
Поэтому таких пациентов приходится оперировать. Эта тяжелая длительная операция проводится, когда ребенок вырастает – заканчивается остеогенез.
Но пациентов, которые нуждаются в операции, меньше 1%. Если заниматься, вылечить сколиоз реально. Исправляются даже тяжелые деформации.
На снимках сразу видно, насколько пациент добросовестно выполняет рекомендации. Самим детям делать это сложно. Многое зависит от родителей, а также психологов и педагогов.
Бывает ли поздно лечить сколиоз?
Примерно в 16 лет, когда заканчивается остеогенез, образовавшиеся деформации, как правило, остаются на всю жизнь. Повлиять на них очень сложно. Используются динамические корсеты, процедура вытяжения позвоночника, но они обычно не дают желаемого эффекта.
Как предотвратить деформации позвоночника?
Для здоровой осанки необходимо:
Правила организации рабочего места ребенка:
Врожденные и приобретенные деформации позвоночника
Общая информация
Краткое описание
Врожденные деформации позвоночника – это аномалии развития количества или строения позвонков.
Приобретенные деформации позвоночника – это деформации в позвоночнике, которые возникают вследствие невоспалительных процессов чаще всего в процессе роста.
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| Q76.3 | Врожденный сколиоз, вызванный пороком развития кости |
| Q67.5 | Врожденная деформация позвоночника |
| Q77.9 | Остеохондродисплазия с дефектами роста трубчатых костей и позвоночного столба неуточненная |
| М41 | Сколиоз |
| М40.0 | Кифоз позиционный |
| М40.1 | Другие вторичные кифозы |
| М40.2 | Другие и не уточненные кифоза |
| М40.3 | Синдром прямой спины |
| М40.4 | Другие лордозы |
| М40.5 | Лордоз не уточненный |
| Т84.4 | Осложнения механического происхождения, связанные с другими внутренними ортопедическими устройствами, имплантатами и трансплантатами |
Дата разработки/пересмотра протокола: 2013 год (пересмотрен 2017 г.)
Сокращения, используемые в протоколе:
| ВИЧ | – | вирус иммунодефицита человека |
| КТ | – | компьютерно-томографическое исследование |
| ЛГ | – | лечебная гимнастика |
| ЛФК | – | лечебная физкультура |
| МРТ | – | магнитно-резонансная томография |
| УЗИ | – | ультразвуковое исследование |
| ЭКГ | – | электрокардиограмма |
| ЭНМГ | – | электронейромиография |
| ЭхоЭКГ | – | эхоэлектрокардиография |
Пользователи протокола: хирурги, травматологи-ортопеды, педиатры, ВОП.
Категория пациентов: дети, взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Врожденные деформации позвоночника [1—4]:
1) нарушение формирования позвонков:
· нейтральные (аплазия половины дуги, аплазия дуги, гипоплазия тела и дуги);
· сколиозогенные (аплазия половины тела и дуги (боковой полупозвонок), гипоплазия тела и дуги (боковой клиновидный позвонок);
· кифозогенные (задние полупозвонки, гипоплазия тела (задний клиновидный полупозвонок), заднебоковые полупозвонки);
2) нарушение слияния позвонков:
· нейтральные (симметричное нарушение слияния позвонка, отсутствие слияния дуги);
· сколиозогенные (отсутствие слияния асимметрично развитого бабочковидного позвонка, отсутствие слияния асимметрично развитых половин тела и дуги);
· кифозогенные (отсутствие слияния задних полупозвонков, блокирование слияния заднего клиновидного позвонка);
3) нарушение сегментации позвонков и ребер:
· нейтральные (блокирование смежных позвонков по всему поперечнику, альтернирующее блокирование, симметричное блокирование ребер);
· сколиозогенные (боковое блокирование смежных позвонков, блокирование «через сегмент»);
· кифозогенные (блокирование передних отделов тел смежных позвонков, блокирование передних отделов тел позвонков «через сегмент»).
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии
Жалобы:
· боли в грудопоясничном отделе;
· одышка;
· слабость при физических нагрузках;
· на искривление позвоночника.
Анамнез: врожденные сколиозогенные и кифозогенные пороки выявляются сразу после рождения, либо в раннем детстве. Консервативное лечение не дает положительного эффекта. В динамике отмечается прогрессия деформации позвоночника. Идиопатический сколиоз в большинстве случаев проявляется в возрасте 10-12 лет в период активного роста. Приобретенные деформации позвоночника возникают в основном после травмы позвоночника и нижних конечностей.
Физикальное обследование:
· искривление позвоночника во фронтальной плоскости;
· увеличение/уменьшение физиологических изгибов позвоночника (кифоз, лордоз) в сагиттальной плоскости;
· наличие реберного горба;
· асимметрия углов лопаток, надплечий;
· асимметрия реберных дуг;
· скошенность таза;
· дисбаланс туловища;
· косметический дефект;
· неврологический статус с нарушениями и без нарушения.
Лабораторные исследования: нет.
Перечень диагностических обследований до госпитализации:
· общий анализ крови;
· общий анализ мочи;
· исследование кала на я/г;
· анализ крови на микрореакцию;
· анализ крови на маркеры гепатита;
· анализ крови на ВИЧ;
· определение времени свертываемости и длительности кровотечения;
· коагулограмма (ПТИ, фибриноген);
· биохимический анализ крови (печеночные пробы, общий белок, креатинин, мочевина, глюкоза крови);
· определение группы крови и резус-фактора.
Основные диагностические обследования перед/после операции:
· общий анализ крови;
· общий анализ мочи;
· определение времени свертываемости и длительности кровотечения;
· биохимический анализ крови (печеночные пробы, общий белок, креатинин, мочевина, глюкоза крови).
Инструментальные исследования:
рентгенография позвоночника – наличие врожденных аномалий позвонков в виде полупозвонков, бабочковидных позвонков, нарушение сегментации позвонков, нарушение слияния позвонков, наличие сколиотической и кифотической деформации с ротацией позвонков в дуге деформации;
· флюорография;
· ЭКГ;
· рентгенография позвоночника (интраоперационно, после операции);
· КТ-3D реконструкция;
· спирография;
· ЭХО-ЭКГ;
· ЭНМГ.
Дополнительные диагностические обследования перед/после операции:
· рентгенография органов грудной клетки (по показаниям);
· УЗИ органов брюшной полости и малого таза, почек (по показаниям);
· ЭНМГ (по показаниям);
· исследование коагуляционного гемостаза (по показаниям);
· МРТ (по показаниям);
· сцинтиграфия скелета (по показаниям);
При врожденных деформациях позвоночника для уточнения вида и формы порока, состояния спинномозгового канала производится МРТ, КТ, спирография, ЭхоЭКГ, ЭНМГ.
Показания для консультации специалистов:
· консультация невропатолога при наличии неврологических и функциональных нарушений, вследствие грубых деформаций позвоночника и грудной клетки.
NB! Консультация профильных специалистов при наличии сопутствующих заболеваний органов и систем часто встречающиеся при врожденных деформациях позвоночника.
Диагностический алгоритм:
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| туберкулез позвоночника | · наличие первичного туберкулезного очага; · положительная реакция Манту; · ограничение движений. | · рентгенография: (в зависимости от стадии заболевания отмечаются деструктивные полиморфные нарушения со стороны тел и дужек позвонков. возможны вторичные деформации позвонков на фоне заболевания) | · отсутствие какого – либо из клинико – рентгенологических признаков и лабораторных исследований |
| онкологические заболевания позвоночника | · наличие первичного поражения других органов и систем с метастазами в позвоночник | · рентгенография; · КТ; · МРТ; · УЗИ (с подтверждением поражения органов); · положительные онкомаркеры. | · отсутствие клинических, лабораторных и инструментальных исследований за данную патологию |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Ванкомицин (Vancomycin) |
| Диклофенак (Diclofenac) |
| Ибупрофен (Ibuprofen) |
| Кетопрофен (Ketoprofen) |
| Кеторолак (Ketorolac) |
| Линкомицин (Lincomycin) |
| Парацетамол (Paracetamol) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Цефазолин (Cefazolin) |
| Цефтазидим (Ceftazidime) |
| Цефтриаксон (Ceftriaxone) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Немедикаментозное лечение:
Режим: ортопедический – исключение длительной вертикальной нагрузки на позвоночник, поднятие тяжестей.
Физиотерапия:
· ЛГ;
· ФТЛ;
· ЛФК;
· массаж;
· дыхательная гимнастика;
· корсетотерапия.
Медикаментозное лечение [10]: НПВС назначаются для снятия болевого синдрома или противовоспалительного процесса, аналгетики с целью купирования болевого синдрома.
Перечень основных лекарственных средств:
Перечень дополнительных лекарственных средств: нет.
Хирургическое вмешательство: нет.
Дальнейшее ведение: соблюдение ортопедического режима, курс консервативного лечения не менее 2 раз в год. Наблюдение у травматолога-ортопеда 1 раз в 6 мес.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:
· уменьшение болевого синдрома;
· устранение деформации позвоночника и восстановление физиологического баланса туловища;
· восстановление силы мышц спины, груди и живота, удержание осанки;
· социальная адаптация пациента.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Карта наблюдения пациента, маршрутизация пациента: нет.
Немедикаментозное лечение:
Режим: ортопедический – исключение длительной вертикальной нагрузки на позвоночник, поднятие тяжестей.
· дыхательная гимнастика;
· ингаляции;
· ЛФК.
Медикаментозное лечение [10]: назначаются НПВС для снятия болевого синдрома или противовоспалительного процесса, антибиотикотерапия с целью профилактики воспаления послеоперационных ран, анальгетическая терапия с целью обезболивания.
Перечень основных лекарственных средств:
Хирургическое вмешательство
Показания для оперативного вмешательства:
· деформация и заболевания позвоночника (врожденные и приобретенные);
· неэффективность консервативного лечения;
· выраженный болевой синдром;
· косметический дефект.
Противопоказания для оперативного вмешательства:
· сопутствующие заболевания сердечно-сосудистой и дыхательной систем тяжелой степени тяжести;
· грубые формы деформации с риском развития послеоперационных осложнений.
Дальнейшее ведение в послеоперационном периоде:
· активизация пациента на 2-3 сутки после операции, обучение ходьбе и адаптации после операции;
· контрольная рентгенограмма позвоночника на 5-6 сутки, амбулаторно на 6 и 12 месяц после операции;
· прохождение реабилитации до 6 месяцев после операции;
· сроки диспансерного наблюдения: 2 раза в год у врача травматолога-ортопеда по месту жительства.
Индикаторы эффективности лечения:
· устранение деформации позвоночника и восстановление физиологического баланса туловища;
· уменьшение болевого синдрома;
· восстановление силы мышц спины, груди и живота, удержание осанки.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для экстренной госпитализации:
несостоятельность металлоконструкции (перелом винта, стержня, отхождения крюков, наличие неврологической симптоматики).
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола с указанием квалификационных данных:
1) Анашев Талгат Сатыбалдинович – доктор медицинских наук, заведующий отделением ортопедии №1 РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии»;
2) Абдалиев Сейдали Сапаралиевич – заведующий отделением ортопедии №6 РГП на ПХВ «Научно-исследовательский институт травматологии и ортопедии»;
3) Нагыманов Болат Абыкенович – кандидат медицинских наук, заведующий отделением ортопедии №1 филиала КФ UMC «Национальный научный центр материнства и детства»;
4) Ихамбаева Айнур Ныгымановна – ассистент кафедры общей и клинической фармакологии АО «Медицинский университет Астана», клинический фармаколог.
Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
Виссарионов Сергей Валентинович – доктор медицинских наук, профессор, руководитель отделения патологии позвоночника и нейрохирургии ФГБУ «Научно-исследовательский детский ортопедический институт им. Г.И. Турнера» г. Санкт-Петербурге.
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.