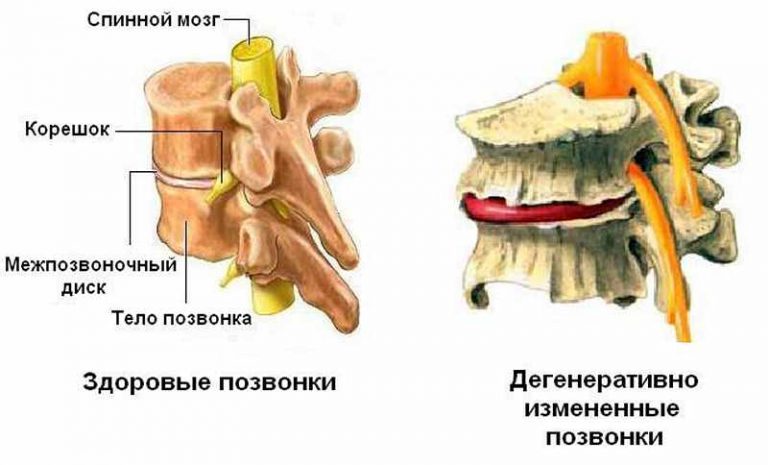
Дегенеративная болезнь позвоночника что это такое
Дегенеративные заболевания позвоночника
В соответствии с МКБ под дегенеративно-дистрофическими заболеваниями позвоночника (ДДЗП) в медицине понимается обширная группа патологий костно-хрящевой ткани, которые часто бывают причиной хронических болей и постепенной деструкции позвоночного столба. К таким изменениям, иногда с инвалидизирующими последствиями, относятся: межпозвонковые грыжи, протрузии, остеохондроз, спондилолистез, отдаленные последствия переломов позвоночника и травм.
Дегенеративные заболевания позвоночника до определенного момента могут не беспокоить пациента, поэтому чаще всего являются «случайными находками» на КТ или МРТ. Однако со временем ситуация усугубляется — стеноз приводит к сужению межпозвонковых отверстий и позвоночного канала, остеопороз — к повышенной хрупкости и дистрофии позвонков, остеофиты и грыжи — к невралгиям.
Вопреки распространенному стереотипу, дегенеративные заболевания позвоночника распространены не только у пожилых пациентов и взрослых (медианный возраст — 40 лет), но могут быть выявлены и у более молодых пациентов. Некоторые распространенные ДДЗП, например грыжа Шморля, не влияют на качество жизни пациента и не требуют специального лечения или хирургического вмешательства. Однако их своевременная диагностика поможет пациенту скорректировать образ жизни (изменить двигательные привычки, добавить ЛФК, консервативные лечебные процедуры) и таким образом предотвратить возможные осложнения.
В этой статье мы расскажем, какие еще заболевания относятся к группе ДДЗП, как они себя проявляют, и что делать, если в КТ-заключении фигурирует этот диагноз?
Какими бывают дегенеративно-дистрофические заболевания позвоночника?
Обширную группу дегенеративно-дистрофических заболеваний позвоночника объединяют по меньшей мере три признака:
В зависимости от локализации принято различать дегенеративно-дистрофические заболевания:
Локализация ДДЗП влияет на тактику лечения.
К дегенеративно-дистрофическим заболеваниям позвоночника относятся:
Причины дегенеративных заболеваний позвоночника
Среди «спусковых механизмов» развития дегенеративно-дистрофических заболеваний позвоночника следует упомянуть:
Боли в позвоночнике (дорсопатии)
Под дорсопатиями в медицине понимаются разнообразные боли в спине (и конечностях), вызванные дегенеративно-дистрофическими заболеваниями позвоночника.
Если пациент испытывает боль дольше 12 недель, то ее называют хронической. Причины дорсопатий уточняются по результатам МРТ позвоночника (КТ чаще всего выступает лишь вспомогательным методом). Лечением занимаются неврологи, остеопаты, альгологи или спинальные нейрохирурги.
Дегенеративно-дистрофические заболевания позвоночника зачастую приводят к компрессии нервных окончаний и корешков спинного мозга, поэтому болевой синдром может быть очень интенсивным и распространяться на другие, связанные части скелета: руки, ступни, грудную клетку и др.
Таким образом, на проблемы с позвоночником указывают не только локализованные в области спины дорсопатии, но и другие боли — с иррадиацией и невралгической симптоматикой, например:
Как правило боли становятся более интенсивными после физических нагрузок и проходят во время отдыха, но бывает и наоборот, когда именно в состоянии покоя пациент начинает испытывать боль.
ДДЗП шейного отдела позвоночника вызывают болевые ощущения в шее и предплечье, парезы рук, головные боли и головокружения, шум в ушах и ухудшение зрения.
ДДЗП грудного отдела позвоночника могут проявляться болевым синдромом за грудиной, который усиливается при дыхании и кашле. Боли распространяются вдоль ребер с иррадиацией в спину. Симптоматика чем-то напоминает стенокардию.
ДДЗП пояснично-крестцового отдела позвоночника сопряжены с интенсивными болями в пояснице с иррадиацией в ноги (онемение, слабость, хромота). Пациенту становится тяжело заниматься спортом, ходить, наклоняться, длительное время пребывать в статическом положении.
Травмы позвоночника
Переломы позвоночника могут быть следствием аварий, спортивных травм, падения с высоты, ударов и ушибов. Вторичным образом они возникают на фоне остеопороза, агрессивного роста гемангиом или других опухолей. Следует отметить, что не все переломы позвоночника видны на рентгене — из-за невысокой разрешающей способности и двумерного характера визуализации возможности этого метода в вопросах диагностики переломов и травм ограничены. «Золотым стандартом» считается КТ позвоночника — объемное посрезовое сканирование высокой точности, позволяющее получить аутентичную 3D-модель исследуемого участка тела.
Травмы позвоночника классифицируют на три группы, в зависимости от степени тяжести повреждения:
На данный момент компьютерная томография является единственным методом диагностики, который дает исчерпывающие ответы о характере травмы костей и полную визуальную картину.
Остеохондроз
За термином «остеохондроз» стоит обширная группа патологий, которые приводят к дегенеративно-дистрофическим процессам, затрагивающим межпозвонковые диски. В результате они уменьшаются, расслаиваются, теряют эластичность и в конечном счете разрываются, что приводит к образованию протрузии или межпозвонковой грыжи.
Остеохондроз принято считать начальной точкой отсчета для развития других ДДЗП, однако сам по себе он не является их причиной. Предрасположенность к остеохондрозу может быть наследственной, однако к более распространенным причинам следует отнести нарушение обмена веществ, осанки и гиподинамию (слабые мышцы спины, нарушение кровообращения и, соответственно, питания межпозвонковых дисков).
Остеофиты позвоночника
Остеофиты — это твердые патологические наросты на костной ткани вокруг позвонка. Такие наросты имеют зазубренную форму и могут болезненно сдавливать нервные окончания, сужать просвет позвонкового отверстия. Иногда остеофиты формируются из тканей погибших связок. В большинстве случаев не влияют на качество жизни из-за небольшого размера. Однако, если остеофиты со временем увеличиваются, то в конечном счете вызывают острую компрессию, повреждение окружающих тканей, воспалительный процесс. Симптомами остеофитов позвоночника являются тупая боль в спине или шее, которая усиливается при ходьбе или в положении стоя (иногда с иррадиацией в ногу, руку) и парезии. В таком случае остеофиты требуют хирургического удаления. Если они обнаружены наряду с оперируемой грыжей, то могут усложнять хирургическую тактику, поэтому в этом случае они удаляются тоже.
Стеноз позвоночного канала
Стеноз — патологическое сужение позвоночного канала, вызванное гиперплазией костной ткани, ростом опухоли, попаданием обломков костно-хрящевых фрагментов при травме в пространство, занимаемое корешками спинного мозга или нервными волокнами, что приводит к их компрессии. Стеноз позвоночного канала проявляется болевым синдромом с невралгической симптоматикой. Наиболее распространенной жалобой является боль в спине, которая усиливается при ходьбе и уменьшается в положении сидя (при сгибании позвоночника). Сопутствующим симптомом чаще всего бывает онемение и слабость ног, боль «простреливающего» характера. Последнее характерно для поражения пояснично-крестцового сегмента.
Межпозвонковые грыжи
Межпозвонковая грыжа представляет собой локальное смещение дискового материала (ядра, хрящевого узелка, фрагментов фиброзного кольца) в позвоночный канал и межпозвонковое отверстие. Межпозвонковые грыжи также могут вызывать компрессию нервных волокон и корешков спинного мозга.
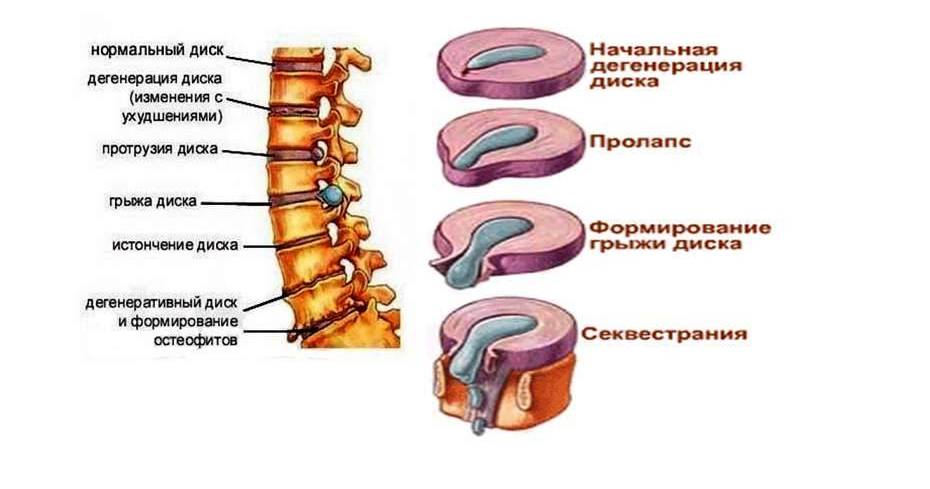
В зависимости от стадии развития заболевания выделяют следующие виды грыж:
Грыжи Шморля —хрящевые узелки, вторгающиеся в тела соседних позвонков и деформирующие их. Вдавление формируется на границе позвонка и диска. Крупные грыжи Шморля могут провоцировать в организме иммунные реакции, сопровождаемые болевым синдромом. Однако преобладающее большинство таких грыж не влияют на качество жизни и не требуют хирургического лечения.
Новообразования позвоночника
Опухоли позвоночника бывают доброкачественными и злокачественными. Распространенность последних относительно невелика, и диагностируют чаще всего не рак костей, а рак спинного мозга, парализующий все тело человека.
По мере роста доброкачественные опухоли тоже могут привести к инвалидизирующим последствиям. Новообразования могут сдавливать нервные волокна и корешки спинного мозга, вызывая боль, невралгии, атрофию мышц.
Травмы позвоночника, заболевания костной ткани, наследственность повышают риск формирования спинальных опухолей.
К доброкачественным новообразованиям позвоночника относятся:
К злокачественным новообразованиям позвоночника относятся:
Спондилолистез позвоночного сегмента
Спондилолистез — это патологическое смещение или соскальзывание позвонка. В результате позвоночный сегмент теряет стабильность. Последствия могут быть травматичными и опасными — иногда смещение одного позвонка по отношению к другому (верхнего к нижнему) достигает 75%.
Спондилолистез позвоночного сегмента может быть следствием травмы, операции, неправильного развития костей, систематических неправильных нагрузок, заболеваний костно-хрящевой ткани. Вызывает болевые ощущения (проходят после отдыха) с невралгической симптоматикой, нарушение функции тазовых органов.
Для стабилизации позвоночного сегмента пациенту может быть показана нейрохирургическая операция с установкой импланта, металлоконструкции или межтелового кейджа.
На КТ выявлено дегенеративное заболевание позвоночника — что делать?
Если боль в спине вас не беспокоит, однако «случайной находкой» на КТ или МРТ оказалось «дегенеративно-дистрофическое заболевание позвоночника», следует уточнить, какое именно это заболевание и оценить возможные риски для здоровья в перспективе.
Своевременная консультация невролога или остеопата поможет выработать меры эффективного лечения ДДЗП и профилактики осложнений. Худшим вариантом будет проигнорировать проблему и «отпустить» ситуацию вплоть до травматических последствий и необходимости в хирургическом вмешательстве.
При наличии выраженного болевого синдрома, связанного с межпозвонковой грыжей, стенозом или иным видом ДДЗП пациенту следует обратиться к врачу-неврологу, альгологу или нейрохирургу. Боль необходимо снять, поскольку она затрудняет движение и провоцирует развитие депрессии, усугубляя таким образом ситуацию. Также пациенту будет назначена терапия (НПВС, лечебные блокады, ЛФК, радиочастотная абляция, физиопроцедуры и т.п.) либо рекомендована хирургическая операция.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
Дегенеративные изменения позвоночника
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний позвоночника. Читайте подробнее на странице Лечение позвоночника.
Дегенеративно-дистрофические заболевания позвоночника проявляются структурными и функциональными изменениями системы элементов позвоночных двигательных сегментов. В процесс могут быть вовлечены межпозвонковые диски, концевые пластины, фасеточные суставы, а в запущенных стадиях — позвоночный канал и спинной мозг. Симптомы вариативны, зависят от локализации, стадии заболевания. Диагностика подразумевает проведение КТ, МРТ. Лечение консервативное, в сложных случаях при деструкции позвонков, образовании грыж — оперативное.
Рассказывает специалист ЦМРТ
Дата публикации: 19 Мая 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины дегенеративных изменений позвоночника
Дегенеративно-дистрофические изменения позвоночного столба всегда вторичны и являются реакцией на механическую травму или нарушение обмена веществ. Дистрофия позвоночника может быть вызвана метаболическими причинами:
Симптомы дегенеративных изменений позвоночника
Клинические проявления поражения позвоночно-двигательных сегментов многообразны, зависят от отдела позвоночника, вовлечения нервно-сосудистых пучков. Симптомы включают:
Стадии развития дегенеративных изменений позвоночника
Остеохондроз — наиболее часто встречающаяся форма дегенеративного поражения позвоночного столба. На начальной стадии болезни изменения развиваются в пульпозном ядре. Структура утрачивает эластичность, теряет воду, что приводит к травматизации гиалиновых пластинок и прилегающих участков тел позвонков. По мере прогрессирования дегенерации появляются трещины, разрывы пластинок (узелки Шморля) и фиброзного кольца (протрузии и грыжи дисков). Другие компоненты — тела позвонков, связки, суставы — со временем вовлекаются в процесс с развитием остеосклероза.
Суставные поверхности смещаются, постепенно появляются подвывихи фасеточных суставов — остеоартроз (реберно-поясничный артроз). Дистрофические изменения в телах позвонков и последующее разрушение в терминальной стадии заболевания инициируют искривление позвоночного столба, стеноз канала.
Как диагностировать
После оценки жалоб и анамнеза дегенеративные изменения позвоночника подтверждают с помощью тестов визуализации, проводят:
Компьютерную томографию. КТ показывает патологию костных структур:
Магнитно-резонансное сканирование. МРТ визуализирует изменения мягких тканей и помогает обнаруживать:
Нейромиографию. НМГ назначают для исключения неврологической природы симптомов
Дегенеративно-дистрофические поражения позвоночника
Мануальные терапевты-неврологи оказывают эффективную помощь пациентам, у которых диагностированы дегенеративно-дистрофические поражения позвоночника. В настоящее время отдают предпочтение малым мануальным техникам. Они менее травматичны, чем традиционные методики мануальной терапии.
Причины
Дегеративно-дистрофические процессы в позвоночнике чаще развиваются у людей, которые мало двигаются, много времени проводят на рабочем месте, ездят в автомобиле. Из-за того что человек длительное время занимает вынужденное положение, мышцы-сгибатели спины растягиваются, их тонус снижается. Вследствие этого в позвонках развивается дегенеративно-дистрофический процесс. К этой группе заболеваний относят грыжу межпозвонковых дисков, спондилоартроз, спондилёз.
Дегенеративно-дистрофические поражения позвоночника могут развиться вследствие отягощённой наследственности, эндокринных заболеваний, нарушения обмена веществ. У некоторых пациентов патологический процесс развивается по причине ревматоидного или аутоиммунного процесса. Вследствие нарушения обмена веществ синовиальной оболочки она начинает продуцировать меньшее количество синовиальной жидкости. В результате этого нарушается поступление питательных веществ костные ткани и хрящ. Дегенеративные процессы в позвонках также развиваются после их механического повреждения.
Симптомы
Клинические проявления дегенеративно-дистрофических поражений позвоночника зависят от локализации патологического процесса.
| Локализация дегенеративно-деструктивного процесса | Симптомы |
| Шейный отдел | Сильные боли в висках, затылке, шее, плечах, руках. Головная боль усиливается при движении шеей. Приступы, напоминающие стенокардию |
| Грудной отдел | Боль в грудной клетке, усиливающаяся ночью, при переохлаждении, поворотах и наклонах в сторону, физической нагрузке, глубоком дыхании, поворотах и наклонах туловища в сторону. |
| Поясничный отдел | Острая боль в пояснице, отдающая в ногу. Усиливается при подъёме тяжестей, наклоне вперёд, повороте туловища. Нарушение мочеиспускания, эректильной функции. |
В клинической картине заболеваний, причина которых – дегенеративно-деструктивные поражения позвоночника, преобладает боль с обеих сторон от поражённого позвонка, напряжение и болезненность определенных мышц. У пациентов возникает чувство дискомфорта в позвоночнике, ограничение подвижности, расстройство статики. При движениях туловища возникает хруст в области поражённых позвонков. Мышцы, которые проходят около позвоночника, становятся напряжёнными, плотными.
Осложнения
Дегенеративно-деструктивные поражения позвоночника — причина временного снижения или утраты трудоспособности. В дальнейшем пациенты могут стать инвалидами.
Диагностика
Чтобы выявить дегенеративно-дистрофические поражения позвоночника, пациентам проводят компьютерную и магнитно-резонансную томографию.
Лечение
Фармакотерапия дененеративно-деструктивных поражений позвоночника проводится препаратами, оказывающими хондропротективное и хондростимулирующее действие. Неотъемлемая часть комплексного лечения – массаж и лечебная физкультура. При боли в спине мануальные терапевты применяют следующие методики:
Также проводят диапазон — двигательные упражнения и растяжку.
Наиболее эффективный метод мануальной терапии – мобилизация. Она состоит из пассивных движений. После мобилизации на непродолжительное время устраняется боль. За счёт достижения полного диапазона в поражённом суставе восстанавливается его функция. Мобилизацию используют для уменьшения боли, связанной с недостаточной гибкостью, мгновенных уколов боли. Чтобы переместить жёсткий сустав на максимальный диапазон до начала движений в соседних суставах используют методы стаккато – быстрого надавливания и отнятия пальцев.
Хирургическое лечение
Хирургические вмешательства выполняют при наличии следующих абсолютных показаний:
К относительным показаниям относят рекуррентный ишиас, неэффективность консервативного лечения. Спинальные нейрохирурги выполняют малоинвазивную эндоскопическую нуклеотомию под контролем компьютерной томографии, плазменную дисковую нуклеопластику, микродискэктомию.
Профилактика
Профилактика дегенеративно-деструктивных поражений позвоночника заключается в активном образе жизни, выполнении утренней зарядки, плавании, пробежках.
ИСХОДНИКИ:
Материал размещен в ознакомительных целях, не является медицинским советом и не может служить заменой консультации у врача.
Эксперт
Палишена Елена Игоревна
Врач-терапевт
Специалист по функциональной диагностике,
сертификат №7523,
диплом о медицинском образовании №36726043
Дегенеративные изменения межпозвонковых дисков: можно ли их остановить?
Организм человека начинает свой обратный отсчет примерно в 20 лет. К этому времени человек успевает достаточно «нахимичить» со своим здоровьем, чтобы появились хронические болезни или ускорились какие-то патологические процессы.
Дегенеративные изменения межпозвонковых дисков – изменения, которые изменяют высоту межпозвонковых дисков и механику всего позвоночного столба, в результате чего появляются боли в спине и нарушения в работе опорно-двигательного аппарата.
Особенности строения
Межпозвонковый диск представляет собой гелеобразное ядро, окруженное хрящевой тканью и волокнами фиброзного кольца. Располагаются диски между позвонками, обеспечивая человеческое тело гибкостью. Для позвоночного столба диски выполняют функцию амортизаторов. Собственного кровоснабжения у дисков нет, поэтому восстанавливаются они очень медленно, а с возрастом и вовсе «стираются» (вот поэтому пожилые люди становятся ниже ростом). Поэтому последствия любых изменений в конструкции диска приносят боль и могут стать причиной болезни.
Стадии изменений и причины
Выделяют три стадии изменений:
Первая: дисфункциональная. Первые дегенеративные изменения можно наблюдать в возрасте 20–30 лет. Связано это с тем, что при статическом напряжении, например, когда длительное время приходится работать за компьютером, появляются микротравмы – раздражение нервных корешков фиброзного кольца межпозвонкового диска. Раздражение влечет за собой дискомфорт и боль в спине, которые на данной стадии хорошо поддаются лечению противовоспалительными препаратами, массажем и покоем.
Вторая: сегментарная нестабильность. К 30-40 годам диски «оседают». Капсулы и связки теряют свою эластичность, из-за чего становятся неустойчивыми, образуя своей подвижностью трещины. Это ведет к повреждениям и выпячиванию содержимого межпозвонковых дисков. Так образуются грыжи. Они сопровождаются болями и нередко требуют регулярного контроля со стороны врача. Проблему решают правильные нагрузки на мышцы спины – комплексы упражнений из программы лечебной физкультуры. Вправки и вытяжение позвоночника в данном случае ничем не помогут.
Третья: рестабилизация. После 50 лет появляются остеофиты – разрастания костной ткани, ведущие к закостенелости связок. Таким образом, организм компенсирует ту подвижность, которая с годами появляется между мелкими суставами и ослабевающим связочным аппаратом. При этом сужается диаметр позвоночного канала, зажимая сосуды и проксимальные отделы нервных корешков. Из-за этого появляется хромота, слабые мышцы не позволяют ходить долго. Проблема решается микрохирургическим вмешательством, потому что только так можно очистить зоны сдавления от разросшейся ткани. Лечебные препараты в данном случае могут помочь снять боль, но не более того. Массаж, скручивания или растяжение позвоночника недопустимы.
Что способствует изменениям, кроме возраста
Если посмотреть на хронологию развития изменений, происходящих с межпозвонковыми дисками, то становится очевидным то, что эти изменения неизбежны для человеческого организма. Но кроме естественного процесса старения есть еще факторы, из-за которых дегенерация происходит в разы быстрее.
Есть мнение, что все болезни позвоночника от остеохондроза. Это утверждение неверно, потому что остеохондроз – каскад дегенеративных изменений, связанных со старением организма. Проще говоря, это возрастное явление, которое не является заболеванием.
Основная причина, почему появляются проблемы с позвоночником – малоподвижный образ жизни, к которому добавляются психоэмоциональные и физические перегрузки, лишний вес, вредные привычки, метаболические расстройства, застойные мышечные спазмы.
Неудобное или неправильное положение позвоночника провоцирует нарушение кровообращения и обмена веществ в позвоночном столбе и, соответственно, межпозвоночных дисков. Нехватка полезных веществ сказывается на прочности тканей, а ее «износостойкость» отвечает за склонность к микротравмам и дальнейшему выпячиванию грыж.
Можно ли остановить дегенеративные изменения межпозвонковых дисков
Совсем остановить процессы старения организма не получится. Но можно добиться их замедления, регулярно посещая невролога или нейрохирурга.
Врач подберет правильный комплекс занятий по укреплению мышечного корсета, определит необходимость применения медикаментов или назначит физиотерапию.
В случае, когда пациенту грозит инвалидность или серьезные осложнения, предлагают операцию. Современный уровень развития нейрохирургии позволяет проводить операции на позвоночнике с минимальным вмешательством в организм. Например, грыжу или пораженную часть межпозвонкового диска удаляют с помощью микродискэктомии, где основным инструментом служит хирургический микроскоп.
Для многих случаев достаточно использовать эндоскопический метод, при котором на теле остается едва заметный рубец, а длительность реабилитации составляет всего несколько дней или недель.
Дегенеративные заболевания позвоночника, их осложнения и лечение
Профессор А.С. Никифоров*, к.м.н. О.И. Мендель
Разрушение хрящевой ткани как межпозвонковых дисков, так и дугоотростчатых суставов, возникающее при дегенеративных процессах в позвоночнике, сопровождается болевым синдромом. При этом со временем ремитирующий болевой синдром может принимать хронический характер и, как правило, ведет к значительным биомеханическим расстройствам.
Анатомо-физиологические особенности позвоночника
Анатомический комплекс, состоящий из одного межпозвонкового диска, прилежащих к нему двух смежных позвонков, соединяющего их связочного аппарата и дугоотростчатых суставов, принято именовать позвоночно-двигательным сегментом (ПДС).
По передней поверхности позвоночника проходит передняя продольная связка, которая рыхло связана с обращенным вперед краем межпозвонкового диска и прочно скреплена с передней поверхностью тел позвонков. В позвоночном канале расположена задняя продольная связка, составляющая вентральную стенку позвоночного канала. Она рыхло связана с задней поверхностью тел позвонков и плотно сращена с межпозвоночными дисками. Эта связка, массивная в центральной части, истончается к краям, по мере приближения к межпозвонковым отверстиям. Переднюю стенку межпозвонковых отверстий формируют вырезки в телах соседних позвонков. Заднюю их стенку формируют отходящие от дужек позвонков и направляющиеся навстречу друг другу парные нижние и верхние суставные отростки, соединяющиеся между собой посредством мелких дугоотростчатых (фасетчатых) суставов. Суставные поверхности отростков (фасетчатые мениски) покрыты хрящевой тканью. Соединительнотканные капсулы дугоотростчатых суставов имеют внутренний, синовиальный слой. Кроме дугоотростчатых суставов, дуги соседних позвонков скрепляются массивными, упругими желтыми связками, участвующими в формировании задней стенки позвоночного канала. Через межпозвонковые отверстия проходят спинномозговые нервы, образующиеся после объединения задних и передних спинальных корешков, а также корешковые сосуды. Все структуры ПДС иннервируются в основном возвратными (менингеальными) ветвями спинномозговых нервов (нервами Лушка).
У человека позвоночный столб испытывает большую нагрузку. Это обусловлено тем, что большую часть жизни человек находится в вертикальном положении, да к тому же поднимает и носит тяжести. Особенно выраженное давление приходится на МПД ПДС поясничного и шейного отделов позвоночника, которые к тому же обладают значительной подвижностью. В каждом МПС, выполняющем функцию суставного сочленения, основной точкой опоры является пульпозное ядро. Благодаря упругости пульпозного ядра часть энергии испытываемого им давления передается фиброзному кольцу, вызывая таким образом его напряжение. Как МПД, так и парные дугоотростчатые суставы, а также сопряженные с ним мышцы и связочный аппарат выполняют большую работу, направленную на обеспечение статики и подвижности позвоночника. При этом в норме они адаптированы к определенным по степени выраженности механическим нагрузкам и объему движений.
Остеохондроз
Термин «остеохондроз» был предложен в 1933 г. немецким ортопедом Хильдебрандтом (Hildebrandt) для обозначения инволюционных изменений в опорно-двигательном аппарате. В 60-90-х годах прошлого века остеохондроз позвоночника был признан основной причиной боли в позвоночнике и паравертебральных тканях, а также корешковых синдромов.
Эластические свойства МПД в норме обеспечивают значительное смягчение толчков и сотрясений, возникающих при ходьбе, прыжках и других движениях. Однако с годами диск «изнашивается» и постепенно теряет эластичность. Этому способствует наступающая у людей старше 20 лет облитерация сосудов межпозвонкового диска, после чего кровоснабжение диска в дальнейшем осуществляется только за счет диффузии из сосудов паренхимы прилежащих к нему тел позвонков, при этом оно может быть недостаточным для обеспечения регенеративных процессов в диске. В процессе МПД, прежде всего, происходит обезвоживание пульпозного ядра, снижение его тургора, что усиливает нагрузку, приходящуюся на фиброзное кольцо, постепенно вызывает его растяжение, разволокнение, образование в нем трещин и со временем ведет к протрузии ткани МПД за пределы краев тел, прилежащих к нему позвонков. При этом очередная микротравма или (далеко не всегда значительная) дополнительная нагрузка на ПДС может сопровождаться нарастанием выраженности протрузии МПД.
Протрузия МПД вперед сопровождается натяжением передней продольной связки. На уровне выступающего диска эта связка растягивается и приобретает дугообразную форму. Ее растяжение сопровождается раздражением и пролиферацией костной ткани краевой каймы прилежащих к диску позвонков. В результате происходит постепенное окостенение передней продольной связки, что проявляется формированием передних остеофитов, имеющих форму направленных навстречу друг другу клювовидных костных разрастаний. Этот процесс обычно протекает безболезненно, так как передняя продольная связка бедна болевыми рецепторами. Однако ее нарастающая оссификация со временем все больше ограничивает подвижность позвоночного столба.
Протрузия МПД назад приводит к смещению в том же направлении (по типу выдвигаемого ящика стола) сращенного с диском фрагмента задней продольной связки. Разрастающиеся при этом остеофиты, исходящие из задних отделов краевой каймы тел позвонков, вытягиваются в горизонтальном направлении вдоль поверхностей межпозвонкового диска, выступающего в сторону позвоночного канала, и при этом оказываются параллельными друг к другу. Такие изменения в позвоночнике, наряду с обычно происходящим одновременно сужением межпозвоночной щели и с иногда возникающим при этом проникновением фрагментов МПД в паренхиму позвонковых тел (грыж Шморля), являются облигатными признаками остеохондроза.
Грыжи Шморля, выстояние МПД вперед и образование при этом передних клювовидных остеофитов обычно не вызывают боли, тогда как при смещении МПД назад происходит раздражение богатой болевыми рецепторами задней продольной связки, что ведет к возникновению болевого синдрома (локальные боль и болезненность).
Ощущение боли обычно бывает первым признаком остеохондроза позвоночника, по поводу которого пациент обращается к врачу. На этом этапе при осмотре больного выявляется болезненность остистых отростков и паравертебральных точек на уровне дископатии, а также напряжение («дефанс») паравертебральных мышц, ведущее к ограничению подвижности позвоночника и к его выпрямлению. Все эти клинические проявления не только сигнализируют о патологическом процессе, но и способствуют уточнению его локализации и характера. В зависимости от уровня пораженного ПДС выявляемая в таких случаях клиническая картина может характеризоваться как цервикалгия, люмбалгия или редко встречающаяся при остеохондрозе торакалгия. Обострения клинических проявлений остеохондроза обычно возникают под влиянием провоцирующих факторов и чередуются с ремиссиями. Со временем грыжевое выпячивание МПД в сторону позвоночного канала нарастает. Очередное обострение, обусловленное дополнительной протрузией МПД, может сопровождаться перфорацией задней продольной связки. В таких случаях ткань МПД проникает в эпидуральное пространство и обычно раздражает задний (чувствительный) спинальный корешок. При этом возникают корешковые боли, обычно иррадиирующие по соответствующим периферическим нервам, появляются симптомы натяжения (симптомы Нери, Ласега и др.). Особенно часто в тех случаях, когда при остеохондрозе поражены нижние поясничные ПДС, у больного, ранее страдавшего обострениями болезни, протекавшими по типу люмбалгии, после перфорации заднелатеральной грыжей задней продольной связки возникают признаки люмбоишиалгии. Наряду с раздражением спинального корешка причиной корешковой боли (обычно в тех случаях, когда она приобретает особенно затяжной характер) может быть аутоиммунный, воспалительный процесс, протекающий по типу асептического эпидурита [5].
Иногда у больных с грыжей МПД при очередном обострении заболевания возникает сосудисто-корешковый конфликт, ведущий к ишемии подвергшегося компрессии спинномозгового нерва с развитием при этом в соответствующей зоне снижения чувствительности в определенном дерматоме и мышечной силы в соответствующем ему миотоме. Если пострадавшей оказывается корешково-медуллярная артерия, то есть корешковая артерия, участвующая в кровоснабжении спинного мозга, то может возникать клиническая картина острой миелоишемии или хронической дисциркулаторной миелопатии, как правило, на шейном или на пояснично-крестцовом уровне, обычно обрекающие больного на инвалидность. В последнем случае в связи с компрессией и стенозом артерии Адамкевича или Депрож-Гуттерона характерно развитие синдромов «перемежающейся хромоты» спинного мозга или конского хвоста.
Диагностике остеохондроза способствуют результаты спондилографии, при которой обычно выявляются изменения конфигурации позвоночника, сужения межпозвонковых щелей, развитие краевых остеофитов, исходящих из тел позвонков. В процессе спондилографии могут быть выявлены также смещения позвонков (различные варианты спондилолистеза) и врожденные аномалии развития позвоночника, в частности, конкресценция позвонков, сакрализация L5 или люмбализация позвонка S1, являющиеся факторами, провоцирующими развитие остеохондроза. Весьма информативны при диагностике остеохондроза визуализирующие методы обследования. При этом на КТ можно видеть межпозвонковый диск и степень его протрузии в позвоночный канал. Особенно наглядны результаты МРТ, позволяющие судить не только о состоянии позвонков и МПД, но и об их отношении к другим структурам ПДС, а также к спинальным нервным корешкам, спинномозговым нервам и к твердой мозговой оболочке.
Остеохондроз и деформирующий спондилез провоцируются идентичными патогенетическими факторами, прежде всего физическими перегрузками задних отделов ПДС; при этом возможной причиной такой перегрузки может быть расстройство статики позвоночника. Деформирующий спондилоартроз, как правило, сочетается с остеохондрозом и нередко проявляется уже на раннем этапе его развития, а иногда и значительно опережает клинические проявления дископатии. Спондилез, как и остеохондроз, чаще развивается на уровне шейных или поясничных ПДС.
Артроз дугоотростчатых суставов может быть одним из проявлений распространенного остеоартроза. При дегеративно-дистрофическом процессе в позвоночнике биохимические изменения, возникающие в дугоотростчатом суставе, имеют много общего с подобными изменениями в МПД, обусловленными остеохондрозом. На ранней стадии спондилоартроза хрящ утолщается, а в последующем происходит его истончение, постепенно в процесс вовлекается весь сустав, включая его синовиальную оболочку, капсулу, связки, а также вблизи расположенные мышцы.
В клинической картине спондилоартроза длительное время могут быть ведущими локальные боли и болезненность, обычно двусторонние, преимущественно паравертебральной локализации, сопровождающиеся проявлениями миофасциального синдрома на уровне пораженных ПДС. Для этого синдрома характерны выраженное напряжение и болезненность определенных мышечных пучков и фасций, особенно значительные в пределах триггерных зон, раздражение которых провоцирует болевые реакции.
В большинстве случаев развитию деформирующего спондилоартроза сопутствуют чувство неловкости, дискомфорта в позвоночнике, расстройство статики, ограничение подвижности. Характерен хруст, возникающий при движениях в пораженных ПДС. По мере развития заболевания все чаще проявляется и усиливается боль в пораженных ПДС, определяется уплотнение и болезненность паравертебральных мышц, входящих в состав соответствующих миотомов. Развитие спондилоартроза сопровождается уплощением физиологических изгибов позвоночника. Обострение боли нередко провоцируется длительным пребыванием в положении стоя, а также попыткой разгибания позвоночника, особенно если оно сочетается с его ротацией. Изменения позиции туловища при спондилоартрозе могут обусловить временное притупление болевых ощущений, что иногда побуждает больного часто менять позу, стремясь таким образом уменьшить чувство дискомфорта и боли в позвоночнике. В некоторых случаях боль угасает при наклоне вперед и в процессе ходьбы.
Нарастающее сужение межпозвонкового отверстия ведет к раздражению проходящего через него спинномозгового нерва и к развитию корешкового синдрома, характеризующегося болью, иррадиирующей по ходу определенного периферического нерва, а также ведет к возможному угасанию рефлекса, в формировании дуги которого этот нерв принимает участие, появлению симптомов натяжения. Обострение клинических проявлений спондилоартроза обычно имеет интермиттирующее течение.
Спондилография при деформирующем спондило-артрозе выявляет выпрямление физиологических изгибов позвоночника, деформацию контуров дугоотростчатых суставов, склероз субхондральных участков костной ткани, уменьшение просвета межпозвонковых отверстий. Особенно выраженные признаки деформирующего спондилоартроза выявляются в ПДС на уровне шейного (С4-С5 и С5-С6) и пояснично-крестцового (L4-L5 и L5-S1) отделов позвоночника.
Фармакологическое лечение остеохондроза и деформирующего спондилоартроза и их осложнений
При лечении спондилогенной дорсопатии в остром периоде основной задачей является купирование боли и восстановление биомеханики позвоночника. Проведение такого лечения позволяет предупредить развитие у больного фиксации патологического двигательного стереотипа и, по возможности, раньше приступить к реабилитационным мероприятиям.
В процессе лечения умеренного болевого синдрома, обусловленного дегенеративными заболеваниями и их осложнениями, в большинстве случаев можно воспользоваться предлагаемым О.С. Левиным [4] примерным алгоритмом:
Следует иметь в виду, что затянувшийся постельный режим может способствовать трансформации острого болевого синдрома в хронический, а также увеличивает вероятность развития у пациента различных психоэмоциональных расстройств. Поэтому если боли в спине умеренные и не сопряжены с признаками поражения спинальных корешков, корешковых сосудов и спинномозгового нерва, необходимости в пролонгации строгого постельного режима в большинстве случаев нет. Лечение обязательно должно сопровождаться разъяснением больному сути заболевания и психотерапевтическими воздействиями. Больного следует научить двигаться, избегая при этом провокации боли и значительного увеличения нагрузки на позвоночник. Определенное место в лечении занимает физиотерапия.
За период с 1984 по 2000 г. произведено более 20 контролируемых исследований ХС и Г. Это позволило установить, что они не только обладают обезболивающим эффектом, но пролонгируют его до 6 месяцев после отмены препарата, при этом улучшается функциональное состояние суставов и общая двигательная активность пациентов. Кроме того, на фоне их длительного применения возможно замедление или предотвращение нарастания структурных изменений в хрящевой ткани, что позволяет высказываться о модифицирующем действии ХС и Г на хрящевую ткань. Безопасность же их в процессе лечения не отличается от плацебо [1,5,9]. Принимая во внимание тот факт, что ХС и Г оказывают не во всем идентичное фармакологическое действие на метаболизм хряща, для повышения эффективности лечения дегенеративных заболеваний суставов было признано целесообразным совмещение этих препаратов.
В 2002-2005 гг. в 16 медицинских центрах США под эгидой Национального института здоровья проводилось рандомизированное двойное слепое плацебо-контролируемое исследование действия целекоксиба, ХС, Г и их сочетания (ХС+Г) а также сопоставление их с плацебо у больных с остеоартрозом коленных суставов [15]. Результаты этого исследования свидетельствуют о том, что комбинация ХС+Г оказалась наиболее эффективным обезболивающим фармакологическим средством у больных остеоартрозом коленных суставов с выраженными и умеренными болями [16].
Исследования, упомянутые выше, и ряд других экспериментальных и клинических исследований, подтвердили более высокую эффективность комбинированных препаратов по сравнению с монопрепаратами ХС и Г. Так, в эксперименте было установлено, что при использовании комбинированного препарата ХС и Г происходит увеличение продукции хондроцитами глюкозамингликанов на 96,6%, а при использовании монопрепаратов только на 32% [1,13].
Большинство клинических исследований по изучению влияния ХС и Г на дегенеративные изменения в опорно-двигательном аппарате связано с изучением их действия при остеоартрозе периферических суставов, преимущественно коленных. В настоящее время в мировой практике ХС и Г все шире используются в лечении дегенеративных заболеваний позвоночника. В одной из последних публикаций Wim J. van Blitterwijk и соавт. (2003 г.) убедительно обосновывается целесообразность применения ХС и Г в лечении проявлений дегенеративного процесса в МПД. Авторами также приводится клинический пример, демонстрирующий эффективность применения комбинации ХС и Г в течение 2-х лет для восстановления МПД у больного с симптоматикой его дегенерации. Положительный результат лечения был подтвержден не только клинически, но и данными МРТ [16].
К хирургическому лечению по поводу дегенеративных заболеваний позвоночника приходится прибегать не более чем в 5% случаев. Операция абсолютно показана при секвестрации межпозвонкового диска (случаи, когда фрагмент грыжи диска отделяется от остальной его массы и оказывается своеобразным инородным телом в эпидуральном пространстве). Целесообразность нейрохирургической помощи больному вероятна (но ее следует обсудить с нейрохирургом) при компрессии корешково-медуллярной артерии, особенно артерий Адамкевича и Депрож-Гуттерона, в острой фазе сдавления спинномозгового нерва при сосудисто-корешковом конфликте.
Профилактика
Остеохондроз чаще развивается у лиц с соответствующей генетической предрасположенностью. Развитию остеохондроза способствуют статодинамические перегрузки, которые возникают не только при тяжелой физической работе, но и при длительном пребывании в нефизиологичной позе, приводящей к неравномерной нагрузке на отдельные фрагменты МПД и ПДС в целом. При этом весьма существенны степень общего физического развития человека, прежде всего состояние мышц спины и брюшного пресса, составляющих так называемый, «мышечный корсет». Слабость мышц, как следствие малоподвижного образа жизни, мышечной детренированности, избыточная масса тела, плохое развитие «мышечного корсета», способствуют возникновению в позвоночнике проявлений, характерных для остеохондроза и сподилоартроза.
С целью профилактики преждевременных дегенеративно-деструктивных изменений в позвоночнике следует избегать чрезмерных статодинамических перегрузок, в то же время показаны систематические, адекватные физические нагрузки (утренняя зарядка, пробежки, плавание, спортивные игры и пр.). При этом надо стремиться, чтобы питание было достаточным, но не избыточным. Определенное внимание следует уделить оформлению рабочего места (высота стола, стула, верстака и т.п.). При ходьбе и во время сидячей работы необходима правильная осанка, при этом надо постоянно «держать спину». В случае работы, связанной с длительным пребыванием в фиксированной позе, желательны перерывы, во время которых желательно выполнение хотя бы нескольких простых физических упражнений.