Декомпенсация щитовидной железы что это значит
Гипотиреоз
Общая информация
Краткое описание
Российская ассоциация эндокринологов
Гипотиреоз
Год утверждения: 2021
Вторичный гипотиреоз – клинический синдром, развивающийся вследствие недостаточной продукции ТТГ при отсутствии первичной патологии самой ЩЖ, которая бы могла привести к снижению ее функции.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Таблица 1. Этиология гипотиреоза
При дефиците тиреоидных гормонов развиваются изменения всех без исключения органов и систем, что определяет полисистемность и многообразие его клинических проявлений. Основное изменение на клеточном уровне – снижение потребления клеткой кислорода, снижение интенсивности окислительного фосфорилирования и синтеза АТФ. Клетка испытывает дефицит энергии, в ней снижается синтез ферментов, подавляются процессы клеточного метаболизма.
Эпидемиология
Клиническая картина
Cимптомы, течение
Отсутствие прямой зависимости между выраженностью симптомов и степенью дефицита тиреоидных гормонов.
Диагностика
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
При физикальном осмотре у пациентов с выраженным и длительным дефицитом тиреоидных гормонов могут быть характерные внешние проявления: отмечается общая и периорбитальная отечность, одутловатое лицо бледно-желтушного оттенка, скудная мимика.
Лечение
Лечение, включая медикаментозную и немедикаментозную терапии, диетотерапию, обезболивание, медицинские показания и противопоказания к применению методов лечения
Уровень убедительности рекомендаций С (уровень достоверности доказательств – 5)
Т4 является основным гормоном, секретируемым щитовидной железой. В периферических тканях Т4 дейодируется с образованием Т3, посредством которого и реализуются эффекты тиреоидных гормонов. Желудочно-кишечная абсорбция левотироксина натрия** в таблетках находится в диапазоне 70-80% у здоровых взрослых при приеме натощак [25]. Длительный (приблизительно 7 дней) период полувыведения позволяет принимать препарат один раз в день и обеспечивает поддержание стабильного уровня как T4, так и T3 в крови [26]. При приеме препарата левотироксина натрия** натощак пик уровней T4 и свТ4 в крови достигается через 4 часа. Уровни T4 и ТТГ стабилизируются через 6 недель после начала терапии или изменения дозы [27]. На фоне монотерапии левотироксином натрия** при нормальных уровнях ТТГ и Т3 сыворотки отмечается повышение уровня Т4 [27, 28]. Соответственно, нормальные уровни Т4 и ТТГ сыворотки сопровождаются более низкими значениями Т3, чем у здоровых людей, иногда даже ниже референсного диапазона [30]. Целью заместительной терапии левотироксином натрия** при первичном гипотиреозе служит достижение и поддержание состояния эутиреоза, что определяется нормальными значениями ТТГ и Т4 в сыворотке крови [1,3]. Состояние эутиреоза определяется как нормализация показателей действия гормонов щитовидной железы и отсутствие или регресс симптомов и клинических признаков, связанных с гипотиреозом.
Комментарии:В принципе пациентам старшего возраста (старше 65-70 лет) без установленных сердечно-сосудистых заболеваний или без значимых факторов сердечно-сосудистого риска терапия левотироксином натрия** может быть начата с полной заместительной дозы [40]. Однако большинство экспертов придерживаются концепции начала с небольшой дозы с постепенным повышением. Как правило, полная заместительная доза левотироксина натрия**, на которой достигается нормализация уровня ТТГ, у пациентов старшего возраста меньше, чем у молодых, что связано со снижением массы безжировой ткани [41]. Титрация дозы у пациентов этой возрастной группы особенно важна, поскольку развитие тиреотоксикоза у них сопряжено с большим риском нарушений сердечного ритма и переломов. В популяции людей пожилого возраста без патологии щитовидной железы 97,5 перцентиль ТТГ составляет 7,5 мЕд/л. И, соответственно, можно рассматривать в качестве целевого уровень ТТГ 4-6 мЕд/л для пациентов старше 70-80 лет. Хотя рандомизированных клинических исследований, посвященных изучению этого вопроса, не проводилось.
После родов потребность в левотироксине натрия** сразу снижается, поэтому рекомендуется уменьшить дозу до исходной (до беременности) с последующим контролем ТТГ через 6 недель. Однако у пациенток с АИТ в дальнейшем возможно увеличение потребности в левотироксине натрия** в сравнении с исходной, до беременности, что связано с прогрессированием аутоиммунного процесса после родов [45].
Хирургических методов лечения данного заболевания не разработано
Клинические примеры гипотиреоза
комментарии доктора А.В. Ушакова
Представленные здесь реальные случаи болезни доказывают, что при гипотиреозе часто наблюдается:
1) усиление функционального напряжения щитовидной железы и
2) достаточность щитовидных гормонов.
Иначе говоря, ошибочно думать, что гипотиреоз ― это, якобы, снижение функции щитовидной железы и дефицит её гормонов. Внимательное изучение этих примеров позволит понять основу и особенности гипотиреоза, покажет результат восстановления (Пример 4).
Пример 1
Пациентка В., 32 года, домохозяйка. Медикаменты не принимает. При анализе крови (15.02.2017) выявлено ТТГ 5,2 мЕд/л (0,4-4,0), Т4св. 10,16 пмоль/л (9,00-19,05), Т3св. 3,8 пмоль/л (2,6-5,7), Т4общ. 64 нмоль/л (62-150,8).
Величина ТТГ мало превышает норму. Поскольку ТТГ стимулирует щитовидную железу (для образования Т4 и Т3), то это малая стимуляция, т.е. малый гипотиреоз. Если бы ТТГ был более 10-12 мЕд/л, то это был бы признак более выраженной стимуляции железы, т.е. умеренного (до 30 мЕд/л) или значительного (более 30 мЕд/л) гипотиреоза.
Обратите внимание, что все гормоны самой щитовидной железы находятся в норме. Иначе говоря, этот случай подтверждает, что гипотиреоз ― это не дефицит гормонов.
Величина Т4св. соответствует 11 процентилю в промежутке нормы, а величина Т3св. ― 38 процентилю в области нормы. Это заметно. Пациенты в таком случае говорят, что Т4св. ближе к меньшей границе нормы, а количество Т3св. немного смещено от центра нормы в меньшую сторону. Почему этих гормонов поменьше? Выявленные значения щитовидных гормонов (Т4св. и Т3св.) сообщают нам, что организм усиленно (с большей скоростью) потребляет эти гормоны из крови.
Т4-общий также находится в норме, но его количество явно уменьшено и почти достигло меньшей её границы. Большая часть гормонов, обозначенных как Т4общ. переходит в Т4св., который затем преобразуется (в печени, почках мышцах и пр.) в главный потребляемый гормон Т3св. Вот почему так уменьшен Т4общ. и поменьше Т4св. Организм старается таким образом поддержать в крови достаточную концентрацию Т3св. Но и этот показатель приуменьшен ― признак усиленного потребления Т3св. организмом.
Такое более интенсивное усвоение организмом щитовидных гормонов (Т4 и Т3) вынуждает сильнее заставлять щитовидную железу производить эти гормоны. Избыточная стимуляция происходит с помощью гормона ТТГ (из гипофиза) и шейной части периферической нервной системы. Нервные клетки из нервных центров направляют свои увеличенные стимулы к ткани щитовидной железы, заставляя интенсивнее производить гормоны, и одновременно с такой же силой активизируют кровоток внутри железы, стремясь при этом доставить к ткани железы больше продуктов (для питания и образования гормонов). Вот почему у этой пациентки при УЗИ в нашей Клинике мы выявили умеренное усиление кровотока (рис. 1 и 2). Это заметно на снимках, где в специальном режиме для оценки сосудов (ЭДК) определяется увеличенное количество красных элементов (преимущественно увеличенного размера). Такая картина УЗИ не редко встречается при малом или умеренном гипертиреозе (с тиреотоксикозом), который врачи называют «повышением функции щитовидной железы».
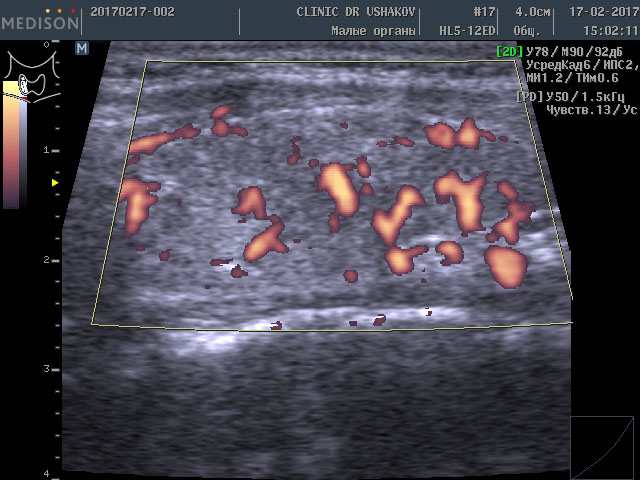 | 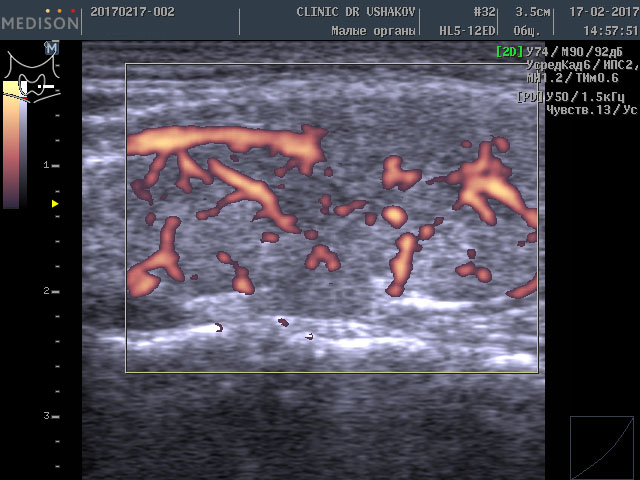 |
Рисунки 1 и 2. Пациентка В., 32 г. левая и правая доли щитовидной железы в режиме ЭДК. Кровоток умеренно усилен в обеих долях (обозначен красным цветом).
Что же получается в результате нашей оценки? Организм усиленно потребляет щитовидные гормоны и поэтому стимулирует щитовидную железу. При этом щитовидная железа подчиняется (нервной системе и гипофизу), перенапрягается, производя гормоны, для поддержания их достаточного количества (главным образом, Т3св.) в оптимальной области нормы. Где же здесь признаки «снижения (уменьшения) функции щитовидной железы»?! Этот пример наглядно демонстрирует противоположное: гипотиреоз сопровождается усилением функционального напряжения щитовидной железы.
Пример 2
Пациентка А., 26 лет, служащая. Медикаменты не принимает.
При анализе крови (16.02.2017) выявлено: ТТГ 6,0 мЕд/л (0,27-4,2), Т4св. 1,17 нг/дл (0,8-2,1), Т3св. 3,19 пг/мл (2,38-4,37), Т4общ. 6,63 мкг/дл (5,9-12,9).
Как и в предыдущем примере, ТТГ в малой мере увеличен ― признак малой стимуляции щитовидной железы, т.е. признак малого гипотиреоза. Что же с гормонами самой щитовидной железы?
В этом клиническом случае все показатели щитовидных гормонов находятся в норме. Следовательно, нет никакого дефицита этих гормонов! Величина Т4св. соответствует 28 процентилю (т.е находится в зоне оптимума нормы ― в её средних 50%). Величина Т3св. находится 40 процентиле нормы (т.е. в оптимуме). Т4общ. занимает 10 процентиль нормы. Как видно, в отличие от первого Примера, у этой пациентки при подобном увеличении ТТГ количество гормонов, производимых щитовидной железой оптимальнее (ближе к центру нормы).
Между прочим, нужно ответить на вопрос: «Требуется ли назначение гормонального препарата?». В последние месяцы, перед тем как готовилась эта статья, в нашу Клинику стали чаще обращаться пациенты, которым при таких показателях крови назначали среднюю дозу гормонального медикамента (Эутирокс или L-тироксин) ― 50 мкг в сутки. Если учесть, что после операционного удаления щитовидной железы обычно достаточно 125 мкг в сутки, то 50 мкг ― это существенная доза!
Оказывается, этой пациентке эндокринолог уже назначил принимать гормональный препарат в этой дозе! Но зачем, если по данным анализа крови видно достаточное количество щитовидных гормонов?! Зачем искусственно к гормональному оптимуму добавлять существенное количество таких же гормонов? Ответ здесь простой: врач назначает заместительную гормональную помощь «по схеме». Он не лечить организм пациента, он не лечит его щитовидную железу, он «лечит ТТГ», стремясь введением дополнительного количества гормонов «загнать ТТГ в норму». Некоторые застандартизованные специалисты, таким образом, стараются довести ТТГ до середины нормы.
В таких случаях, пациенты сообщают (при диагностическом расспросе в нашей Клинике), что им становилось хуже. Но повторное обращение к таким эндокринологам не имело результата. Пациентам отвечали, что «такого не может быть», рекомендовали уменьшить дозу или поменять один гормональный препарат на другой гормональный препарат. То есть настойчиво предлагали и дальше пресыщать организм гормонами, не обращая внимание на то:
1) что увеличение ТТГ ― это не признак дефицита щитовидных гормонов,
2) что усиленный кровоток в щитовидной железе (при УЗИ) ― признак перенапряжения и интенсивного образования гормонов тканью железы.
Обратите внимание на активность кровотока по данным УЗИ у этой пациентки (рис. 3 и 4).
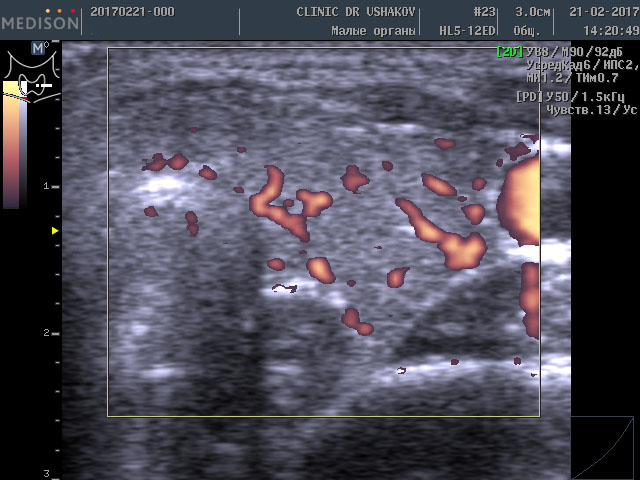 | 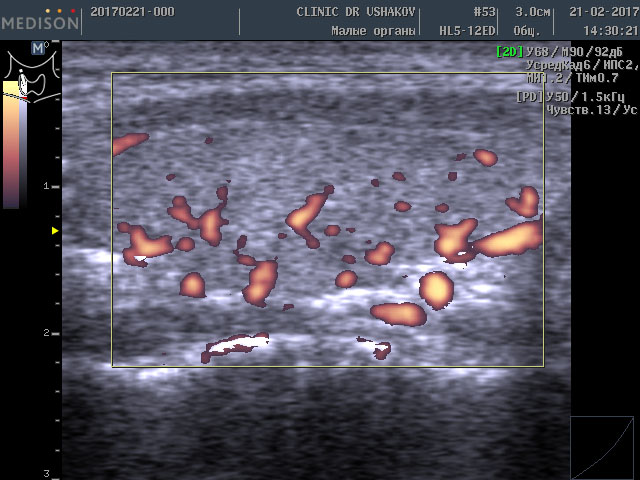 |
Рисунки 3 и 4. Пациентка А., 26 лет левая и правая доли щитовидной железы в режиме ЭДК. Кровоток в малой и умеренной степени усилен (обозначен красным цветом).
Пример 3
Подобный предыдущему случай гипотиреоза. Его сообщила пациентка на Форуме нашего сайта. Эта история однотипна для многих пациентов, которые обращаются к эндокринологам, назначающим по схеме среднюю дозу гормонального препарата (50 мкг в сутки). Рекомендую прочесть рассказ пациентки, поскольку он не только типичен для многих, но и чётко выделяет главное ― отсутствие основного лечения.
Лариса (Балашиха, МО), 21 февраля 2017 [выделения в тексте ― А.В. Ушаков].
Здравствуйте доктор! С декабря 2013 г. диагностирован первичный гипотиреоз на фоне АИТ. Маркеры на тот момент были таковы: ТТГ 5.53 (нормативы 0.23-3.4), анти-ТПО 384.76 (норма 0-30), анти-ТГ 36.69 (норма 0-65).Врач после анализа выдала предписание на пожизненное гормональное замещение в дозе 50 Тироксин и каждые полгода контролировать уровень ТТГ и ничего другого не сдавать.
Пожалуйста, прокомментируйте мое состояние и прогнозы. Уже нет просто сил бегать и искать правильного и внимательного врача, проводить бесконечные анализы и диагностики. Нервной системе нужно очень дружить с ЩЖ, а у меня всё наоборот с полным букетом: нервозность, апатия, раздражительность и нарушение сна. Заранее спасибо за ответ.
Вот мой ответ, который, предоставил пациентке:
Вы совершенно верно понимаете и описываете свою клиническую ситуацию и обстоятельства в здравоохранении. Большинство эндокринологов практикует по американским стандартам, принятым местными «национальными» ассоциациями специалистов. Они «лечат ТТГ», но не организм пациента.
Диагностика и лечение, в действительности, должны быть направлены на основу болезни. Это не происходит. Врачи не знают (большинство не желает узнать), что такое «сущность болезни», не понимают в чем она заключена при заболеваниях щитовидной железы. Они пользуются ошибочной гипотезой об агрессии иммунной системы. Подменяют «лечение» назначениями, которые относятся лишь к «помощи». Всё это пояснено на страницах моих книг (научно-популярных и монографиях) и частично на сайте. Читайте при желании.
При малом гипотиреозе и достаточном количестве щитовидных гормонов (в особенности Т3св.) вне беременности никакого показания к применению гормонального препарата нет. Тем более в средней дозе ― 50 мкг в сутки. Представьте, что люди без щитовидной (после операции) часто довольствуются 125 мкг.
При продолжительном (несколько лет) применении значимых доз щитовидных гормонов, ткань щитовидной железы постепенно атрофируется (уменьшается обновление). Дозу увеличивают. Остается очень мало щитовидной ткани, которая не способна полноценно обеспечить гормонами. Отменить приём гормональных средств в таком случае не возможно, и они продолжают подавлять регенерацию железы. Вот к чему ведёт такая «лечебная» тактика.
Заметьте, что прием гормонального препарата не улучшил Ваше самочувствие (бывают и улучшения ― есть особенности, но не принципиальные). Следовательно, настоящее лечение не осуществляется. Заместительной помощью в данном случае врачи лечат лабораторный бланк!
Судя по Вашему описанию, никаких сложностей в восстановлении здоровья организма и железы в Вашем случае не усматриваю. Здоровье восстановимо при правильном, настоящем лечении.
При необходимости, планируйте, записывайтесь и приезжайте в нашу Клинику для диагностики, консультации и лечения. С уважением, А.В. Ушаков.
Этот пример также подтверждает представление о гипотиреозе. Кроме того, он даёт типовую характеристику состояния современной эндокринологии, с которой сталкиваются пациенты. Они тратят время, усилия средства, обходя разных специалистов, но, к сожалению, получают почти одинаковый ответ.
Такой путь пациентов вызван отсутствием знаний:
1) о реальностях в здравоохранении,
2) процессах, ведущих к заболеванию (в данном случае ― щитовидной железы) и
3) закономерностях и принципах диагностики и лечения. Пациенты думают, что многое можно узнать в Интернет, что обойдя нескольких специалистов можно найти лучшего, что врачи со званиями и регалиями точно помогут, а если не они, то поможет «заграница». Но такой здравый смысл в области эндокринологии, к сожалению, часто подводит.
Выход из тупиковой ситуации пока один ― получать настоящие знания о заболевании и сущности лечения. Затем стараться понять, как осуществлять лечение и настойчиво восстанавливать свое здоровье. Не наугад и доверяясь (вдруг какое-то средство поможет), а опираясь на знания и понимание механизма восстановления. В этом мы помогаем книгами, монографиями, статьями, ориентирующими ответами на Форуме, а также, конечно, непосредственной консультацией и реальным процессом лечения в Клинике.
Пример 4
Пациентка К., 45 лет, работник офиса. Медикаменты не принимает.
При обращении в «Клинику щитовидной железы» доктора А.В. Ушакова анализ крови (28.06.2016): ТТГ 84 мЕд/л (0,4-4,0), Т4св. 5.9 пмоль/л (9-22), Т3св. 2,3 пмоль/л (2,6-5,7), Т4общ. 39,9 нмоль/л (55-137), Т3общ. 0,9 нмоль/л (1,1-3,1), АТ-ТПО >1000 (
Узловой зоб. Диагностика. Основные принципы лечения
Узловой эутиреоидный зоб
Зобом называют любое увеличение щитовидной железы. Существуют клиническое и морфологическое определения понятия «зоб». С позиции морфолога зоб это любое диффузное или узловое увеличение щитовидной железы, обусловленное избыточным накоплением коллоида в фолликулах (коллоидный зоб), или гиперплазией (увеличением количества клеток) фолликулярного эпителия. С точки зрения клинициста зоб это собирательное понятие, так как этим термином называют различные по происхождению заболевания щитовидной железы гиперпластического, неопластического и воспалительного характера, сопровождающиеся увеличением этого органа. Одной из основных причин увеличения щитовидной железы является дефицит йода в воде и продуктах питания. Клиническое и социальное значений йододефицитных состояний заключается не только в увеличении щитовидной железы и формировании зоба, но и нарушением ее функциональной активности, оказывающем негативное влияние на физическое и умственное развитие людей.
Узловой эутиреоидный зоб – клиническое понятие, объединяющее все очаговые образования в щитовидной железе, имеющие различную морфологическую картину. Узлом щитовидной железы обычно называют образование, выявленное в ней при осмотре и/или пальпации. Подавляющее большинство узловых образований щитовидной железы доброкачественные. Злокачественные образования щитовидной железы составляют 5-8%.
Этиология и патогенез
Общепринята теория, согласно которой дефицит йода или изменения его метаболизма (нарушение всасывания в ЖКТ, либо окисления при генетических дефектах в энзимной системе и др. ) приводят к снижению концентрации тиреоидных гормонов в крови, что по механизму обратной связи приводит к увеличению образования тиреотропного гормона гипофиза, и щитовидная железа подвергается мощной стимуляции. В результате развивается компенсаторная гипертрофия щитовидной железы, способствующая восполнению недостатка тиреоидных гормонов, и в гипоталамо-гипофизарно-тиреоидной системе наступает временное равновесие. При продолжающем воздействии первичных этиологических факторов такое равновесие быстро нарушается, наступает новая волна тиреотропной стимуляции. В итоге компенсаторный процесс переходит в патологический, и образуется зоб.
Большую роль в патологии щитовидной железы играют и аутоиммунные процессы. Развитие зоба связывают с влиянием ТТГ-подобных факторов, иммуноглобулинов, стимулирующих рост железы, но не влияющих на ее функциональное состояние, а также с образованием тиреоидстимулирующих и тиреоидингибирующих антител.
Узловой эутиреоидный зоб включает в себя следующие морфологические формы:
Узловой коллоидный зоб.
Наиболее частый вариант узлового зоба патогенетически обусловлен дефицитом йода в организме. Коллоидный зоб формируется за счет избыточного накопления коллоида в полости фолликулов и бывает диффузным, а чаще узловым.
Фолликулярная аденома.
В отличие от коллоидного зоба фолликулярная аденома (до 25% случаев узлового зоба) является доброкачественной опухолью из фолликулярного эпителия (А-клеток). Среди фолликулярных аденом выделяют несколько мофологических вариантов: трабекулярная, микрофолликулярная и макрофолликулярная. Аденома развивающаяся приемущественно из В-клеток щитовидной железы, называется В-клеточной аденомой или опухоль из клеток Гюртле-Ашкенази.
Киста щитовидной железы.
Киста представляет собой полостное, заполненное жидкостью образование в ткани щитовидной железы. На долю кист приходится около 5% всех узловых образований щитовидной железы. Истинную кисту от ложной отличает наличие клеток фолликулярного эпителия, выстилающих полость кисты. Выявление кисты при УЗИ не представляет трудностей, тем не менее не позволяет дифференцировать от цистаденомы или цистаденокардиномы.
Гипертрофическая форма аутоиммунного тиреоидита (АИТ).
Аутоиммунный тиреоидит с узлообразованием может протекать как самостоятельно, так и сочетаться с фолликулярной аденомой или раком.
Рак щитовидной железы.
Раки щитовидной железы по морфологическим признакам принято делить на две группы. Это дифференцированный и недифференцированный рак. Они резко отличаются как по своей структуре, так и по клиническому течению. Дифференцированный рак (фолликулярный и папиллярный) встречаются значительно чаще, характеризуются сохранением гистотипических свойств тиреоидной ткани и отличается сравнительно длительным развитием и относительно благоприятным течением. Недифференцированный рак (анапластический) характеризуется выраженными морфологическими признаками тиреоидной атипии и быстропрогрессирующим течением. Промежуточное положение между дифференцированными и недифференцированными раками щитовидной железы по клиническому течению занимает медуллярный рак, происходящий из С-клеток. Все карциномы щитовидной железы идентифицируют согласно классификации TNM Международного противоракового союза (UICC). Т1- размер опухоли не более 1 см; Т2- размер карциномы 1-4 см; Т3- опухоль более 4 см; Т4- каринома с инвазией капсулы железы независимо от размеров. Для дифференцированных форм рака щитовидной железы введен возрастной критерий. При этом, у больных моложе 45 лет независимо от размера опухоли и поражения регионарных лимфоузлов, при отсутствии отдаленных метастазов устанавливают I стадию. При наличии у данной категории больных отдаленных метастазов – относят ко II стадии.
Диагностика узлового зоба
Разделение узловых образований на доброкачественные и злокачественные является кардинальным вопросом диагностики. При сборе анамнеза и осмотре необходимо выявить факторы высокого онкологического риска. К числу неблагоприятных факторов, увеличивающих вероятность наличия карциномы, относятся:
При наличии двух или более факторов риска показано оперативное лечение независимо от результатов дополнительных лабораторных и инструментальных обследований.
УЗИ щитовидной железы
Коллоидные узлы в большинстве случаев определяются как изо- или гипоэхогенные образования обычно овальной формы или реже округлой формы, имеющие четкие, ровные контуры и окруженные гипоэхогенным ободком. При этом в них часто определяются дегенеративные изменения в виде участков сниженной, повышенной эхогенности и кист. В режиме цветного допплеровского картирования (ЦДК) коллоидные узлы, как правило, аваскулярны. На основании нескольких ультразвуковых признаков можно сделать лишь предположение о характере узлового образования.
Аденома в большинстве случаев имеет вид четко очерченного гиперэхогенного образования с гомогенной структурой, окруженной ободком с резко повышенной интенсивностью отраженных эхосигналов. Возможно наличие микрокальцинатов по периферии узла. При ЦДК определяется периферический, перинодулярный кровоток.
Рак щитовидной железы выявляется в виде гипоэхогенного образования, с нечеткими и неровными контурами, с наличием гиперэхогенных включений и микрокальцинатов внутри узла. В ЦДК режиме картируется интранодулярный кровоток.
Радиоизотопное сканирование
Возможности сцинтиграфии в плане дифференциальной диагностики узлового зоба ограничены. Тем не менее, следует отметить, что: до 10% автономно функционирующих («горячих») узлов являются злокачественными. Для «холодных» узлов этот показатель гораздо выше. Поэтому выявление «холодных узлов» при сцинтиграфии определяет лишь «мишень» для последующего ТАБ под контролем УЗИ.
ТАБ под контролем УЗИ
На сегодняшний день имеет решающее значение в плане морфологической верификации любых узловых тиреоидных образований и является обязательным компонентом в протоколе обследования больных с узловым зобом. ТАБ определяет дальнейшую программу ведения пациента и показания для оперативного лечения. Основные ограничения метода связаны с тем, что с его помощью идентифицируются морфологические изменения, происходящие только на уровне клетки. В связи с этим нет возможности оценить наличие инвазии опухолевых клеток в капсулу узла или в сосуды. В таком случае больные направляются на оперативное лечение. Тактика ведения больных с узловыми образованиями щитовидной железы представлена на рис. 18. 1.
Функциональная автономия щитовидной железы (ФА)
Автономия определяется как функционирование фолликулярных клеток щитовидной железы независимое от влияния ТТГ гипофиза. Самым частым клиническим вариантом функциональной автономии щитовидной железы является многоузловой токсический зоб. Для функциональной автономии щитовидной железы характерны два основных критерия:
Патогенез функциональной автономии щитовидной железы
В условиях йодного дефицита щитовидная железа подвержена воздействию комплекса стимулирующих факторов. В результате, у наиболее предрасположенных лиц происходит увеличение щитовидной железы, формируется диффузный эутиреоидный зоб. Отдельные клетки щитовидной железы оказываются более чувствительными к указанным стимулирующим влияниям, благодаря чему получают преимущественный рост. Так формируется узловой и многоузловой эутиреоидный зоб. Отдельные активно делящиеся тиреоциты приобретают способность автономно, то есть вне регулирующих эффектов тиреотропного гормона (ТТГ), продуцировать тиреоидные гормоны. Конечным этапом является развитие узлового и/или многоузлового токсического зоба.
Основным следствием автономии является неконтролируемая секреция тиреоидных гормонов. Уровень этой секреции определяется количеством автономных тиреоидных клеток, их активностью и обеспеченностью йодидом. При достаточно крупных узлах повышенное поступление йодида приводит к увеличению секреции и в конце концов к тиреотоксикозу. Это свидетельствует об отсутствии эффективного ауторегуляторного механизма в таких клетках и объясняет возникновение случаев тиреотоксикоза после увеличения содержания йода в диете.
Узловой токсический зоб является йододефицитным заболеванием, при котором стойкая патологическая гиперпродукция тиреоидных гормонов обусловлена формированием в щитовидной железе автономно функционирующих тиреоцитов. Клиническая картина такого зоба в первую очередь определяется проявлениями тиреотоксикоза со стороны отдельных органов и систем.
Клинические проявления
Синдром поражения сердечно-сосудистой системы
Тахикардия, мерцательная аритмия, развитие дисгормональной миокардиодистрофии («тиреотоксическое сердце»), высокое пульсовое давление. Кардиальные нарушения связаны как с токсическим действием переизбытка гормонов на миокард, так и усиленной работой сердца в связи с возросшими потребностями периферических тканей в кислороде в условиях интенсивного обмена. В результате увеличения УО, МОС и ускорения кровотока повышается систолическое АД, на верхушке сердца и над сонными артериями выслушивается систолический шум. Механизм снижения диастолического АД связан с развитием недостаточности коры надпочечников и недостаточного синтеза глюкокортикоидов – основных регуляторов тонуса сосудистой стенки.
Синдром поражения желез внутренней секреции
Кроме надпочечников часто поражается поджелудочная железа с развитием тиреогенного сахарного диабета. Усиленный распад гликогена с поступлением большого количества глюкозы в кровь заставляет работать железу в напряжении, что в итоге приводит к истощению компенсаторных механизмов и развитию инсулиновой недостаточности. У женщин отмечается дисфункция яичников с нарушением менструального цикла, фиброзно-кистозная мастопатия (тиреотоксическая мастопатия, болезнь Вельяминова). У мужчин может развиться гинекомастия.
Синдром поражения центральной и
периферической нервной системы
Синдром метаболических нарушений
Повышение основного обмена приводит к похуданию при повышенном аппетите, сопровождается субфебрильной температурой тела и мышечной слабостью.
Синдром поражения органов пищеварительной системы
Проявляется неустойчивым стулом со склонностью к диарее, приступами болей в животе, иногда желтухой, связанной с дисфункцией печени.
Глазные симптомы
Симптом Дальримпля – расширение глазной щели с появлением белой полоски склеры между радужкой и верхним веком.
Симптом Греффе – отставние верхнего века от радужки при фиксации взгляда на медленно перемещающемся вниз предмете, при этом между верхним веком и радужкой остается белая полоска склеры. Симптом Кохера – при фиксации взгляда на медленно перемещающемся вверх предмете, между нижним веком и радужкой остается белая полоска склеры. Симптом Штельвага – редкое мигание век. Симптом Мебиуса – потеря способности фиксировать взгляд на близком расстоянии, вследствие слабости приводящих мышц. Фиксированные на предмете глазные яблоки расходятся и занимают исходное положение. Симптом Репнева-Мелехова – «гневный взгляд».
В основе их развития лежит гипертонус мышц глазного яблока и верхнего века вследствие нарушения вегетативной иннервации под влиянием избытка тиреоидных гормонов в крови.
Тиреогенный экзофтальм следует отличать от эндокринной офтальмопатии – аутоиммунного заболевания. При этом поражаются периорбитальные ткани: инфильтрация лимфоцитами, отложение кислых гликозаминов, выделяемых фибробластами, развивается отек и увеличение ретробульбарной клетчатки, миозит и разрастание соединительной ткани в периокулярных мышцах. При этом больные жалуются на боли, двоение, ощущение «песка» в глазах, слезотечение. Различают три стадии эндокринной офтальмопатии:
При тиреотоксикозе также развивается и претибиальная микседема, которая проявляется поражением кожи передней поверхности голени, ее отеком и утолщением, что сопровождается зудом и эритемой.
Отметим, что клиническая картина тиреотоксикоза имеет закономерную возрастную особенность: у молодых людей, у которых, как правило, речь идет о болезни Грейвса, в большинстве случаев имеет место развернутая классическая клиническая картина тиреотоксикоза, тогда как у пожилых пациентов, единственным его проявлением может служить необъяснимый субфебрилитет или суправентрикулярная аритмия, которую обычно связывают с ИБС.
На следующем этапе диагностического поиска у пациентов с клиническими симптомами тиреотоксикоза должен быть подтвержден или отвергнут при гормональном исследовании. Функциональная автономия примерно в 20% случаев развивается при отсутствии отчетливых узловых образований в щитовидной железе (диссеминированная автономия). В то же время болезнь Грейвса может развиваться на фоне предшествующего ей банального эутиреоидного коллоидного зоба. Более специфичным диагностическим методом является сцинтиграфия щитовидной железы: для болезни Грейвса характерно диффузное повышение захвата радиофармпрепарата, при функциональной автономии выявляются «горячие» узлы, либо чередование зон повышенного и пониженного накопления. Нередко оказывается, что в многоузловом зобе наиболее крупные узлы, выявленные при УЗИ, по данным сцинтиграфии оказываются «холодными» или «теплыми», а тиреотоксикоз развивается в результате гиперфункционирования ткани, окружающей узлы.
Ценным исследованием, которое позволяет дифференцировать болезнь Грейвса и функциональную автономию, является определение уровня антител к щитовидной железе. Высокие титры антител к тиреоидной пероксидазе (ТПО) и тиреоглобулину (ТГ) встречаются примерно в 80% случаев болезни Грейвса. При функциональной автономии щитовидной железы они в большинстве случаев отсутствуют.
Консервативное лечение
Лечение токсического зоба является весьма трудоемкой и кропотливой задачей для врача. Как уже указывалось, методы лечения болезни Грейвса и различных клинических вариантов функциональной автономии щитовидной железы отличаются. Главное отличие заключается в том, что в случае функциональной автономии щитовидной железы на фоне тиреостатической терапии невозможно достижение стойкой ремиссии тиреотоксикоза; после отмены тиреостатиков он закономерно развивается вновь. Таким образом, лечение функциональной автономии подразумевает хирургическое удаление щитовидной железы или ее деструкцию при помощи радиоактивного йода131. В случае болезни Грейвса у отдельных групп пациентов возможно проведение длительной консервативной терапии, которая при правильном отборе больных в 30-40% случаев приведет к стойкой ремиссии заболевания. Для тиреостатической терапии могут использоваться различные препараты. В нашей стране и в странах Европы наиболее популярны препараты тиамазола (Метизол). Кроме того, могут использоваться препараты пропилтиоурацила, которые наиболее популярны в США. Пропилтиоурацил назначают внутрь по 100-150 мг каждые 6 часов, или тиамазол, по 10-30 мг каждые 8 часов. Через 12 месяцев примерно у 30% больных функция щитовидной железы нормализуется и после отмены препарата сохраняется эутиреоз. По мере восстановления функции щитовидной железы, дозы антитиреоидных средств постепенно уменьшают. Антитиреоидные препараты могут вызывать агранулоцитоз. При уменьшении числа лейкоцитов ниже 4500, а гранулоцитов ниже 45%, следует отменить данные препараты.
При неэффективности тиреостатической терапии в течение года, а так же в случае декомпенсации тиреотоксикоза показано оперативное лечение, после предоперационной подготовки в условиях стационара. Субтотальная резекция щитовидной железы считается операцией выбора более 50 лет и является эффективным способом лечения тиреотоксикоза. Операцию проводят только на фоне удовлетворительного самочувствия пациента. Поэтому в предоперационном периоде необходимо нормализовать уровень тиреоидных гормонов с помощью антитиреоидных препаратов. За 7-10 дней до операции назначают йодиды, чтобы уменьшить кровоснабжение щитовидной железы и увеличить ее плотность. При подготовке больных с тяжелым тиреотоксикозом применяют Бета-адреноблокаторы, механизм действия которых связан не только с уменьшением потребностей миокарда в кислороде, но и с замедлением периферической конверсии Т4 в активный Т3. Назначают пропранолол по 5-40 мг в сутки. Прием препарата продолжают и в течение нескольких суток после операции, так как время полужизни Т4 составляет 7 дней. Применение Бета-адреноблокаторов особенно оправдано в тех случаях, когда больные не переносят антитиреоидные средства.
Источник: Основы клинической хирурги. Практическое руководство, Издание 2-е, переработанное и дополненное Под редакцией профессора Н.А.Кузнецова, Москва, Издательская группа «ГЭОТАР-Медиа»,2009


