Дексаметазон во время беременности для чего назначают
Глюкокортикоиды при беременности. Внутриутробное развитие.
Предисловие
Предлагаем вашему вниманию перевод статьи по проблеме применения глюкокортикоидных гормонов во время беременности. Даже кратковременное назначение глюкокортикоидов может на несколько десятилетий вперед «перепрограммировать» работу функциональных систем плода и оказать отрицательное воздействие на формирование поведения, контроль артериального давления и на регуляцию обмена веществ. Синтетический гормон «обманывает» организм плода, имитируя стрессовый сигнал со стороны организма матери, заставляя плод раньше времени форсировать мобилизацию резервов. В этом суть отрицательного действия этих препаратов. Это действие еще более усиливается в результате того, что современные «долгоиграющие» глюкокортикоиды (дексаметазон, метипред) не поддаются инактивирующему действию ферментных систем плаценты и оказывают продолжительное воздействие на органы и ткани-мишени. Оказывая иммуносупрессивное действие, эти препараты ослабляют организм беременной женщины по отношению к вирусным инфекциям.
Глюкокортикоидные гормоны должны применяться при беременности только тогда, когда польза от их применения значительно превышает возможный риск долговременных отрицательных последствий. К таким показаниям относится угроза преждевременных родов (глюкокортикоиды назначаются однократно или в виде очень короткого курса и позволяют значительно улучшить готовность недоношенного ребенка к самостоятельному существованию), активные аутоиммунные и ревматические заболевания (глюкокортикоиды позволяют резко снизить риск тяжелых осложнений у женщины) и врожденная внутриутробная гиперплазия коры надпочечников у плода (это наследственное заболевание, которое требует специальной антенатальной диагностики; применение глюкокортикоидов позволяет избежать вирилизации плода женского пола).
Авторы ничего не пишут о назначении глюкокортикостероидов с целью сохранения беременности. И это не случайно. На Западе подобное «лечение» было отвергнуто еще в конце 1950-х — начале 1960-х годов, поскольку не существует веских доказательств его эффективности. Развитие современных методов диагностики и лечения невынашивания беременности, в частности, в рамках иммунологии репродукции, не оставляет места подобной устаревшей практике.
Может ли внутриутробное воздействие глюкокортикоидов быть причиной сердечно-сосудистых и метаболических заболеваний в среднем возрасте?
Miodrag Dodic, Arianne Peers, John P. Coghlan, Marelyn Wintour — Trends in Endocrinology and Metabolism 1999, 10:86-91
ВВЕДЕНИЕ
На протяжении многих лет исследования, проводимые как на животных, так и на человеке, выявили зависимость поведения потомства от степени стрессового состояния матери и от воздействия глюкокортикоидов на плод в период внутриутробного развития. За последние 10 лет было получено значительное количество убедительных эпидемиологических данных о том, что замедление развития плода в матке является очень важным фактором риска возникновения сердечно-сосудистых нарушений и нарушений обмена веществ во взрослом возрасте. Позднее было показано, что очень важным, даже ключевым, моментом подобной предрасположенности является также воздействие на плод избытка глюкокортикоидов. Даже кратковременное (48 часов) применение дексаметазона на ранних сроках беременности может приводить к постоянному повышению артериального давления у взрослых овец. Понимание механизма подобного программирования и физиологических изменений, происходящих при этом, является одной из самых актуальных задач современной эндокринологии и биологии развития.
Многие годы определяющим фактором в развитии неинфекционных заболеваний во взрослом возрасте считалось воздействие неблагоприятных условий жизни и наличие генетической предрасположенности. Позднее было выдвинуто предположение о том, что самая первая окружающая среда, матка, в период внутриутробного развития человека, может играть даже более значимую роль, чем каждый из вышеперечисленных факторов. Это привело к созданию концепции «программирования», состоящей в том, что изменения внутриутробной среды, возникающие в определенные, ограниченные по времени периоды, может иметь отдаленные долговременные последствия и запускать цепь событий, приводящую к развитию функциональных нарушений во взрослом возрасте.
Концепция о влиянии внутриматочного окружения на дальнейшую судьбу потомства не так уж нова. Однако ранее проводимые исследования в этой области большее внимание уделяли влиянию внутриутробных воздействий на поведение новорожденного/подростка/взрослого. И если отмечались какое-либо отклонения, они рассматривались как поведенчески или психически обусловленные. Были проведены работы, посвященные связи состояния психического здоровья потомства с влиянием большого количества разнообразных «стрессов», испытываемых беременной. Эти «стрессы» включали в себя многократное воздействие громкого внезапного шума (например, на женщин, проживающих около аэропортов) или проживание в стране, готовящейся к войне, или ведущей войну (например, 6-дневная Израильская война). В этих случаях отмечалась задержка внутриутробного развития плода, трудности и/или замедление формирования двигательных, вербальных и социальных навыков. Исследования, проводимые на животных, были в основном сосредоточены на изучении влияния роли предполагаемых медиаторов этих нарушений — глюкокортикоидных гормонов надпочечников.
ЭПИДЕМИОЛОГИЯ
Около десяти лет назад эпидемиологические исследования, проводимые в Великобритании, стали выявлять взаимосвязь между низким весом ребенка при рождении и значительным возрастанием риска развития патологии сердечно-сосудистой системы во взрослом возрасте (до 20% после 45 лет). В дальнейшем подобная взаимосвязь была выявлена и для повышенного риска развития во взрослом возрасте нарушений обмена веществ — сахарного диабета 2-го типа и дислипидемии. Так называемая «гипотеза Баркера» состоит в том, что недостаточное питание женщины во время беременности приводит к задержке внутриутробного развития плода и запуску механизмов адаптации плода к недостаточному поступлению необходимых питательных веществ. При этом в физиологических системах плода возникают необратимые изменения, приводящие к развитию патологических состояний во взрослом возрасте.
К 1996 году взаимосвязь между патологией сердечно-сосудистой системы во взрослом возрасте и низким весом при рождении была выявлена в 34 исследованиях, охватывающих более, чем 60 000 наблюдений. В работах, проводимых Barker и коллегами, приводятся данные о том, что у людей,родившихся с массой тела менее 2,5 кг, в возрасте 50 лет и старше частота пульса в покое выше, чем у людей, весивших при рождении 3,3 кг и более. Это интерпретировалось, как доказательство влияния повышенной активности симпатической нервной системы, запрограммированное в периоде внутриутробного развития. Также было показано, что даже при наличии в покое нормального разброса значений кортизола плазмы, самые высокие значения отмечаются у людей, имеющих при рождении самую низкую массу тела. Подобная взаимосвязь была установлена и в отношении значений систолического артериального давления, уровня триглицеридов плазмы, степени инсулинорезистентности.
ЭКСПЕРИМЕНТЫ НА ЖИВОТНЫХ
Эксперименты, проводимые на животных (морские свинки, крысы, овцы), подтвердили взаимосвязь между задержкой внутриутробного развития и формированием артериальной гипертензии или обменных нарушений во взрослом возрасте. Независимо от причины, приводящей к нарушению внутриутробного развития у животных (нарушение маточного кровотока, анемия у матери, недостаточно калорийное питание, либо низкобелковая диета во время беременности), результат получался один и тот же. Потомство крыс, получавших низкобелковую диету во время беременности и лактации, имело существенные изменения в морфометрии печени и значительное снижение активности глюкокиназы в перивенозных областях. В полученном потомстве морских свинок, имевших при рождении низкую массу тела, у молодых взрослых самцов развивалась артериальная гипертензия, отмечалось уменьшение объема мышечной ткани и увеличение жировой ткани, нарушение толерантности к глюкозе, нарушенный гомеостаз холестерина. Интереснее всего, что недостаточное питание в первой половине беременности у животных с большой продолжительностью беременности, как, например, овцы, приводило к рождению потомства, у которого к 3-х месячному возрасту развивалась артериальная гипертония.
РОЛЬ ГЛЮКОКОРТИКОИДОВ
Доказательства важной роли глюкокортикоидных гормонов в эмбриональном программировании системных заболеваний, развивающихся во взрослом возрасте, были получены из нескольких источников. Интерес к этим соединениям был вызван убедительными данными о том, что глюкокортикоиды могут непосредственно приводить к повышению артериального давления и формированию инсулинорезистентности во взрослом возрасте, а воздействие глюкокортикоидов во время беременности может замедлять развитие плода и перенастраивать состояние функциональной системы ГГГН во взрослом возрасте. Кроме того, в экспериментах на небеременных животных было отмечено, что недостаточное питание приводит к повышению активности гиппокамп-гипоталамо-гипофизарно-надпочечниковой системы. Дальнейшие исследования, включающие использование карбеноксолона (препарата, приводящего к подавлению плацентарной инактивации глюкокортикоидов), показали замедление внутриутробного развития потомства и повышение артериального давления во взрослом возрасте. Удаление надпочечников у беременных животных с использованием во время беременности только физраствора (0,9% NaCl) вместо питьевой воды, приводит к снижению веса потомства при рождении, но не к повышению артериального давления. При добавлении карбеноксолона к солевому раствору дальнейшего снижения веса при рождении не отмечалось, также не было отмечено повышения артериального давления. Использование метирапона у крыс в течение срока беременности 0-14 дней в сочетании с низко-белковой диетой привело к рождению потомства со сниженным весом, но с нормальным артериальным давлением в течение 7 недель после рождения. Замена метирапона на кортикостерон привела к повышению артериального давления после рождения только у женских особей.
КАК ОСУЩЕСТВЛЯЕТСЯ ПРОГРАММИРОВАНИЕ?
Теоретически во внутриутробном периоде под влиянием ряда неблагоприятных факторов могут происходить изменения многих органов и систем плода, приводящие к долговременным отдаленным последствиям во взрослом возрасте.
РЕНИН-АНГИОТЕНЗИНОВАЯ СИСТЕМА
Функциональная система ренин-ангиотензин (ренин, ангиотензин, ангиотензинпревращающий фермент, рецепторы 1-го и 2-го типов) участвует в регуляции кровяного давления и представлена во многих органах плода (почки, головной мозг, сердечно-сосудистая система). Очевидна взаимосвязь между ренин-ангиотензиновой системой и функциональной системой поддержания уровня глюкозы в плазме крови. Было показано, что замедление внутриутробного развития плода особенно неблагоприятно влияет на развитие почек, а именно в виде уменьшения количества нефронов в активный период нефрогенеза и более высокими, чем в норме, концентрациями ренина и ангиотензина II в крови пуповины. Вследствие уменьшения количества нефронов повышается риск развития почечной недостаточности, что приводит к активизации ренин-ангиотензиновой системы с целью сохранения скорости клубочковой фильтрации. Предварительные данные участия ренин-ангиотензиновой системы получены в исследованиях L.G.Edwards и соавт., указывающих на то, что у ягнят, родившихся с низким весом в состоянии гипоксии, кровяное давление поддерживается на нормальном уровне за счет увеличения активности системы ренин-ангиотензин. Кратковременное (в течение 4 часов) введение каптоприла, приводящего к снижению продукции ангиотензина II, вызывает понижение кровяного давления у ягнят, родившихся с низким весом, но не у нормальных ягнят. У потомства крыс, получавших во время беременности недостаточное количество питательных веществ, использование каптоприла в период от 2 до 4 недель после рождения предотвращало развитие артериальной гипертензии. В исследованиях M. Dodic и соавт. у ягнят с артериальной гипертензией, развившейся вследствие применения дексаметазона на ранних сроках беременности, не было зарегистрировано сосудистой реактивности к экзогенному ангиотензину II в возрасте 5 — 19 месяцев. Тем не менее, тот факт, что ренин-ангиотензиновая система играет важную роль в установке барорефлекса, необходимого для поддержания нормального кровяного давления, не подвергается сомнению. В исследованиях M. Dodic у овец с артериальной гипертонией, развившейся в результате назначения дексаметазона в ранние сроки беременности, не было повышенной сосудистой реактивности на экзогенное введение ангиотензина II в возрасте 5—19 месяцев. Однако, ренин-ангиотензиновая система участвовует в настройке барорефлекса, обеспечивающего пределы колебаний артериального давления. M. Dodic и соавт. показали, что различие в значениях кровяного давления между группами ягнят, подвергавшихся и не подвергавшихся внутриутробному действию дексаметазона, увеличивается с увеличением возраста ягнят, и барорефлекс в основной группе перенастраивается. Предварительные результаты, показывающие, что показатели сердечного выброса у этих овец выше, чем в контрольной группе, хорошо согласуются с данной концепцией динамики барорефлекса.
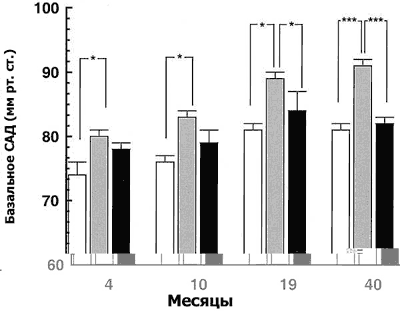 |
| Рис 2. Влияние пренатального использования глюкокортикоидов на цифры среднего артериального давления (САД) у потомства женского рода контрольной группы (n=7, светлый фон); ягнят, подвергшихся воздействию дексаметазона (0,48 мг в час в течение 48 часов при сроке беременности 27 дней (n=6, серый фон) и ягнят, подвергшихся воздействию дексаметазона (0,48 мг в час в течение 48 часов при сроке беременности 64 дня (n=7, темный фон) в возрасте 4, 10, 19 и 40 месяцев. (M.Dodic и соавт.) |
ЦЕНТРАЛЬНАЯ НЕРВНАЯ СИСТЕМА
В проводимых исследованиях получено большое количество доказательств, свидетельствующих о том, что материнский стресс во время беременности или воздействие избытка глюкокортикоидов приводит к изменениям в структурах головного мозга плода (ствол головного мозга, гиппокамп, гипоталамус, неокортекс). У потомства крыс, подвергшихся воздействию дексаметазона на сроках 17-19 дней беременности, обнаружено снижение количества норадреналина в неокортексе и гиппокампе в возрасте 14 недель и изменения обмена серотонина в гипоталамусе, гиппокампе и неокортексе с возраста 3 недель. Подобные нарушения содержания и/или обмена нейротрансмиттеров выражались в изменении поведения (повышенная возбудимость), более высоком уровне кортикостерона плазмы при попадании в незнакомое окружение. У потомства зеленых мартышек, подвергшихся однократному воздействию дексаметазона во второй половине беременности, с помощью ядерного магнитного резонанса было обнаружено уменьшение объема гиппокампа на 20-30% в возрасте 20 месяцев. Кроме того, у данной группы мартышек был обнаружен закономерно более высокий уровень кортизола плазмы (в утренние, дневные часы, после стресса), чем в контрольной группе.
Согласно существующей теории состояние настройка гиппокамп-гипоталамо-гипофизарно-надпочечниковой системы может быть нарушена изменением количества и/или аффинности рецепторов глюкокортикоидов в результате действия механизма «программирования». В дальнейшем это приводит к более высокой, чем в норме, секреции глюкокортикоидов во взрослом возрасте. Длительное воздействие повышенного уровня глюкокортикоидов способствует развитию артериальной гипертензии и увеличивает риск развития сахарного диабета 2-го типа. Современные исследования на животных показывают, что у потомства овец, получавших недостаточное питание в первой половине беременности, отмечалались ослабленная ответная реакция ГГГН системы на гипоксию или на экзогенный кортикотропин-рилизинг гормон во внутриутробном периоде, но усиленный ответ на те же стимулы после рождения.
КЛЕТКИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
ДЕКСАМЕТАЗОН И НЕЙРОСТЕРОИДЫ
ИСПОЛЬЗОВАНИЕ ГЛЮКОКОРТИКОИДОВ ВО ВРЕМЯ БЕРЕМЕННОСТИ
За последние 20 лет значительно снизилась смертность среди недоношенных новорожденных (24-26 недель), что во многом связано с использованием в терапии глюкокортикоидов при возникновении угрозы преждевременных родов назначением сурфактанта после рождения. Если удавалось избежать преждевременных родов, то часто проводились повторные курсы введения глюкокортикоидов. Возникают сомнения, не оказывают ли повторяющиеся инъекции глюкокортикоидов неблагоприятного побочного действия на плод. Опыты на животных (овца) показали, то повторные курсы глюкокортикоидов могут приводить к задержке миелинизации аксонов зрительного нерва. Это позволяет заподозрить возможное повреждающее действие глюкокортикоидов на центральную нервную систему плода. У детей, матери которых во время беременности длительно получали низкие дозы глюкокортикоидов, с целью снижения риска развития проявлений врожденного адреногенитального синдрома отмечались определенные нарушения поведения. Даже при условии, что пренатальное лечение ГК эффективно в устранении вирилизации у плодов женского пола с врожденной надпочечниковой гиперплазией, только в одном из восьми случаев можно расчитывать на возможный положительный эффект от такого лечения. Учитывая материал данного обзора, рекомендуются ограничить до минимума использование ГК во время беременности.
ВОПРОСЫ, ОСТАЮЩИЕСЯ БЕЗ ОТВЕТА
Данный обзор подчеркивает важность того, что беременная женщина должна правильно питаться и быть в психологически комфортном состоянии. Но многие проблемы еще ждут своего решения.
 |
| Рис. 3. Будущая мама должна хорошо питаться и чувствовать себя спокойно. |
Насколько сильным должен быть стрессовый фактор, чтобы привести к повышенному риску возникновения у потомства сердечно-сосудистых и обменных нарушений? Данные определения гормонов во время беременности пока что недостаточно убедительны и противоречивы. Каковы точные сроки критических периоды «программирования»? Сколько таких периодов в течение беременности? Обладают ли и другие гормоны коры надпочечников, а не только глюкокортикоиды, нежелательным действием на плод? Могут ли оказывать вредное действие на плод минералокортикоиды? Было показано, что больные, унаследовавшие гиперальдостеронизм от матери, имели более высокие уровни альдостерона плазмы, чем те, кто унаследовал гиперальдостеронизм от отца. Предполагается, что эти люди подвергались воздействию повышенных уровней альдостерона внутриутробно. Недавно была показана связь между количеством висцерального жира и повышенным уровнем альдостерона плазмы. Увеличение количества висцерального жира является частью синдрома X, риск развития которого в 10 раз выше в группе новорожденных с низкой массой тела при рождении. Хроническое воздействие альдостерона может быть причиной развития артериальной гипертензии. Альдостерон так же, как и глюкокортикоиды может изменять экспрессию мРНК минералокортикоидных и глюкокортикоидных рецепторов в гиппокампе.
Каковы механизмы индукции патологических изменений? Есть ли маркеры выявления детей повышенного риска развития неблагоприятного программирования? Как нужно лечить детей с низкой массой тела при рождении, чтобы снизить риск развития артериальной гипертонии и/или обменных нарушений спустя 40 лет?
Дексаметазон во время беременности для чего назначают
Эндогенные и экзогенные кортикостероиды (глюкокортикоиды) играют важную роль в организме человека на разных стадиях развития, начиная с внутриутробного периода.
С одной стороны, кортикостероиды, являясь естественными гормонами, принимают участие в регуляции функций различных органов и систем в организме, в т.ч. во время беременности. У беременных женщин наблюдаются значительные изменения в состоянии гипоталамо-гипофизарно-адреналовой системы, которые, в свою очередь, влияют на рост плода и время наступления родов. Начиная со II триместра, происходит увеличение секреции кортизона у матери, а в конце беременности плацента, преимущественно контролируемая кортикотропин-высвобождающим гормоном, приобретает решающую роль в регуляции гипоталамо-гипофизарно-адреналовой системы у плода. Последняя, в свою очередь, ответственна за синхронизацию всех процессов, связанных с родами.
С другой стороны, синтетические аналоги натуральных гормонов уже более 50 лет широко используются во всех областях клинической медицины для лечения различных заболеваний, в т.ч. у беременных женщин в разные сроки гестации.
Все кортикостероиды хорошо проникают через плаценту [1]. При применении в высоких дозах они оказывают тератогенный эффект у животных, проявляющийся, прежде всего, расщелиной неба [2]. Клинические исследования, посвященные изучению этого вопроса, имели преимущественно ретроспективный характер и недостатки в дизайне. Так, во многих исследованиях кортикостероиды использовали в разных лекарственных формах (для перорального, ингаляционного и местного введения) и в разных дозах, не учитывая влияния самих заболеваний на исходы беременности. У многих женщин кортикостероиды вводили в составе индивидуальной комбинированной терапии, поэтому на результаты могли повлиять и лекарственные взаимодействия. Кроме того, в большинстве исследований оценивали групповой риск применения кортикостероидов, а не риск для каждого препарата в отдельности.
Изучению причинно-следственной связи между использованием кортикостероидов и рождением детей с расщелиной неба было посвящено 3 ретроспективных эпидемиологических исследования. В исследовании MADRE (The Malformation Drug Exposure Surveillance Project) участвовали дети, родившиеся в разных частях света (Австралия, Франция, Израиль, Италия, Япония и Южная Америка) у матерей, принимавших кортикостероиды в I триместре беременности [3]. Среди 1448 детей ротолицевые расщелины были выявлены у 7.
По данным Венгерской службы наблюдения за врожденными аномалиями (The Hungarian Case-Control Surveillance of Congenital Abnormalities), проследившей 20830 детей с патологией развития и 35727 контрольных детей, частота ротолицевых расщелин при внутриутробном воздействии кортикостероидов составила 1,55%, по сравнению с 1,41% в контроле [4]. В это исследование были включены дети, матери которых применяли различные лекарственные формы кортикостероидов. Среди препаратов для системного использования преобладали дексаметазон, преднизолон и кортизон. Более высокое потребление в первый месяц гестации кортикостероидов как для системного, так и местного применения, было выявлено у матерей трех новорожденных с расщелиной губы (соотношение шансов 5,88, 95% ДИ 1,7-20,32).
В Испании было проведено исследование по типу случай-контроль (Spanish Collaborative Study of Congenital Malformations) [5]. В нем проанализированы 1184 случая несиндромных ротолицевых расщелин у детей, родившихся живыми. Среди них были выделены новорожденные, матери которых получали системные препараты преднизолона, гидрокортизона, преднизона и триамцинолона. После оценки возможного влияния четырех других факторов риска (куренье и гипертермия матери, наличие родственников первой степени с ротолицевыми расщелинами, прием в I триместре противосудорожных средств, бензодиазепинов, метронидазола или половых гормонов) исследователи пришли к выводу, что внутриутробное воздействие кортикостероидов сопряжено с шестикратным увеличением риска расщелины губы с сопутствующей расщелиной неба или без нее.
Критики выше приведенных исследований считают, что выявление расщелины губы в них могло быть случайным. Среди населения этот дефект встречается с частотой 1-2/1000, а в сочетании с расщелиной неба – 1/2500. Однако более тщательный анализ данных, полученных в вышеприведенных исследованиях, не позволяет исключить наличие связи межу использованием кортикостероидов и повышением риска ротолицевых расщелин.
Исходы беременностей при приеме матерями преднизона (n = 236), преднизолона (n = 143) и метилпреднизона (n = 222) были проанализированы Мичиганским отделением страховой компании Medicaid [3]. В целом, при применении кортикостероидов не удалось выявить повышения частоты врожденных дефектов. Однако частота врожденных аномалий в подгруппе детей, подвергшихся воздействию преднизолона, составляла 7,7% и превышала таковую для всей популяции.
При поиске литературы, опубликованной по этому вопросу в 1952-1994 гг., было обнаружено 457 сообщений о пациентах, подвергшихся внутриутробному воздействию кортикостероидов [6]. Частота врожденных аномалий составила у них 3,5%. Несмотря на то, что отдельные сообщения не могут расцениваться как доказательные, авторы пришли к выводу, что 2 выявленных случая расщелины неба по сравнению с ожидаемыми 0,2 случаями, не позволяют исключить их причинно-следственную связь с применением кортикостероидов во время беременности.
При анализе другой серии случаев частота врожденных аномалий у детей, внутриутробно подвергшихся действию кортикостероидов, составила 4,4% [1]. В группе из 26 новорожденных, матери которых принимали на протяжении всей беременности высокие дозы преднизолона для лечения системной красной волчанки, расщелин неба не наблюдалось [7].
В проспективном когортном исследовании, включавшем 824 беременных женщины с бронхиальной астмой, в т.ч. 137 – получавших ингаляционный беклометазона дипропионат, и 678 контрольных беременных женщин без астмы, не было выявлено повышенного риска врожденных аномалий [8]. Однако при мультивариантном анализе результатов исследования показано наличие связи между использованием беклометазона во время беременности и повышением частоты преэклампсии.
Помимо ротолицевых расщелин, с применением кортикостероидов связывали и другие типы врожденных аномалий. Имеются отдельные сообщения о развитии у плода катаракты, циклопии, дефектов межжелудочковой перегородки, гастрошизиса (несращение передней брюшной стенки), гидроцефалии, коарктации аорты и косолапости [3]. Клинические наблюдения позволяют предположить, что использование кортикостероидов во время беременности сопряжено с замедлением внутриутробного роста и снижением веса новорожденных. При применении системных препаратов описано развитие недостаточности коры надпочечников у плода и матери. Есть несколько сообщений о рождении мертвых детей у женщин, принимавших во время гестации кортикостероиды. Выдвинуто предположение, что внутриутробное воздействие кортикостероидов может привести к программированию развития сердечно-сосудистого заболевания во взрослом возрасте [9].
Однако до недавнего времени вопрос о неблагоприятном влиянии кортикостероидов на плод оставался не до конца решенным. Получить более четкие представления в данной области позволили проспективные исследования и мета-анализы, проводившиеся в последние годы канадскими исследователями из Университета Торонто [10]. В частности, они проследили исходы беременности у 184 женщин, получавших преднизон, и 188 контрольных женщин. Частота больших врожденных аномалий не отличалась в обеих группах. Однако вес детей, матери которых получали во время беременности кортикостероиды, был достоверно ниже. Кроме того, у женщин, принимавших кортикостероиды, наблюдалось большее количество медицинских абортов (16 против 2) и преждевременных родов (27 против 9). Причины, побудившие женщин основной группы к прерыванию беременности, не известны, однако авторы предполагают, что они могли быть обусловлены пренатальным диагностированием врожденных аномалий.
Те же авторы выполнили мета-анализ когортных исследований применения кортикостероидов во время беременности [10]. Согласно результатам мета-анализа, у новорожденных, подвергшихся внутриутробному воздействию кортикостероидов, существует минимальное, но достоверное, повышение риска больших врожденных аномалий. Риск же ротовых расщелин у детей, матери которых принимали эти препараты в I триместре беременности, в 3,4 раза превышал таковой у детей в контрольной группе. Абсолютный риск развития больших врожденных аномалий при применении кортикостероидов в I триместре беременности составил 3-4/1000. Мета-анализ исследований по типу случай-контроль также выявил более чем трехкратное повышение риска ротовых расщелин у плодов, подвергшихся действию кортикостероидов [10]. Полученные результаты полностью согласуются с данными экспериментальных исследований.
Таким образом, несмотря на сложившееся за многие десятилетия представление об относительной безопасности кортикостероидов при беременности, мета-анализы клинических исследований позволяют выявить наличие причинно-следственной связи между их применением и развитием врожденных аномалий. Повышенный риск врожденных аномалий существует только при использовании кортикостероидов в I триместре беременности, причем в большинстве случаев он значительно меньше, чем риск нелеченого тяжелого заболевания матери, например, бронхиальной астмы. Новые данные о потенциальной тератогенности кортикостероидов не могут существенно повлиять на тактику лечения тяжелых заболеваний у беременных в целом. Однако они требуют от врачей большей бдительности:
Имеющиеся в настоящее время сведения позволяют считать, что кортикостероиды для местного применения, в связи с относительно низкой биодоступностью, не накапливаются в тканях плода и не оказывают тератогенного эффекта. Так, в эпидемиологическом исследовании частота врожденных аномалий среди 170 детей, подвергшихся воздействию местных кортикостероидов в I триместре, составила 2,9% по сравнению с 3,6% в контрольной группе. Под влиянием кортикостероидов для местного применения также не отмечено повышения риска снижения веса плода и преждевременных родов [11].
К достаточно безопасным средствам при беременности относится ингаляционный кортикостероид будесонид. Он является единственным препаратом из этой группы, отнесенным FDA к категории безопасности В ( Изучение репродукции на животных не выявило риска для плода, а контролируемые исследования у беременных женщин не проводилось или нежелательные эффекты (помимо снижения фертильности) были показаны в экспериментах на животных, но их результаты не подтвердились в контролируемых исследованиях у женщин в I триместре беременности (и нет доказательств риска в других триместрах). ). В декабре 2001 г. на основании данных трех Регистров беременности, проводившихся в Швеции (Swedish Medical Birth Registry; Swedish Registry of Congenital Malformations and the Swedish Child Cardiology Registry) и включавших сведения более чем о 2000 новорожденных, родившихся в период 1995-1997 гг., в эту категорию был переведен будесонид в форме порошка для ингаляций. В конце января 2003 г. категория безопасности В была присвоена и суспензии будесонида для ингаляций. Данные проспективных регистров беременности показывают, что обе ингаляционных лекарственных формы будесонида не повышают риск врожденных аномалий при применении в любые сроки беременности, включая ранние стадии, когда происходит органогенез.
Результаты проводившихся в последние годы исследований свидетельствуют о том, что применение других кортикостероидов для ингаляционного введения также не сопряжено с повышенным риском тератогенности или нарушения внутриутробного развития плода. Так, на 60 ежегодной встрече Американского колледжа аллергии, астмы и иммунологии в марте 2003 г. были представлены результаты самого большого в этой области исследования, в котором участвовали 475 беременных женщин, страдающих бронхиальной астмой или аллергическими заболеваниями [12]. Около половины женщин применяли в период беременности беклометазон, еще около трети – флутиказон, остальные – триамцинолон, будесонид и флунисолид. Примерно в 20% случаев беременные использовали два и больше препаратов ингаляционных кортикостероидов.