Детородная функция б 0 что это
Все о фертильности: что это, факторы, сохранение, препараты
Фертильный возраст — возраст человека, в котором он может иметь собственных детей.
Фертильный возраст (репродуктивный, детородный) — период времени жизни человека, когда он имеет возможность зачать и родить ребенка, причем у разных полов данный возрастной отрезок не совпадает. В настоящее время репродуктивные технологии позволяют иметь потомство в любом возрасте, при тяжелой болезни и даже после ухода из жизни. Это возможно благодаря заморозке женских яйцеклеток и мужских сперматозоидов и хранению биоматериала в криобанке без потери качества с помощью инновационных технологий.
Стаж работы 22 года.
Начало фертильный возраст берет примерно с 15-ти лет. Считается, что у мужчин он заканчивается после 60-ти лет, но известно немало случаев рождения детей у 70-80 летних мужчин. У женской половины населения все иначе. Женщина готова к зачатию с началом менархе (первые месячные), но фертильность женщины заканчивается с приходом менопаузы, когда функции половых желез (яичников) угасают, а запас ооцитов, имеющийся от рождения полностью исчерпывается. Поэтому даже теоретически с наступлением климакса женщина не способна продолжить свой род.
Факторы мужской фертильности

Факторы женской фертильности

Мужская фертильность
Почему необходимо собирать семенную жидкость непосредственно в лаборатории?
Дело в том, что анализ нужно провести не позже чем через час с момента забора материала, а перевозить сперму нужно только при определенной температуре. Нарушение температурного режима и слишком большой интервал между сбором спермы и исследованием значительно снижают достоверность полученной информации. В таких случаях фертильность мужчины будет оценена неправильно.
К спермограмме следует правильно подготовиться. Для этого за три-четыре дня до обследования нельзя посещать сауну, принимать горячую ванну, употреблять алкоголь. Если мужчина принимает какие-либо медикаменты, нужно сообщить об этом врачу. Возможно, их придется временно отменить.
В ходе анализа оценивают такие показатели семенной жидкости:

На основе полученных результатов конкретной методики можно установить фертильность:
Основными факторами, которые влияют на фертильность у мужчин, являются:
Плохая спермограмма мужчины не свидетельствует о том, что он не сможет зачать ребенка. Иметь ребенка можно с любыми показателями спермы, просто шансы при низкокачественном анализе снижаются.
Но даже хорошие результаты не гарантируют быстрого зачатия. Не все в вопросе зачатия зависит от мужчины, многое — от женщины, фазы менструального цикла, в которую предпринимались попытки зачатия, взаимодействия и совместимости пары.
Женская фертильность
Для женщин фертильность — это немного более сложный комплекс обстоятельств и понятий.
Главными из них являются:
Как и в случае с мужчиной, фертильность женщины зависит от многих факторов, главными среди которых являются:
Хотя считается, что фертильность наступает с первой менструацией, но женский организм готов благополучно справиться с беременностью и родами к 15-16 годам. Ведь менархе бывают и с 11-ти, и с 12-ти лет, но активный репродуктивный возраст начинается лет с 15-ти.
Мнение врача
Врач репродуктолог, акушер-гинеколог
Для оценки фертильности у женщин применяют такие лабораторные и инструментальные тесты:
Во время осмотра врач получает предварительное представление о состоянии здоровья женщины. Бимануальное исследование позволяет оценить размеры и положение матки, состояние шейки, маточных труб и придатков. Исследования на микрофлору применяют с целью обнаружить патогенные микроорганизмы, ставшие причиной воспалительного процесса.
Определение концентрации гормонов в крови позволяет врачу сделать выводы о работе желез внутренней секреции, и, при необходимости, назначить нужное лечение. Его проводят в определенные дни менструального цикла.
Это индивидуальный показатель, который определяется при помощи серии гормональных анализов и ультразвукового исследования. Показывает эффективность менструального цикла, так как при низком овариальном резерве и отсутствии овуляции беременность невозможна. Благодаря возможности сохранения собственного репродуктивного биоматериала с помощью вспомогательных технологий и использования его в ЭКО, современная медицина существенно продлила женский фертильный возраст.
Репродуктивный женский возраст
Репродуктивный женский возраст разделяется на несколько периодов:
Известно, что женщины рожают и в 50 лет, и в позже, но риск осложненной беременности и проблемных родов повышается с каждым годом.

Возможности сохранения фертильности
Существует несколько простых, но важных моментов, которые позволят дольше сохранить репродуктивную функцию.
Препараты для фертильности
В настоящее время разработаны и имеются на рынке специализированные витаминно-минеральные комплексы или биологически активные добавки, обладающие свойством повышения фертильности. Данные препараты можно использовать одновременно с лечением основных заболеваний и выполнением описанных правил, что позволит максимально повысить фертильность мужчины или женщины.
Данная статья не может быть использована для постановки диагноза, назначения лечения и не заменяет прием врача.
Оценка состояния детородной функции и ее сохранение: варианты для женщин, закончивших лечение рака
Эта информация предназначена для женщин, уже закончивших лечение рака. Эта информация поможет вам узнать:
Основы физиологии репродуктивной системы
Представление об основах физиологии репродуктивной системы поможет вам выбрать вариант сохранения детородной функции. Репродуктивная система женщин состоит из нескольких органов, разъяснения по которым даются в этом разделе (см. рисунок 1).
Рисунок 1. Женская репродуктивная система
Овуляция
Яичники выполняют две функции:
В начале периода полового созревания ваш гипофиз вырабатывает гормоны, влияющие на ежемесячный рост группы фолликул. Яйцеклетка внутри каждой растущей фолликулы начинает созревать. По мере роста фолликул яичник производит гормоны, которые способствуют утолщению внутренней оболочки матки (эндометрия) и подготавливают ее к беременности.
Каждый месяц из группы растущих фолликул полностью созревает одна яйцеклетка. Она выходит из одного из яичников в фаллопиеву трубу. Этот процесс называется овуляцией. Остальные фолликулы, которые росли в этот месяц, разрушаются, и их яйцеклетки выводятся из организма. В результате этого ежемесячного процесса женщины со временем теряют много яйцеклеток.
Беременность
Если вы не пользуетесь противозачаточными средствами и занимаетесь с партнером вагинальным сексом в дни овуляции, для оплодотворения яйцеклетки достаточно одного сперматозоида. Оплодотворенная яйцеклетка начинает делиться, формируя эмбрион. В случае успешной имплантации эмбриона в эндометрий наступает беременность. Клетки эмбриона продолжают делиться, превращаясь в плод. Во время беременности матка расширяется, чтобы вместить в себя растущий плод.
Менструация
Если выделенная во время овуляции яйцеклетка не оплодотворяется или эмбрион не имплантируется в эндометрий, уровни гормонов снижаются и внутренняя оболочка матки отторгается. Такое выделение крови просходит каждый месяц в период менструации. Менструальный цикл начинается заново, и каждый месяц созревают новые яйцеклетки.
Овариальный резерв яичников
При рождении в организме женщины содержится примерно 1 миллион яйцеклеток. За всю жизнь женщины во время овуляции выделяется лишь 400–500 яйцеклеток. Остальные яйцеклетки со временем естественным образом отмирают, поэтому количество яйцеклеток в яичниках (которое называется овариальным резервом яичников) постепенно уменьшается (см. рисунок 2). Чем меньше яйцеклеток остается у женщины, тем сложнее ей забеременеть. Со временем яйцеклеток остается так мало, что женщина становится бесплодной (утрачивает способность к деторождению).
Рисунок 2. Изменение овариального резерва в зависимости от возраста
Менопауза
С утратой яйцеклеток яичники перестают производить гормоны. Из-за этого ежемесячные менструальные циклы прекращаются. Прекращение менструальных циклов у женщины называется менопаузой. Большинство женщин утрачивает способность к деторождению за 5–10 лет до менопаузы. Это происходит как из-за потери яйцеклеток, так и из-за снижения качества яйцеклеток с течением времени.
Влияние лечения рака на репродуктивную функцию
Есть несколько причин, по которым лечение рака может повлиять на репродуктивную функцию.
Проверка состояния детородной функции
После лечения некоторые женщины хотят проверить состояние своей детородной функции. Такая оценка проводится специально подготовленными гинекологами, которых называют эндокринологами-репродуктологами (reproductive endocrinologist (RE)). В центре Memorial Sloan Kettering (MSK) отсутствуют такие специалисты, но мы можем дать вам направление к ним.
Как правило, мы рекомендуем подождать как минимум один год после окончания лечения рака и лишь потом проводить проверку детородной функции. Так у яичников будет время на восстановление после оказанного лечением воздействия.
В рамках оценки эндокринолог-репродуктолог проведет несколько исследований. Такие исследования могут включать:
Эндокринолог-репродуктолог просмотрит полученные результаты вместе с вами и расскажет вам о вариантах сохранения детородной функции и создания семьи в будущем.
Сохранение детородной функции
Сохранение детородной функции путем заморозки яйцеклеток
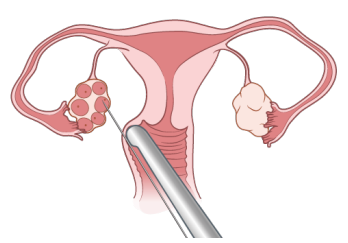
Некоторые женщины, у которых после лечения сохранилась детородная функция, но которые могут лишиться ее в молодом возрасте, могут рассмотреть возможность заморозки яйцеклеток. Это предполагает извлечение зрелых яйцеклеток из яичника для их последующей заморозки, хранения и возможного использования в будущем. Вся процедура занимает около двух недель.
Заморозка яйцеклеток состоит из нескольких этапов:
Рисунок 3. Забор яйцеклеток
Чем больше яйцеклеток вы сможете заморозить, тем выше ваши шансы стать матерью, используя эти яйцеклетки в будущем. В зависимости от того, сколько зрелых яйцеклеток удастся заморозить, ваш эндокринолог-репродуктолог может предложить вам пройти второй цикл стимуляции и забора яйцеклеток.
Сохранение детородной функции путем заморозки эмбрионов
Некоторые женщины делают выбор в пользу заморозки эмбрионов, а не яйцеклеток. Процедуры заморозки эмбрионов и яйцеклеток одинаковы. Однако для получения эмбрионов после забора яйцеклетки оплодотворяют спермой партнера-мужчины или донорской спермой. Это называется экстракорпоральным оплодотворением (in vitro fertilization (IVF)).
Стоимость заморозки яйцеклеток и эмбрионов
Стоимость процедуры заморозки яйцеклеток и эмбрионов высока и, к сожалению, расходы на нее не покрываются многими планами страхования. Это может измениться в будущем. Стоимость процедуры в разных центрах может отличаться. В некоторых центрах пациентам, прошедшим лечение от рака, может предоставляться скидка.
За гормональные препараты, необходимые для стимуляции яичников, взимается дополнительная плата. Если ваш страховой план не покрывает расходы на эти препараты, вам может помочь программа LIVESTRONG Fertility:
С вас будет взиматься ежегодная плата за хранение ваших замороженных яйцеклеток или эмбрионов. Чтобы разморозить и использовать яйцеклетки или эмбрионы, когда вы будете готовы попытаться забеременеть, также потребуется дополнительная оплата. Специалист по финансам в центре лечения бесплодия может проверить, что именно покрывает ваш страховой план, а что вам придется оплатить самостоятельно.
Использование замороженных яйцеклеток и эмбрионов для попытки забеременеть
Если вы будете использовать свои замороженные яйцеклетки или эмбрионы в будущем, они будут разморожены, когда вы будете готовы попытаться забеременеть. Если вы замораживали яйцеклетки, для создания эмбрионов они будут оплодотворены спермой.
Если у вас больше нет регулярной менструации или после лечения у вас наступила менопауза, вам будет необходимо в течение нескольких недель принимать гормоны для подготовки внутренней оболочки матки к беременности. Эмбрионы будут перенесены в вашу матку. Эмбрионы втягиваются в очень тонкий, мягкий катетер, который пропускают через влагалище и шейку матки в матку. Эмбрионы высвобождаются из катетера, и его извлекают. Процедура проводится в смотровом кабинете. Она безболезненна, поэтому анестезия вам не потребуется. Если вы не сможете выносить ребенка самостоятельно, эмбрионы могут быть перенесены в матку другой женщины, которая сделает это за вас. Это называется суррогатным материнством через гестационного носителя.
Примерно через 2 недели после переноса эмбрионов у вас возьмут анализ крови, чтобы убедиться, что вы или ваш гестационный носитель забеременели. В случае положительного результата теста на беременность через несколько недель вам проведут ультразвуковое исследование, чтобы узнать, имплантировался ли эмбрион, и подтвердить беременность. Вам затем назначат сеанс у врача-акушера (врача, отвечающего за ведение беременности и роды), который будет наблюдать вас во время беременности. Возможно, в течение нескольких месяцев вам понадобится продолжать прием гормонов для поддержания беременности.
Если эмбрион не имплантировался и у вас остаются на хранении другие эмбрионы, ваш эндокринолог-репродуктолог может провести еще один перенос эмбрионов, когда вы будете готовы.
Вероятность успеха при использовании замороженных яйцеклеток и эмбрионов
Вероятность успеха при попытках забеременеть с использованием замороженных яйцеклеток или эмбрионов зависит от вашего возраста в момент забора яйцеклеток и количества зрелых яйцеклеток, полученных в результате процедуры. Не каждая извлеченная яйцеклетка может стать ребенком. Некоторые яйцеклетки не смогут пережить цикл замораживания-размораживания. Некоторые не оплодотворятся и не из всех сформируются эмбрионы, а некоторые яйцеклетки не имплантируются после переноса. У женщин моложе 35 лет, как правило, шанс на успех выше. После первоначальной оценки вашей ситуации обсудите со своим эндокринологом-репродуктологом ваши шансы на успех.
Другие варианты создания семьи
Некоторые женщины не смогут сохранить детородную функцию после лечения, а некоторые принимают решение не сохранять ее по личным причинам. Если вы не сможете стать биологической матерью в будущем, есть и другие способы создания семьи после лечения рака.
Для получения дополнительной информации об этих вариантах попросите у врача или медсестры/медбрата материал Рак и репродуктивная способность: информация для женщин или найдите его на веб-сайте www.mskcc.org/pe.
Принятие решения о сохранении детородной функции
Принять решение о сохранении детородной функции может быть сложно из-за большой доли неопределенности. Нельзя точно предсказать, повлияет ли лечение на вашу детородную функцию и в чем это выразится. Если вы решите сохранить детородную функцию, успех не гарантирован.
«Правильного» решения нет. Мы стремимся предоставить вам всю необходимую информацию, чтобы вы могли принять наилучшее для вас решение. Многие женщины находят полезным обращение к эндокринологу-репродуктологу для проверки своего состояния. На основании результатов этой проверки эндокринолог-репродуктолог может более подробно обсудить с вами риски, возможные варианты и шансы на успешный исход, что поможет вам принять решение.
Для получения дополнительной информации или записи к эндокринологу-репродуктологу попросите своего онколога направить вас к одному из наших специалистов-репродуктологов. Обращение к специалисту из Центра по предоставлению консультаций (Counseling Center) также может оказаться полезным.
Вопросы, которые следует задать своему врачу
Если вы не обсуждали детородную функцию со своим врачом, возможно, вы захотите задать некоторые из следующих вопросов:
Проблемы изменения репродуктивного поведения и реализации репродуктивной функции
Женщины все чаще приходят к необходимости реализации детородной функции в более позднем репродуктивном возрасте. Изменение репродуктивного поведения определяет рост распространенности бесплодия и потребности во вспомогательных репродуктивных технологиях.
Women are coming to the realization of the reproductive function in the later reproductive years. Changes in reproductive behavior determine the increasing prevalence of infertility and the need for assisted reproductive technologies.
На реализацию репродуктивной функции оказывают влияние анатомические, генетические, эндокринные, инфекционные, экологические и прочие факторы, что обуславливает сложность и комплексность проблемы бесплодного брака. В некоторых регионах России частота бесплодия составляет 10–15% и может достигать 20%. Согласно данным Всемирной организации здравоохранения (World Health Organisation, WHO), уровень бесплодных браков, равный 15%, оказывает существенное влияние на демографическую ситуацию [1]. Бесплодие в России на сегодняшний день является проблемой, к решению которой искать подходы необходимо не только на уровне супружеской пары и лечащего врача, но и на государственном уровне. Проблема диагностики и лечения бесплодия является крайне актуальной в акушерско-гинекологической практике и в медицине в целом.
В Европейской стратегии «Здоровье» делается акцент на важности сохранения репродуктивного здоровья и приоритетности мероприятий по его восстановлению [2]. Существенный прогресс в лечении тяжелых форм бесплодия стал возможен вследствие развития вспомогательных репродуктивных технологий (ВРТ) [3]. Высокотехнологичная медицинская помощь, в частности, лечение бесплодия с применением ВРТ, играет все большую роль в реализации репродуктивной функции у населения.
В структуре бесплодия мужской фактор, по некоторым данным, составляет до 50%, женский 45–50% [4, 5]. Изучение показателей спермограммы за последние 10 лет свидетельствует о наблюдающемся снижении числа сперматозоидов в эякуляте и ухудшении показателей спермы [6]. По данным бразильского исследования у 20% мужчин с нарушением репродуктивной функции имеется генетическая патология [7]. При изучении процессов мейоза у пациентов с некоторыми типами транслокаций было показано, что патологические сперматозоиды образовывались в 11% случаев [8]. По сравнению с началом 2000 года к 2011 году абсолютное число зарегистрированных пациентов мужского пола с бесплодием в Российской Федерации возросло в 2 раза и составило 44 256 случаев.
В последние годы вследствие достижений диагностических медицинских методик в лечебно-профилактических учреждениях отмечается рост числа женщин, которым диагностируют бесплодие, и так в РФ с 2006 г. распространенность женского бесплодия выросла в 1,5 раза и в 2012 г. составила 597 на 100 000 женщин в возрасте 18–49 лет. В современных социально-экономических условиях наблюдается уменьшение числа женщин активного репродуктивного возраста, и по данным департамента по экономике и социальному развитию ООН, на 2010 год число женщин в РФ в возрасте 20–29 лет составило 12 млн человек.
Отчасти увеличение доли женского бесплодия связано с гинекологической заболеваемостью, с изменением гормонального фона, сознательным отказом от беременности и увеличением общего количества менструальных циклов по сравнению с таковым у женщин в начале XX века [9].
Кроме того, в последнее время женщины все чаще приходят к необходимости реализации детородной функции в более позднем репродуктивном возрасте, когда они состоялись в профессии и приобрели определенный материальный статус, необходимый для полноценного ухода за ребенком, его воспитания.
Нами был проведен анализ таких демографических показателей, как возрастной коэффициент рождаемости, средний возраст матери при рождении ребенка, численность мужского и женского населения, распространенность женского бесплодия. Также проведен социологический опрос по специально разработанной анкете 105 пар пациентов с бесплодием, обратившихся в специализированное отделение по лечению бесплодия, и выкопировка данных из соответствующих амбулаторных карт.
Многочисленные наблюдения подтвердили, что важнейшую роль в зачатии, вынашивании и рождении ребенка играет возраст матери. Чем старше женщина, тем хуже качество яйцеклеток, меньше шансов на наступление и вынашивание беременности, выше риск развития генетической патологии у плода. Согласно анализу среднего возраста матери при рождении детей, в постсоветский период средний возраст матери, в среднем, составлял 24,7 года, а на период 2012 года средний возраст матери в городах составил 28,4 года, в селе — 27,9 года.
Проведенный нами анализ динамики возрастных коэффициентов рождаемости наглядно демонстрирует смещение рождаемости на более поздний возраст. С 2000 по 2012 год коэффициент рождаемости в возрастной группе 40–44 года вырос в 1,6 раза. Максимально увеличился коэффициент рождаемости в группе 30–34 года (в 2 раза), значительно — среди женщин возрастной группы 25–29 лет (в 1,4 раза). Именно изменения в этих группах говорят о смещении деторождения на более поздний репродуктивный возраст. При проведении сравнительного анализа возрастной рождаемости в РФ и Москве установлено, что в Москве показатель выше в старших возрастных группах: в 1,2 раза в группах 30–34 года и 35–39 лет, в 1,6 раза больше в группе 40–44 года и в 2,5 раза — в группе 45–49 лет. Аналогичная динамика наблюдается и в странах Европы [10].
Изменение репродуктивного поведения и откладывание деторождения на поздний возраст определяет рост преждевременного истощения яичников в структуре причин женского бесплодия, а следовательно, и потребность во вспомогательных репродуктивных технологиях. Кроме того, проведенный нами анализ изменения полового состава населения демонстрирует уменьшение доли мужского и роста доли женского населения. Так, на 2013 год численность женского населения в 1,2 раза превышала численность мужского населения. Кроме того, гендерные особенности, такие как низкая обращаемость за медицинской помощью, злоупотребление алкоголем и табаком, занятость на более тяжелом производстве, определяют более высокую смертность и инвалидность мужского населения. В связи с этим все большее число женщин не находят себе полового партнера и при достижении среднего и позднего репродуктивного возраста обращаются к методам ВРТ, таким как инсеминация и донорство спермы, для реализации репродуктивной функции.
С 1995 и 2011 год число выполненных циклов ВРТ возросло в 15 раз. Россия входит в первую десятку стран по числу выполняемых лечебных циклов ВРТ и в 2011 г. заняла 3-е место по числу выполненных циклов [11, 12]. Если ранее около половины специализированных центров сосредотачивались в основном в Москве и Санкт-Петербурге, доля центров, расположенных в перечисленных городах, на 2011 г. составила 37%. Такое приближение помощи к пациенту определяется потребностью в ВРТ в регионах РФ. Согласно данным Министерства здравоохранения РФ доля родов после программ вспомогательных репродуктивных технологий составляет чуть более 0,6%. За последние годы существенно увеличилось число детей, рожденных в результате беременностей, наступивших в программах ВРТ. Общая же рождаемость в России характеризуется ростом числа новорожденных, что особенно заметно с 2007 года
В ходе исследования нами проводилось анкетирование пациенток, обратившихся в отделение вспомогательных репродуктивных технологий, по анкете, включающей в себя вопросы медико-социального характера: возраст, социальное положение, доход семьи, образование, акушерско-гинекологический анамнез, наличие вредных привычек, информированность пациенток о методах лечения. При изучении медико-социальной характеристики обратившихся за лечением в центр ВРТ пациентов (105 пар) выявлен ряд особенностей. При оценке возрастных характеристик пациентки с бесплодием были разделены на группы следующим образом: 1-я группа — 20–25 лет, 2-я группа — 26–30 лет, 3-я группа — 31–35 лет и 4-я группа — старше 35 лет. Такое деление по возрастам позволяет различить женщин более раннего, активного и позднего репродуктивного возраста. Подавляющее большинство, или 73,3%, опрошенных женщин в возрасте старше 30 лет, причем 38,1% из них входят в группу от 35 лет и старше. На ранний репродуктивный возраст (20–25 лет) приходится всего 4,8% бесплодных женщин, причем у большинства пациенток обращение в специализированный центр связано с мужским бесплодием, у 1% пациенток имеются пороки развития, при которых наступление беременности вообще невозможно (например, аплазия матки, атрезия полости матки), еще у 1% женщин в анамнезе были либо трубные беременности, либо гидро-, пиосальпинксы, в связи с чем была произведена тубэктомия с двух сторон.
На группу 26–30 лет приходится 21,9% бесплодных пациенток. Полученные данные соответствуют наблюдаемым изменениям половозрастной рождаемости, подтверждая смещение реализации репродуктивной функции на более поздний репродуктивный возраст, в котором пациенты гораздо чаще сталкиваются с проблемой бесплодия, а положительные исходы программ ВРТ имеют низкий процент.
Аналогичным образом, наименьшая доля мужчин приходится на возраст 20–25 лет (1,9%), максимум составляют партнеры в возрасте 31–35 лет (31,7%), далее мужчины в возрасте старше 49 лет (27,9%) и одинаковый процент составляют мужчины в возрастах 26–30 лет и 36–40 лет, 17,3% и 21,2% соответственно.
Что же касается социального положения, то при оценке дохода семей и рода их деятельности можно отметить, что большинство пациенток с бесплодием занимают активную жизненную позицию, являются социально востребованными, имеют высшее образование, средний доход и доход выше среднего.
Наибольшая доля женщин относится к служащим (34,3%), рабочих и домохозяек приблизительно поровну (19%), руководящие посты занимают 13,3% пациенток с бесплодием, около 3% приходится на научных работников и занятых иной деятельностью, не работают 8,6% женщин. Среди мужчин на долю служащих приходится 34,4%, руководящие должности у 30,5%, рабочих 15%, заняты другой деятельностью (в основном, частный бизнес и предпринимательство) — 12,4% мужчин, научные сотрудники составляют 4,8%, не работают 2,9%. Таким образом, полученные данные подтверждают предположение о том, что многие пары стремятся реализоваться в социальной сфере и достичь определенного благосостояния, прежде чем приступать к продолжению рода.
В зарегистрированном браке состоят 70,5% женщин с бесплодием, в гражданском браке — 24,8% пациенток, в разводе — 3,8%, не замужем 0,9% из числа обратившихся. То есть почти каждая третья пациентка (29,6%) из обратившихся в отделение ВРТ не состоит в зарегистрированном браке и не рассматривает свое положение в качестве возможной причины отказаться от рождения ребенка вне брака.
Среди вредных привычек оценивалось пристрастие к курению и употребление алкоголя. Большинство женщин — 74,3% — не имеют привычки табакокурения, 20% курят иногда в компаниях, к часто курящим отнесли себя 3,81%, курят постоянно 1,9% пациенток. Что же касается употребления алкоголя, то 30,5% женщин вообще не употребляют алкоголь, а 69,5% употребляют спиртные напитки иногда.
С целью оценки гинекологического анамнеза в анкету были включены такие вопросы, как возраст менархе, возраст начала половой жизни и вступления в брак, наличие различных заболеваний, оперативных вмешательств на органах малого таза, наличие инфекций, передаваемых половым путем, и т. д.
Средний возраст наступления менархе составил 12,9 года. В целом возраст наступления менструации варьировал от 10 до 18 лет. Средний возраст начала половой жизни составил 18 лет (варьировал от 15 до 23 лет).
При анализе структуры бесплодия в исследуемой группе у 41% пациенток диагностировали вторичное бесплодие, а у 59%, соответственно, первичное. Учитывая тенденции к более позднему деторождению и наличие современных средств контрацепции, многие женщины откладывают зачатие и рождение ребенка до 30 лет, в связи с чем возможен рост первичного бесплодия из-за снижения репродуктивной способности в этом возрасте.
У всех пациенток со вторичным бесплодием было то или иное оперативное вмешательство на матке, в то время как у пациенток с первичным бесплодием вмешательства на матке отмечены только у 22,6% женщин. Таким образом, 54,3% пациенток с бесплодием имели в анамнезе те или иные вмешательства на матке.
При анализе гинекологической заболеваемости отмечено, что инфекции, передаваемые половым путем, перенесли 10,5% опрошенных женщин, воспалительные заболевания органов малого таза в анамнезе отметили 23,8%, миома матки различной локализации встречалась у 18,1%. Эрозия шейки матки выявлялась у 33,3% пациенток, 24,8% женщин имели в анамнезе эндометриоз различных локализаций, синдром поликистозных яичников диагностировали у 11,4%. Также 20,95% женщин отметили нарушение менструальной функции различного характера. Преждевременное истощение яичников имело место у 6,7% женщин с бесплодием (14,2% — в возрастной группе 26–30 лет, по 42,9% — в возрастных группах 31–35 лет и старше 35 лет). Аномалии развития половых органов имели место в 1% случаев. Образования яичников находили ранее у 5,7% пациенток, у 2% была апоплексия в анамнезе. Лишь 7,6% пациенток не имели в анамнезе гинекологических заболеваний.
При анализе структуры женского бесплодия можно отметить, что в 23% случаев имеет место трубно-перитонеальный фактор, в 15,2% — эндокринная патология, шеечный фактор выявлен у 2% пациенток, абсолютный трубный фактор имеет место в 3,8% случаев, на маточный фактор приходится 7,6%, в 7,6% случаев имеет место преждевременное истощение яичников. У 21% респондентов при проведении стандартного обследования причина бесплодия не была установлена. Почти в 20% случаев имеет место сочетанная патология, приводящая к бесплодию.
Из всех опрошенных женщин впервые обратились за лечением в специализированный центр ВРТ 21% пациенток. 79% пациенток ранее лечили бесплодие либо в коммерческих центрах, либо в государственных учреждениях.
24,3% пациенток ранее проходили программу экстракорпорального оплодотворения (ЭКО), 13,5% женщин — программу ЭКО + ИКСИ (интрацитоплазматическое введение сперматозоида), 23% ранее прибегали к инсеминации, 1,4% пациенток ранее проходили лечение методом ЭКО в естественном цикле. Остальным пациенткам (37,8%) проводилось несколько различных программ. Число попыток ВРТ в анамнезе варьировало от 1 до 7 и более. Максимальное число женщин имеют в анамнезе 1 попытку ВРТ (31%), 2 — у 28,4% женщин, у 40,6% пар в анамнезе более 2 попыток ВРТ, причем максимальное число составило 7 циклов.
В большинстве случаев врачи женской консультации наблюдали пациенток в течение 2 лет до момента обращения в специализированный центр (36,5%), в течение 1 года и в течение 3 лет наблюдалось по 18,8% пациенток, более трех лет в консультации наблюдались 25,9% респондентов. Отметим, что, согласно приказу № 107, рекомендуемая длительность обследования для установления причин бесплодия составляет 3–6 месяцев, а в случае установления причины бесплодия и проведения лечения длительность наблюдения не должна превышать 12 месяцев, в случае отсутствия беременности [13]. Подчеркнем, что 3,2% женщин получили информацию о методах ВРТ от врачей женских консультаций, 38,3% — от других специалистов, остальные респонденты обращались к интернету и знакомым для получения необходимых сведений.
Таким образом, рост бесплодия во многом определяется изменением репродуктивного поведения пациентов, мотивированным отказом от рождения ребенка с целью достижения материальных благ, изменением полового и возрастного состава населения. Неблагоприятную роль в реализации репродуктивной функции играет груз гинекологической, андрологической и соматической патологии. Все эти особенности определяют более высокую обращаемость к ВРТ. Более глубокое изучение проблемы бесплодия и развитие лечебных методик позволяет сегодня иметь собственных детей пациентам с тяжелым бесплодием. Тем не менее, основная задача состоит в том, чтобы проводить профилактику состояний, приводящих к бесплодию, мотивировать пациентов репродуктивного возраста к рождению детей, информировать их о современных возможностях диагностики и лечения.
Литература
* ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
** ЦНИИ ОИЗ МЗ РФ, Москва
*** ГБОУ ВПО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва