Детралекс или флебодиа что лучше для сосудов
Детралекс
По предзаказу 20 шт. В наличии 1 шт.
По предзаказу 20 шт. В наличии 1 шт.
По предзаказу 20 шт. В наличии 1 шт.
По предзаказу 20 шт. В наличии 2 шт.
По предзаказу 20 шт. В наличии 1 шт.
По предзаказу 20 шт. В наличии 2 шт.
По предзаказу 20 шт. В наличии 1 шт.
По предзаказу 20 шт. В наличии 1 шт.
По предзаказу 20 шт. В наличии 1 шт.
По предзаказу 20 шт. В наличии 4 шт.
По предзаказу 20 шт. В наличии 2 шт.
Детралекс инструкция по применению
T1/2 — 11 ч. Выводится через кишечник и почками.
Венозная недостаточность нижних конечностей (функциональная, органическая): ощущение тяжести в ногах, боль, судороги, трофические нарушения; острый геморроидальный приступ.
Флеботоники в терапии хронической венозной недостаточности нижних конечностей
В настоящее время практикующие врачи становятся свидетелями бурного развития фармацевтического рынка в нашей стране. Новые препараты как зарубежного, так и отечественного производства появляются достаточно регулярно. Арсенал фармакологических средств,
В настоящее время практикующие врачи становятся свидетелями бурного развития фармацевтического рынка в нашей стране. Новые препараты как зарубежного, так и отечественного производства появляются достаточно регулярно. Арсенал фармакологических средств, применяемых для лечения того или иного заболевания, постоянно растет, что создает определенные трудности в их выборе. Ситуация еще более осложняется тем, что различные фирмы-производители, как правило, дают свои наименования препаратам, в основе которых лежит одно и то же действующее вещество. В этом обилии информации первостепенно важным является знание и выделение основных звеньев патогенеза заболевания, на основе чего вырабатываются принципы и тактика лечения.
Сегодня все шире распространяется ошибочное мнение о всемогуществе лекарств. Причин для этого много, и не будет преувеличением в качестве основной из них назвать активную рекламу того или иного фармакологического препарата со стороны фирмы-производителя. Вследствие этого многие пациенты, особенно пожилого возраста, принимают с десяток различных препаратов, периодически путаясь в дозировках и частоте их применения, а с каждым посещением врача меняют этот «набор таблеток» и при этом несут весьма ощутимые денежные потери.
Проблема неадекватного назначения лекарственных препаратов не обошла стороной и сферу лечения хронической венозной недостаточности (ХВН) нижних конечностей. Если всего несколько десятилетий назад хирургический метод лечения был ведущим и даже более того считался единственным заслуживающим серьезного внимания, то сейчас нередко наблюдается другая крайность — попытки преподнести фармакотерапию как основу лечения, а остальные методы лечебного воздействия считать дополнением к «фармакотерапевтическому базису».
Учитывая вышесказанное, считаем необходимым определить тактику применения современных флеботропных препаратов у пациентов с ХВН нижних конечностей. Флеботропные препараты являются базисными в лечении ХВН. Безусловно, тяжелые нарушения оттока из нижних конечностей обусловливают необходимость применения препаратов других фармакологических групп — дезагрегантов, нестероидных противовоспалительных средств, антибиотиков, энзимов и др. Однако к их назначению следует подходить с осторожностью, а период их использования должен быть четко ограничен реализацией той или иной задачи лечения.
Основными целями медикаментозного лечения при ХВН нижних конечностей являются: купирование симптомов ХВН, предотвращение осложнений, профилактика в группах риска, предоперационная подготовка, послеоперационная реабилитация.
Исходя из патогенеза ХВН нижних конечностей, задачи консервативной терапии можно представить следующим образом: повышение тонуса венозной стенки, улучшение лимфооттока, воздействие на микроциркуляторные изменения, коррекция гемореологических нарушений, купирование воспалительных проявлений.
Как уже говорилось выше, флеботропные препараты являются основой медикаментозного лечения больных с ХВН. Это достаточно большая группа фармакологических препаратов, обладающих способностью увеличивать венозный отток из нижних конечностей. Данный эффект флеботропных препаратов достигается путем суммирования воздействий на различные звенья микроциркуляторного русла, а у многих из них — прямым действием на сократимость венозной стенки. Безусловно, флеботоническое воздействие следует признать основным эффектом флебопротективных препаратов. Однако все они обладают поливалентным механизмом действия: стимулируют лимфоотток, обладают противовоспалительной активностью, улучшают гемореологию. Именно эта особенность, позволяющая воздействовать на основные звенья патогенеза ХВН, объединила многие препараты в группу флебопротекторов и сделала их базовыми в консервативном лечении пациентов с ХВН нижних конечностей.
Когда следует назначать флеботропные препараты? Показанием к применению флебопротективных средств является наличие симптомов ХВН нижних конечностей. Необходимо сразу предостеречь врачей от весьма распространенной ошибки. Развитие острого нарушения оттока крови при тромбозе вен нижних конечностей не требует применения этой группы фармакологических средств. Более того, использование флеботоников следует считать противопоказанным у пациентов с острым венозным тромбозом. Венозная стенка при остром тромботическом процессе маловосприимчива к флеботоническому воздействию, а его реализация только усугубит остро возникшие нарушения оттока крови.
В дальнейшем, в случае развития посттромботической болезни, когда процессы посттромботической окклюзии и реканализации в различных венозных сегментах уравновесятся, когда сформируются патологические венозные рефлюксы крови и, следовательно, будет иметь место та или иная степень ХВН, показания к назначению флебоактивных препаратов следует считать оправданными.
Безусловным показанием к применению флебопротекторов являются так называемые функциональные (ортостатические и гормонпродуцируемые) флебопатии. В этих случаях изменение образа жизни с исключением продуцирующего фактора, прием флеботоников и эластическая компрессия дают отчетливый положительный эффект.
И наконец, использование флебопротективных препаратов, безусловно, показано при варикозной болезни вен нижних конечностей — заболевании, являющемся наиболее частой причиной развития ХВН.
У пациентов с ранними стадиями варикозной болезни, когда симптомов декомпенсации оттока крови еще нет, а превалируют жалобы эстетического характера, основной целью применения флебопротекторов является главным образом профилактика прогрессирования заболевания. Флеботоники таким пациентам целесообразно назначать короткими (1–1,5 мес) курсами. Интервал между курсами фармакотерапии должен составлять 3–4 нед.
Появление отеков нижних конечностей — достоверный признак декомпенсации оттока крови. У больных с отечным синдромом задачами фармакотерапии являются: купирование проявлений ХВН (отеков, тяжести в нижних конечностях), улучшение лимфооттока, коррекция микроциркуляторных расстройств, профилактика прогрессирования заболевания. Больным с декомпенсацией оттока крови флеботоники назначают более длительными курсами (2–2,5 мес). Временной интервал между курсами не должен превышать 1 мес.
У пациентов с трофическими расстройствами мягких тканей нижних конечностей следует особо тщательно подходить к выбору программы консервативной терапии. Выраженность трофических изменений кожи диктует необходимость назначения препаратов, относящихся к различным фармакологическим группам, а стадийность раневого процесса и склонность больных к аллергическим реакциям — тщательного индивидуального подбора лекарственных средств. Показания к применению различных групп препаратов зависят от многих факторов, в том числе от стадии и тяжести течения заболевания, риска развития осложнений. Средства медикаментозного лечения должны назначаться в зависимости от фазы раневого процесса.
На первом этапе, когда преобладают проявления острого воспаления и деструкции мягких тканей, основными целями применения фармакологических препаратов являются быстрое устранение симптомов воспаления, борьба с инфекцией. В этот период проводят терапию нестероидными противовоспалительными средствами (диклофенак, индометацин, кетопрофен, мелоксикам и др.), дезагрегантами (ацетилсалициловая кислота, дипиридамол, клопидогрель), антигистаминными препаратами (кетотифен, клемастин, прометазин), антиоксидантами (витамин Е, эмоксипин, милдронат). Длительное время считалось, что для применения антибиотиков абсолютным показанием служит наличие трофической язвы нижних конечностей. В настоящее время взгляды на эту проблему несколько изменились. Показания к проведению антибактериальной терапии: обширные трофические нарушения, протекающие с выраженным перифокальным воспалением, наличие гнойного отделяемого из трофической язвы. Местное применение антибиотиков в настоящее время признано неэффективным. С учетом микробного пейзажа наиболее эффективными антибактериальными средствами являются полусинтетические пенициллины, цефалоспорины II, III поколений, фторхинолоны. Применение флеботропных препаратов в этот период считаем нецелесообразным.
Таким образом, основные цели фармакотерапии ХВН нижних конечностей в стадии трофических расстройств на первом этапе — это купирование воспаления в зоне трофических расстройств, лечение осложнений, остановка процесса деструкции тканей. Основные средства: антиагреганты, антибиотики, антигипоксанты, нестероидные противовоспалительные средства, антигистаминные препараты.
На втором этапе, когда остановлен процесс деструкции тканей и купированы явления острого воспаления, основной задачей фармакотерапии является коррекция микроциркуляторных расстройств. На данном этапе необходимо создать условия для «старта» регенерации тканей, перехода от катаболической фазы в фазу анаболизма. В этот период назначают поливалентные флеботропные препараты, а также продолжают применение дезагрегантов и антиоксидантную терапию.
Итак, основными целями фармакотерапии при ХВН нижних конечностей в стадии трофических расстройств на втором этапе являются: инициирование процессов репарации тканей, уменьшение симптомов венозной недостаточности. Основные средства: флеботропные препараты, антиагреганты, антиоксиданты.
Полное купирование воспалительных проявлений, начало активной эпителизации язвенного дефекта свидетельствуют об успешности проводимого лечения, и на этом, третьем этапе основная цель — это закрепление достигнутых эффектов, а основное средство — флеботропные препараты.
Необходимо отметить, что эффективное лечение ХВН нижних конечностей возможно лишь при использовании комплексного лечебного подхода с применением хирургических методов, эластической компрессии и современных фармакологических средств. Поэтому флеботропные препараты целесообразно использовать как до операции, так и в комплексе послеоперационного реабилитационного лечения.
Ниже мы более подробно остановимся на некоторых современных флебопротекторных препаратах, собственный опыт использования которых позволяет нам рекомендовать их для применения в лечении больных ХВН нижних конечностей.
В состав препарата детралекса входят 450 мг диосмина и 50 мг гесперидина.Основными механизмами действия данного препарата при ХВН являются: повышение тонуса вен, купирование воспалительных реакций, стимуляция лимфооттока, устранение микроциркуляторных расстройств.
По нашим данным, применение детралекса у более чем 250 пациентов с начальными формами ХВН в большинстве случаев (83%) вызывает существенное клиническое улучшение, а также оказывает положительное влияние на гемодинамику вен и эффективность икроножного насоса. Необходимо отметить также высокую безопасность данного флеботропного препарата. Даже при длительном (12 мес) приеме детралекса побочные проявления возникали крайне редко, переносимость лечения оценивали как умеренную и высокую 93% больных.
При исследовании микроциркуляторного кровотока с помощью лазерной допплеровской флоуметрии удалось выявить, что к окончанию курса консервативного лечения у пациентов с варикозной болезнью отмечается достоверное повышение исследуемого показателя, свидетельствующее об усилении перфузии мягких тканей (рис.).
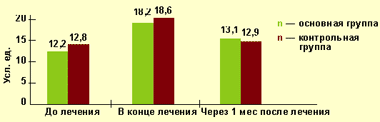 |
| Рисунок. Динамика индекса микроциркуляции в основной и контрольной группах в различные сроки лечения |
Препарат гинкор форт содержит 14 мг экстракта гингко билоба, 300 мг троксерутина и 300 мг гептаминола гидрохлорида. Экстракт гингко билоба обладает антиоксидантным, антигипоксическим действием, реализующимся за счет подавления синтеза и высвобождения медиаторов воспаления и реакций окисления с участием свободных радикалов кислорода. Антиагрегационный и ангиопротекторный эффект препарата обусловлен подавлением выработки фосфодиэстеразы, что приводит к накоплению в гладких клетках циклогуанидинаминофосфорной кислоты и снижению тонуса артериол. Троксерутин относится к группе рутозидов. Его ангиопротективный эффект реализуется за счет блокирования гиалуронидазы и достигающейся тем самым стабилизации гиалуроновой кислоты — одной из основных составляющих клеточных мембран и межуточного вещества. Гептаминол, помимо воздействия на основной фактор венозного возврата — «мышечно-венозную помпу», повышает сократительную активность правых камер сердца, способствует адекватной оксигенации крови и защищает эндотелий сосудов от гипоксии.
Важной особенностью препарата гинкор форт является возможность его применения во II и III триместрах беременности. Проведенные исследования подтвердили эффективность этого препарата, применяющегося для купирования симптомов ХВН во время беременности.
В последнее время на отечественном рынке появился новый флеботропный препарат — антистакс. Действующим веществом данного лекарственного средства является экстракт красных листьев винограда, содержащий фармакологически активные биофлавоноиды, основными из которых являются кверцетин-глюкоронид и изокверцетин. Препарат оказывает защитное действие на эпителий сосудов, стабилизируя мембраны, увеличивает эластичность сосудов, нормализуя сосудистую проницаемость. Снижение проницаемости сосудистой стенки для плазмы, белков и воды из сосудов в окружающую ткань замедляет образование отеков и уменьшает уже существующие отеки.
Препарат выпускается в виде капсул, содержащих 180 мг действующего вещества. Показанием к применению являются начальные формы ХВН, проявляющиеся синдромом «тяжелых ног«, отеками, снижением толерантности к статическим нагрузкам. Препарат принимают по 1 капсуле 2 раза в сутки.
В зарубежной литературе опубликованы результаты нескольких крупных клинических исследований, посвященных эффективности препарата антистакса, применяющегося в лечении больных ХВН. Показано его положительное влияние на купирование отечного синдрома (по данным волюметрии) и других проявлений ХВН (боль, усталость, тяжесть в ногах).
Начальный опыт использования антистакса в отечественной клинической практике можно признать обнадеживающим. Следует отметить хорошую переносимость этого препарата и отсутствие значимых побочных эффектов.
Таким образом, современные флеботропные препараты благодаря поливалентному механизму действия, высокой биодоступности, незначительно выраженным побочным эффектам являются эффективным средством фармакологической коррекции ХВН. Их использование в комплексе с хирургическим лечением, эластической компрессией, склеротерапией, физиотерапией позволяет достичь хороших результатов в лечении пациентов с хроническим нарушением оттока крови из нижних конечностей.
Ю. М. Стойко, доктор медицинских наук, профессор
Н. А. Ермаков, кандидат медицинских наук
НМХЦ им. Н. И. Пирогова, Москва
Терапевтические возможности лечения церебральных венозных нарушений
Т. С. Мищенко у И. В. Здесенко, Е. В. Дмитриева, В, Н. Мищенко
Институт неврологии, психиатрии и наркологии АМН Украины (Харьков)
Нарушения венозного кровообращения встречаются при многих заболеваниях нервной системы. Инфекционные и токсические поражения головного мозга, эпилепсия, последствия черепно-мозговых травм и др. часто сопровождаются венозными нарушениями. Затруднение венозного оттока из полости черепа может быть часто связано с сердечной, легочной, легочно-сердечной недостаточностью, а также со сдавлением вне- и внутричерепных вен в связи с различными патологическими процессами [1, 2].
Изменения венозного кровообращения являются одним из важных патогенетических механизмов развития сосудистых заболеваний головного мозга. Регионарные изменения тонуса внутричерепных вен приводят к венозному застою и нарушению мозгового кровообращения при вегетососудистой дистонии, атеросклеротическом поражении сосудов мозга, артериальной гипертензии и гипотензии, шейном остеохондрозе и других состояниях. В формировании внутричерепного венозного застоя участвуют дистония и гипотония вен мозга [3].
Вместе с тем, до последних лет изучение венозного компонента мозгового кровообращения значительно отставало по своему объему от исследований артериальной гемодинамики. В последние годы появились работы [4, 5], свидетельствующие о том, что при нарушениях мозгового кровообращения наиболее важное патогенетическое значение имеют два фактора: 1) недостаточность притока крови к тканям мозга в бассейне стенозированной или закупоренной артерии и 2) недостаточность или задержка венозного оттока. Эти два процесса тесно взаимосвязаны, так как при нарушениях кровообращения в артериях мозга в той или иной степени страдает венозный отток; равным образом патология вен мозга приводит к нарушению артериальной гемодинамики и метаболизма мозга [6].
В настоящее время венозную систему мозга рассматривают как высокоорганизованную рефлексогенную зону, ответственную за развитие сложных, имеющих важнейшее физиологическое значение компенсаторных реакций, обеспечивающих постоянство мозгового кровотока [7].
Венозный застой в головном мозге является наиболее частой формой расстройств венозного мозгового кровообращения. При нарастании венозного застоя наступают значительные изменения мозгового метаболизма, нарушается кислородный, водный, углеводный, жировой баланс мозга, нарастают гипоксия и гиперкапния, повышается венозное и внутричерепное давление, развивается отек мозга [1].
Некоторые авторы [6] выделяют следующие формы нарушения венозного кровообращения: 1) венозный застой, 2) венозная энцефалопатия, 3) венозные кровоизлияния, 4) тромбозы вен и венозных синусов, 5) тромбофлебиты. Е. 3. Неймарк классифицирует нарушения венозного кровообращения мозга на поражения черепных венозных структур, нарушения патологии магистральных вен и нарушения смешанного генеза, выделяя в каждом случае острые, подострые и хронические формы. К острым и подострым поражениям черепных венозных структур относятся венозные гематомы и геморрагии (подоболочечные, внутримозговые), в частности при тромбозах синусов и внутричерепных вен; флебиты, тромбофлебиты, флеботромбозы синусов и вен различной, в том числе неясной этиологии.
Среди хронических прогрессирующих нарушений мозгового кровообращения (дисциркуляторных энцефалопатии (ДЭ)), помимо энцефалопатии гипертонической и атеросклеротической, некоторые авторы выделяют венозную энцефалопатию как одну из форм венозной патологии мозга [6, 8]. М. И. Холоденко [8] отмечает следующие клинические синдромы хронической венозной недостаточности (энцефалопатии): астеновегетативный, псевдоопухолево-гипертензивный, полиморфный, беттолепсии, психопатологический, инсультообразный, синдром терминальных и претерминальных судорог.
Во многих исследованиях показана высокая степень зависимости ДЭ от венозного застоя [3, 4, 9]. Это выдвигает проблему борьбы с венозным застоем у больных с ДЭ в число приоритетных. Несмотря на значительную распространенность и значимость нарушений венозного кровообращения в генезе развития ДЭ, эта патология в широкой клинической практике часто не диагностируется, а следовательно, не лечится.
В лечении больных с нарушениями венозной мозговой гемоциркуляции значительное место занимает медикаментозная терапия, направленная на обеспечение интракраниального венозного оттока. К сожалению, вопросы фармакотерапии расстройств венозного мозгового кровообращения до сих пор остаются спорными и недостаточно изученными. Спектр действия большинства препаратов достаточно узок (декстраны влияют на реологию крови, антиагреганты уменьшают агрегационную активность тромбоцитов, венотоники улучшают тонус венозной стенки), и для достижения оптимального эффекта необходимо применять несколько препаратов разных групп [10]. Сегодня идет поиск идеального препарата для лечения расстройств венозного мозгового кровообращения, который должен воздействовать на как можно большее количество патогенетических звеньев, иметь минимальное количество побочных эффектов и высокую биодоступность.
Таким требованиям на сегодняшний день отвечает препарат Флебодиа 600 мг (Иннотек, Франция), содержащий гранулированный диосмин. Флебодиа 600 мг обладает венотоническим и ангиопротектор-ным действием, уменьшает явления венозного застоя и нарушения питания благодаря нормализации микроциркуляции. Показано, что терапия Флебодиа 600 мг приводит к уменьшению болевых проявлений, тяжести, дискомфорта, отеков у больных с хронической венозной недостаточностью [10].
Представляло интерес изучить влияние препарата Флебодиа 600 мг на клинические проявления заболевания и венозную гемодинамику у больных с ДЭ 1-11 ст., которая сопровождалась выраженными венозными нарушениями.
В связи с этим нами было проведено исследование, целью которого стало изучение клинической эффективности и переносимости препарата Флебодиа 600 мг (производства Иннотек, Франция) у больных с ДЭ с церебральными венозными нарушениями.
Нами было обследовано 30 больных с ДЭ в возрасте от 19 до 45 лет, из них 18 женщин и 12 мужчин. Церебральная венозная патология встречалась у женщин практически в 2 раза чаще, чем у мужчин и развивалась в возрасте до 40 лет. У большинства больных давность заболевания составляла от 1 года до 10 лет (73 %). Проводили клинико-неврологическое, реографическое (РЭГ) исследования, транскраниальную допплерографию (ТКД), регистрацию спонтанной пульсации ретинальной вены в динамике.
Всем больным Флебодиа 600 мг назначали по 1 таблетке в день, утром за 30 минут до завтрака на протяжении 30 дней.
Эффективность действия препарата оценивали по 5-балльной системе на основании субъективных симптомов и ощущений, о которых пациенты сообщали самостоятельно и с учетом объективных данных, полученных врачом (табл. 1). Самооценку клинических проявлений проводили с помощью анкетирования больных. Оценивали выраженность следующих симптомов: головная боль, шум в голове, зрительные нарушения, утренняя отечность лица, отечность под глазами, цианоз кожных покровов лица, расширение вен кожи лица, снижение памяти, неустойчивость внимания, нарушение сна. У 70 % больных обнаруживалось варикозное расширение вен нижних конечностей. Головная боль у обследованных больных усиливалась в горизонтальном положении, при наклоне головы вперед, кашле, натуживании, резких изменениях температуры окружающей среды. Цефалгии уменьшались после приема крепкого чая или кофе, отдыха с высоким изголовьем (симптом «высокой подушки»). Некоторые пациенты (чаще мужчины) плохо переносили тугие воротнички и галстуки (симптом «тугого воротника»).
В неврологическом статусе у обследованных больных преобладали гипертензионный, астенический, психопатологический синдромы, рассеянная микроочаговая симптоматика.
Для определения наличия и степени нарушений венозной гемодинамики всем больным проводили РЭГ и ТКД, определяли спонтанную пульсацию ретинальной вены.
Для записи реограмм использовали реограф РГ У-02, фронтомастоидальные (FM), окципитома-стоидальные (ОМ) отведения; анализировались также показатели РЭГ: амплитуда РЭГ (отражает величину кровенаполнения), реографический индекс (увеличение индекса говорит о гиперволемии, снижение — о гиповолемии, гипертонусе, повышенном периферическом сопротивлении, у практически здоровых он равен 1,2 ± 0,07); дикротический индекс (увеличение индекса говорит о повышении периферического сопротивления, в норме он колеблется в пределах 40-50 %); реографический показатель венозного оттока (ВО) (диапазон значений ВО от 0 до 25 % отражает нормальные условия оттока венозной крови), коэффициент асимметрии. ТКД проводили на аппарате «Sci. Med», производства фирмы «Medata» (Швеция). Регистрировали линейную скорость кровотока (ЛСК) в сифоне внутренней сонной артерии (ВСА), средней мозговой (СМ) и в интракраниальных сегментах позвоночной артерии (ПА). Определяли также индекс пульсации и асимметрии ЛСК.
Регистрация спонтанной пульсации ретинальной вены осуществлялась визуально методов прямой офтальмоскопии электрическим офтальмоскопом ОР-2 в затемненном помещении после предварительного расширения зрачка. О наличии пульсации судили по спонтанному изменению диаметра вены в пределах диска зрительного нерва.
Статистическую обработку полученных данных проводили с использованием критерия Фишера — Стьюдента.
Динамика неврологической симптоматики и гемо-динамических показателей до и после лечения представлена в таблицах 1 и 2. Как видно из таблицы 1, прием Флебодиа 600 мг у большинства больных способствовал клиническому улучшению в виде уменьшения головных болей, головокружений, шума в голове, зрительных нарушений, улучшения памяти, внимания, нормализации формулы сна и неврологической объективной симптоматики.
Таблица 1
Динамика неврологической симптоматики под влиянием терапии Флебодиа 600 мг у больных с ДЭ
| Название симптомов | Представленность симптомов в динамике, % | |
|---|---|---|
| до лечения | после лечения | |
| Субъективная симптоматика | ||
| 1. Головная боль | 96,6 | 40,0 |
| 2. Головокружение | 53,3 | 30,0 |
| 3. Шаткость при ходьбе | 33,3 | 16,6 |
| 4. Колебания артериального давления | 60,0 | 33,3 |
| 5. Шум в голове | 53,3 | 16,6 |
| 6. Зрительные нарушения | 30,0 | 16,6 |
| 7. Снижение памяти на текущие события, неустойчивость внимания | 23,3 | 10,0 |
| 8. Нарушение сна | 50,0 | 16,6 |
| Объективная симптоматика | ||
| 1. Цианоз кожных покровов лица | 36,6 | 23,3 |
| 2. Отечность под глазами | 86,6 | 23,3 |
| 3. Утренняя отечность лица | 96,6 | 33,3 |
| 4. Расширение вен кожи лица | 53,3 | 23,3 |
| 5. Глазодвигательные нарушения | 60,0 | 30,0 |
| 6. Асимметрия носогубных складок | 83,3 | 33,3 |
| 7. Нистагм | 23,3 | 16,6 |
| 8. Повышение сухожильных и периостальных рефлексов | 53,3 | 30,0 |
| 9. Нарушение статики | 40,0 | 23,0 |
| 10. Нарушение координации | 23,3 | 16,6 |
| 11. Снижение температуры, «мраморность» кистей, стоп | 33,3 | 16,6 |
| 12. Эмоциональная лабильность | 40,0 | 30,0 |
Таблица 2
Показатели церебральной гемодинамики по данным РЭГ и ТКД у больных с ДЭ до и после лечения
| Параметры РЭГ и ТКД | Исследуемые области и сторона записи | Среднее значение показателей | ||
|---|---|---|---|---|
| до лечения | после лечения | |||
| Амплитуда РЭГ, Ом | FM | D | 0,092 ±0,010 | 0,116 ±0,005 р Список литературы |












