Диабетическая офтальмопатия что это
Диабетическая офтальмопатия что это
Викторова Ольга Васильевна врач- офтальмолог высшей категории
Диабетическая ретинопатия – что это такое и как ее лечить
Вот как выглядит статистика данного заболевания глаз в зависимости от стадии диабета:
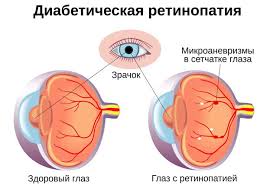
Длительное поражение сосудов сетчатки приводит к серьезному ослаблению зрения и даже к слепоте. Помимо ретинопатии, у людей с сахарным диабетом часто выявляются катаракта, глаукома.
Механизм развития диабетической ретинопатии
На появление диабетической ретинопатии влияет не диабет как таковой, а гипергликемия (высокий уровень сахара в крови) и сильные скачки этого показателя.
Диабетическая ретинопатия может появиться у больных как I типом, так и II типом заболевания. Причем у пациентов с инсулинозависимым диабетом поражение сетчатки встречается в 2 раза чаще.
Причины диабетической ретинопатии
Возникновение данного заболевания связано с повышенной проницаемостью и повреждением кровеносных сосудов сетчатки, закупоркой капилляров, ростом новых (аномальных) сосудов и как следствие, возникновением, рубцовой (пролиферативной) ткани. Могут пострадать один или оба глаза (в разной степени).
К основным факторам риска, влияющим на скорость развития заболевания, относятся следующие факторы:
Классификация диабетической ретинопатии
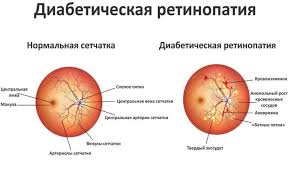
Выделяют следующие стадии диабетической ретинопатии: непролиферативная, препролиферативная и пролиферативная диабетическая ретинопатия.
Скопление жидкости приводит к отеку и уплотнению сетчатки. При диабете (особенно II типа) часто возникает отек центра сетчатки (макулы), отвечающей за четкое предметное зрение. Из-за недостаточного кровоснабжения начинается гибель клеток сетчатки. Повреждения сосудов приводят к появлению кровоизлияний.
Пролиферативная диабетическая ретинопатия. Уменьшение кровоснабжения и разрушение сосудов сетчатки приводят к тому, что организм начинает производство новых патологических сосудов в разных частях сетчатки. У этих сосудов очень хрупкие стенки, что провоцирует появление новых кровоизлияний. На пораженной сетчатке появляются фиброзная ткань и рубцы, возникают тяжи. Это приводит к отслаиванию сетчатки и к слепоте.
Симптомы
Симптомы болезни появляются на поздних стадиях развития, как правило, когда процесс становится необратимым. Чаще всего заболевание проходит бессимптомно, но пациенты могут жаловаться на расплывчатое изображение предметов. У многих людей симптомы могут не проявиться до тех пор, пока заболевание не начнет прогрессировать в более тяжелые стадии, в таком случае это приводит к лишению зрения и слепоте. По этой причине все пациенты, с диагностированным сахарным диабетом должны проходить офтальмологический осмотр каждые полгода.
Главные симптомы диабетической ретинопатии:
Если у вас наблюдаются похожие симптомы развития данного заболевания, советуем записаться на прием к врачу-офтальмологу. Своевременная диагностика предупредит возможные негативные последствия для вашего здоровья!
Диагностика
Для определения заболевания первично необходимо обратиться на консультацию к врачу-офтальмологу. Для диагностики зрения врачом будут проведены некоторые исследования:
Результаты перечисленных диагностических исследований дадут врачу полную картину о состоянии зрения пациента. Лечение будет назначено исходя из сведений о стадии развития патологического процесса в глазах
Профилактика заболевания
Все пациенты, страдающие сахарным диабетом, должны не только находиться под наблюдением эндокринолога, но и своевременного проходить осмотр у врача-офтальмолога с проведением необходимых исследований, даже без наличия симптомов. В современных условиях развития медицины многие пациенты могут избежать возможных осложнений и рисков, связанных с данным заболеванием, при условии динамического наблюдения у врача-офтальмолога.
Лечение диабетической ретинопатии
В ходе лечения диабетической ретинопатии необходим мультидисциплинарный подход, к лечению должны привлекаться не только офтальмологи, но и эндокринологи. Выбор метода лечения во многом зависит от текущей стадии развития заболевания.
Самолечение недопустимо! Только врач-офтальмолог может оценить характер и стадию заболевания и, принимая во внимание возраст, сопутствующую патологию, состояние здоровья в целом, подобрать пациенту необходимые методики лечения.
Диабетическая ретинопатия
Диабетическая ретинопатия, или патологические изменения сетчатки при сахарном диабете – одно из многочисленных осложнений этого хронического системного эндокринного расстройства. И так же, как прочие осложнения диабета, ретинопатия этого типа весьма опасна в прогностическом плане, трудно поддается терапевтическому контролю и коррекции, а главное – не прощает пренебрежительного к себе отношения.
Как правило, развитие ретинальной (сетчаточной) патологии при диабете начинается ангиопатией – специфическим поражением сосудов, которое заключается в постепенном перерождении тканей сосудистых стенок на фоне общего обменного дисбаланса. Уплотнение и расширение сосудов, сужение их просветов, аномально высокая проницаемость стенок, утрата эластичности и пропускной способности – все эти явления в совокупности приводят к ишемии, то есть к дефициту кровоснабжения тех тканей, питать которые должна данная сосудистая система. В ряде случаев на поздних этапах в тканях начинается неоваскуляризация – процесс образования новых сосудистых сеток, что является реактивной попыткой организма в какой-то степени компенсировать недостаток поступающих с кровью питательных веществ и кислорода. Однако вместо компенсации такие новообразования, как правило, лишь отягощают клиническую картину.
В целом, диабетическая ретинопатия входит в число основных причин слепоты, развивающейся в трудоспособном и продуктивном возрасте. По сравнению со здоровыми выборками, больные сахарным диабетом слепнут до 25 раз чаще. Согласно статистическим данным, вероятность развития ретинопатии при сахарном диабете I типа с 10-летней длительностью течения составляет 50%, а к 20 годам течения достигает уже 85%, причем почти две трети ретинопатий в этом случае представлены уже наиболее тяжелой, пролиферативной стадией. При диабете II типа ретинопатия чаще проявляется поражением макулярной, – центральной, – зоны сетчатки, наиболее чувствительной к свету и ответственной за передачу четкого визуального сигнала через диск зрительного нерва в мозг.
На этапе пролиферации и рецидивирующих геморрагий (кровоизлияний) риск полной утраты зрительных функций в течение ближайших пяти лет достигает 50%, и необходимо интенсивное комплексное лечение, чтобы снизить этот риск до минимально возможного уровня.
Симптомы диабетической ретинопатии
Любому больному сахарным диабетом опытный эндокринолог обязательно назначит регулярные осмотры у офтальмолога. Дело в том, что начальные изменения в сетчатке глаза субъективно могут и не ощущаться. Контролировать и корректировать ситуацию будет сложней на более поздних стадиях, когда усилится тенденция к внутриглазным кровоизлияниям и, как следствие, появятся разнообразные искажения в полях зрения: пятна, туманная пелена, плавающие скотомы (локально-слепые зоны), затруднения с фокусировкой зрительного внимания на расположенных близко объектах (текст, мелкие детали, шитье и т.п.). Такого рода проблемы поначалу имеют свойство исчезать самопроизвольно, без какого-либо лечения, и через некоторое время возвращаться вновь.
Общие сведения о заболевании
Как указывалось выше, к развитию специфической патологии сетчатки предрасположены больные сахарным диабетом обоих типов. Несмотря на различия в преимущественной локализации поражения, общей закономерностью являются органические изменения сосудов, пропотевание крови в функциональную ткань сетчатки, обусловленное высоким давлением и аномальной проницаемостью сосудистых стенок, а также ряд многочисленных последствий таких ретинальных кровоизлияний.
Классификация
По клинической картине диабетическую ретинопатию делят на три основные формы: фоновая непролиферативная, препролиферативная и пролиферативная. Как видно из терминов, различительным критерием в этой классификации выступает пролиферация («разрастание»). В данном случае имеется в виду тенденция к образованию и разветвлению сетки новых кровеносных сосудов (это явление более точно называют неоваскуляризацией), которая наблюдается на поздних этапах ретинопатии, когда собственные сосуды уже не в состоянии обеспечить кровоснабжение сетчатки.
Кроме того, как относительно самостоятельную форму рассматривают диабетическую макулопатию, или диабетический макулярный отек ( по преимущественному поражению центральной светочувствительной макулярной зоны сетчатки).
Фоновая (непролиферативная) ретинопатия является начальной стадией диабетической ретинопатии. Субъективно может не ощущаться, существенно зрительные функции не страдают, или же симптоматика является «мерцающей» (нарушения появляются и затем на какое-то время исчезают вновь). Клинически характеризуется преимущественно ангиопатическими (сосудистыми) очаговыми изменениями: образованием липидных бляшек, утолщением базальной мембраны, повышением проницаемости стенок. Возможны микроаневризмы (выпячивания) и микрогеморрагии – незначительные кровоизлияния и кровоподтеки под сосудами.
Препролиферативная ретинопатия является закономерным развитием начальной фазы. На второй стадии ишемия сетчатки приобретает отчетливый характер, формируются множественные патологические очаги, учащаются и интенсифицируются кровоизлияния, меняется структура и внешний вид вен.
Наконец, пролиферативная ретинопатия отличается активной неоваскуляризацией, разрастанием фиброзной ткани, грубыми органическими изменениями тканей сосудистых стенок и функциональной деградацией кровеносных сосудов; геморрагии приобретают массивный характер и достигают степени общего гемофтальма (внутриглазного кровоизлияния). Врастание новообразованных сосудов приводит к разного рода механическим аномалиям – тракциям (вытяжениям), сдавлению, сжатию и пр., что может привести к катастрофическим для глаза последствиям: например, диагноз «тракционное отслоение сетчатки» подразумевает, в буквальном смысле слова, силовой отрыв сетчатки вросшими в стекловидное тело и механически напряженными стяжками.
Диабетический макулярный отек, т.е. отек центральной зоны сетчатки (макулы, желтого пятна) разделяют по степени распространенности на очаговый (локальный) и диффузный, охватывающий всю область макулы. Может привести к утрате центрального зрения, поскольку именно за это зрительное поле, наиболее четкое и ясное, отвечает фоточувствительное желтое пятно, или макула. Отечность развивается в результате обильного выпота из кровеносных сосудов, образуются жидкие и твердые экссудативные очаги.
Причины и факторы риска диабетической ретинопатии
Поскольку диабетическая ретинопатия относится к группе вторичных заболеваний, обусловленных более общей системной (в данном случае – эндокринной) патологией, этиопатогенетические механизмы и динамика поражения сетчатки находится в тесной зависимости от длительности и характера протекания сахарного диабета. В основе развития ретинопатии при диабете лежат изменения структуры и состава сосудистых стенок, результатом чего является постепенно нарастающий дефицит васкуляции (кровоснабжения) сетчатки. Таким образом, все факторы, так или иначе влияющие при диабете на состояние ретинальных сосудов, имеют патогенетическое значение в клинике диабетической ретинопатии. К основным из таких факторов относятся:
Симптомы и признаки ретинопатии сетчатки
На ранних стадиях диабетической ретинопатии субъективный дискомфорт может либо вовсе не ощущаться, либо носить периодический характер. К первым признакам относятся туманная пелена перед глазами, плавающие пятна, зоны невидимости в поле зрения (скотомы), первичные затруднения при чтении или работе с мелкими объектами. Однако чаще тенденция к органическому поражению сетчатки при диабете диагностируется врачом-офтальмологом при плановом или профилактическом (по направлению эндокринолога) осмотре или при целенаправленном исследовании структур глазного дна.
Диагностика
Методы диагностики диабетической ретинопатии не отличаются особой спецификой и включают стандартные процедуры офтальмологического исследования:
Обычно обследование носит комплексный характер и включает несколько диагностических методов. Задачи такого обследования – оценка общего состояния многослойной ткани сетчатки и питающей ее кровеносной системы, раннее обнаружение очагов ишемии (недостаточного кровоснабжения) и начинающейся неоваскуляризации, выявление микрогеморрагий, зон отечности, механических разрывов и т.д. Немаловажное значение имеет также оценка эффективности профилактических мероприятий и общей динамики состояния сетчатки в ходе лечения.
Профилактика поражения глаз при диабете
Наилучшей профилактикой диабетической ретинопатии является адекватный терапевтический контроль основного заболевания. При условии нормализации или максимально возможной нейтрализации описанных выше факторов риска, как правило, удается на долгие годы предотвратить, замедлить или приостановить развитие функциональной и тканевой деградации сетчатки.
Лечение диабетической ретинопатии
Помимо терапии основного заболевания (которая является ключевым направлением лечения любой вторичной патологии), диабетическая ретинопатия, особенно на средних и поздних стадиях, требует специальной офтальмологической помощи вплоть до офтальмохирургического вмешательства. Таким образом, компенсация собственно диабетической симптоматики, контроль артериального давления и максимально возможная нормализация жирового обмена являются необходимыми, но не достаточными мерами по сохранению сетчатки глаза при диабете.
В специальном офтальмологическом лечении диабетической ретинопатии прослеживаются три магистральных направления: консервативное лечение, офтальмохирургическое вмешательство и эксимер-лазерная терапия. В связи с этим следует отметить, что лазерная терапия в последние десятилетия получила стремительное развитие, оказавшись настолько эффективной и безопасной, что на сегодняшний день ее по праву считают отдельной терапевтической стратегией, промежуточной между хирургической и консервативной методологиями.
Медикаментозное лечение (препараты)
Консервативная терапия диабетической ретинопатии, в свою очередь, может быть классифицирована по направлениям воздействия. Так, для снижения перегрузок на стенки сосудов назначают препараты, нормализующие реологические показатели крови (плотность, вязкость): аспирин и различные соединения ацетилсалициловой кислоты; тиклопидин (прицельно действует на характеристики кровяной плазмы, снижает содержание белка фибриногена, участвующего в тромбообразовании); сулодексид (также предотвращает образование тромбов, обладает ангиопротективным действием, стимулируя регенерацию ткани сосудистой стенки). Ингибиторы ангиотензинпревращающего фермента (АПФ), – в частности, лизиноприл, – мощное средство контроля и нормализации артериального давления, которое существенно замедляет темпы прогрессирования ретинопатии и поэтому назначается даже при отсутствии клинической артериальной гипертензии. Медикаментозные стимуляторы микроциркуляции, – например, добезилат кальция, – разгружают сосуды и способствуют нормализации их функционального состояния.
В некоторых случаях назначают парабульбарные (чрескожные в области нижнего века, на глубину около 10 мм) инъекции препаратов трофического действия, т.е. стимуляторов обеспечения и питания сетчатки.
Могут быть показаны также интравитреальные (непосредственно в стекловидное тело) инъекции стероидных гормонов, – например, триамцинолона, – а также препаратов, блокирующих разрастание сосудов (Луцентис, Авастин и другие).
Кроме того, профилактическим ретино- и ангиопротективным действием обладают антиоксиданты, которые также назначаются в комплексе с другими медикаментозными средствами. В целом, комбинация препаратов подбирается индивидуально и определяется конкретной клинической ситуацией.
Лазерное лечение (коагуляция сетчатки)
Лазерная коагуляция на сегодняшний день входит в число наиболее эффективных методов предотвращения отслоения сетчатки, в том числе при диабетической ретинопатии. Воздействие мощного и узконаправленного светового потока позволяет устранить неоваскулярную сосудистую сетку, стимулировать собственное кровообращение, снизив тем самым выраженность и смягчив последствия локальной ишемии.
В зависимости от планируемой целевой навигации лазерного луча, различают три основных техники коагуляции: панретинальная (по всей площади сетчатки производятся импульсные лазерные «уколы» диаметром 100-400 микрон и числом до 2000 и более), фокальная (направленная на четко локализованный очаг) и «решетчатая», наносимая в виде отдельных точек.
Офтальмохирургическое вмешательство при диабетической ретинопатии обычно подразумевает витрэктомию, т.е. полное или частичное удаление стекловидного тела, и является вынужденной мерой в тех случаях, когда процесс патологического перерождения тканей зашел слишком далеко, прочие методы неэффективны и предотвратить отслоение сетчатки можно только хирургическим путем.
Осложнения диабетической ретинопатии
Таким образом, запущенная ретинопатия при длительном течении сахарного диабета, независимо от его типа, закономерно приводит к тяжким органическим изменениям тканей глаза и может результировать полной слепотой. К наиболее тяжелым осложнениям диабетической ретинопатии, развивающимся на поздних ее этапах, относятся:
Подводя итог, необходимо повторить: только своевременная диагностика и адекватные лечебно-профилактические меры, предпринятые высококвалифицированным врачом-офтальмологом, способны замедлить и приостановить разрушительные процессы в кровеносных сосудах и тканях сетчатки, тем самым обеспечивая многолетнюю сохранность зрительных функций на максимально возможном уровне.
В нашем офтальмологическом центре пациентам доступна качественная диагностика и эффективное лечение у ведущих московских специалистов по сетчатки. Доверьте свое зрение профессионалам и сохраните его на долгие годы!
Стиль жизни (рекомендации)
Сахарный диабет существенно отражается на качестве жизни, требуя от пациента ответственного отношения к врачебным предписаниям, рекомендациям и предостережениям. Неизбежны достаточно строгие ограничения в рационе питания и образе жизни. С другой стороны, соблюдать эти же ограничения не помешало бы и многим здоровым людям, поскольку правильное питание, отказ от курения и алкоголя, оптимальный режим нагрузок и отдыха, навыки самоконтроля и самодиагностики, собственно, и являются основой активного долголетия. Что касается зрительной системы, то у любого современного человека она постоянно сталкивается с неестественными для нее, не существующими в природе нагрузками и перегрузками. Периодические, хотя бы раз в году, профилактические визиты к офтальмологу должны войти в привычку. Если же имеет место столь грозное и тяжелое заболевание, как сахарный диабет, с сопутствующим ему высоким статистическим риском ретинопатии – регулярные офтальмологические осмотры являются необходимыми и обязательными.
Диабетическая офтальмопатия
Диабетическая офтальмопатия — заболевание глаз при сахарном диабете.
Сахарный диабет признан пандемией 21 века и занимает третье место по инвалидизации после онкологических, сердечно-сосудистых болезней.
Это заболевание представляет собой группу эндокринных болезней развивающихся из-за нарушения секреции инсулина в поджелудочной железе, характеризующуюся повышением сахара в крови, выделением его с мочой и возникновением нарушений обмена веществ (углеводного, белкового, жирового). Приводит к таким серьезным осложнениям, как ишемическая болезнь сердца, диабетическая стопа, диабетическая ретинопатия, диабетическая нефропатия, диабетическая полинейропатия и др.
Сахарный диабет вызывает изменения многих отделов зрительной системы: изменения век с развитием блефаритов, поражение роговицы с возникновением рецидивирующей эрозии, дегенерации, заболевание хрусталика с развитием катаракты и др. Ведущей причиной слепоты является поражение сетчатки с развитием диабетической ретинопатии.
Диабетическая ретинопатия (ДР) чаще возникает у больных, страдающих артериальной гипертензией, нарушениями холестеринового обмена, часто употребляющих алкоголь, курящих, продолжительно болеющих сахарным диабетом, страдающих избыточный весом, у лиц с малой физической активностью и несбалансированным питанием.
В настоящее время широко используется классификация:
Для постановки диагноза сахарного диабета выполняют необходимые лабораторные исследования.
При постановке диагноза сахарный диабет пациенту нужно регулярно посещать следующих специалистов: эндокринолога, офтальмолога, нефролога, невролога.
Необходим осмотр офтальмолога сразу при постановке диагноза, дальнейшие осмотры при отсутствии глазных проявлений не реже одного раза в год.
При диагностированной «диабетической ретинопатии» осмотр производится в зависимости от стадии заболевания (при непролиферативная ДР — один раз в 6-8 месяцев, при препролиферативная ДР — один раз в 4-6 месяцев (после выполнения лазерного лечения, пролиферативная ДР — один раз в 2-3 месяца (после выполнения лазерного лечения).
На приеме у офтальмолога все пациенты проходят следующий алгоритм обследования:
На ранних стадиях болезни при непролиферативной ДР течение часто бессимптомное и заболевание выявляется случайно при офтальмологическом обследовании. При возникновении макулярного отека при ДР нарастает снижение центрального зрения. Поражение обычно затрагивает оба глаза, но выраженность может быть различной. При одностороннем поражении, снижение зрения одного глаза может оставаться незамеченной. При пролиферативной диабетической ретинопатии, возникновение кровоизлияний также может снижать зрение. Больные при этом видят серые пятна или паутину перед глазами.
В настоящее время существуют следующие методы лечения ДР:
Консервативное лечение включает гипокалорийную диету, исключение приема алкоголя (провоцирует развитие гипогликемии на фоне гипогликемической терапии), умеренная физическая активность, рекомендованы аэробные нагрузки (ходьба, плаванье), прием сахороснижающих препаратов.
Лазерное излучение — является основным в лечении диабетической ретинопатии.
Витреоретинальной хирургии подвергается чаще пролиферативная ДР.
В заключении хочется сказать, что соблюдение всех рекомендаций по коррекции питания, образа жизни, регулярное посещение врачей офтальмолога, эндокринолога и других специальностей, своевременное назначение лазерного лечения, а также других высокотехнологичных методик лечения поможет предотвратить развитие диабетической офтальмопатии и слепоты, как осложнения от сахарного диабета.
Диабетическая ретинопатия
Диабетическая ретинопатия – специфическая ангиопатия, поражающая сосуды сетчатой оболочки глаза и развивающаяся на фоне длительного течения сахарного диабета. Диабетическая ретинопатия имеет прогрессирующее течение: в начальных стадиях отмечается размытость зрения, пелена и плавающие пятна перед глазами; в поздних – резкое снижение или потеря зрения. Диагностика включает проведение консультаций офтальмолога и диабетолога, офтальмоскопии, биомикроскопии, визометрии и периметрии, ангиографии сосудов сетчатки, биохимического исследования крови. Лечение диабетической ретинопатии требует системного ведения диабета, коррекции метаболических нарушений; при осложнениях – интравитреального введения препаратов, проведения лазеркоагуляции сетчатки или витрэктомии.
Общие сведения
Диабетическая ретинопатия является высокоспецифическим поздним осложнением сахарного диабета, как инсулинозависимого, так и инсулиннезависимого типа. В офтальмологии диабетическая ретинопатия выступает причиной инвалидности по зрению у пациентов с сахарным диабетом в 80-90% случаев. У лиц, страдающих диабетом, слепота развивается в 25 раз чаще, чем у других представителей общей популяции. Наряду с диабетической ретинопатией, люди, страдающие сахарным диабетом, имеют повышенный риск возникновения ИБС, диабетической нефропатии и полинейропатии, катаракты, глаукомы, окклюзии ЦАС и ЦВС, диабетической стопы и гангрены конечностей. Поэтому вопросы лечения сахарного диабета требуют мультидисциплинарного подхода, включающего участие специалистов эндокринологов (диабетологов), офтальмологов, кардиологов, подологов.
Причины
Механизм развития диабетической ретинопатии связан с повреждением ретинальных сосудов (кровеносных сосудов сетчатки): их повышенной проницаемостью, окклюзией капилляров, появлением новообразованных сосудов и развитием пролиферативной (рубцовой) ткани.
Большинство пациентов с длительным течением сахарного диабета имеют те или иные признаки поражения глазного дна. При длительности течения диабета до 2-х лет диабетическая ретинопатия в той или иной степени выявляется у 15% пациентов; до 5 лет – у 28% больных; до 10-15 лет – у 44-50%; около 20-30 лет – у 90-100%.
Факторы риска
К основным факторам риска, влияющим на частоту и скорость прогрессирования диабетической ретинопатии, относят:
Развитию и прогрессированию ретинопатии могут способствовать пубертатный возраст, беременность, наследственная предрасположенность, курение.
Классификация
С учетом изменений, развивающихся на глазном дне, различают непролиферативную, препролиферативную и пролиферативную диабетическую ретинопатию.
В препролиферативной стадии развивается прогрессирующая ишемия сетчатки, обусловленная окклюзией артериол, геморрагические инфаркты, венозные нарушения.
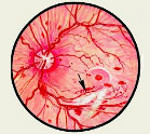
Препролиферативная диабетическая ретинопатия предшествует следующей, пролиферативной стадии, которая диагностируется у 5-10% пациентов с сахарным диабетом. К способствующим факторам развития пролиферативной диабетической ретинопатии относят близорукость высокой степени, окклюзию сонных артерий, заднюю отслойку стекловидного тела, атрофию зрительного нерва. В этой стадии вследствие кислородной недостаточности, испытываемой сетчаткой, в ней для поддержки адекватного уровня кислорода начинают образовываться новые сосуды. Процесс неоваскуляризации сетчатки приводит к повторяющимся преретинальным и ретровитреальным кровоизлияниям.
В большинстве случаев незначительные кровоизлияния в слои сетчатки и стекловидное тело рассасываются самостоятельно. Однако при массивных кровоизлияниях в полость глаза (гемофтальме) возникает необратимая фиброзная пролиферация в стекловидном теле, характеризующаяся фиброваскулярными сращениями и рубцеванием, что в итоге приводит к тракционной отслойке сетчатки. При блокировании путей оттока ВГЖ развивается вторичная неоваскулярная глаукома.
Симптомы диабетической ретинопатии
Заболевание развивается и прогрессирует безболезненно и малосимптомно – в этом заключается ее главное коварство. В непролиферативной стадии снижение зрения субъективно не ощущается. Макулярный отек может вызывать ощущение размытости видимых предметов, затруднение чтения или выполнения работы на близком расстоянии.
В пролиферативной стадии диабетической ретинопатии, при возникновении внутриглазных кровоизлияний перед глазами появляются плавающие темные пятна и пелена, которые через некоторое время исчезают самостоятельно. При массивных кровоизлияниях в стекловидное тело резко наступает снижение или полная потеря зрения.
Диагностика
Пациентам с сахарным диабетом необходим регулярный осмотр офтальмолога с целью выявления начальных изменений сетчатки и профилактики пролиферирующей диабетической ретинопатии.
С целью скрининга диабетической ретинопатии пациентам проводится визометрия, периметрия, биомикроскопия переднего отрезка глаза, биомикроскопия глаза с линзой Гольдмана, диафаноскопия структур глаза, тонометрия по Маклакову, офтальмоскопия под мидриазом.
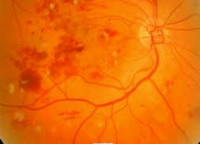
Наибольшее значение для определения стадии диабетической ретинопатии имеет офтальмоскопическая картина. В непролиферативной стадии офтальмоскопически обнаруживаются микроаневризмы, «мягкие» и «твердые» экссудаты, кровоизлияния. В пролиферативной стадии картина глазного дна характеризуется интраретинальными микрососудистыми аномалиями (артериальными шунтами, расширением и извитостью вен), преретинальными и эндовитеральными кровоизлияниями, неоваскуляризацией сетчатки и ДЗН, фиброзной пролиферацией. Для документирования изменений на сетчатке выполняется серия фотографий глазного дна с помощью фундус-камеры.
При помутнениях хрусталика и стекловидного тела вместо офтальмоскопии прибегают к проведению УЗИ глаза. С целью оценки сохранности или нарушения функций сетчатки и зрительного нерва проводятся электрофизиологические исследования (электроретинография, определение КЧСМ, электроокулография и др.). Для выявления неоваскулярной глаукомы выполняется гониоскопия.
Важнейшим методом визуализации сосудов сетчатки выступает флюоресцентная ангиография, позволяющая регистрировать кровоток в хореоретинальных сосудах. Альтернативой ангиографии может служить оптическая когерентная и лазерная сканирующая томография сетчатки.
Для определения факторов риска прогрессирования диабетической ретинопатии проводится исследование уровня глюкозы крови и мочи, инсулина, гликозилированного гемоглобина, липидного профиля и др. показателей; УЗДГ почечных сосудов, ЭхоКГ, ЭКГ, суточное мониторирование АД.
В процессе скрининга и диагностики необходимо ранее выявление изменений, указывающих на прогрессирование ретинопатии и необходимость проведения лечения с целью предупреждения снижения или потери зрения.
Лечение диабетической ретинопатии
Наряду с общими принципами лечения ретинопатий терапия включает коррекцию метаболических нарушений, оптимизацию контроля за уровнем гликемии, АД, липидного обмена. Поэтому на данном этапе основная терапия назначается эндокринологом-диабетологом и кардиологом.
Осуществляется тщательный контроль уровня гликемии и глюкозурии, подбор адекватной инсулинотерапии сахарного диабета; производится назначение ангиопротекторов, гипотензивных средств, антиагрегантов и др. С целью лечения макулярного отека выполняются интравитреальные инъекции стероидов.
Пациентам с прогрессирующей диабетической ретинопатией показано проведение лазерной коагуляции сетчатки. Лазеркоагуляция позволяет подавить процесс неоваскуляризации, добиться облитерации сосудов с повышенной ломкостью и проницаемостью, предотвратить риск отслойки сетчатки.
В лазерной хирургии сетчатки при диабетической ретинопатии используются несколько основных методов. Барьерная лазеркоагуляция сетчатки предполагает нанесение парамакулярных коагулятов по типу «решетки», в несколько рядов и показана при непролиферативной форме ретинопатии с макулярным отеком. Фокальная лазерная коагуляция применяется для прижигания микроаневризм, экссудатов, мелких геморрагий, выявленных в ходе ангиографии. В процессе панретинальной лазерной коагуляции коагуляты наносятся по всей зоне сетчатки, за исключением макулярной области; этот метод в основном применяется на препролиферативной стадии для предупреждения ее дальнейшего прогрессирования.
При помутнении оптических сред глаза альтернативой лазеркоагуляции служит транссклеральная криоретинопексия, основанная на холодовой деструкции патологических участков сетчатки.
В случае тяжелой пролиферативная диабетической ретинопатии, осложненной гемофтальмом, тракцией макулы или отслойкой сетчатки, прибегают к выполнению витрэктомии, в ходе которой удаляется кровь, само стекловидное тело, рассекаются соединительнотканные тяжи, прижигаются кровоточащие сосуды.
Прогноз и профилактика
Тяжелыми осложнениями диабетической ретинопатии могут стать вторичная глаукома, катаракта, отслойка сетчатки, гемофтальм, значительное снижение зрения, полная слепота. Все это требует постоянного наблюдения пациентов с сахарным диабетом эндокринологом и офтальмологом.
Большую роль в предотвращении прогрессирования диабетической ретинопатии играет правильно организованный контроль уровня сахара крови и артериального давления, своевременный прием сахароснижающих и гипотензивных препаратов. Своевременное проведение профилактической лазеркоагуляции сетчатки способствует приостановке и регрессу изменений на глазном дне.