Диагноз блд у детей что это
Бронхолегочная дисплазия
Бронхолегочная дисплазия – это хроническое повреждение легких у недоношенных детей, которое вызывается кислородом и длительной искусственной вентиляцией легких.
Такой диагноз ставится при сохранении у новорожденного потребности в дополнительном кислороде, у детей, которые были рождены раньше срока (на 36-й неделе гестации), и у которых не выявлены другие заболевания, при которых может быть нехватка кислорода, получаемого путем дыхания обычным воздухом (врожденный порок сердца, пневмония).
Среди недоношенных детей это заболевания встречается чаще. Также в группе риска малыши с интерстициальной эмфиземой легких, увеличенным сопротивлением дыхательных путей, высоким пиковым давлением на вдохе, высоким давлением в легочной артерии. Стоит отметить, что среди мальчиков эта болезнь встречается чаще по сравнению с девочками.
Бронхолегочную дисплазию у недоношенных и доношенных детей подозревают, если пациента нельзя снять с ИВЛ, кислородотерапии. У ребенка возникает увеличивающаяся гипоксемия, потребность в кислороде, и возрастает гиперкапния. Под последним состоянием подразумевают как бы отравление организма углекислым газом, это частный случай гипоксии.
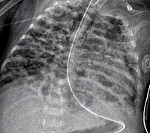
Рентгенографические методы позволяют выявить диффузное затемнение, которое возникает по причине скопления экссудата. Позже изображение мультикистозное, имеет схожесть с губкой, в пораженных зонах развиваются рубцы, эмфизема и ателектазы. Также есть вероятность десквамации альвеолярного эпителия, нейтрофилов, макрофагов и медиаторов воспаления, которые обнаруживаются в аспирате из трахеи.
Что провоцирует / Причины Бронхолегочной дисплазии:
Бронхолегочная дисплазия младенцев сначала рассматривалась медиками как негативное влияние кислорода и ИВЛ. Сегодня же этот диагноз считается полиэтиологическим заболеванием.
Факторы развития бронхолегочной дисплазии:
Незрелость легких недоношенного ребенка
Частота и тяжесть бронхолегочной дисплазии коррелирует с массой тела новорожденного и периодом его вынашивания матерью. 73% малышей, которые при рождении весили до 1 кг, обрели диагноз «бронхолегочная дисплазия». Заболеваемость среди детей, родившихся с массой от 1 до 1,5 кг, примерно 40%. Диагносты, учитывая период выношенности ребенка (гестационный возраст), говорят о бронхолегочной дисплазии новорожденных, если малыш родился до 28-й недели.
Токсическое действие кислорода
Кислород имеет значение на ранних стадиях заболевания. Гипероксидное повреждение легких вызывает некротические процессы в эпителии дыхательных путей ребенка, в эндотелии капилляров легких, в трансформации альвеолоцитов 2 типа в 1-й тип. Окислительная атака становится причиной легочной гипертензии и ателектазов, стоит отметить, что нарушается и мукоцилиарный клиренс.
Баротравма легких
При дыхании значительным количеством кислорода у ребенка возникают повреждения эпителия, который является клеточным барьером, в легких развивается протеинсодержащий отек. Возникает необходимость давать ребенку с помощью искусственной вентиляции еще больше кислорода. Это формирует порочный круг, поскольку повреждения легких от этого только усугубляются.
Инфекция
Если в дыхательных путях ребенка поселяются микроорганизмы, у него возрастает риск развития бронхолегочной дисплазии. Некоторые возбудители могут привести к хорионамниониту, слишком ранним родам, поражениям легких, например, гиперреактивности бронхов, воспалению бронхов, инактивации сурфактанта. Вторичная инфекция развивается при попадании в легкие внутрибольничной флоры в процессе интубации трахеи.
Отек легких
Отек легких может быть вызван избыточным объемом инфузионной терапии, наличием открытого артериального протока, нарушениями при выведении жидкости.
Патогенез (что происходит?) во время Бронхолегочной дисплазии:
Патогенез начинается с экспозиции повреждающих стимулов, которые были названы выше (например, перегрузка сосудистого русла объемным кровотоком, ишемия-реперфузия и пр.). Далее эти агенты вызывают локальное повреждение, результатом которого становится разрушения и отмирание клеток. Сигнальная система организма дает ответ, запуская воспалительный процесс, возникает отек ткани легких.
Альвеолит разрешается у части больных, а у других он персистирует, что вызывает бронхолегочную дисплазию недоношенных и доношенных новорожденных. Далее в патогенезе рассматриваемой болезни следует поступление мононуклеарных клеток и пролиферация фибробластов с последующим фиброзом. вместе с выше описанными процессами меняется строение легких – морфология дыхательных путей с воспалением, метаплазией, гипертрофией гладкой мускулатуры. Осуществляется редукция капиллярного кровотока с развитием гипертрофии гладкой мускулатуры артерий, гиперчувствительной к гуморальным стимулам.
Симптомы Бронхолегочной дисплазии:
Типичным симптомом является слишком частое дыхание малыша. Он делает более 60 вдохов/выдохов в минуту, что называется в науке учащенными дыхательными движениями. Мать может заметить одышку, а в легких врачи выслушивают ослабленное или жесткое дыхание легких. Также в легких есть влажные хрипы.
Если при бронхолегочной дисплазии у новорожденного развивается дыхательная недостаточность, то в дыхании принимает участие вспомогательная мускулатура. При вдохе втягиваются внутрь участки между ребрами, бывает втяжение надключичных ямок, раздутие крыльев носа. Также наблюдают посинение кожи в районе носогубного треугольника, потом начинается цианоз ног и рук, а потом и торса.
Диагностика Бронхолегочной дисплазии:
Для диагностики важны данные анамнеза. На бронхолегочную дисплазию у ребенка указывает рождение на сроке до 32 недель, проведение ИВЛ в периоде новорожденности. Также важны клинические данные. У ребенка есть потребность в кислороде (дети до 28 дней жизни).
Врачи проводят осмотр, чтобы зафиксировать одышку и учащенное дыхание. Также применяют обязательно аускультацию легких, выслушивая дыхательные шумы и влажные хрипы. Рентгенограмма показывает замещение легочной ткани соединительной, что является типичным признаком отека и фиброза. В некоторых случаях прибегают к консультации пульмонолога.
Лечение Бронхолегочной дисплазии:
Поддерживающее лечение включает такие компоненты?
Важно вовремя диагностировать и сразу же лечить респираторные инфекции у младенцев до 28 дней. Цель терапии – как можно раньше снять ребенка с искусственной вентиляции легких и кислородной поддержки.
Калорийность рациона рассчитывается по формуле: 120 и более ккал на 1 кг тела ребенка в день. Калорийность должна быть повышена по сравнению с нормой, поскольку на дыхание отводится дополнительная работа, а легкие требуют восстановления и развития. Прием малышом жидкости ограничивают, чтобы не было отека легких и полнокровия. Врачи могут назначить диуретики: хлортиазид по 10-20 мг на 1 кг тела больного в сутки + спиронолактон по 1-3 мг/кг 1 раз в сутки или в 2 приема. Эффективен Фуросемид, который вводят внутривенно по 1-2 мг/кг, внутримышечно по 1-2 мг/кг или внутрь по 1-4 мг/кг через 12-24 часа для новорожденных и через 8 часов для детей боле естаршего возраста. Его можно применять недолго, поскольку длительные курсы вызывают гиперкальциурию и, как следствие, остеопороз, переломы и образование камней в почках. Требуется мониторинг водноэлектролитного баланса на протяжении лечения диуретиками.
Тяжелые формы бронхолегочной дисплазии новорожденных могут вызывать потребность ИВЛ и кислородотерапии на протяжении нескольких недель или месяцев. Давление и фракцию кислорода во вдыхаемом воздухе (FiО2) следует снизить так быстро, как сможет ребенок перенести, однако нельзя позволять ребенку находиться в состоянии гипоксемии. Нужен постоянный контроль оксигенации артериальной крови, для этого применяют пульсоксиметр; поддерживают на уровне больше или равно 88 % сатурации.
Когда ребенка снимают с ИВЛ, есть риск респираторного ацидоза, потому можно лечить его без возврата к прежнему режиму ИВЛ, если рН остается выше 7,25 и у пациента отсутствует тяжелая дыхательная недостаточность. Для снижения госпитализаций по причине РСВ проводят пассивную иммунопрофилактику моноклональными антителами к респираторно-синцитиальному вирусу, паливизумабом. Но эта мера стоит больших денег, ее применяют в основном детям из группы высокого риска.
С ноября по апрель детям вводится противовирусный препарат в дозировке 15 мг на 1 кг тела ребенка через 1 месяц, пока не пройдет 6 месяцев после лечения по поводу острого заболевания. Дети старше 6 месяцев также должны прививаться против гриппа.
Прогноз бронхолегочной дисплазии
Прогноз зависит от тяжести болезни. Вероятность смерти у детей, которые в 36 недель гестации до сих пор находятся на ИВЛ, составляет от 20 до 30% в первые 12 месяцев жизни. Дети с бронхолегочной дисплазией имеют в 3-4 раза более высокую частоту задержки роста и задержки нервнопсихического развития.
У детей с бронхолегочной дисплазией на протяжении 3-4 лет есть повышенный риск заболеть инфекциями нижних дыхательных путей. У них быстро развивается респираторная декомпенсация, если возникает инфекционный процесс в легочной ткани. Ребенок должен быть госпитализирован при выявлении дыхательной недостаточности или клиники респираторной инфекции.
Профилактика Бронхолегочной дисплазии:
Предотвратить данную болезнь можно, если быстро снижать параметры ИВЛ до уровня, который является минимальным переносимым ребенком. Далее нужно снять ребенка с ИВЛ. Важно рано применять эуфиллин как стимулятор дыхания, чтобы избежать для недоношенных интермиттирующей принудительной вентиляции.
Врачи в качестве профилактики могут пренатально назначить глюкокортикоиды. Если у ребенка при рождении очень низкая масса тела, назначают сурфактант. Важна ранняя коррекция открытого боталлова протока и избегание больших объемов жидкости для снижения тяжести и частоты бронхолегочной дисплазии. Если ребенка невозможно снять с искусственной вентиляции легких в нудные сроки, следует исключить нозокомиальную пневмонию и открытый боталлов проток.
К каким докторам следует обращаться если у Вас Бронхолегочная дисплазия:
Бронхолегочная дисплазия
Бронхолегочная дисплазия (БЛД) – это хроническое заболевание дыхательной системы у новорожденных, которое возникает при проведении ИВЛ с использованием высоких концентраций кислорода на фоне респираторных нарушений. Основные проявления – синдром дыхательной недостаточности (ДН) и бронхиальной обструкции, деформация грудной клетки. Основа диагностики бронхолегочной дисплазии – рентгенография ОГК. Лечение при данной патологии включает в себя неспецифические терапевтические меры: рациональное питание и режим, адекватную респираторную поддержку, симптоматические медикаментозные препараты.
Общие сведения
Бронхолегочная дисплазия (БЛД) – это гетерогенная патология периода новорожденности, которая возникает при проведении ИВЛ с высокими концентрациями кислорода, сопровождается дыхательной недостаточностью, бронхообструктивным синдромом и гипоксемией. Впервые ввел этот термин, а также описал его рентгенологическую картину по стадиям американский педиатр и радиолог Нортвей в 1967 году. По своей сути БЛД является не врожденным, а ятрогенным заболеванием, что противоречит его названию, однако другого термина на данный момент не предложено. Она возникает у 16-40% новорожденных с массой тела менее 1500 г, которым необходима ИВЛ по поводу РДС. Общий показатель летальности при бронхолегочной дисплазии в течение первых 12 месяцев жизни составляет 10-25%.
Причины бронхолегочной дисплазии
Бронхолегочная дисплазия – это полиэтиологическое заболевание, которое формируется на фоне воздействия нескольких потенциальных этиологических факторов. К таковым относятся баротравма при нерациональной ИВЛ, морфологическая незрелость паренхимы легкого, системы сурфактанта и антиоксидантной системы, токсическое воздействие высоких концентраций кислорода, инфекции (микоплазмы, пневмоцисты, уреаплазмы, хламидии, ЦМВ), отек легких различного генеза, легочная гипертензия, ГЭРХ, гиповитаминозы А и Е, генетическая склонность.
Морфологически бронхолегочная дисплазия проходит четыре стадии. На I стадии развивается классический РДС. На II стадии происходит деструкция эпителия альвеол и его последующая регенерация, формируются персистирующие гиалиновые мембраны. Также возникает отек интерстиция, некроз бронхиол. III стадия характеризуется образованием ограниченных эмфизематозных изменений, ателектазов и фиброза. На IV стадии в альвеолах накапливаются ретикулярные, эластические и коллагеновые волокна – окончательно формируются ателектазы, эмфизема, участки фиброза легкого.
Классификация бронхолегочной дисплазии
Согласно общепринятой классификации, существует две основные формы бронхолегочной дисплазии:
Также в отечественной педиатрии и неонатологии клинически выделяют три степени тяжести бронхолегочной дисплазии:
Симптомы бронхолегочной дисплазии
Специфических проявлений бронхолегочной дисплазии не существует. Заболевание характеризуется выраженной дыхательной недостаточностью на фоне высоких концентраций кислорода при ИВЛ. Общее состояние зависит от степени тяжести, однако, в большинстве случаев оно среднетяжелое или тяжелое. Грудная клетка приобретает характерный для эмфизематозных заболеваний вид: «бочкообразная форма» и горизонтальный ход ребер, увеличение размера в переднезаднем направлении, выпячивание межреберных промежутков и их втяжение при выдохе-вдохе. Также при бронхолегочной дисплазии возникает тахипноэ до 90-100 в 1 мин, наблюдается акро- или диффузный цианоз. При попытках перевести ИВЛ на более щадящий режим развивается острая недостаточность дыхательной системы, которая сопровождается выраженной гиперкапнией и гипоксемией. При прекращении респираторной поддержки на фоне спонтанного дыхания сохраняются признаки бронхиальной обструкции.
У детей с бронхолегочной дисплазией также отмечается пневмомедиастинум, эмфизема и пневмоторакс, брадикардия и приступы апноэ, рецидивирующие бронхиты и пневмонии, дефицитные состояния (дефицит витаминов D, А, Е, анемия), частая рвота, гастроэзофагеальный рефлюкс и аспирация пищевых масс. Нередко наблюдаются неврологические расстройства, поражения сетчатки. К основным осложнениям бронхолегочной дисплазии относятся правожелудочковая недостаточность и «легочное сердце», ограниченные или долевые ателектазы легких, рецидивирующие бронхиты, бронхиолиты и воспаления легких, хроническая дыхательная недостаточность, атопическая бронхиальная астма, артериальная гипертензия, анемия, задержка психофизического развития.
Диагностика
Диагностика бронхолегочной дисплазии включает в себя сбор анамнестических данных, объективный осмотр, лабораторные и инструментальные методы исследования. При сборе анамнеза неонатолог или педиатр обращает внимание на сроки, в которые произошли роды, наличие возможных этиологических и способствующих факторов. При объективном обследовании выявляются характерные клинические проявления бронхолегочной дисплазии: дыхательная недостаточность, деформация грудной клетки и т. д. В ОАК определяется нормохромная гипорегенераторная анемия, увеличение числа нейтрофилов и эозинофилов. В биохимическом анализе крови могут быть обнаружены гипокалиемия, гипонатриемия, гипохлоремия, уменьшение рН, повышение креатинина и мочевины. Одним из характерных признаков бронхолегочной дисплазии является низкое парциальное давление кислорода в крови (РаО2) – 40-55 мм.рт.ст.
Среди инструментальных методов диагностики при бронхолегочной дисплазии наиболее информативными считаются рентгенография ОГК, компьютерная и магнитно-резонансная томография. Чаще всего используется именно рентгенологический метод исследования, который позволяет выявить характерные признаки БЛД, определить степень тяжести и стадию морфологических изменений легких. КТ и МРТ дают возможность выявить аналогичные проявления и детально оценить структуру паренхимы легких. Однако они применяются не так часто в связи с отсутствием выраженных преимуществ перед рентгенографией и высокой стоимостью.
Лечение бронхолегочной дисплазии
Специфического лечения бронхолегочной дисплазии не существует. Основные терапевтические средства при данном заболевании включают в себя кислородную поддержку, рациональное питание, режим, симптоматические медикаментозные препараты. Несмотря на то, что ИВЛ – это основная причина развития БЛД, она является одним из наиболее важных аспектов лечения. Ее основная цель – поддержание показателей крови в допустимых пределах: рН крови на уровне 7,25, сатурация – 90% и более, парциальное давление крови – 55-70 мм.рт.ст.
Также важную роль в лечении бронхолегочной дисплазии играет питание ребенка. У больных детей имеется высокая метаболическая потребность на фоне необходимости адекватного роста легких. В таких условиях наиболее благоприятной считается суточная калорийность в пределах 115-150 ккал/кг/день. Суточный режим ребенка должен включать максимальный покой, многоразовое кормление, поддержание температуры тела на уровне 36,5 °C. Среди медикаментозных препаратов, которые могут применяться при БЛД, наиболее часто используются бронхолитики, муколитические и диуретические средства, глюкокортикостероиды, β2-агонисты, антибиотики и витамины А, Е.
Прогноз и профилактика бронхолегочной дисплазии
Прогноз при бронхолегочной дисплазии всегда серьезный. Показатель смертности в первые 3 месяца жизни колеблется в пределах 15-35%, за 12 месяцев – 10-25%. У выживших с возрастом происходит восстановление функции легких, однако морфологические изменения сохраняются в 50-75% случаев. У таких детей уже в дошкольном возрасте отмечается повышенная резистентность бронхиального дерева, после 7 лет появляется склонность к гиперреактивности. Адекватно проведенное лечение существенно снижает уровень летальности в первые 1-2 года, позволяет добиться клинического выздоровления до четырехлетнего возраста.
Профилактика бронхолегочной дисплазии подразумевает антенатальную охрану плода, предотвращение преждевременных родов, использование щадящих режимов ИВЛ и сведение длительности ее проведения к минимуму, витаминотерапию, использование препаратов сурфактанта. При угрозе преждевременного рождения ребенка показано введение матери глюкокортикостероидов с целью профилактики СДР и БЛД в дальнейшем.
Бронхолегочная дисплазия, возникшая в перинатальном периоде
Общая информация
Краткое описание
Бронхолегочная дисплазия, возникшая в перинатальном периоде –хроническое заболевание легких преимущественно недоношенных детей, характеризующееся повреждением всех структурных компонентов легкого и формирующееся в процессе комбинированного воздействия первичного респираторного заболевания и интенсивной терапии дыхательных расстройств на незрелые легкие, с основными проявлениями в виде дыхательной недостаточности и сохраняющейся зависимости от кислорода более 28 дней жизни в сочетании с патологическими изменениями на рентгенограмме легких [1].
Название протокола: Бронхолегочная дисплазия, возникшая в перинатальном периоде
Код протокола:
Код (ы) МКБ-10:
P27.1– Бронхолегочная дисплазия, возникшая в перинатальном периоде
Сокращения, используемые в протоколе:
Дата разработки протокола: 2015 год.
Категория пациентов: новорожденные, дети раннего возраста от 0 до 2-х месяцев.
Пользователи протокола: неонатологи, реаниматологи,пульмонологи, педиатры, врачи общей практики.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++или+), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование, или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
| Степень тяжести БЛД | Диагностические критерии, определяющие БЛД | |
| Гестационный возраст | ||
| ˂ 32 недель | ≥32 недель | |
| Время и условия оценки | ||
| С 36 недель постконцептуального периода, до выписки домой при первичном поступлении | С 28 до 56 дней постнатального периода до выписки домой при первичном поступлении | |
| Оксигенотерапия > 21% более 28 дней* | ||
| Легкая БЛД | Дыхание комнатным воздухом до 36 недель постконцептуального периода, при первичной выписке | Дыхание комнатным воздухом до 56 дней постнатального периода при первичной выписке |
| Среднетяжелая БЛД | Потребность в кислороде ˂ 30% до 36 недель постконцептуального периода при первичной выписке | Потребность в кислороде ˂ 30% до 56 дней постнатального периода при первичной выписке |
| Тяжелая БЛД | Потребность в кислороде ≥30% и/или РРV, NCPAP до 36 недель постконцептуального периода, при первичной выписке | Потребность в кислороде ≥30% и/или РРV, NCPAP до 56 дней постнатального периода, при первичной выписке |
Примечание: *за 1 сутки лечения принимают кислородотерапию, продолжающуюся не менее 12 час. **PPV (positivepressureventilation) ─ вентиляция под положительным давлением. *** NCPAP (nosecontinuouspositiveairwaypressure) – положительное давление в дыхательных путях через носовые канюли.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень основных и дополнительных диагностических мероприятий
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне:
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
Диагностические критерии
Жалобы, анамнез:
Доминирующие факторы риска развития БЛД:
Примечание:
* Число задних отрезков ребер выше диафрагмы билатерально.
** Фокальные области линейной или узловой плотности в пределах зоны (1/2 легкого с каждой стороны).
***Прозрачные интрапаренхиматозные поражения с четким контуром.
Дифференциальный диагноз
Дифференциальный диагноз [1,2,3,4,5,6]
В таблице 3 приведены основные клинические дифференциально-диагностические критерии БЛД.
Таблица 3. Дифференциальная диагностика БЛД у новорожденных
Продолжение таблицы 3
Лечение
Тактика лечения:
После установления диагноза БЛД медицинская помощь оказывается на следующих этапах:
I этап – ОРИТ новорожденных: применение профилактических и терапевтических мероприятийнаправленных на сокращение длительности ИВЛ и кислородозависимости.
II этап– Выхаживание:
1) Отлучение ребенка от кислорода под контролем газов крови;
2) Ингаляционная терапия: бронхолитическая и/или ИКГС.
III этап – Амбулаторный: врач пульмонолог –определяет индивидуальную тактику ведения и ингаляционную терапию в зависимости от степени тяжести БЛД и проведения профилактики РСВ
IV этап – Стационарный: пульмонологическое отделение многопрофильной детской больницы – терапия обострения БЛД и коррекцией сопутствующих заболеваний.
Немедикаментозное лечение:
Медикаментозное лечение
Медикаментозное лечение, оказываемое на этапе скорой неотложной помощи:
Небулайзерная терапия ингаляционными бронхолитиками: беродуал 1 капля на кг массы тела растворяется в 1,5 – 2,0 мл 0,9% раствор натрия хлорида, или доза 75-175мкг однократно[44] (УД-C).
Медикаментозное лечение, оказываемое на стационарном уровне:
Терапия обострения БЛД зависит от ведущего клинического синдрома.
Кофеин в/в 20-25 мг/кг – в первые сутки жизни (доза насыщения), 5-10мг/кг – поддерживающая доза (при частоте сердечных сокращений более 180 уд/мин снизить поддерживающую дозу кофеина с 10 до 5 мг/кг, при сохраняющейся тахикардии отменить его). Кофеин отменяют полностью при достижении пациентом ПКВ 33-35 недель при отсутствии апноэ.
Системные глюкокортикостероиды [18,35,38] (УД-А).
Новорожденным с ОНМТ и ЭНМТ в возрасте более 7 суток жизни, находящимся на ИВЛ более 7 суток дексаметазон в/в: 0,15 мг/кг в сутки – с 1 по 3 день; 0,1 мг/кг в сутки – с 4 по 6 день; 0,05 мг/кг в сутки – с 7 по 8 сутки; 0,02 мг/кг в сутки – с 9-10–е сутки. Курс – 10 дней.
Ингаляционные бронхолитики включают β2-агонисты (сальбутамол), антихолинергетики (ипратропия бромид) Небулайзерная терапия: ипратропия бромид 1 капля на кг массы тела растворяется в 1,5 – 2,0 мл 0,9% раствор натрия хлорида или доза 75-175мкг каждые 6-8 часов. Курс лечения– до 2-х недель и больше[44] (УД-C).
Диуретики. Фуросемид раствор 1%-1,0 в дозе 0,5-1,0 мг/кг 1-2 раза в сутки в/в. Курс лечения – 7 дней.
Медикаментозное лечение, оказываемое на амбулаторном уровне:
Небулайзерная терапия ингаляционными бронхолитиками вне обострения: будесонида раствор для ингаляций небулы по 2мл; 1мл – 500мкг или 250мкг. Доза 400- 500 мкг/сут (1 мл или 20 капель) через компрессионный небулайзер. Курс лечения – до 2-х недель и больше по показаниям.
Индикаторы эффективности лечения:
Препарат «Паливизумаб», по 50 или 100мг, лиофилизат для приготовления раствора 100мг/мл. Представляет собой гуманизированные моноклональные антитела класса G, специфичные к белку с выраженным ингибирующим действием на штаммы РСВ. Вводится препарат внутримышечно, предпочтительно в наружную боковую область бедра в стандартных асептических условиях. Разовая доза препарата составляет 15 мг/кг массы тела. Схема применения состоит из 5 инъекций препарата, проводимых с интервалом 1 месяц в течение сезонного подъема заболеваемости, вызываемой RSV (с октября–декабря до марта–апреля). Предпочтительно, чтобы первая инъекция была произведена до начала подъема заболеваемости.
Питание— улучшение состояния детей с БЛД происходит по мере роста и развития легких. Достаточные темпы роста обеспечиваются повышенной калорийностью питания и достаточным содержанием белка (140 ккал/кг/сут.). До достижения массы тела 2500–3000 г рекомендуется калорийность питания не менее 130 ккал/кг/сут. Предпочтительно питание грудным молоком с «усилителями», при его отсутствии используют смеси для недоношенных детей.
Дальнейшее ведение
Диспансерный учет по месту жительства у пульмонолога (табл.4).
Таблица 4 – Частота осмотров пульмонологом детей с БЛД
| Тяжесть БЛД | Возраст | |
| до 1 года | до 3 лет | |
| Легкая | 1 раз в 3–6 мес | по необходимости |
| Среднетяжелая/тяжелая | ежемесячно | 1 раз в 3–6 мес |
Препараты (действующие вещества), применяющиеся при лечении
| Будесонид (Budesonide) |
| Дексаметазон (Dexamethasone) |
| Ипратропия бромид (Ipratropium bromide) |
| Кофеин (Caffeine) |
| Натрия хлорид (Sodium chloride) |
| Паливизумаб (Palivizumab) |
| Сальбутамол (Salbutamol) |
| Фенотерол (Fenoterol) |
| Фуросемид (Furosemide) |
Госпитализация
Показания для госпитализации с указанием типа госпитализации
Показания к экстренной госпитализации в родовспомогательное учреждение 3 уровня регионализации (согласно приказу МЗ по регионализации перинатальной помощи):
Информация
Источники и литература
Информация
III. ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ВНЕДРЕНИЯ ПРОТОКОЛА
Список разработчиков протокола:
Конфликт интересов: отсутствует.
Рецензенты:
Абдрахманова Сагира Токсанбаенва – доктор медицинских наук, профессор, АО «Медицинский университет Астана», заведующая кафедрой детских болезней №2.
Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.