Диагноз джвп у ребенка что это
Дискинезия желчевыводящих путей у детей
Общие сведения
Дискинезия желчевыводящих путей у детей – дисфункциональное расстройство билиарного тракта; нарушение сократимости желчного пузыря и желчных путей, сопровождающееся расстройством функции желчеотведения. В структуре заболеваний билиарной системы у детей дискинезии желчевыводящих путей принадлежит первое место; за ней следуют воспалительные заболевания (холецистит, холангит), аномалии развития желчных путей и желчнокаменная болезнь. В детской гастроэнтерологии дисфункциональные расстройства желчевыводящей системы выявляются у 70-90 % детей, страдающих заболеваниями органов пищеварения.
Причины
В основе дискинезии желчевыводящих путей у детей лежит нарушение регуляции последовательного сокращения и расслабления желчного пузыря и сфинктеров со стороны нервной и паракринной систем. В результате дискоординации деятельности желчевыводящей системы нарушается пассаж желчи в кишечник, что сопровождается комплексом клинических проявлений.
У детей грудного возраста дискинезии желчевыводящих путей, как и другие функциональные расстройства ЖКТ, чаще всего являются следствием перинатальных поражений ЦНС (гипоксии, родовой травмы, асфиксии и т. д.). Развитию дискинезии желчевыводящих путей у детей способствуют аномалии желчных протоков и перегибы желчного пузыря, затрудняющие нормальный отток желчи; нарушения сфинктерного аппарата; цитогенная или гепатогенная дисхолия.
В педиатрии прослеживается ассоциация между возникновением дискинезии желчевыводящих путей и перенесенными ребенком инфекционными заболеваниями – гепатитом А, сальмонеллезом, дизентерией. Определенная роль в ряду причин дискинезии желчевыводящих путей у детей принадлежит хроническим заболеваниям (гаймориту, хроническому тонзиллиту и др.), лямблиозу, аскаридозу, нервно-артритическому диатезу.
У детей старшего возраста увеличивается роль вегето-сосудистой дистонии, неврозов, психоэмоциональных нарушений, гиподинамии, погрешностей питания в развитии дискинезии желчевыводящих путей. Поскольку сокращение и расслабление желчного пузыря происходит под влиянием пептидных гормонов (холецистокинина, гастрина, секретина, глюкагона и др.), нарушение их выработки при гастрите, гастродуодените, панкреатите, энтероколите также может приводить к возникновению дискинезии желчевыводящих путей у детей.
Классификация
В зависимости от природы нарушений различают первичную и вторичную дискинезию желчевыводящих путей у детей. Первичная дисфункция связана с расстройством нейрогуморальной регуляции; вторичная возникает по типу висцеро-висцерального рефлекса и является следствием патологии органов пищеварения.
Согласно международной классификации, выделяется две формы дискинетических расстройств: дискинезия желчного пузыря и пузырного протока и спазм сфинктера Одди.
С учетом характера нарушений тонуса и моторики желчевыводящих путей и клинических проявлений дискинезия у детей может протекать по гипертонически-гиперкинетическому, гипотонически-гипокинетическому и смешанному варианту. При гипермоторном варианте выделение желчи происходит быстро и часто, что сопровождается спастическим состоянием желчного пузыря и сфинктеров. При гипомоторной форме мускулатура желчевыводящих путей расслаблена, желчь выделяется медленно, что приводит к ее застою в желчном пузыре. Смешанная дискинезия желчевыводящих путей у детей сочетает в себе признаки гипермоторной и гипомоторной форм.
Симптомы у детей
Основными проявлениями дискинезии желчевыводящих путей у детей служат болевой синдром, диспепсический синдром и положительные пузырные симптомы. Характер проявлений зависит от формы дисфункции.
Течение гипертонически-гиперкинетической дискинезии желчевыводящих путей у детей характеризуется приступообразными (схваткообразными, колющими, режущими) болями в правом подреберье, носящими кратковременный характер (5-15 мин.). При пальпации область желчного пузыря болезненна, определяются положительные пузырные синдромы. При гипертонической форме дискинезии желчевыводящих путей у ребенка часто возникает жидкий стул, тошнота, потеря аппетита, рвота, горечь во рту, общая слабость, головная боль. Провоцирующими факторами болевого и диспепсического синдрома, как правило, выступают физические нагрузки, употребление жареной или жирной пищи, отрицательные эмоции. В межприступные периоды самочувствие детей удовлетворительное; иногда их могут беспокоить непродолжительные спастические боли в животе.
Гипотоническая форма дискинезии желчевыводящих путей у детей встречается редко. В этом случае боль в подреберье носит постоянный, ноющий, тупой характер; иногда возникает только распирание и тяжесть в этой области. Могут возникать диспепсические расстройства: чередование запоров и поносов, снижение аппетита, отрыжка воздухом, метеоризм. Вследствие холестаза и перерастяжения желчного пузыря при пальпации определяется увеличенная и безболезненная печень.
Диагностика
Дети с дискинезией желчевыводящих путей направляются педиатром на консультацию к детскому гастроэнтерологу. Для уточнения клинического диагноза и определения типа дискинезии желчевыводящих путей у детей проводится комплекс клинических, лабораторных, инструментальных исследований.
У больных с дискинезией определяется болезненность в проекции желчного пузыря и в эпигастральной области. Наиболее значимым в диагностике дискинезии желчевыводящих путей у детей является УЗИ желчного пузыря, с помощью которого оценивается форма, размеры, деформации желчного пузыря, состояние протоков, наличие камней. Для определения сократительной способности желчного пузыря и состояние сфинктера Одди УЗИ желчного пузыря ребенку повторяется после приема провокационного завтрака.
Дуоденальное зондирование у детей с дискинезией желчевыводящих путей позволяет оценить объем порций желчи, ее микроскопический и биохимический состав. При исследовании дуоденального содержимого могут быть обнаружены признаки воспаления, склонность к формированию камней, лямблии и др.
При необходимости изучения морфологии и функции желчевыводящей системы проводится пероральная или внутривенная холецистография (холецистохолангиография), радионуклидная холесцинтиграфия, ретроградная холангиопанкреатография, МР-холангиография. С целью исключения других заболеваний ЖКТ ребенку может выполняться гастроскопия, анализ кала на гельминты, копрограмма, бакпосев на дисбактериоз, биохимическое исследование крови.
Лечение дискинезии желчевыводящих путей у детей
Основу продуктивного лечения детей с дискинезией желчевыводящих путей составляет диетическое питание с ограничением употребления жирного, жареного, острого, соленого, сладостей, газировки. Рекомендуется дробное (5-6 раз в день) питание, обогащение рациона продуктами с высоким содержанием растительной клетчатки, витаминов А, В, С, бифидо- и лактобактерий, растительными рафинированными маслами. Необходимо регулирование двигательного режима ребенка, создание благоприятного эмоционального фона. Во всех случаях следует уделять внимание терапии основного заболевания.
Детям с гиперкинетически-гипертоническим типом дискинезии желчевыводящих путей назначаются седативные препараты (фитосборы, валериану), спазмолитики для снятия болевых приступов (папаверин, дротаверин). Основу лечения гипертонически-гиеркинетической дискинезии желчевыводящих путей у детей составляют холеретики и холеспазмолитики (фламин, препараты сухой желчи). Хорошо зарекомендовали себя в терапии дискинезией желчевыводящих путей у детей психотерапия, акупунктура, физиотерапия (парафиновые аппликации, диатермия, индуктотермия, электрофорез со спазмолитиками), массаж шейно-воротниковой зоны.
При гипотонически-гипокинетической дискинезии желчевыводящих путей у детей назначаются процедуры стимулирующего характера: лечебная физкультура, гидротерапия, массаж. Применяются желчегонные препараты с холинокинетическим эффектом (ксилит, сорбит, сульфат магния), растительные настои (кукурузные рыльца, шиповник, календула); проводятся лечебные желчегонные тюбажи. Из физиотерапевтических методов используется гальванизация, электрофорез с сульфатом магния, токи Бернара.
Прогноз и профилактика
Своевременная диагностика и адекватное лечение дискинезии с учетом ее типа позволяет нормализовать процессы желчеотведения и пищеварения, предупредить воспаление и раннее камнеобразование в желчевыводящих путях у детей. Длительное нарушение в работе желчевыводящей системы может приводить к развитию холецистита, холангита, желчнокаменной болезни, дисбактериоза кишечника.
Дети с дискинезией желчевыводящих путей нуждаются в диспансерном наблюдении педиатра, детского невролога и гастроэнтеролога, контроле УЗИ, проведении курсов желчегонной терапии дважды в год, оздоровительном отдыхе в специализированных санаториях. Необходимо следить за питанием и режимом ребенка, его эмоциональным состоянием.
Дискинезия желчевыводящих путей у детей
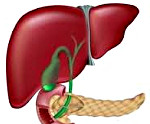
Дискинезия желчевыводящих путей — заболевание, в результате которого поступление желчи в 12-перстную кишку прекращается или значительно сокращается из-за несогласованной работы (сокращений) протоков, желчного пузыря и сфинктера Одди. Желчь — особая жидкость, которая вырабатывается печенью и способствует расщеплению жиров и движению пищи по кишечнику. Прежде чем желчь попадет в кишечник, она проходит через желчевыводящие пути — печеночный и желчный протоки, желчный пузырь, сфинктер Одди. Последний — за счет своих сокращений — обеспечивает ее поступление в 12-перстную кишку.
Дискинезия часто наблюдается именно у детей, что выражается болевыми ощущениями в правом подреберье и нарушениях в работе пищеварительного тракта. В результате нарушения у ребенка наблюдается дефицит желчи в кишечнике, что влечет за собой сбои в работе пищеварительного тракта и ухудшение общего состояния организма. Последнее вызвано недостаточным усвоением многих питательных элементов и витаминов К, Е, А и Д, которое существенно ухудшается, если в процессе не принимает участие желчь.
Причины заболеваний желчевыводящих путей у детей
Дискинезия желчных путей не проявляется в структурных изменениях внутренних органов — печени, желчного пузыря, протоков. Ее причина в нарушении их функции, что вызвано сбоями в работе ЦНС и вегетативной системы организма. Причины болезни следует искать гораздо глубже, чем это может показаться на первый взгляд — в подавляющем большинстве случаев в эмоциональном состоянии ребенка.
Стрессовые ситуации, повышенная эмоциональность, нервные срывы — все это отражается на состоянии организма детей и приводит к избыточным непроизвольным сокращениям желчного пузыря. Из-за этого в районе желчевыводящих путей скапливается избыток желчи, которая начинает густеть, теряя свои антибактериальные свойства и функциональное назначение. При этом внутри желчевыводящих путей начинается образование камней и тромбов, что препятствует естественному движению желчи к 12-перстной кишке. В результате развивается само заболевание и становятся вероятными его осложнения.
Дополнительными факторами психосоматических причин развития заболевания могут стать:
Для детей очень важна периодичность питания и здоровая пища. Этому следует уделить самое пристальное внимание и антипаразитной профилактике. Скорректировать рацион ребенка поможет специалист.
Виды дискинезии
В зависимости от типа функциональных нарушений в работе желчевыводящих путей у детей выделяют несколько видов заболевания:
Довольно часто наблюдаются смешанные типы заболевания. Функционально каждый из типов дискинезии характеризуется различной симптоматикой и требует разного подхода при лечении. В каждом конкретном случае назначением процедур по результатам анализов и обследования должен заниматься специалист.
Симптомы дискинезии
В зависимости от типа заболевания его симптомы проявляются по-разному. При гиперкинетическом течении заболевания, когда сокращения желчного пузыря усилены, наиболее интенсивно проявляется острая боль в правом подреберье. Она может распространяться на бедро, а также отдаваться в лопатку. Обычно боль носит не постоянный характер, а проявляется при употреблении жирной, острой, жареной пищи, в стрессовых ситуациях и при высоких физических нагрузках.
Если геперкинетика желчного пузыря сочетается с гипертонией сфинктеров желчевыводящих путей, боли выражаются несколько сильнее и могут возникать без каких-либо видимых причин. Нередко дискинезия желчевыводящих путей гиперкинетического типа сопровождается приступами тошноты и рвоты, обостряющимися после приема пищи.
При гипокинетическом типе болезни дети ощущают постоянную тянущую боль в правом подреберье. Также присутствует чувство тяжести в животе, сопровождающееся потерей аппетита. Могут наблюдаться приступы тошноты, ощущение горечи во рту. Довольно часты нарушения стула — понос, запор или изменение цвета кала (он становится очень светлым).
Симптомы любого из типов заболевания могут обостряться, если дети неправильно питаются. Поэтому при первых признаках и подозрениях заболевания необходимо скорректировать диету и обратиться к специалисту-остеопату, который сможет диагностировать болезнь и назначить эффективное лечение.
Опасность заболевания
Болезни желчевыводящих путей у детей достаточно опасны, особенно в раннем возрасте, когда их трудно диагностировать — ребенок еще не в состоянии рассказать о таких симптомах, как тошнота или горечь во рту. Хотя само заболевание и не является исключительно опасным, оно влечет за собой неприятные последствия. Если лечение детей не осуществляется, то:
Диагностика заболевания
Дискинезия, как функциональное заболевание желчевыводящих путей, диагностируется достаточно непросто. Данная группа нарушений не вызывает изменений в структуре внешних органов, из-за чего многие привычные способы диагностики оказываются не столь эффективными. Болезни желчевыводящих путей у детей поможет диагностировать остеопат с помощью мануальных методик, позволяющих оценить размер и форму желчного пузыря. Дополнительно может быть назначено УЗИ, которое позволит подтвердить диагноз. В некоторых случаях назначается и функциональное исследование, например, с помощью дуоденального зондирования.
Дискинезия желчевыводящих путей у детей и ее лечение методами остеопатии
При обнаружении дискинезии желчевыводящих путей у детей лечением ее сразу же должен заняться специалист-остеопат. Только в этом случае можно гарантировать быстрое и безболезненное избавление от недуга. Мануальные остеопатические методики в комплексе с другими физиотерапевтическими процедурами достаточно эффективны в борьбе с функциональными заболеваниями органов пищеварения и желчевыводящих путей у детей.
Для активизации и нормализации работы желчевыводящих путей детям назначаются мануальные процедуры, которые помогают восстановить кровообращение в органах. При этом они начинают получать полноценное питание, что способствует стабилизации и синхронизации работы всех систем организма. В итоге желчь не застаивается на одном из участков желчных путей, а проделывает весь необходимый путь до 12-перстной кишки.
Нормализация работы системы кровообращения сама по себе является мощным стимулом для организма, который начинает восстанавливать нарушенные связи ЦНС, которые обычно и вызывают несинхронные сокращения желчевыводящих органов. Под наблюдением специалиста и при соблюдении диеты лечение обычно протекает достаточно быстро.
Вероятность быстрого выздоровления существенно вырастает при нормализации образа жизни. В период, когда осуществляется лечение детей от дискинезии, необходима строгая диета и отказ от физических нагрузок. В противном случае существует опасность разрыва или повреждения желчного пузыря. Также рекомендуется полноценный 8—10-часовой сон, а при возможности — и дополнительный дневной; отказ от использования радиоэлектронной техники, которая может спровоцировать повреждение клеток ЦНС. На период лечения дети должны быть по возможности избавлены от стрессовых ситуаций, неприятного психологического воздействия.
При дискинезии желчевыводящих путей у детей пищу рекомендуется принимать 4–5 раз в день небольшими сбалансированными порциями. Частые приемы пищи сами по себе являются хорошим стимулирующим фактором, способствующим лечению. По рекомендации остеопата в рацион вводятся различные желчегонные продукты (овощи и фрукты), также способствующие выздоровлению. Рекомендуется полный отказ от сладкого, ограничения в приеме молочных продуктов. Основой должна стать пища, приготовленная на пару или запеченная в фольге.
При лечении болезней желчных путей у детей остеопаты советуют полностью отказаться от приема медикаментов. Сбалансированного питания и остеопатических методик зачастую вполне достаточно, в то время как фармакологические препараты способны, скорее, осложнить задачу.
Дискинезия желчевыводящих путей (ДЖВП)
Дискинезия желчевыводящих путей — болезнь достаточно распространенная, но поскольку считается функциональным нарушением, многие к ней серьезно не относятся. И напрасно. О коварстве этого заболевания рассказывает врач-гастроэнтеролог медицинского холдинга «Профилактическая медицина» Коваль Елена Юрьевна.
Что такое дискинезия желчевыводящих путей (ДЖВП)?
Желчь — важнейший участник нашего пищеварения. Она вырабатывается в печени, затем поступает в желчный пузырь, а оттуда доставляется к «месту работы» — в двенадцатиперстную кишку. Желчный пузырь и протоки — это и есть желчевыводящие пути. Их стенки могут сокращаться и обеспечивать продвижение желчи.
В некоторых местах мышечный слой утолщен и образует сфинктеры — своеобразные «ворота» для желчи. Когда пища не поступает и желчь не нужна, сфинктеры закрыты. Но уже через 10 минут после начала трапезы начинается выделение желчи. Желчный пузырь сокращается и выталкивает ее в протоки. Одновременно (именно одновременно, и это очень важно) раскрываются мышечные «ворота» и желчь быстро изливается в двенадцатиперстную кишку. Хорошо, если желчевыводящие пути работают слаженно. Но «когда в товарищах согласья нет»… Это и есть дискинезия.
Каковы первые симптомы, по которым можно заподозрить у себя дискинезию?
По клиническим проявлениям отличить дискинезию от других патологий желчевыводящей системы не всегда получается, но основные симптомы мы назовем.
Существует 2 основных формы ДЖВП с разной клинической картиной.
Дискинезия по гипертоническому типу характеризуется периодически возникающими приступообразными болями в правом подреберье и правой половине живота. Болевой синдром является следствием внезапного повышения давления в жёлчном пузыре обычно после погрешностей в диете (употребление жирных, острых, холодных блюд), психоэмоционального напряжения. Боли возникают или усиливаются через 1 ч и более после еды. Многие больные отмечают боли в области сердца, сердцебиение. Боль может иррадиировать в правую лопатку, плечо. Дискинезия по гипотоническому типу характеризуется постоянной тупой ноющей болью в правом подреберье без чёткой иррадиации. Сильные эмоции и приём пищи усиливают болевые ощущения и чувство распирания в правом подреберье. Больные часто жалуются на снижение аппетита, отрыжку воздухом, тошноту, горечь во рту, вздутие живота, запор.
Существуют промежуточные варианты дискинезии, когда по одним симптомам поставить диагноз оказывается проблематично, поэтому, если у вас более или менее регулярно возникает дискомфорт в правом подреберье, нужно обращаться к гастроэнтерологу, чтобы выяснить, что на самом деле происходит.
Дискинезией болеют преимущественно женщины.
Нередко отмечают отчётливую связь с менструальным циклом (возникновение жалоб или большая выраженность их в период менструаций или, наоборот, в климактерический период, а также за 1-4 дня до менструации). Нередко болеют лица молодого возраста (20-40 лет), астенической конституции, пониженного питания и даже дети.
Почему возникает данное заболевание?
Причины заболевания — нарушение функции центральной нервной системы, различные болезни внутренних органов, перенесенные инфекции и глистные инвазии, нарушения режима питания, интоксикация организма и аллергия. Многие специалисты считают дискинезию началом желчнокаменной болезни.
Нарушение правильного оттока желчи может приводить к изменению ее состава, что является одним из факторов развития желчнокаменной болезни; застойные явления в желчном пузыре, характерные для ДЖВП, равно как и забросы содержимого кишечника в билиарную систему, чреваты присоединением воспалительных изменений (холецистит). Однако, своевременное выявление, лечение и профилактика ДЖВП могут предотвратить эти осложнения.
Какие обследования нужно проходить при ДЖВП?
Диагностические тесты при ДЖВП можно условно разделить на 2 группы: скрининговые и уточняющие.
Скриннинговые методы:
Как проходит лечение?
Лечение амбулаторное. Госпитализация показана только при выраженной сопутствующей патологии. Огромную роль в эффективном лечении играет соблюдение диеты, но не в привычном понимании для снижения веса, а в употреблении качественных рекомендуемых продуктах.
При гипертонической дискинезии ограничивают употребление продуктов, вызывающих сокращение жёлчного пузыря: жирные, мясные продукты, растительное масло, изделия из жирного теста, пиво, газированные напитки, мороженое.
При гипотонической дискинезии рекомендуют пищу, стимулирующую сокращение жёлчного пузыря: фрукты, овощи (морковь, капуста, помидоры), растительные и животные жиры (сметана, сливки), пищу, богатую солями магния, грубой растительной клетчаткой (отруби, гречиха, яблоки, отвар шиповника).
Возможно ли полное излечение?
У больных с первичной дискинезией желчевыводящих путей прогноз благоприятный при своевременном лечении расстройств психоэмоциональной сферы, вегетативной нервной системы и нарушений моторики жёлчного пузыря. При вторичной дискинезии возможность её устранения зависит от лечения основного заболевания.
Функциональные расстройства желчевыводящей системы у детей
Дискинезия желчевыводящих путей является классическим представителем функциональных нарушений (заболеваний) желудочно-кишечного тракта. Современное определение, согласно D. A. Drossman, гласит, что «функциональные нарушения — это разнообразная

Структура желчевыводящей системы складывается из правого и левого печеночного протоков, общего печеночного протока, желчного пузыря (ЖП), пузырного протока, общего желчного протока. Общий желчный проток открывается в двенадцатиперстную кишку вместе с главным панкреатическим протоком через выступающий в ее просвет большой дуоденальный (Фатеров) сосок, в толще которого расположен истинный анатомический сфинктер — сфинктер Одди, который регулирует поступление желчи и панкреатического секрета в кишечник. Сфинктер Одди состоит из собственного сфинктера большого дуоденального сосочка, сфинктера общего желчного протока и сфинктера панкреатического протока. В редких случаях эти сфинктеры открываются в просвет двенадцатиперстной кишки отдельно. Кроме анатомического, в желчевыводящей системе выделяют два функциональных сфинктера — сфинктер Мирици (при слиянии правого и левого печеночных протоков) и Люткенса (в месте перехода шейки ЖП в пузырный проток). Основная задача сфинктерного аппарата — регуляция поступления желчи в кишку и предотвращение рефлюксов. Желчевыводящая система имеет общее для всего желудочно-кишечного тракта слоистое строение, включая слизистую и подслизистую оболочки, мышечный слой из продольных и циркулярных волокон и рыхлую наружную соединительнотканную оболочку, в которой расположены сосуды и нервы. Кроме обеспечения пассажа желчи, билиарные пути принимают участие в формировании окончательного состава желчи, поскольку слизистая оболочка отвечает за процессы всасывания и секреции воды, хлоридов, бикарбонатов и др.
Регуляция работы желчевыводящей системы координируется и контролируется вегетативной нервной системой (plexus hepaticus, симпатическим и парасимпатическим отделом) и нейрогуморальными факторами (холецистокинином, гастрином, секретином), среди которых наиболее значимым влиянием обладает холецистокинин. Умеренное раздражение блуждающего нерва вызывает координированную активность ЖП и сфинктеров, сильное раздражение — спастическое его сокращение. Повышение тонуса симпатического звена — расслабление сфинктеров и снижение тонуса ЖП. Забегая вперед, необходимо отметить, что большинство детей старшего возраста, особенно с заболеваниями верхних отделов желудочно-кишечного тракта, — парасимпатотоники, что априорно обуславливает гипертонический тип дисфункции желчевыводящей системы. В норме сфинктер Одди периодически открывается и в межпищеварительный период желчь равномерно истекает в просвет 12-перстной кишки со скоростью 4–5 капель в минуту. Самым сильным стимулятором сокращения ЖП является прием пищи. Поступление желчи в 12-перстную кишку совпадает со временем прохождения перистальтической волны через привратник. При поступлении пищи в 12-перстной кишке вырабатывается регуляторный пептид — холецистокинин, регулирующий дальнейшее сокращение ЖП. Время тонического сокращения ЖП зависит от объема и качественного состава принятой пищи — при обильной еде, особенно жирной, сокращение ЖП длится до полного опорожнения желудка. При приеме небольшого количества пищи, особенно с небольшим содержанием жиров, сокращение ЖП кратковременное. Подобную закономерность сокращения ЖП необходимо учитывать при построении функциональных проб и использовать только адекватные желчегонные завтраки. Из пищевых веществ максимальное сокращение ЖП вызывают яичные желтки — до 80%. После сокращения тонус ЖП снижается и наступает период наполнения его желчью.
Причины развития функциональных нарушений билиарного тракта. Причины функциональных нарушений, как правило, связаны с расстройством регуляции органа, функция которого нарушена. Эти изменения нервной регуляции провоцируются обычно психоэмоциональными и стрессорными факторами и обусловлены вегетативными нарушениями или органическим поражением ЦНС с последующим развитием вегетативной дисфункции. У детей первого года жизни функциональные нарушения желудочно-кишечного тракта чаще всего являются проявлением перинатальных поражений ЦНС в структуре вегето-висцерального синдрома или натальной травмы спинальных отделов нервной системы. В более старшем возрасте возрастает роль рефлекторных и нейрогуморальных нарушений при развитии хронических заболеваний желудочного кишечного тракта. К развитию моторно-тонических нарушений билиарного тракта приводят вегетативные расстройства, неврозы, психоэмоциональные нарушения, пищевая аллергия, паразитозы и хронические заболевания пищеварительной системы, нарушения режима питания, гиподинамия, курение, алкоголь и многое другое.
Терминология и классификация. В российской медицинской литературе широко употребляется и привычен термин «дискинезия желчевыводящих путей» (ДЖВП). В зарубежной медицинской практике ему соответствует понятие «дисфункциональные расстройства билиарного тракта». Существует много определений ДЖВП. Самым полным определением дискинетических расстройств билиарного тракта можно считать определение, предложенное отечественными гастроэнтерологами академиком А. Л. Гребеневым и профессором А. А. Шептулиным в 1997 г.: «ДЖВП — расстройство моторно-тонической функции желчевыводящей системы, в основе которого лежит несогласованное (чрезмерное или недостаточное) сокращение ЖП, сфинктеров Одди, Люткенса, Мирици, вследствие нарушения взаимодействия иннервационной и паракринной систем, координирующих последовательность их сокращения и расслабления». МКБ 10 выделяет две формы — дискинезия ЖП и пузырного протока (К 82,8) и спазм сфинктера Одди (К 83,4). Согласно Римскому консенсусу III (Лос-Анжелес, 2006) выделяют следующие формы дискинетических расстройств: Е1 — функциональные нарушения ЖП, Е2 — функциональное билиарное нарушение сфинктера Одди, Е3 — функциональное панкреатическое нарушение сфинктера Одди. Нарушение синхронности в работе ЖП и сфинктерного аппарата является причиной формирования клинической симптоматики.
Клинические проявления. Для больных с ДЖВП типичны жалобы на колющие боли в правом боку или подреберье после жирной, жареной пищи или при физической или эмоциональной нагрузке. Подобная симптоматика обусловлена спастическим состоянием сфинктера Одди или чрезмерными сокращениями мышечного слоя ЖП. При перерастяжении ЖП (при гипотонии или нарушенном желчеоттоке вследствие выраженного спазма сфинктеров) появляются жалобы на чувство тяжести и/или распирания в правом боку или подреберье. При употреблении жирной или жареной пищи возможно появление тошноты или рвоты.
При объективном осмотре можно отметить болезненность при пальпации в правом подреберье, положительные пузырные симптомы, в том числе и положительный frenicus-симптом справа.
Диагностика. Из исследований клинического минимума только в копрограмме можно отметить признаки нарушения желчеотделения — нейтральный жир, жирные кислоты, мыла. В биохимическом спектре крови можно отметить повышение уровня щелочной фосфатазы. По критериям Римского консенсуса при панкреатической дисфункции сфинктера Одди отмечается повышение уровня липазы и амилазы в крови. Дуоденальное зондирование сегодня редко применяется в клинической практике. Самым частым и доступным методом исследования состояния желчевыводящих путей является ультразвуковая диагностика. УЗ-исследование ЖП проводится натощак. В норме ЖП имеет округлую, овальную или грушевидную форму. Толщина стенки ЖП может колебаться в норме от 0 до 4 мм, при описании стенки важна однородность ее структуры. Просвет пузыря эхонегативен. Размеры ЖП вариабельны и мало зависят от возраста. В наших наблюдениях встречался длинник желчного пузыря, равный 7 см у новорожденного и 4 см у подростка. Средняя длина ЖП при УЗ-исследовании составляет 5–7 см, ширина 1,2–2,5 см. Необходимо помнить, что УЗ-размеры пузыря не соответствуют его истинным анатомическим размерам и категорически неправильно на основании только увеличения УЗ-размеров без проведения функционального исследования устанавливать диагноз гипомоторной дисфункции ЖП!
Частой находкой при ДЖВП на УЗИ является локация густой неоднородной желчи в просвете ЖП, что свидетельствует о ее застойных изменениях.
С момента внедрения УЗ-исследования в клиническую практику резко возросло выявление аномалий формы ЖП (перегибов).
Необходимо помнить, что большая часть выявленных перегибов являются функциональными (при исследовании в положении стоя они расправляются) и связаны с интенсивным ростом ЖП и малой емкостью его ложа. В процессе роста ребенка такие перегибы неоднократно могут появляться и исчезать и принимать порой самые причудливые формы. Ошибкой является постановка диагноза ДЖВП только на основе выявления функциональных перегибов, поскольку они редко затрудняют желчеотток, хотя их можно отнести к предрасполагающим факторам.
Функциональное исследование сократительной способности ЖП (эхохолецистографию) лучше всего проводить по методике, предложенной в НИИ педиатрии в 1987 году. Согласно этой методике размеры ЖП снимаются натощак и через каждые 15 минут после приема желчегонного завтрака в течение 90 минут. Оптимальным завтраком являются сырые желтки или ксилит (5 г/20 кг веса). Использование других завтраков (хлеб с маслом, йогурт, сметана, сыр, шоколад) вызывает или слабое, или отсроченное сокращение ЖП, что приводит к ошибочному диагнозу гипомоторной дискинезии. При нормальном сокращении ЖП его объем сокращается примерно на 50% через 30–60 минут после приема желчегонного завтрака, затем отмечается его восстановление. Контрольное определение размеров ЖП только через час после начала исследования (без промежуточных измерений) приводит опять-таки к ошибочному диагнозу гипомоторной дисфункции в силу того, что через 1 час у многих детей происходит восстановление объема (рис.), а исследователи делают вывод о снижении моторной функции ЖП.
У детей с явлениями ДЖВП на фоне хронического заболевания желудочно-кишечного тракта чаще отмечается нормокинетический или гиперкинетический вариант сокращения ЖП (рис.).
Нами было проведено изучение сократительнеой функции ЖП у детей с неврологическими отклонениями (последствиями перинатальных поражений ЦНС). Итоги исследования сократительной функции ЖП у детей с последствиями перинатальных поражений ЦНС выявили настолько индивидуальный и хаотичный кинетический профиль сокращения, что у этих пациентов невозможно было говорить о нормо- или гиперкинезе ЖП, в связи с чем не представлялось возможным сделать заключение о варианте дисфункции. Вот почему более правильно в данных случаях говорить о некоординированном сокращении ЖП, которое в свою очередь обусловлено дисфункцией вегетативной нервной системы на фоне последствий перинатальных поражений ЦНС. Сразу необходимо отметить, что суммарное сокращение объема ЖП составляло 50–95%, что исключает гипотонический вариант дисфункции.
Другие методы исследования, такие как ретроградная холангиопанкреатография, сцинтиграфия билиарного тракта, редко применяются в отечественной медицинской практике.
Лечение функциональных нарушений желчевыводящей системы. В первую очередь при лечении любого заболевания необходимо обратить внимание на оптимизацию образа жизни и нивелировать воздействие предрасполагающих и повреждающих факторов. Так, рекомендуется нормализовать длительность ночного сна, поскольку именно во сне происходит восстановление регуляторных процессов со стороны ЦНС. Физиологическая длительность ночного сна в подростковом возрасте составляет 8 часов в сутки, у младших школьников 9–10 часов. При выраженном астеническом синдроме рекомендуется дополнительный дневной сон. Достаточная ежедневная физическая активность и прогулки являются профилактическим и лечебным компонентом при ведении больных с ДЖВП. Существенное повреждающее действие на центральную нервную и вегетативную систему оказывает электромагнитное излучение, в связи с чем необходимо ограничивать время просмотра телепередач и работы за компьютером до 2–3 часов в день. Что касается фактора питания, то при патологии желчевыводящей системы рекомендуется диета № 5. Поскольку сам факт приема пищи является хорошим стимулятором поступления желчи в 12-перстную кишку, питание должно быть регулярным, необильным, 4–5 раз в день. Рекомендуется механическое и химическое щажение, пища готовится на пару либо в отварном виде. Рекомендуются: овощные и фруктовые салаты, винегреты, яйца всмятку, сыр, творог, мясо и рыба в отварном или запеченном виде, вегетарианские супы, молочные и кисломолочные продукты, соки. Разрешается добавлять растительные масла в салаты в каждый прием пищи в небольшом количестве. Исключаются блюда с высоким содержанием экстрактивных веществ (крепкие мясные, рыбные, грибные бульоны, пряности, маринады, копчености), ограничиваются тугоплавкие жиры — сало, свинина. Исключаются газированные напитки и холодные напитки и блюда (способствуют спазму желчных путей).
Медикаментозная терапия. Медикаментозное лечение при дисфункциональных заболеваниях билиарного тракта зависит от формы дисфункции и характера основного заболевания и должно быть комплексным. Учитывая большую роль нарушений вегетативной и центральной нервной систем в реализации билиарных расстройств, необходимо использовать средства, направленные на восстановление нарушенной регуляции, проводится лечение заболеваний, на фоне которых развился дискинетический процесс.
При гипертонической форме дисфункции для купирования болевого синдрома назначаются спазмолитики: Но-шпа, Папаверин гидрохлорида, Дибазол и др. Назначаются препараты в возрастных дозах, коротким курсом 3–5 дней, поскольку все они обладают системным спазмолитическим действием. В клинической практике сегодня широко используется периферический спазмолитик мебеверин (Дюспаталин). Дюспаталин назначается за 20 минут до приема пищи по 1 капсуле 2 раза в день, может применяться длительно (разрешен к применению у детей старше 12 лет). После купирования болевого синдрома проводится подбор дальнейшей терапии. Как правило, современные препараты, применяемые для коррекции дисфункции билиарного тракта, обладают сочетанным действием: мягким спазмолитическим, холеретическим и холекинетическим, гепатопротекторным, что позволяет индивидуализировать проводимую терапию. Ниже приводится характеристика некоторых рекомендуемых препаратов.
Олиметин. Растительный препарат (масло аира, мяты, оливковое, терпентинное, сера), форма выпуска — капсулы. Обладает спазмолитическим, холеретическим, противовоспалительным, мочегонным действием. Принимается по 1–2 капсулы в день до еды.
Холасас. Сгущенный водный экстракт плодов шиповника. Форма выпуска — сироп. Обладает желчегонным действием. Назначается по 1/2–1 чайной ложке до еды.
Холагол. Комбинированный препарат (куркума, крушина, оливковое масло, магния салицилат), обладает противовоспалительным и желчегонным действием. Форма выпуска — капли. Применяется по 1–5 капель на кусочек сахара или хлеба за 30 минут до еды.
Гепабене. Комбинированный препарат (дымянка аптечная, расторопша), обладает холеретическим, холекинетическим и гепатопротекторным действием. Форма выпуска — капсулы (разрешен к применению у детей старше 6 лет). Назначается по 1–2 капсулы во время еды.
Одестон. Действующее вещество — гимекромон. Обладает периферическим селективным спазмолитическим и желчегонным действием. Форма выпуска — таблетки. Принимается за 30 минут до еды.
ЛИВ-52. Комплексный препарат растительного происхождения (каперсы колючие, цикорий, паслен черный, сенна, терминалия, тысячелистник, тамарикс гальский), обладает широким спектром активности, оказывая противовоспалительное, желчегонное, гепатопротекторное и спазмолитическое действие. Форма выпуска — капли и таблетки. Разрешен к применению у детей с 2-х лет. Назначается за 10–15 минут до еды.
Хофитол. Препарат на основе артишока полевого. Обладает системным комплексным действием; гепатопротектор растительного происхождения, увеличивает отток желчи, уменьшает внутрипеченочный холестаз, обладает мягким диуретическим эффектом, снижает содержание азотистых веществ в крови, проявляет антиоксидантную активность, улучшает антитоксическую функцию печени, кроме того, уменьшает синтез холестерина гепатоцитами, нормализует внутриклеточный обмен фосфолипидов, снижает атерогенные фракции холестерина, нормализует показатели липидограммы. Разрешен к применению у детей с первых дней жизни. Имеет следующие формы выпуска: раствор (с низким объемным содержанием спирта), таблетки и раствор для инъекций в ампулах. Принимается до еды.
Галстена. Комплексный гомеопатический препарат (расторопша, одуванчик, чистотел, сульфат Na, фосфор). Обладает противовоспалительным желчегонным и гепатопротекторным действием. Форма выпуска — капли. Разрешен к применению у детей младшего возраста. Назначается за 30 минут до еды.
Хепель. Комплексный гомеопатический препарат. Обладает противовоспалительным, желчегонным и гепатопротекторным действием, нормализует процессы вегетативной регуляции желчевыводящей системы. Форма выпуска — таблетки. Назначается сублингвально за 30 минут до еды.
Нужно отметить, что рынок лекарственных препаратов, в том числе и желчегонных, пополняется ежегодно. Как уже говорилось ранее, для оптимизации лечения необходимо учитывать спектр действия препарата и особенности течения заболевания у больного. При выявлении синдрома сгущения желчи, обменных нарушений или обнаружении кристаллических изменений структуры желчи (по данным УЗИ) необходимо выбирать препарат, обладающий гепатопротекторным действием, или назначать отдельные курсы гепатопротекторной терапии. Средний курс медикаментозного лечения при билиарной дисфункции составляет 2–3 недели. Затем для закрепления эффекта можно рекомендовать фитотерапию. Выбор трав, обладающих желчегонным действием, достаточно широк: аир болотный, артишок посевной, барбарис обыкновенный, бессмертник песчаный, одуванчик лекарственный, мята перечная, сушеница топяная, кукурузные рыльца, шалфей лекарственный и др. Курс фитотерапии в среднем составляет 1 месяц, можно использовать лечебный фиточай. Хорошим дренажным действием обладают тюбажи, необходимо отметить, что тюбажи назначаются только после купирования спастического состояния сфинктеров, соответственно на втором или третьем этапе лечения. Техника проведения тюбажей (по Демьянову): утром натощак пациенту дают выпить «желчегонный завтрак», которым может быть 15–20 мл 33% теплого раствора сернокислой магнезии, или 2 яичных желтка, или теплое оливковое (кукурузное масло), или 100–200 мл 10% раствора сорбита, ксилита, теплая минеральная вода (3 мл/кг веса); затем надо уложить его на правый бок на теплую грелку на 1,5–2 часа, во время процедуры для открытия сфинктера Одди делать по 2–3 глубоких вдоха каждые 5 минут. Рекомендуется проведение 1–2 процедур в неделю, курс 8–10 процедур.
Физиотерапия. Применяются методики, направленные на нормализацию деятельности ЦНС и ВНС; фотохромотерапия или электрофорез с Са и Br по Щербаку на воротниковую зону, трансаир, КВЧ-пунктура на область проекции 7-го шейного позвонка. Местно — электрофорез с 5% раствором сернокислой магнезии, парафиновые или озокеритовые аппликации, индуктотермия на область правого подреберья, курс 8–10 процедур.
Диспансеризация. Характер и объем проводимых диспансерных мероприятий определяются структурой имеющейся патологии.
В. А. Александрова, доктор медицинских наук, профессор
С. В. Рычкова, кандидат медицинских наук, доцент
СПб МАПО, Санкт-Петербург