Диагноз вбп это что
Диагноз вбп это что
фбун «центральный нии эпидемиологии» роспотребнадзора, москва
111-й Главный государственный центр судебно-медицинских и криминалистических экспертиз Минобороны России, Москва
БУ ХМАО-Югры «Сургутская окружная клиническая больница»; ГОУ ВПО «Сургутский государственный университет ХМАО-Югры»
фбун «центральный нии эпидемиологии» роспотребнадзора, москва
ФБУН «Центральный НИИ эпидемиологии» Роспотребнадзора, отдел молекулярной диагностики и эпидемиологии
ФГУН ЦНИИ эпидемиологии Роспотребнадзора, Москва
ФБУН «Центральный НИИ эпидемиологии» Роспотребнадзора, отдел молекулярной диагностики и эпидемиологии
ФБУН Центральный НИИ эпидемиологии Роспотребнадзора, Москва
ФБУН «Центральный научно-исследовательский институт эпидемиологии» Роспотребнадзора, Москва
Аденовирусная пневмония с летальным исходом у взрослых
Журнал: Терапевтический архив. 2014;86(11): 55-59
Яцышина С. Б., Самчук В. В., Васильев В. В., Агеева М. Р., Воробьева Н. С., Савочкина Ю. А., Буланенко В. П., Шипулин Г. А., Малеев В. В. Аденовирусная пневмония с летальным исходом у взрослых. Терапевтический архив. 2014;86(11):55-59.
Yatsyshina S B, Samchuk V V, Vasil’ev V V, Ageeva M R, Vorob’eva N S, Savochkina Iu A, Bulanenko V P, Shipulin G A, Maleev V V. Adenovirus pneumonia with a fatal outcome in adults. Terapevticheskii Arkhiv. 2014;86(11):55-59.
фбун «центральный нии эпидемиологии» роспотребнадзора, москва
Резюме. Цель исследования. Ретроспективный анализ медицинской документации пациентов, скончавшихся вследствие осложнений внебольничной пневмонии (ВБП), вызванной аденовирусом 7-го серотипа. Материалы и методы. Диагноз ВБП поставлен пациентам (6 мужчин в возрасте 19-24 лет и одна женщина 49 лет) на основании клинической картины, лабораторных и рентгенологических исследований. Аденовирусная этиология пневмонии установлена методом полимеразной цепной реакции (ПЦР) с детекцией в реальном времени. В посмертном материале (легкие, головной мозг, селезенка, печень, кровь) больных обнаружена ДНК аденовирусов. На основании результатов секвенирования гена гексона аденовирусы отнесены к виду В1 серотип 7. Другие потенциальные этиологические агенты пневмонии исключены на основании результатов комплекса молекулярно-генетических исследований для обнаружения широкого спектра вирусных и бактериальных возбудителей острых инфекций дыхательных путей. Результаты. Заболевание у всех начиналось остро с повышения температуры тела до 37,8-39 °С, слабости, головной боли, боли в горле, сухого малопродуктивного кашля или насморка. Ухудшение состояния на фоне симптоматической терапии привело к госпитализации в стационар с диагнозом внебольничной пневмонии на 2-11-й день болезни. На фоне массивной антибактериальной терапии со сменой препарата от 1 до 6 раз, одновременным назначением 2-4 антибиотиков и интенсивной терапии состояние больных продолжало ухудшаться. Летальный исход наступал на 10-24-й день болезни. При патолого-анатомическом исследовании у всех больных регистрировались острый респираторный дистресс-синдром и полиорганная недостаточность. Заключение. Аденовирусная пневмония вызывает у клиницистов диагностические и терапевтические проблемы. Внедрение в клиники метода ПЦР-диагностики вирусных инфекций позволит клиницистам разработать и своевременно применять эффективную тактику ведения пациентов с аденовирусной пневмонией и предотвращать летальные исходы. Необходимо создание средств этиотропной терапии и введение специфической профилактики аденовирусной инфекции в группах риска.
фбун «центральный нии эпидемиологии» роспотребнадзора, москва
111-й Главный государственный центр судебно-медицинских и криминалистических экспертиз Минобороны России, Москва
БУ ХМАО-Югры «Сургутская окружная клиническая больница»; ГОУ ВПО «Сургутский государственный университет ХМАО-Югры»
фбун «центральный нии эпидемиологии» роспотребнадзора, москва
ФБУН «Центральный НИИ эпидемиологии» Роспотребнадзора, отдел молекулярной диагностики и эпидемиологии
ФГУН ЦНИИ эпидемиологии Роспотребнадзора, Москва
ФБУН «Центральный НИИ эпидемиологии» Роспотребнадзора, отдел молекулярной диагностики и эпидемиологии
ФБУН Центральный НИИ эпидемиологии Роспотребнадзора, Москва
ФБУН «Центральный научно-исследовательский институт эпидемиологии» Роспотребнадзора, Москва
На протяжении последних 10 лет инфекции нижних дыхательных путей остаются ведущей причиной смерти от инфекционных болезней в экономически развитых странах, и среди всех причин смерти в 2011 г. они занимали 6-е место (2,9%), следуя за ишемической болезнью сердца, инсультами, онкологическими заболеваниями органов дыхания, болезнью Альцгеймера и хронической обструктивной болезнью легких [1].
Описаны случаи выделения аденовирусов из ткани легких иммунокомпетентных взрослых при тяжелом течении пневмонии, заканчивающейся летальным исходом 5. Ретроспективное исследование в США показало, что у 2,5% из 440 детей, госпитализированных по поводу аденовирусной инфекции (АВИ) в 1990-1996 гг., развивается тяжелая пневмония, осложненная плевритом с выпотом в плевральных полостях или диссеминированной инфекцией, с летальностью 60% у детей с нормальным иммунитетом и 83% с нарушенным [8]. У онкологических больных летальность от АВИ на фоне лечения цитостатиками достигает 53% [9].
При острых инфекциях дыхательных путей, варьирующих от нетяжелых форм, ограничивающихся воспалением слизистых оболочек верхних дыхательных путей, до тяжелых поражений легких с диссеминацией во внутренние органы, чаще выделяют аденовирусы видов В, С и Е. Групповые случаи респираторной АВИ в семейных кластерах и изолированных коллективах чаще вызывают 7-й и 4-й серотипы аденовирусов, что может быть связано в первую очередь с отсутствием анамнестического иммунитета к аденовирусам этих серотипов у детей и взрослых. Сероэпидемиологические исследования в США показывают отсутствие протективного уровня антител к аденовирусам 4-го и 7-го серотипов более чем у 70% обследованных призывников [10, 11]. В контингентах военнослужащих вспышки АВИ регистрируются практически ежегодно в разных странах [10, 12, 13]. Во время вспышек респираторной инфекции, вызванной аденовирусами 4-го и 7-го серотипов, для 25% заболевших требуется госпитализация в связи с длительно сохраняющейся лихорадкой и/или с развитием пневмонии [14].
Материалы и методы
В работе предлагается ретроспективный анализ медицинской документации 7 взрослых пациентов, скончавшихся вследствие осложнений ВБП, вызванной аденовирусом 7-го серотипа. Клинический диагноз пневмонии поставлен на основании клинической картины, результатов лабораторных и рентгенологических исследований. Аденовирусная этиология пневмонии установлена методом полимеразной цепной реакции (ПЦР) с детекцией в реальном времени. Определение принадлежности аденовирусов к 7-му серотипу выполнено с помощью секвенирования гена гексона. Другие потенциальные этиологические агенты пневмонии исключены на основании результатов комплекса молекулярно-генетических исследований для обнаружения широкого спектра вирусных и бактериальных возбудителей острых инфекций дыхательных путей.
Исследование биологического материала 7 пациентов (кровь, фрагменты легких, головного мозга, селезенки, печени, почек у 6 мужчин в возрасте 19-24 лет и одной женщины 49 лет), скончавшихся от тяжелой пневмонии, с целью определения этиологии пневмонии осуществляли путем обнаружения нуклеоновых кислот потенциальных возбудителей в «Референс-центре по мониторингу за инфекциями верхних и нижних дыхательных путей» ФБУН «Центральный НИИ эпидемиологии» (ЦНИИЭ) Роспотребнадзора.
С использованием наборов реагентов производства ФБУН ЦНИИЭ Роспотребнадзора (марка «АмплиСенс») методом ПЦР с гибридизационно-флюоресцентной детекцией определяли нуклеиновые кислоты следующих вирусных возбудителей острых респираторных инфекций: вирусов гриппа А и В, возбудителей ОРВИ (респираторно-синцитиального вируса, метапневмовируса, коронавирусов, аденовирусов В, С, Е, бокавируса, риновирусов, вирусов парагриппа типа 1-4). Проводили также исследование на наличие ДНК Mycoplasma pneumoniae и Chlamydophila pneumoniae и определяли количество ДНК S. pneumoniae и Haemophilus influenzae с помощью лабораторных методик «Референс-центра». Дополнительно определяли количество ДНК S. pyogenes, S. aureus, Klebsiella pneumoniae, Pseudomonas aeruginosa, Acinetobacter baumannii, Escherichia coli методом ПЦР с гибридизационно-флюоресцентной детекцией, а также выполняли амплификацию общебактериальной ДНК (16SrДНК) с последующим секвенированием.
Идентификация серотипа аденовирусов проведена методом секвенирования фрагмента амплификации ДНК размером 462 пар нуклеотидов гена, кодирующего гексон аденовирусов. Секвенирование фрагментов при ПЦР проводили методом «cycle sequence» с набором ABI PRISM BigDye Terminator v.3.1 («Applied Biosystems», США), согласно инструкции изготовителя с использованием капиллярного автоматического секвенатора ABI-3100 PRISM Genetic analyzer («Applied Biosystems», США). Анализ последовательностей нуклеотидов выполняли с использованием блока программ DNASTAR по алгоритму CluslalW.
Всем пациентам во время пребывания в стационарах выполнялось стандартное бактериологическое исследование периферической крови, по результатам которого, роста бактериальной флоры не наблюдалось.
Посмертный материал (кровь, фрагменты легких и головного мозга) подвергали стандартному бактериологическому исследованию с целью выделения аэробных и факультативно-анаэробных микроорганизмов и грибов.
При изготовлении гистологических препаратов аутопсийного материала использовали аппарат для парафиновой проводки карусельного типа STP 120 («Микром», Германия), санный микротом НН400 («Микром», Германия). Гистологические срезы окрашивали гематоксилином и эозином и по Перлсу. Препараты исследованы методом световой микроскопии с помощью микроскопа Axioskop-40 («Карл Цейс», Германия), с использованием увеличения 20, 100, 200, 400.
Результаты
В «Референс-центр» на протяжении 2009-2014 гг. поступал биологический материал больных ВБП тяжелого течения, в том числе с летальным исходом, на исследование с целью уточнения этиологии пневмонии. У 7 больных в прижизненном (мазки из носоглотки) и/или посмертном (легкие, головной мозг, селезенка, печень, кровь) материале обнаружена ДНК аденовируса человека в концентрации не ниже 10 6 геномных эквивалентов в 1 мл исследованного материала (в ГЭ/мл). На основании результатов секвенирования обнаруженные у всех пациентов аденовирусы отнесены к виду В1 серотип 7.
Несмотря на лечение, лихорадка сохранялась, состояние больных прогрессивно ухудшалось, отмечались нарастание интоксикационного синдрома, дыхательной недостаточности и нестабильность гемодинамики. По мере развития болезни наблюдался гидроторакс в 6 случаях. На 20-й день болезни у 2 больных наблюдались носовые кровотечения. Пункцию и дренирование плевральной полости проводили 4 больным (с количеством экссудата от 600 до 2000 мл). Наряду с интенсивной патогенетической и симптоматической терапией всем пациентам в ходе лечения на 8-15-й день болезни потребовалась искусственная вентиляция легких (ИВЛ). Больные находились на лечении в стационаре от 8 до 17 дней.
Приводим характерный пример аденовирусной пневмонии (АВП) тяжелого течения с летальным исходом.
Больной, военнослужащий срочной службы 1990 года рождения, заболел остро, когда температура тела повысилась до 39 °С, появился сухой кашель, насморк. В анамнезе отмечалось наличие контакта с больными ОРЗ. Лечился самостоятельно, принимал парацетамол по 1 таблетке 3 раза в день. Через 1 нед состояние больного ухудшилось, появилась одышка, общая слабость, усиление кашля, лихорадки, в связи с чем был госпитализирован на 11-й день заболевания в пульмонологическое отделение стационара, где диагностирована ВБП верхней доли левого легкого, нетяжелого течения. Назначена антибактериальная терапия (цефтриаксон и азитромицин). Через 2 дня отмечались отрицательная динамика в виде увеличения объема и интенсивности инфильтрации верхней доли левого легкого при рентгенографии грудной клетки и выраженная лейкопения. Произведена смена антибактериальной терапии на имипенем+циластатин и моксифлоксацин и добавлена противовирусная терапия: имидазолилэтанамид пентандиовой кислоты и осельтамивир. В связи с отрицательной клинико-рентгенологической динамикой на 14-й день заболевания больной переведен в ОРИТ, где состояние расценено как тяжелое, обусловленное дыхательной недостаточностью II степени, интоксикационным синдромом на фоне левосторонней тотальной пневмонии, осложненной гидротораксом. При объективном обследовании: сознание ясное, кожные покровы бледные, акроцианоз. Температура тела 38 °С. Аускультативно: дыхание слева резко ослаблено, выслушиваются крепитирующие хрипы над всей поверхностью левого легкого. Одышка с частотой дыхания 24 в 1 мин, пульс 90 ударов в 1 мин, артериальное давление 110/70 мм рт.ст., тоны сердца приглушены.
В анализе крови отмечалась лейкопения 1,5·10 9 /л, метамиелоциты до 14%, палочкоядерный сдвиг до 41%.
При бактериологическом исследовании крови, взятой на 15-й день болезни, рост бактериальной микрофлоры не выявлен. При бактериологическом исследовании посмертного материала выделены из легких K. pneumoniae, A. baumannii, Psеudomonas aeruginosa, Enterococcus faecium, Candida glabrata; из крови: K. pneumoniae, P. aeruginosa, E. faecium; из головного мозга: A. baumannii, P. aeruginosa, E. faecium, C. qlabrata.
С помощью ПЦР в крови обнаружена ДНК A. baumannii не более 10 5 ГЭ/мл, K. pneumoniae не более 10 3 ГЭ/мл, P. aeruginosa не более 10 3 ГЭ/мл; в легком: A. baumannii не более 10 3 ГЭ/мл. При ПЦР-исследовании в посмертном материале (легкие, головной мозг, селезенка, печень, кровь) обнаружена ДНК аденовируса в концентрации не ниже 10 6 ГЭ/мл. На основании результатов секвенирования аденовирус отнесен к виду В1 серотип 7.
Обсуждение
Известно, что причинами развития инфекции могут быть как снижение эффективности защитных механизмов макроорганизма, так и массивность дозы микроорганизмов и/или их повышенная вирулентность [2]. По-видимому, в рассматриваемых случаях имелось сочетание всех факторов, поскольку заболевание в большинстве случаев происходило на фоне переохлаждения, при тесном контакте с инфицированными, что способствовало вдыханию аэрозоля возбудителя. Известно, что аденовирусы способны уклоняться от иммунной защиты, подавляя процесс представления антигенов на поверхности антиген-презентирующих клеток, нарушая механизм апоптоза инфицированных клеток, ингибируя действие интерферона и фактора некроза опухоли [15].
Обнаружение во всех исследованых образцах посмертного и прижизненного материала ДНК аденовирусов в высокой концентрации, в отсутствие клинически значимых бактериальных возбудителей пневмонии в аутопсийном материале позволяет считать установленной аденовирусную этиологию пневмонии. Обнаружение следовых количеств условно-патогенных бактерий в посмертном материале, по-видимому, следует рассматривать как трупный микробизм [16]. Гистологическая картина имеет характерные признаки АВИ легких, что служит дополнительным подтверждением установленной этиологии. При тяжелых и фатальных АВП выделяют, как правило, аденовирусы 7, 3 и 5-го серотипов [8]. В данном исследовании аденовирус 7-го серотипа, обнаруженный у всех пациентов, вызвал тяжелую пневмонию и летальный исход вследствие дыхательной недостаточности и ПОН. Представленные данные свидетельствуют, что случаи АВП не следует рассматривать как единичные или очень редкие. Вирусные возбудители инфекций дыхательных путей обнаруживаются у 10% пациентов ВБП, нуждающихся в интенсивной терапии [3]. К сожалению, этиотропные препараты против АВИ до сих пор не разработаны, и осельтамивир, который назначался пациентам, не мог дать эффекта, поскольку не предназначен для ее лечения. Создание специфических противовирусных препаратов и схем лечения АВП взрослых является крайне важной и актуальной задачей.
Вертебро-базилярная недостаточность
Общее описание
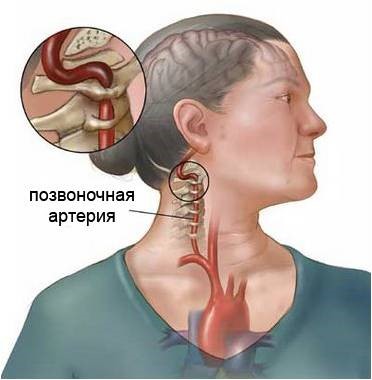
Вертебробазилярная недостаточность — это состояние, при котором возникает уменьшение кровоснабжения в системе артерий: базилярной и позвоночных. В результате этого состояния нарушается питание и функции головного мозга, в итоге возникают необратимые морфологические изменения мозгового вещества.
По данным статистической литературы люди с вертебробазилярной недостаточностью чаще всего подвержены к возникновению инсультов около 25-30% и транзиторных нарушений мозгового кровообращения в 65-70%.
Причины возникновения вертебро-базилярной недостаточности
Имеются несколько причин возникновения вертебро-базилярной недостаточности:
Симптомы
Диагностика
Лечение вертебро-базилярной недостаточности
Важное значение в лечении вертебро-базилярной недостаточности играют специалисты различных областей, а так же приверженность к лечению и обследованию самого пациента.
Основные принципы самоконтроля пациента:
При отсутствии положительного результата от немедикаментозной терапии в течение 2-3 месяцев, необходимо назначения лекарственных препаратов. Применяются различные группы препаратов: с целью гипотензивной терапии назначаются ингибиторы АПФ (эналаприл), блокаторы кальциевых каналов (фелодипин), бета-блокаторы (бисопролол, небивалол). При отсутствии лечебного эффекта назначается терапии в комбинации: ингибиторы АПФ+диуретики, бета-блокатор+диуретик.
У пациентов с сопутствующим атеросклеротическим поражением клапанов сердца и периферических артерий назначается антитромбатическая терапия: ацетилсалициловая кислота, дипиридамол, клопидогрель.
Для улучшения мозгового кровообращения применяют пирацетам, циннаризин или комбиниция этих двух препаратов – Фезам.
Недостаточность мозгового кровообращения в вертебрально-базилярном бассейне
Одной из частых причин возникновения головокружения является недостаточность мозгового кровообращения в вертебрально-базилярном бассейне (ВББ), которая может протекать в виде хронической ишемии, преходящих нарушений мозгового кровообращения или в виде инсультов.
Патогенез
Основными причинами ишемических изменений при данной патологии являются факторы, ограничивающие приток крови в вертебрально-базилярную систему или же способствующие избыточному оттоку из нее в другие сосудистые бассейны. Патогенез недостаточности мозгового кровообращения в ВББ может охватывать крайне широкий спектр изменений. Наряду с патологией сосудов вертебрально-базиллярной системы (стенозы и окклюзии) вследствие атеросклероза, большое значение имеют экстравазальные факторы. Например, возможен тромбоз позвоночной артерии, обусловленный диссекцией артерии при хлыстовой или иной травме шеи, неадекватных мануальных манипуляциях на шейном отделе позвоночника.
 |
| Аномалия Киммерли |
К числу других причин относятся также патологические извитости, врожденные нарушения развития в виде гипо- и аплазии позвоночной артерии, аномалия Киммерли. При наличии последней при повороте головы происходят перегиб и компрессия позвоночной артерии с ее возможной травматизацией.
Также значимое влияние на кровоток в вертебрально-базилярном бассейне могут оказывать такие патологические состояния, как аномалия Клиппеля-Фейля-Шпренгеля, незаращение задней дужки атланта, седловидная гиперплазия боковых масс атланта, недоразвитие суставных отростков шейных позвонков, шейные ребра, “steal”-синдром (подключично-позвоночное обкрадывание) и ряд других. Кроме того, часто возникает закупорка сосудов тромбом, сформировавшимся и мигрировавшим в бассейн позвоночной или базилярной артерии из полости сердца.
Необходимо, однако, отметить, что большинство из перечисленных факторов значимы именно для острой сосудистой катастрофы, манифестирующей головокружением, – преходящих нарушений мозгового кровообращения или инсультов. Системного головокружения (т.е., когда у человека возникает ощущение падения, перемещения в пространстве, что сопровождается тошнотой и рвотой) при хронической недостаточности мозгового кровообращения не бывает никогда, а под несистемным чаще всего маскируется тревога, депрессия, ортостатическая гипотензия, метаболические расстройства (гипо-, гипергликемия), лекарственное головокружение, нарушения внимания, зрения и пр., которые требуют адекватной диагностики и лечения.
Клинические проявления
Ядром клинической картины при преходящих нарушениях мозгового кровообращения в вертебрально-базилярном бассейне являются эпизоды головокружения, часто сопровождающиеся тошнотой, рвотой, неустойчивостью при ходьбе и стоянии, шумом, ощущением заложенности в ушах, вегетативными расстройствами в виде профузного пота, тахикардии, побледнения или же наоборот покраснения кожи лица, длительностью от нескольких минут до нескольких часов. Также могут наблюдаться нарушения слуха (преимущественно снижение) и зрения («мушки» перед глазами, «затуманивание зрения», “нечеткость картины”). Крайне драматичными для больных являются внезапные падения без потери сознания («дроп-атаки», синдром Унтерхарншайдта), представляющие собой острое нарушение кровообращения в ретикулярной формации ствола мозга и возникающие обычно при резких поворотах или запрокидывании головы.
Инсульты в вертебрально-базилярном бассейне характеризуются быстрым началом (от появления первых симптомов до их максимального развития проходит не более 5 мин, обычно менее 2 мин), а также следующей неврологической симптоматикой:
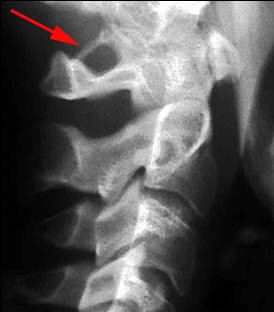
Особой формой острого нарушения мозгового кровообращения в ВББ является инсульт “лучника” (bowhunter’s stroke), связанный с механической компрессией позвоночной артерии на уровне шейного отдела позвоночника при крайнем повороте головы в сторону.
Механическая компрессия позвоночной артерии на уровне шейного отдела позвоночника,
лежащая в основе развития инсульта “лучника”.
Механизм развития такого инсульта объясняется натяжением артерии при повороте головы, сопровождающимся надрывом интимы сосуда (диссекцией) особенно у больных с патологическими изменениями артерий.
Диагностика
При диагностике недостаточности мозгового кровообращения в ВББ необходимо учитывать, что симптомы заболевания зачастую неспецифичны и могут быть следствием другой неврологической или иной патологии, что требует тщательного сбора жалоб пациента, изучения анамнеза заболевания, физикального и инструментального обследований для выявления главной причины его развития. Ведущую роль в диагностике клинически значимых изменений кровотока в вертебрально-базилярном бассейне в настоящее время играют нейровизуализационные методы исследования головного мозга (МРТ и КТ), а также ультразвуковая допплерография и дуплексное сканирование с ЦДК, позволяющие неинвазивно и сравнительно дешево оценить структуру и проходимость сосудистого русла.
Важно отметить, что дифференциальная диагностика между головокружением, вызванным поражением мозжечка и/или ствола головного мозга (центрального) и возникающим при нарушении функции вестибулярного аппарата или вестибулярного нерва (периферического), не всегда проста. С одной стороны очень часто за инсульт принимаются такие состояния как доброкачественное пароксизмальное позиционное головокружение, в то же самое время иногда пациенты с острой сосудистой недостаточностью в ВББ ошибочно проходят лечение по поводу “шейного остеохондроза c вестибулопатическим синдромом” у мануальных терапевтов и остеопатов с развитием соответствующих осложнений.
Лечение
В случае остро возникшего неврологического дефицита (альтернирующих синдромов, мозжечковой недостаточности, «негативных» скотом и т. д.) пациент должен быть в экстренном порядке госпитализирован в региональный сосудистый центр или неврологическое отделение для исключения инсульта в ВББ. При его подтверждении лечение производится согласно актуальным в настоящее время руководствам и рекомендациям.
При головокружении на фоне хронической недостаточности мозгового кровообращения в ВББ основное внимание уделяется препаратам, улучшающим кровообращение головного мозга за счет вазодилатирующего и реопозитивного действия (винпоцетин, циннаризин, бетагистин и др.). Большое значение имеет адекватная коррекция артериального давления, профилактика тромбообразования при различных нарушениях сердечного ритма.
Новые рекомендации по ведению взрослых пациентов с внебольничной пневмонией
Диагностика и лечение внебольничной пневмонии (ВБП) остается одной из актуальных проблем современной терапии. В желании оптимизировать перечень диагностических исследований и подходы к антибактериальной терапии ВБП с начала 90-х годов стали создаваться и активно популяризироваться многочисленные согласительные рекомендации по ведению пациентов с ВБП – Канадского общества инфекционных болезней – КОИБ (1993) [1], Американского торакального общества (1993) [2], Британского торакального общества (1993) [3], Американского общества инфекционных болезней – АОИБ (1998) [4], Европейской рабочей группы по изучению внебольничной пневмонии (1998) [5] и др.
Поначалу подобные рекомендации вызвали оживленные дискуссии о роли и месте самих рекомендаций в практической деятельности врача. Однако со временем споры уступили место убежденности в том, что приверженность рекомендациям минимизирует стоимость лечения, сокращает сроки госпитального лечения и сопровождается снижением летальности.
Очевидно, что подобные рекомендации являются лишь отправной точкой, оставляя известную свободу действий практическому врачу, которую предлагалось понимать лишь как разумную инициативу, основывающуюся на результатах современных, хорошо организованных контролируемых исследований. В этом контексте особый интерес представляют недавно опубликованные рекомендации АОИБ (2000) [6] и КОИБ/Канадского торакального общества – КОИБ/КТО (2000) [7], обосновывающие тактику ведения ВБП у взрослых иммунокомпетентных больных. На краткой характеристике этих рекомендаций мы и остановимся. Если попытаться выделить два ключевых вопроса, обсуждаемых на страницах цитируемых рекомендаций, то это – «Где лечить пациента?» и «Как лечить пациента?».
Принципиально важным признается разделение пациентов на амбулаторных, то есть тех, которых следует лечить в амбулаторно-поликлинических условиях, и стационарных, то есть тех, которые в силу тяжести основного заболевания или социальных условий требуют госпитализации. Сообразно этому разделению разнятся объем диагностических исследований, а с учетом своеобразия прогнозируемой этиологии «легкой/среднетяжелой» и «тяжелой» пневмонии – и тактика антимикробной химиотерапии.
Ответ на первый вопрос «Где лечить пациента?» американские и канадские эксперты находят в исследовании M.J. Fine et al.,1,2 изучавших факторы риска возможного летального исхода с суммарной балльной оценкой таких параметров, как возраст, результаты лабораторных анализов, данные физического обследования, наличие сопутствующих заболеваний.
В этом исследовании ретроспективно был дан анализ более 38 000 случаев ВБП. Пациентов с пневмонией, развившейся на фоне иммунодефицитного состояния, в это исследование не включали. В соответствии с меньшей или большей вероятностью смертельного исхода были выделены 5 классов риска пациентов с ВБП. Авторы пришли к выводу, что пациенты, соответствующие I–II классам риска, то есть характеризующиеся минимальной вероятностью летального исхода, могут лечиться в амбулаторных условиях. Пациенты, входящие в III класс риска, нуждаются в непродолжительном госпитальном лечении. Те же, у кого суммарная балльная оценка соответствует IV и V классам риска, безусловно, требуют госпитализации.
Прогностические критерии M.J. Fine et al., к сожалению, оставляют без внимания ряд важных аспектов, в частности социальный (возможность адекватной терапии и ухода в домашних условиях) и медицинский (наличие сопутствующих заболеваний). Между тем значительное число пациентов с ВБП оказывается в стационаре именно в связи с обострением клинических проявлений сопутствующей патологии (25–50% от числа всех госпитализируемых).
Авторы рекомендаций учитывают, что категории риска летальности при ВБП не разрабатывались специально как инструмент для ведения пациентов. Поэтому они могут быть использованы для решения вопроса о госпитализации пациентов, поступающих в приемное отделение, поскольку для расчета класса риска требуется определение таких лабораторных показателей, как рН и насыщение кислородом артериальной крови, содержание азота мочевины, натрия и др. Последнее обстоятельство существенно ограничивает возможность использования классов риска в отечественных стационарах ввиду часто неудовлетворительного уровня возможностей лабораторной службы.
В обеих рекомендациях объем и направления обследования больного основываются на тяжести течения пневмонии и соответственно месте лечения – на дому или в стационаре. Клиническое обследование позволяет выделить факторы риска, детали эпидемиологического анамнеза и оценить исходное состояние пациента. Вместе с тем подчеркивается, что значение клинического обследования в диагностике пневмонии и тем более в этиологической диагностике ограниченно.
Рентгенография органов грудной полости. Американские и канадские эксперты признают необходимость рентгенографии органов грудной полости в заднепередней и боковой проекциях, хотя и оговаривают ситуации, где это может оказаться невыполнимым. В идеале всем пациентам (амбулаторным, стационарным) с подозрением на наличие ВБП должно проводиться рентгенологическое исследование, помогающее не только обнаружить пневмоническую инфильтрацию, но и оценить распространенность процесса, выявить возможные предрасполагающие факторы – бронхогенную карциному, бронхоэктазию и др.
В канадском руководстве привлекает внимание анализ материалов, касающихся точности интерпретации рентгенограмм, расхождений между заключениями рентгенологов в оценках снимков. Авторы приводят данные о том, что чувствительность выявления легочных инфильтратов в заключениях рентгенологов колеблется от 56 до 87%. Однако их обучение способствует повышению точности оценок. Компьютерная томография обладает в 2 раза более высокой чувствительностью при выявлении инфильтратов нижней и верхней долей. Однако пока не установлено, как это влияет на результаты терапии ВБП.
Бактериоскопия мокроты, микробиологическое исследование мокроты/крови. Авторы обеих рекомендаций согласованно подходят к трактованию роли и места микробиологических исследований у больных пневмонией. Пациентам, которым показана госпитализация, необходимо проведение микробиологического исследования с изучением культур, выделенных из мокроты, получаемой при глубоком откашливании, и из крови. Взятие образцов мокроты и крови должно предшествовать началу антибактериальной терапии. Однако затруднения в полноценном микробиологическом исследовании не должны задерживать введение антибиотика.
У госпитализированного пациента необходимо взять 2 образца венозной крови из разных вен с интервалом в 10 мин и более. Образцы мокроты, взятые после глубокого откашливания, должны быть быстро, в течение 1–2 ч, переданы в лабораторию. Обязательно проводится бактериоскопия окрашенных по Граму мазка и культуры, выделенной при посеве мокроты.
Признавая ограниченную диагностическую ценность бактериоскопии мокроты, эксперты тем не менее рекомендуют этот относительно простой и недорогой метод исследования в качестве ориентира антибактериальной терапии. Посев мокроты производится лишь в тех случаях, когда полученные образцы удовлетворяют известным цитологическим критериям: более 25 полиморфно-ядерных лейкоцитов и менее 10 эпителиальных клеток (рекомендации АОИБ) или менее 25 эпителиальных клеток (рекомендации КОИБ/КТО) в поле зрения при малом увеличении. Только посев ее в целях выделения представителей родов Legionella и Mycobacteria, целесообразность которого диктуется конкретной клинической ситуацией, не требует соблюдения указанных цитологических критериев.
В целом бактериологическое исследование мокроты имеет низкую чувствительность и специфичность в большинстве лабораторий, что связано с рядом причин. Даже у пациентов с пневмококковой пневмонией, которая сопровождается бактериемией, Streptococcus pneumoniae удается изолировать из мокроты только в 40–50% случаев.
При ВБП, не требующей госпитализации больных, только в руководстве АОИБ рекомендуются бактериоскопия и выделение культуры из мокроты.
Серологическая диагностика. Серологическая диагностика инфекций, вызванных Mycoplasma pneumoniae, Chlamydia pneumoniae и бактериями рода Legionella, не рассматривается в ряду обязательных методов исследования, поскольку с учетом повторного взятия сыворотки крови в острый период болезни и в период реконвалесценции, через несколько недель от начала заболевания – это не клинический, а эпидемиологический уровень диагностики.
Определение антигенов. Американские и канадские эксперты единодушно рекомендуют использование теста с определением антигена Legionella pneumophila (1-й серотип) в моче при тяжелом течении ВБП. Как перспективный дополнительный метод рассматривается определение антигена S.pneumoniae в моче. Однако имеющихся данных недостаточно, чтобы дать однозначные рекомендации.
Полимеразная цепная реакция (ПЦР). Этот метод развивается весьма быстро, и в свете обсуждаемой проблемы представляется перспективным для диагностики таких возбудителей, как C.pneumoniaeи M.pneumoniae. Однако место ПЦР еще не определено и она не может быть рекомендована для широкой клинической практики.
Инвазивные методы диагностики. Фибробронхоскопия с количественной оценкой микробной обсемененности полученного материала («защищенная» браш-биопсия, бронхоальвеолярный лаваж) или другие методы инвазивной диагностики (транстрахеальная аспирация, трансторакальная биопсия и др.) резервируются для таких случаев, как пневмония у иммуносупрессивных больных, подозрение на туберкулез легких при отсутствии продуктивного кашля, обструктивный пневмонит на почве рака легкого, аспирированного инородного тела бронха и т. д.
Эксперты АОИБ и КОИБ/ КТО единодушны в том, что получить данные об этиологии ВБП, основывающиеся на доказательствах, весьма сложно. Безусловным свидетельством причинной роли микроорганизма в развитии пневмонии является его выделение из легочной ткани. Однако в повседневных клинических условиях подобный диагностический подход неприемлем. В связи с этим клиницисту приходится доверяться результатам микробиологических исследований крови (но они оказываются положительными в 6–10% случаев), плевральной жидкости (лишь при достаточном количестве плеврального экссудата – толщина слоя свободносмещаемой жидкости на латерограмме больше 1 см), мокроты (здесь необходимо учитывать возможную контаминацию бронхиального секрета при его прохождении через ротоглотку) или иммуносерологическим тестам (являющихся скорее не клиническим, а эпидемиологическим уровнем диагностики), а также анамнестическим и эпидемиологическим данным.
Согласно данной рубрикации в абсолютном большинстве исследований этиологический диагноз ВБП устанавливался на уровне «вероятного» или «возможного». Отсюда чрезвычайно сложно оценивать их результаты (использование различных диагностических подходов или, напротив, недоступность ряда из них в более ранних исследованиях, например, в отношении хламидий).
В этом контексте показательны результаты мета-анализа M.J. Fine et al.3 (на него ссылаются эксперты КОИБ/КТО), включавшего 33 148 пациентов. Наиболее частыми возбудителями заболеваний оказались S.pneumoniae (13,3%) и H.influenzae (2,5%); далее – M.pneumoniae (1,5%), смешанная инфекция (0,91%), Сoxiella burnetii (0,5%) и S.aureus (0,47%). Примечательно, что, по результатам представленного мета-анализа, в абсолютном большинстве случаев этиология ВБП не была установлена.
Сходной точки зрения придерживаются и эксперты АОИБ, указывающие на то, что этиологию заболевания не удается установить в 40–60% случаев, а в 2–5% выделяются 2 и более возбудителей. При этом наиболее важным возбудителем ВБП остается S.рneumoniae. По крайней мере 2/3 случаев ВБП с вторичной бактериемией вызываются этим микроорганизмом.
В ряду других, реже встречающихся возбудителей, фигурируют H.influenzae (в большинстве своем нетипируемые штаммы), M.pneumoniae, C.pneumoniae, S.aureus, M.catarrhalis, K.pneumoniae и другие грамотрицательные бактерии, Legionella spp., вирусы. Частота отдельных возбудителей рассматривается с учетом особенностей конкретной эпидемиологической ситуации – Chlamydophila psittaci (пситтакоз), Coxiella burnetii (Ку лихорадка), Francisella tularensis (туляремия) и др.
Для эмпирической химиотерапии чрезвычайно актуальными представляются данные об этиологии нетяжелой (то есть легкой/среднетяжелой) и тяжелой ВБП. Этот вопрос более подробно освещен на страницах рекомендаций КОИБ/КТО. Исходя из того, что более 80% пациентов с ВБП лечится в амбулаторных условиях, то есть с формальной точки зрения речь идет о нетяжелой пневмонии, канадские эксперты указывают на недостаточную изученность этиологии заболевания у этих больных. Они ссылаются на результаты 4 хорошо организованных проспективных исследований4, согласно которым наиболее частыми возбудителями легкой/среднетяжелой ВП являлись M. pneumoniae (17,4–37,0%), S.pneumoniae (9–11%), C.pneumoniae (5,3–10,7%) и H.influenzae (2–12%), а частота пневмонии неустановленной этиологии составляла от 41 до 55%. Здесь необходимо подчеркнуть, что у большинства обследованных пациентов мокрота не исследовалась вовсе.
Что же касается этиологии ВБП, требующей госпитализации, то есть с формальной точки зрения являющейся тяжелой, то этому вопросу посвящено несравненно большее число исследований. В настоящее время не вызывает сомнений уникальный статус пневмококка как возбудителя №1 «стационарной» ВБП, хотя объективно частота его выделения у данной категории пациентов с годами уменьшается. Весьма показательны сопоставления (в хронологическом аспекте) частоты выделения S.pneumoniae у пациентов, госпитализированных по поводу ВБП в госпиталь Johns Hopkins (Балтимор, США). В 1965–1966 гг. она составляла 62%, в 1971–1972 гг. – 42%, в 1979–1980 гг. – 34%, а в середине 90-х годов – 15,1%. Подтверждением доминирующего положения S.pneumoniae в этиологической структуре ВБП у больных, нуждающихся в госпитализации, является и тот факт, что пневмококк оказывается самым частым возбудителем пневмонии, осложненной вторичной бактериемией, – до 60%.
В ряду других потенциальных возбудителей «стационарной» ВБП фигурируют С.pneumoniae (3,4–43,0%), H.influenzae (4,5–9,5%), L.pneumophila (2–6%). Аэробные грамотрицательные бациллы, прежде всего Escherichia coli и Klebsiella pneumoniae, – относительно редко встречающиеся возбудители ВБП, требующей госпитализации. Но их этиологическое значение возрастает у тяжелобольных, нуждающихся в помещении в отделение интенсивной терапии (ОИТ) – 6,3–11,0%. Менее вероятны в качестве возбудителя тяжелой ВБП M.pneumoniae и M.catarrhalis.
Несмотря на проведение более интенсивного обследования (транстрахеальная аспирация, бронхоальвеолярный лаваж или «защищенная» браш-биопсия с количественной оценкой микробной обсемененности, трансторакальная аспирация), этиологию тяжелой ВБП у больных, госпитализированных в ОИТ, удается установить примерно в 60% случаев.
И хотя в принципе любой из пневмотропных возбудителей может вызывать жизнеугрожающую пневмонию, чаще всего наряду с пневмококковой диагностируются легионеллезная и стафилококковая инфекции, выделяются гемофильная палочка или грамотрицательные аэробные энтеробактерии.
Антибактериальная терапия
Переходя к рассмотрению вопросов антимикробной химиотерапии ВБП, обсуждаемым на страницах североамериканских рекомендаций, необходимо прежде всего подчеркнуть единодушие экспертов в необходимости начинать без промедления лечение после установления диагноза заболевания (после рентгенографии органов грудной полости и бактериоскопии окрашенного по Граму мазка мокроты). Для пациентов с ВБП, нуждающихся в госпитализации, этот тезис еще более актуален.
Признается абсолютно неприемлемым у тяжелобольных отказ от срочного назначения антибиотиков в ожидании результатов бактериоскопии и посева мокроты. Аргументируя это положение, эксперты ссылаются на результаты исследования T.P. Meehan et al.5, показавших, что задержка на 8 ч и более с началом введения первой дозы антибиотика обусловливает рост летальности.
Выбор того или иного направления антибактериальной терапии в рекомендациях основывается главным образом на имеющемся клиническом опыте и данных микробиологической активности препаратов в отношении ведущих возбудителей ВБП. Особое значение приобретают локальные данные о распространенности антибиотикорезистентных штаммов респираторных патогенов, прежде всего пенициллинорезистентных штаммов S.pneumoniae. Последнее объясняется тем обстоятельством, что пенициллинорезистентность является своего рода лакмусовой бумагой мультирезистентности пневмококка.
Из практических соображений в рекомендациях АОИБ и КОИБ/КТО выделяются антибактериальная терапия ВБП известной этиологии и эмпирическая терапия (при неизвестной этиологии заболевания).
Признавая тот факт, что в реальных условиях антибактериальная терапия практически всегда будет эмпирической, по крайней мере в первые дни болезни, эксперты рассматривают антибиотики выбора для лечения ВБП известной этиологии, что с методической точки зрения представляется целесообразным. Что же касается эмпирической терапии, то она должна быть ориентирована на наиболее вероятные возбудители заболевания с учетом знания локальной эпидемиологии резистентности.
В тех случаях, когда антибиотик назначается эмпирически, последующие результаты микробиологического исследования и определения чувствительности выделенного возбудителя могут обосновать изменение тактики лечения, но только в «кооперации» с клиническими данными.
Антибактериальная терапия ВБП известной этиологии. Средства выбора для лечения ВБП известной этиологии, рекомендуемые экспертами АОИБ и КОИБ/КТО.
Эмпирическая антибактериальная терапия ВБП. Выбор эмпирической антибактериальной терапии, когда результаты бактериоскопии и посева недоступны или отсутствуют, основывается на учете таких факторов, как степень тяжести заболевания, возраст пациента, непереносимость или нежелательное действие антибиотиков, особенности клинического течения, сопутствующие заболевания и медикаментозная терапия, эпидемиологический анамнез, стоимость препарата.
Принципиальным, по мнению и американских, и канадских экспертов, является обсуждение рациональной эмпирической антибактериальной терапии в зависимости от места лечения – в амбулаторных условиях или в стационаре. При лечении больных нетяжелой (легкой/среднетяжелой) ВБП, не требующей госпитализации (суммарная оценка по прогностической шкале M.J. Fine et al. менее 90 баллов), американские эксперты отдают предпочтение макролидам – эритромицину, кларитромицину или азитромицину (последние два антибиотика имеют преимущество при подозрении на H.influenzae-инфекцию), доксициклину или «респираторным» фторхинолонам (ФХ) с повышенной антипневмококковой активностью (левофлоксацин, моксифлоксацин, гатифлоксацин и др.).
В качестве альтернативного направления терапии рекомендуется назначение амоксициллина/клавуланата или цефалоспоринов II поколения (цефуроксим, цефподоксим, цефпрозил). Эти антибиотики обладают высокой активностью против S.pneumoniae и H.influenzae, но не воздействуют на атипичные возбудители. В рекомендациях АОИБ указывается также на предпочтительность назначения макролидов или доксициклина пациентам моложе 50 лет без сопутствующих заболеваний и «респираторных» ФХ с повышенной антипневмококковой активностью – больным старше 50 лет или при наличии сопутствующих заболеваний.
Сходной точки зрения придерживаются и канадские эксперты. В качестве антибиотиков выбора у пациентов с нетяжелой пневмонией (без влияния модифицирующих факторов) рассматриваются макролиды (эритромицин, азитромицин или кларитромицин), а альтернативных – доксициклин.
У пациентов с нетяжелой пневмонией, развившейся на фоне сопутствующей хронической обструктивной болезни легких (ХОБЛ), но не принимавших в течение последних 3 мес антибиотики или системные глюкокортикоиды, преимущество отдается «новым» макролидам – азитромицину или кларитромицину, а в качестве альтернативы – назначение доксициклина.
В тех же случаях, когда пневмония развивается на фоне сопутствующей ХОБЛ, но пациенты принимали в последние 3 мес антибиотики или системные глюкокортикоиды, рекомендуется назначать «респираторные» ФХ (левофлоксацин, гатифлоксацин или моксифлоксацин), а в качестве альтернативной терапии – амоксициллин/клавуланат + макролиды или цефалоспорины II поколения + макролиды.
При подозрении на макроаспирацию, когда становится реальным этиологическое значение анаэробов ротоглотки, в качестве терапии выбора рекомендуются амоксициллин/клавуланат ± макролиды, а альтернативной «респираторные» ФХ (например, левофлоксацин) + клиндамицин или метронидазол.
Обсуждая вопросы эмпирической антибактериальной терапии ВБП, требующей госпитализации (суммарная оценка по прогностической шкале M.J. Fine et al. больше 90 баллов), североамериканские эксперты считают необходимым выделить соответствующие направления лечения пациентов, находящихся в отделениях общего профиля, и пациентов, госпитализированных в ОИТ.
Так, говоря об антимикробной химиотерапии ВБП в отделениях общего профиля, в рекомендациях АОИБ признаются равноположенными цефалоспорины III поколения (цефотаксим или цефтриаксон) в комбинациии с макролидами или b-лактамы/ингибиторы b-лактамаз (ампициллин/сульбактам, пиперациллин/тазобактам) в комбинации с макролидами, или монотерапия «респираторными» ФХ. В канадских же рекомендациях при лечении больных ВБП, находящихся в отделении общего профиля, преимущество отдается «респираторным» ФХ, а в качестве их приемлемой альтернативы указываются цефалоспорины II (цефуроксим), III (цефотаксим или цефтриаксон) или IV (цефепим) поколения в комбинации с макролидами.
Что же касается эмпирической антибактериальной терапии тяжелой ВБП в ОИТ, то здесь взгляды также совпадают. В обеих рекомендациях указывается на предпочтительность назначения цефалоспоринов III поколения (цефотаксим или цефтриаксон) или b-лактамаз в комбинации с «респираторными» ФХ или макролидами. При подозрении на Pseudomonas aeruginosa-инфекцию рекомендуются антисинегнойные ФХ (ципрофлоксацин) в комбинации с антисинегнойными b-лактамами (например, цефтазидим, пиперациллин/тазобактам, имипенем или меропенем) или аминогликозидами (гентамицин, тобрамицин или амикацин).
В качестве альтернативной схемы комбинированной антибактериальной терапии тяжелой ВБП, вероятно связываемой с синегнойной инфекцией, эксперты КОИБ/КТО предлагают «тройную» схему: антисинегнойные b-лактамы + аминогликозиды + макролиды.
Отдельно следует отметить роль ФХ в антибактериальной терапии ВБП. В настоящее время является очевидным, что новые ФХ являются приемлемой альтернативой макролидам, амоксициллин/клавуланату, пероральным цефалоспоринам. Возможность использования ступенчатой терапии и приема один раз в сутки являются несомненными достоинствами данной группы препаратов. В то же время характерные для некоторых ФХ серьезные нежелательные реакции являются их существенным недостатком.