Диагноз впс что это
Врожденные пороки сердца (ВПС)
Автор: врач, научный директор АО «Видаль Рус», Жучкова Т. В., t.zhutchkova@vidal.ru
Что такое врожденные пороки сердца (ВПС)?
Врожденные пороки сердца – это возникшие внутриутробно (до рождения ребенка) анатомические дефекты сердца, его клапанного аппарата или его сосудов. Эти дефекты могут встречаться изолированно или в сочетании друг с другом.
Врожденный порок сердца может проявляться сразу после рождения ребенка или протекать скрыто. Врожденные пороки сердца встречаются с частотой 6-8 случаев на каждую тысячу родов, что составляет 30% от всех пороков развития. Они занимают первое место по смертности новорожденных и детей первого года жизни. После первого года жизни смертность резко снижается, и в период от 1 года до 15 лет погибают не более 5% детей. Понятно, что это большая и серьезная проблема.
Лечение врожденных сердечных аномалий возможно только хирургическим путем. Благодаря успехам кардиохирургии стали возможны сложные реконструктивные операции при ранее неоперабельных ВПС. В этих условиях основной задачей в организации помощи детям с ВПС является своевременная диагностика и оказание квалифицированной помощи в хирургической клинике.
Сердце – это, как бы внутренний насос, состоящий из мышц, который постоянно перекачивает кровь по сложной сети сосудов в нашем организме. Сердце состоит из четырех камер. Две верхних называют предсердиями, а две нижних камеры – желудочками. Кровь последовательно поступает из предсердий в желудочки, а затем в магистральные артерии благодаря четырем сердечным клапанам. Клапаны открываются и закрываются, пропуская кровь только в одном направлении. Поэтому, правильная и надежная работа сердца обусловлена правильным строением.
Причины возникновения врожденных пороков сердца
В небольшой части случаев врожденные пороки имеют генетическую природу, основными же причинами их развития считают внешние воздействия на формирование организма ребенка преимущественно в первом триместре беременности (вирусные, напр., краснуха, и другие заболевания матери, алкоголизм, наркомания, применение некоторых лекарственных средств, воздействие ионизирующего излучения – радиации и др.).
Одним из немаловажных факторов является также здоровье отца.
Выделяют также факторы риска рождения ребенка с ВПС. К ним относятся: возраст матери, эндокринные заболевания супругов, токсикоз и угроза прерывания I триместра беременности, мертворожденные в анамнезе, наличие детей с врожденными пороками развития у ближайших родственников. Количественно оценить риск рождения ребенка с ВПС в семье может только генетик, но дать предварительный прогноз и направить родителей на медико-биологическую консультацию может каждый врач.
Проявления врожденных пороков сердца
Существует более 100 различных врожденных пороков сердца. Классификаций их очень много, последняя классификация, использующаяся в России, соответствует Международной классификации болезней. Часто используется разделение пороков на синие, сопровождающиеся синюшностью кожи, и белые, при которых кожные покровы бледной окраски. К порокам синего типа относится тетрада Фалло, транспозиция магистральных сосудов, атрезия легочной артерии, к порокам белого типа – дефект межпредсердной перегородки, дефект межжелудочковой перегородки и другие.
Чем раньше выявлен врожденный порок сердца, тем больше надежды на своевременное его лечение. Врач может заподозрить наличие у ребенка порока сердца по нескольким признакам:
Ребенок при рождении или вскоре после рождения имеет голубой или синюшный цвет кожи, губ, ушных раковин. Или синюшность появляется при кормлении грудью, крике малыша. При белых пороках сердца может возникнуть побледнение кожи и похолодание конечностей.
Врач при прослушивании сердца выявляет шумы. Шум у ребенка не обязательный признак порока сердца, однако, он заставляет подробнее обследовать сердце.
У ребенка обнаруживают признаки сердечной недостаточности. Обычно это очень неблагоприятная ситуация.
Обнаруживаются изменения на электрокардиограмме, рентгеновских снимках, при эхокардиографическом исследовании.
Даже имея врожденный порок сердца, некоторое время после рождения ребёнок может выглядеть внешне вполне здоровым в течение первых десяти лет жизни. Однако в дальнейшем порок сердца начинает проявлять себя: ребенок отстает в физическом развитии, появляется одышка при физических нагрузках, бледность или даже синюшность кожи. Для установки истинного диагноза необходимо комплексное обследование сердца с применением современного высокотехнологичного дорогостоящего оборудования.
Осложнения
Врожденные пороки могут осложняться сердечной недостаточностью, бактериальным эндокардитом, ранними затяжными пневмониями на фоне застоя в малом круге кровообращения, высокой легочной гипертензией, синкопэ (кратковременная потеря сознания), стенокардитическим синдромом и инфарктом миокарда (наиболее характерны для стенозов аорты, аномального отхождения левой коронарной артерии), одышечно-цианотическими приступами.
Профилактика
Так как причины возникновения врождённых пороков сердца до сих пор мало изучены, сложно определить необходимые профилактические мероприятия, которые гарантировали бы предотвращение развития врождённых пороков сердца. Однако забота родителей о своем здоровье может значительно снизить риск появления врожденных заболеваний у ребенка.
Прогноз
При раннем выявлении и возможности радикального лечения прогноз относительно благоприятный. При отсутствии такой возможности — сомнительный или неблагоприятный.
Что может сделать Ваш врач?
Лечение ВПС принципиально можно поделить на хирургическое (в большинстве случаев оно единственное является радикальным) и терапевтическое (чаще является вспомогательным).
Чаще всего вопрос о хирургическом лечении ставиться еще до рождения ребенка, если это касается «синих пороков». Поэтому в таких случаях роды должны протекать в роддомах при кардиохирургических больницах.
Терапевтическое лечение необходимо, если сроки операции можно перенести на более поздний срок.
Если вопрос касается «бледных пороков», то лечение будет зависеть от того, как будет себя вести порок по мере роста ребенка. Скорее всего, все лечение будет терапевтическим.
Что можете сделать Вы?
Нужно предельно внимательно отнестись к своему здоровью и здоровью своего будущего ребенка. Прийти обдуманно к вопросу о продолжение рода.
Если Вы знаете, что в вашей семье или семье супруга/супруги есть родственники с пороками сердца, то есть вероятность того, что может родиться ребенок с пороком сердца.
Для того, чтобы не упустить такие моменты, беременной необходимо предупредить своего доктора об этом, проходить все УЗИ во время беременности.
Врожденные пороки сердца
Общее описание
Врожденные пороки сердца (пороки сердца) – аномальное строение камер сердца, крупных сосудов или клапанов (нередки и сочетания) вследствие генетической предрасположенности, нарушений внутриутробного развития, инфекционных, аутоиммунных, метаболических и других заболеваний, травм, полученных матерью во время беременности.
Поражения клапанов могут быть врожденными (из-за нарушений внутриутробного развития) и приобретенными, то есть возникающими в течение жизни под воздействием заболеваний, инфекций или травм. В большинстве случаев, сложные врожденные пороки требуют хирургической коррекции как у детей, так и взрослых.
Какие существуют врожденные пороки сердца
Причина возникновения порока сердца
Обычно, это сообщение, играющее важную роль при внутриутробном развитии, закрывается при рождении ребенка. Однако в ряде случаев данное закрытие не происходит, и у ребенка часть крови из левого предсердия попадает в правое, вызывая перегрузку объемов правого желудочка.
Какие бывают последствия
Если деффект большой, то со временем возникает сердечная недостаточность.
Диагностика и лечение порока сердца
Своевременно распознать и устранить деффект могут кардиохирурги. В большинстве случаев, закрывают деффект рентгенохирурги с использованием катетерной техники, не прибегая к разрезу.
Клапанный аппарат сердца состоит из четырех клапанов: митрального (двустворчатого), трикуспидального (трехстворчатого), аортального и клапана легочной артерии. От слаженной и правильной работы этих структур зависит работа сердца.
Существует два основных типа поражения клапана: недостаточность и стеноз.
При недостаточности створки клапана смыкаются не до конца, оставляя щель, через которую кровь забрасывается в противоположном нормальному направлении. А при стенозе створки раскрываются не полностью, препятствуя нормальному току крови. Изолированные поражения клапанов сердца относительно редки, очень часто они наблюдаются при других врожденных пороках сердца. Например, двухсворчатый акортальный клапан, нередко обнаруживают у людей с открытым артериальным протоком. При этом пороке часть крови (богатой килородом) через незакрытый после рождения ребенка проток из аорты попадаеет в легочную артерию, вызывывая перегрузку правых отделов сердца. У детей и подростков такое аномальное сообщение чаще всего устранается также без хирургического вмешательства, установкой «заглушки» через катетр.
В грудном сегменте аорта прикрепляется к задней стенке, ближе к позвоночнику. В этом месте порой аорта значително сужена, внутренние органы не получают достаточного количества артериальной крови. Раньше это состояние, называемое коарктацией аорты, устранялось только хирургическим путем. Но сегодня, в большинстве случаев, сужение при корактации аорты устраняют баллонной диллятацией и установкой каркаса-стента. Следует подчеркнуть, что если стеноз клапана является изолированным поражением, то это часто устранается баллонным расширением, минимально травматичным путем.
Как проявляются заболевания клапанов сердца
Чаще всего жалобы пациентов неспецифичны: одышка, учащенный пульс, аритмия, быстрая утомляемость, синюшность, головокружение.
Выраженность и характер симптомов зависят от расположения пораженного клапана. При пороках клапанов левой половины сердца (митральный и аортальный) в первую очередь страдают легкие, т.к. в их сосудах застаивается кровь, что проявляется одышкой. Так же возникают признаки недостаточного кровоснабжения всех органов и систем, в первую очередь, головного мозга и самого сердца. Возникает головокружение, обмороки, стенокардия. При нарушении работы клапанов правой половины сердца (трикуспидальный и клапан легочной артерии), происходит застой крови в сосудах большого круга кровообращения, т.е. страдают все органы, кроме легких. Развиваются отеки голеней и стоп, асцит (жидкость в брюшной полости), увеличение печени и т.д (УВЕЛИЧИВАЕТСЯ ПЕЧЕНЬ И Т.Д.).
Пороки клапанов сердца опасны своими осложнениями и влиянием на организм, поэтому главная профилактика патологических состояний – это регулярные обследования и лечение заболеваний, ведущих к формированию клапанных дефектов.
Объем обследования определяет врач. В перечень возможных диагностических процедур входят:
Почему стоит пройти обследование в ФНКЦ ФМБА
Специалисты кардиохирургического отделения ФНКЦ ФМБА успешно применяют передовые методы лечения заболеваний клапанов сердца у взрослых (старше 18 лет). В нашей клинике проводятся уникальные операции с минимальной инвазией, а также качественная диагностика различных форм аритмии, ишемической болезни сердца и других сердечно-сосудистых заболеваний.
Врождённые и приобретённые пороки сердца
Скидки для друзей из социальных сетей!
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Захаров Станислав Юрьевич
Врач-кардиолог, врач функциональной диагностики
Высшая квалификационная категория, доктор медицины, Член Европейского общества кардиологов и Российского кардиологического общества
Рудько Гали Николаевна
Врач-кардиолог, врач функциональной диагностики
Высшая квалификационная категория, Член Российского кардиологического общества
«Passion.ru», интернет-портал (март 2021г.)
«Men’s Health. Советы экспертов», медицинский блог (апрель 2015г.)
Существует огромное количество пороков сердца, каждый из которых по-своему опасен для здоровья человека. Практически всегда порок сердца требует хирургического вмешательства.
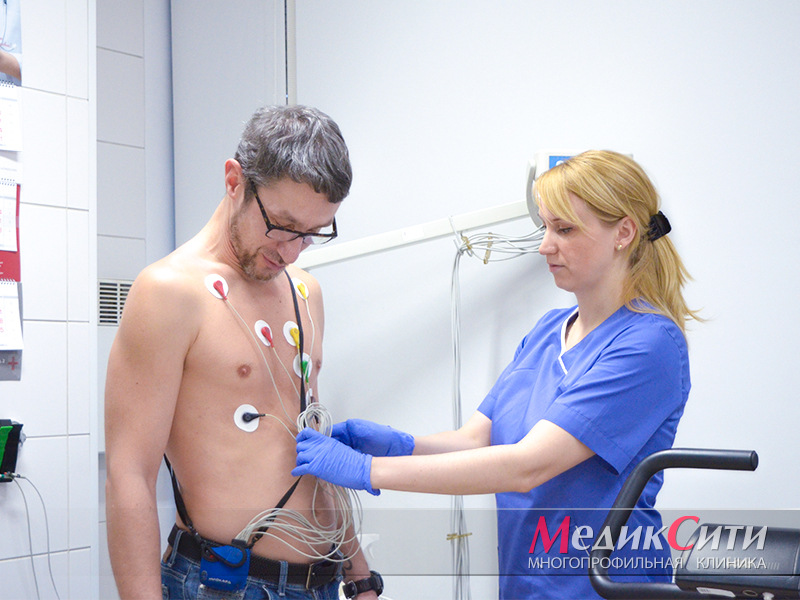
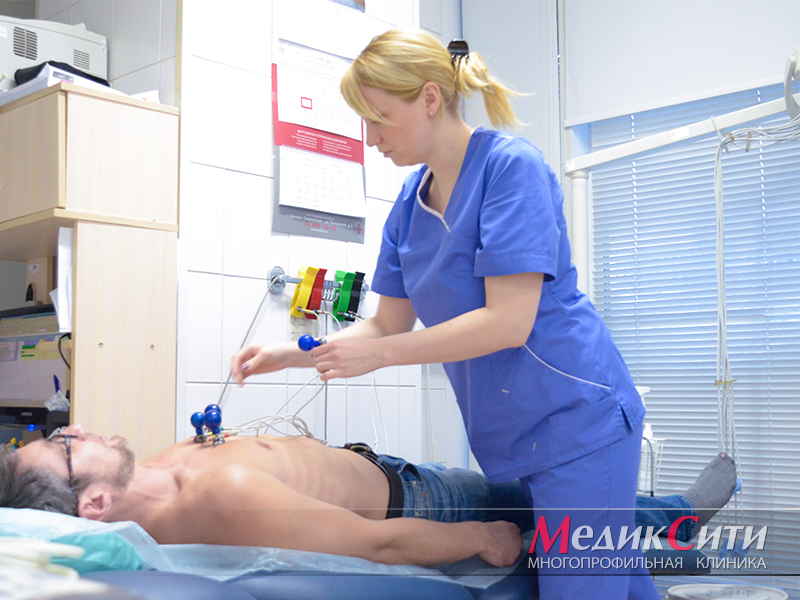
Диагностика пороков сердца
ЭКГ при пороках сердца
Если же заболевание появилось как следствие травмы, перенесенной инфекции или системного заболевания, речь идет о приобретенном пороке сердца.
Виды пороков сердца
В большинстве случаев, пороки сердца поражают клапанный аппарат. Появившиеся в результате этой патологии осложнения могут стать причиной ранней потери трудоспособности и даже смерти.
Приобретенные пороки сердца:
В кардиологической практике часто встречаются комбинированные и сочетанные пороки, при которых поражены сразу несколько клапанов.
Чаще всего от аномальных изменений страдают митральный (митральный порок сердца) и аортальный (аортальный порок сердца) клапаны сердца.
Врожденные пороки сердца:
Врожденные пороки сердца могут встречаться как по отдельности, так и в комбинациях друг с другом. Так, сочетание гипертрофии правого желудочка, транспозиции аорты, дефекта межжелудочковой перегородки и стеноза выходного тракта правого желудочка носит название тетрады Фалло (или синего порока сердца).
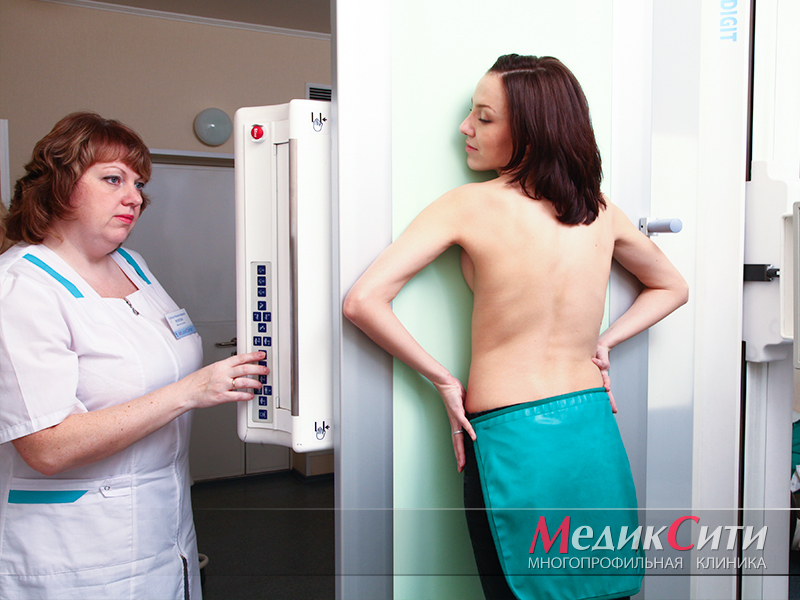
Рентгенография при пороках сердца
Диагностика пороков сердца с помощью рентгена
УЗИ при пороках сердца
Причины пороков сердца
Причины врожденных пороков (ВПС):
Причины приобретенных пороков:
Факторы риска развития пороков сердца
Лабораторная диагностика при пороках сердца: анализы
ВЭМ при пороках сердца
ЭХО-кг при пороках сердца
Симптомы пороков сердца
Проявления болезни полностью зависят от тяжести поражения.
Так, легкие врожденные и приобретенные пороки на ранних стадиях развития могут протекать незаметно и никак не влиять на самочувствие. Однако следует помнить, что тяжелые врожденные пороки сердца часто влияют на внешний вид, физическое развитие и сопротивляемость организма. Поэтому синюшность или бледность кожи, низкий рост и вес, а также склонность к частым простудным заболеваниям могут сами по себе быть симптомами недуга.
При приобретенных и врожденных пороках средней тяжести появляются явные симптомы сердечной недостаточности (одышка при физической нагрузке, отеки ног), головокружения, тахикардия, слабость, быстрая утомляемость.
Тяжелые врожденные (например, синий порок сердца) и приобретенные (недостаточность клапана в комбинации со стенозом аорты) пороки сердца могут сопровождаться симптомами острой сердечной недостаточности (приступы удушья, отек легких).
Общие симптомы порока сердца:
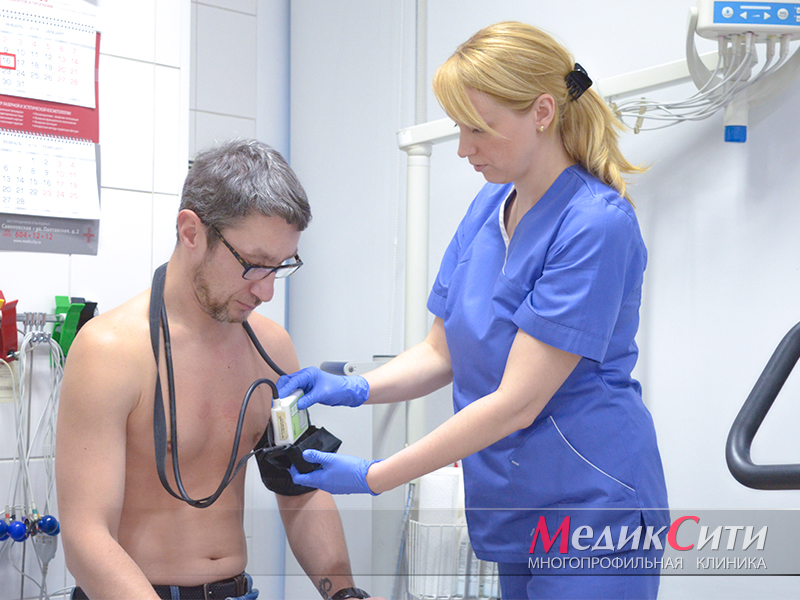
Диагностика пороков сердца
Диагностика пороков сердца
Стресс-тест при пороках сердца
Диагностика пороков сердца
После разговора с больным, сбора жалоб и физического осмотра, врач-кардиолог назначает лабораторные и аппаратные исследования.
Методы диагностики пороков сердца:
Большинство из перечисленных методов диагностики также используются при определении показаний к хирургическому лечению пороков сердца.
Лечение пороков сердца
Медикаментозное лечение пороков сердца, как правило, не считается эффективным. Поэтому терапия нацелена на антибактериальное лечение при остром ревматизме, устранение проявлений хронической ревматической болезни сердца, сердечной недостаточности и других тяжелых осложнений. Единственно верным способом лечения пороков сердца на сегодняшний день считается хирургическая операция.
Хирургические методы лечения пороков сердца:
В нашей клинике вы можете пройти диагностику и лечение пороков сердца. Также наши врачи-кардиологи сведущи в амбулаторном ведении больных с пороками сердца и в амбулаторном ведении больных с протезами клапанов сердца.
Врожденные пороки сердца у взрослых
Общая информация
Краткое описание
Одобрен
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «13» июля 2020 года
Протокол №111
Врожденные пороки сердца представляют собой аномалии структуры и (или) функции сердечно-сосудистой системы, возникающие в результате нарушения ее эмбрионального развития.
Название протокола: ВРОЖДЕННЫЕ ПОРОКИ СЕРДЦА У ВЗРОСЛЫХ
Код(ы) МКБ-10:
Дата разработки/пересмотра протокола: 2016 год (пересмотр 2019 г.)
Пользователи протокола: кардиохирурги, терапевты, кардиологи, аритмологи, врачи общей практики.
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Предложено несколько классификаций врожденных пороков сердца, общим для которых является принцип подразделения пороков по их влиянию на гемодинамику.
Наиболее обобщающая систематизация пороков характеризуется объединением их, в основном по влиянию на легочный кровоток, в следующие 4 группы.
I. Пороки с неизмененным (или мало измененным) легочным кровотоком: аномалии расположения сердца, аномалии дуги аорты, ее коарктация, стеноз аорты; недостаточность клапана легочного ствола; митральный стеноз, атрезия и недостаточность клапана; трехпредсердное сердце, пороки венечных артерий и проводящей системы сердца.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии:
Клинические проявления зависят от типа и тяжести порока сердца. Клинические проявления ВПС можно объединить в 4 синдрома:
Жалобы и анамнез: может протекать бессимптомно, утомляемость, симптомы сердечной недостаточности, одышка при физической нагрузке, частые респираторные заболевания.
Физикальное обследование:
Внешний осмотр:Усиленный правожелудочковый сердечный толчок.
Аускультация:Постоянное расщепление II тона во II м.р. слева от грудины независимо от фаз дыхания. Слабый или средней интенсивности систолический шум относительного стеноза клапана ЛА во II м.р. слева от грудины. Нежный мезодиастолический шум относительного стеноза ТК вдоль левого края грудины в нижней трети (при значительном по объему лево-правом сбросе).
Лабораторные исследования:
Показания для консультации специалистов до операции на амбулаторном этапе по месту жительства:
Исключение: пациенты в критическом состоянии, экстренные пациенты и с высоким риском осложнения.
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| БАЛКА | Высокая легочная гипертензия | ангикардиография | |
| Коронаролегочные фистулы | ангикардиография | ||
| Разрыв синус Вальсальвы | ЭХОКГ |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ
Перечень основных лекарственных препаратов:
Торасемид
Эплеренон
20 – 80 мг, в/в
2,5 – 20 мг, внутрь
25 – 50 мг, внутрь
0,25-0,5 мг в 10 мл 5%, 20% или 40% раствора глюкозы или изотонического раствора натрия хлорида
75 мг, внутрь
90 – 180 мг, внутрь
Дальнейшее ведение:
| Показания | Класс | Уровень |
| Основные предоперационные обследования взрослых пациентов с врожденными пороками сердца должны включать системную артериальную оксигемометрию (измерение парциального давления кислорода), ЭКГ, рентген грудной клетки, чреспищеводнуюЭхоКГ, общий анализ крови, коагулограмму. | 1 | С |
| Рекомендуется, чтобы при возможности дооперацион-ные обследования и хирургические вмешательства у взрослых пациентов с ВПС были проведены в региональном специализированном центре по ВПС опытными хирургами и кардиоанестезиологами. | 1 | С |
| Пациенты с определенным высоким риском должны быть направлены в специализированные центры для взрослых пациентов с ВПС, исключая случаи, когда оперативное вмешательство является абсолютно неотложным. Категория высокого риска включает следующих пациентов: — с предшествующей процедурой Фонтена; — высокой легочной гипертензией; — цианотическими ВПС; — с сочетанными ВПС и наличием сердечной недостаточности, клапанными пороками или с необходимостью антикоагулянтной терапии; — с ВПС и злокачественными аритмиями | 1 | С |
| Рекомендуется консультация с экспертами для оценки риска у взрослых пациентов с ВПС, которые будут подвергнуты несердечным хирургическим вмешательствам (уровень доказательности С). | 1 | С |
| Консультация с кардиоанестезиологами рекомендована у пациентов с умеренным и высоким риском. | 1 | С |
| Показания | Класс | Уровень |
| Медицинские сестры, психологи, социальные работники играют важную роль в организации медицинской помощи взрослым с ВПС. Необходимо использовать скрининг для уточнения таких вопросов, как знания пациента и его родственников о состоянии здоровья пациента, что необходимо предпринять при изменении состояния здоровья; социальные взаимосвязи с родственниками, знакомыми, другими лицами; трудоспособность и трудоустройство; наличие и характер психологических проблем (настроение, психические отклонения) | 1 | С |
| Информация об особенностях течения болезни должна быть оформлена в виде электронного паспорта в мо- мент перехода пациента из системы педиатрической помощи в систему оказания медицинской помощи взрослому населению. Эта информация должна быть доступна для пациента/его родственников и должна включать: -демографические данные и контактную информа- цию — наименование порока, перенесенные хирургические вмешательства, результаты диагностических иссле- дований — получаемое пациентом медикаментозное лечение | 1 | С |
| В связи с тем, что процессы взросления начинаются с 12 лет и протекают достаточно индивидуально, реко- мендуется учитывать течение болезни и психосоци- альный статус пациента в процессе «передачи» пациен- та от педиатра к взрослому кардиологу | 1 | С |
| Пациенту должна быть назначена психологическая «опека», если у него имеются проблемы с интеллектом и нет родственника или близкого человека, помогающего решить связанные с нарушением интеллекта проблемы | 1 | С |
Мониторинг состояния пациента: при отсутствии показаний в настоящий момент к оперативному лечению необходим контрольный осмотр с повторной ЭХОКГ в динамике через 6 месяцев.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ
Карта наблюдения пациента, маршрутизация пациента пациента (схема, алгоритмы): Для уменьшения возможных проблем во время повторной операции могут быть также необходимы дополнительные исследования. Выбор различных дополнительных исследований должен быть индивидуален и основываться на рекомендациях хирурга и технических возможностях. Исследования час82 то включают ультразвуковые методики, ангиографию или МРТ для уточнения анатомического состояния сердца и сосудов. Коронароангиография или КТ используются для определения коронарных аномалий или обструкции артерий. КТ грудной клетки может быть полезна для определения расположения правого желудочка, правого предсердия, аорты, легочной артерии или экстракардиальных сосудов, лежащих около грудины или передней грудной стенки. Мужчинам 35 лет и старше, пременопаузальным женщинам 35 лет и старше с факторами риска атеросклероза и постменопаузальным женщинам должна быть проведена катетеризация сердца и коронароангиография для выявления ИБС перед оперативными вмешательствами на сердце.
Перечень основных лекарственных препаратов (для пациентов с признаками развития хронической сердечной недостаточности):
Торасемид
Эплеренон
20 – 80 мг, в/в
2,5 – 20 мг, внутрь
25 – 50 мг, внутрь
0,25-0,5 мг в 10 мл 5%, 20% или 40% раствора глюкозы или изотонического раствора натрия хлорида
75 мг, внутрь
90 – 180 мг, внутрь
| Показания | Класс | Уровень |
| Хиругическое вмешательство при ДМПП | ||
| Чрескожное или хирургическое закрытие ДМПП показано при увеличении ПЖ и правого предсердия при наличии симптомов или при их отсутствии | 1 | В |
| Лечение дефекта венозного синуса, венечного синуса или первичной ДМПП должно проводиться предпочтительно хирургическим, а не чрескожнымушиванием | 1 | В |
| Хирургическое закрытие вторичного ДМПП обосновано, если рассматривается сопутствующая хирургическая реконструкция/протезирование трехстворчатого клапана, или если анатомия дефекта исключает чрескожный способ | II a | C |
| Все ДМПП независимо от размера у пациентов с подозрением на парадоксальную эмболию (исключить другие причины) должны быть рассмотрены для интервенции | II a | C |
| Чрескожное или хирургическое закрытие дефекта может рассматриваться при наличии сброса крови слева направо, при давлении в легочной артерии менее 2/3 системного уровня, общелегочном сопротивлении менее 2/3 системного сосудистого сопротивления или при реагировании либо на легочную вазоди-латационную терапию или тестовую окклюзию дефекта (пациентов необходимо лечить совместно со специалистами, имеющими опыт лечения синдрома легочной гиперензии) | II b | C |
| Сопутствующая операция по Maze может рассматриваться для взрослых пациентов с ДМПП с пароксиз-мальной и хроническойнаджелудочковойтахиарит-мией | II b | C |
| Пациентам с тяжелой необратимой легочной гипер-тензией без признаков сброса крови слева направо не должно выполняться закрытие ДМПП (уровень доказательности В). | III | B |
| Закрытие ДМЖП | ||
| Закрытие ДМЖП должно выполняться хирургами, имеющими опыт лечения врожденных пороков сердца | 1 | С |
| Закрытие ДМЖП рекомендовано, если отношение легочного минутного объемного кровотока к системно- му равно 2,0 и если имеются клинические признаки перегрузки ЛЖ | 1 | В |
| Закрытие ДМЖП показано, если в анамнезе есть инфекционный эндокардит | 1 | С |
| Закрытие ДМЖП целесообразно, если сброс крови слева направо происходит при отношении легочного минутного объемного кровотока к системному более чем 1,5 и если системное легочное давление составляет менее 2/3 от системного давления и ОЛС менее 2/3 системного сосудистого сопротивления | IIa | В |
| Закрытие ДМЖП не показано пациентам с тяжелой необратимой легочной гипертензией | III | В |
| Открытый артериальный проток | ||
| Эндоваскулярное или хирургическое закрытие ОАП показано в следующих случаях: — расширение левых отделов сердца, признаки ЛГ при наличии сброса крови слева направо — ранее перенесенный эндокардит — расширение левых отделов сердца, признаки ЛГ при наличии сброса крови слева направо | 1 | С |
| Для пациентов с кальцинированным ОАП перед проведением хирургического закрытия требуется консультация интервенционного кардиолога, специализирующегося на ведении взрослых больных с ВПС | 1 | С |
| Хирургическая коррекция должна выполняться специалистом, имеющим опыт в хирургии ВПС и рекомендуется в случаях: когда размер ОАП слишком большой для закрытия устройством анатомия протока не позволяет закрыть ОАП устройством (например, аневризма или эндартериит) | ||
В
— регургитации на левом АВ-клапане, что требует реконструкции или замены клапана для устранения недостаточности или стеноза, вызвавших симптомы недостаточности кровообращения, предсерд-ные или желудочковые аритмии, прогрессивное увеличение размеров и дисфункцию ЛЖ
— обструкции ВТЛЖ со средним значением градиента давления больше 50 мм рт. ст. при максимальном значении больше 70 мм рт. ст. или меньше 50 мм рт. ст. в сочетании с выраженной митральной или аортальной недостаточностью
— при наличии остаточного ДМПП или ДМЖП со значительным сбросом крови слева направо
| Показания | Класс | Уровень |
| Хирургическое вмешательство при ДМПП | ||
| Чрескожное или хирургическое закрытие ДМПП показано при увеличении ПЖ и правого предсердия при наличии симптомов или при их отсутствии | 1 | В |
| ДМЖП | ||
| Закрытие ДМЖП окклюдером может рассматриваться в тех случаях, когда ДМЖП находится на расстоянии от трехстворчатого и аортального клапанов, и если ДМЖП сопутствует значительное увеличение левого желудочка сердца или если есть легочная гипер-тензия | II b | C |
| ОАП | ||
| Показано эндоваскулярное закрытие бессимптомного маленького ОАП | II a | C |
| Закрытие ОАП показано пациентам с ЛГ со сбросом крови слева направо | II a | C |
| Клапанный стеноз аорты | ||
| Молодым людям и другим пациентам без значительного кальциноза стенок аорты и без аортальной ре-гургитации аортальная баллонная вальвулотомия назначается в следующих случаях: 1) пациентам с симптомами стенокардии, страдающим обмороками, одышкой при физических нагруз-ках и имеющим высокие значения градиента более 50 мм рт. ст.; 2) асимптомным молодым людям, у которых наблюдаются нарушения сегмента ST и Т-волны в отведениях 3-6 в покое или при нагрузке и значение градиента давления, измеренного при катетеризации, более 60 мм рт. ст.. | 1 | С |
| Аортальная баллонная вальвулотомия показана при асимптомномтечении аортального стеноза у молодых людей и значении градиента давления, измеренного при катетеризации, более 50 мм рт. ст., если пациент/пациентка хочет заниматься спортом или забеременеть. | II a | C |
| Аортальная баллонная вальвулотомия может рассматриваться как мост к хирургическому вмешательству при гемодиначески нестабильном состоянии взрослых со стенозом аорты, взрослых с высоким риском протезирования аортального клапана, или если протезирование аортального клапана не может быть осуществлено ввиду серьезных сопутствующих заболеваний. | II b | C |
| Коарктация аорты | ||
| Чрескожное вмешательство показано при возвратной, дискретной коарктации с пиковым градиентом не менее 20 мм рт. ст. | 1 | В |
| Имплантация стента в место сужения аорты может быть целесообразной, но польза от этого не установлена в достаточной мере, эффективность и безопасность в отдаленном периоде также не установлены | II a | B |
| Клапанный стеноз ЛА | ||
| Баллонная вальвулотомия может быть выполнена у асимптомных пациентов с диспластичными клапанами легочной артерии и мгновенным пиковым доппле-ровским градиентом выше 60 мм рт. ст. или средним допплеровским градиентом выше 40 мм рт. ст. | II a | C |
| Баллонная вальвулотомия может быть выполнена у отобранных симптомных пациентов с диспластичным клапаном легочной артерии с мгновенным пиковым допплеровским градиентом выше 50 мм рт. ст. или средним допплеровским градиентом выше 30 мм рт. ст. | II a | C |
| Баллонная вальвулотомия не рекомендуется асимп-томным пациентам с мгновенным пиковым доппле-ровским градиентом менее 50 мм рт. ст. при наличии нормального сердечного выброса | III | C |
| Баллонная вальвулотомия не рекомендуется симтом-ным пациентам со стенозом легочной артерии и выраженной легочной регургитацией | III | C |
| Баллонная вальвулотомия не рекомендуется симп-томным пациентам с мгновенным пиковым доппле-ровским градиентом менее 30 мм рт. ст. | III | C |
| Рекомендации по использованию эндоваскулярных методов лечения долевых и периферических стенозов легочной артерии | ||
| Чрескожная интервенционная терапия рекомендована в качестве метода выбора при лечении подходящих очаговых долевых и/или периферических стенозов легочной артерии с сужением более 50% диаметра, давлением в правом желудочке выше 50 мм рт. ст. и/или наличием симптомов | 1 | B |
| Пациентам с перечисленными выше показаниями, анатомически не подходящим для выполнения чрес-кожного вмешательства, показана открытая хирургическая операция | 1 | B |
Дальнейшее ведение:
Показания для перевода в отделение интенсивной терапии и реанимации:
Объём и ранние сроки перенесенного оперативного лечения, состояние пациента в медикаментозном сне, ИВЛ, необходимость инвазивного мониторинга в раннем послеоперацуионном периоде, обуславливают показание к переводу пациента в ОАРИТ после операции.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: наличие врожденного порока сердца с нарушениями гемодинамики.
Поступление пациентов: плановое.
Экстренный тип госпитализации: нарастание проявлений (декомпенсация) хронической сердечной недостаточности: СН по KILLIP- II, III, IV, явления артериальной гипоксемии, а также жизни угрожающие аритмии.