Диализ или пересадка почки что лучше
Трансплантация и заместительная почечная терапия
НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина – лидер в Российской Федерации по пересадке почки и лечению хронической почечной недостаточности!
60 трансплантаций в год
5000 сеансов гемодиализа
Пациенты со всех регионов России
Ключевые преимущества трансплантации почки в НИИ урологии и интервенционной радиологии имени Н.А.Лопаткина
В НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина впервые в Российской Федерации разработаны и внедрены в клиническую практику чрескожные и открытые реконструктивные операции на мочевом тракте трансплантата. Некоторые методики запатентованы. Широкое применение инновационных методов реконструктивной пластики в течение последних лет позволило практически полностью избежать потерь трансплантатов, связанных с урологическими осложнениями.
Оперативные вмешательства
| Лапароскопическая (в том числе двух сторонняя) нефроэктомия по поводу поликистоза почек; |
| Лапароскопическая нефруретерэктомия при почечной недостаточности, обусловленной рефлюкс-нефропатией. |
| Трансплантация почки от посмертного донора; |
| Трансплантация родственной почки; |
| Трансплантация почки живого донора, в том числе несовместимые по группе крови системы ABO; |
| Лапароскопическая донорская нефрэктомия; |
| Комбинированные с трансплантацией почки лапароскопические вмешательства и пластические операции на мочевом пузыре. |
| Артериовенозные фистулы; |
| Имплантация сосудистых протезов; |
| Имплантация перманентных катетеров для гемодиализа; |
| Лапароскопическая имплантация перитонеального диализного катетера. |
| Эндоскопическое лечение стриктур мочеточника пересаженной почки; |
| Эндоскопическое удаление трансплантатов почки, потерявших свою функцию; |
| Перкутанные вмешательства при мочекаменной болезни почечного трансплантата; |
| Лапароскопическое дренирование лимфоцеле. |
| Аутотрансплантация почки при протяженных стриктурах и поражениях мочеточника; |
| Экстракорпоральная резекция при новообразованиях почки. |
Методы послеоперационной терапии
Отторжение по сей день является главной причиной потери функции почечного трансплантата. В НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина большое внимание уделяется подбору режимов иммуносупрессивной терапии после трансплантации. Целью этого метода является достижение эффективной профилактики отторжения в балансе с безопасностью терапии, как в раннем, так и в отдаленном послеоперационном периоде. Рутинное использование поликлональных антитимоцитарных антител в качестве стартовой иммуносупрессивной терапии позволило достичь уровней выживаемости пациентов и почечных трансплантатов, сопоставимых с мировыми данными. Более 300 пациентов получили такую терапию. Пятилетняя выживаемость пациентов
после трансплантации при такой схеме иммуносупрессии составляет 91.2%; 5-летняя выживаемость почечных трансплантатов – 84,7%. Использование в клинической практике наиболее современных методов, таких как пункционная биопсия почечного трансплантата с дальнейшим гистологическим и иммуногистохимическим исследованием, позволило существенно расширить возможности раннего распознавания и дифференциальной диагностики дисфункции почечного трансплантата. Это способствовало значительному улучшению результатов лечения.
Возможные осложнения
Совершенствование хирургической техники изъятия донорских органов и трансплантации привели к заметному снижению количества послеоперационных осложнений. С 2011 года подавляющее большинство изъятия почки у прижизненного донора были выполнены с помощью эндовидеохирургической методики (НИИ урологии имеет опыт более 150 донорский лапароскопический нефрэктомий). Урологические осложнения, наблюдаются менее чем у 5% пациентов, но они всё еще остаются причиной длительных госпитализаций, потерь трансплантатов, а порой могут приводить и к смерти реципиента. Лечение их сопровождается значительными трудностями, связанными со снижением репаративной способности тканей и большим риском развития инфекции у больных в результате длительной уремии и иммуносупрессии.
Противопоказания к трансплантации почки
Диссеминированный или не леченный рак. Тяжёлое психическое заболевание. Прогрессирующая или рефрактерная сердечно-лёгочная недостаточность. Активная инфекция мочевых путей, активный туберкулёз. Необратимое поражение печени (цирроз). Активное системное заболевание.
Процесс подготовки и лечения
Выполнение всех диагностических исследований на догоспитальном этапе: КТ, УЗИ, МРТ, анализы
Госпитализация и операция
Для решения вопроса о возможности проведения трансплантации почки пациентам из регионов Российской Федерации необходимо получить консультацию в Консультационно-диагностическом центре НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина! После консультации необходимо будет пройти обследование или до-обследование, после чего будет проведен междисциплинарный консилиум врачей, на котором будет принято решение об избранном методе лечения. Необходимо помнить, что трансплантация почки выполняется по талонам ВМП (высокотехнологичная медицинская помощь) и финансируется из государственного бюджета. Пациенты из Москвы госпитализируются в плановом порядке.
Контактная информация
Хроническая почечная недостаточность
Хроническая почечная недостаточность – это состояние, при котором выделительная система человека перестаёт выполнять физиологические функции. Из-за гибели нефронов почки утрачивают способность поддерживать гомеостаз – постоянство внутренней среды. При хронической почечной недостаточности у мужчин и у женщин продукты распада нутриентов полностью не выводятся из организма, что влечет за собой тяжелые осложнения. В НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина — филиале ФГБУ «НМИЦ радиологии» Минздрава России применяются все современные методы лечения данного заболевания.
Хроническая почечная недостаточность (ХПН) является обычно исходом заболеваний, приводящих к прогрессирующей потере нефронов:
Причины ХПН
Дисфункции мочевыделительной системы могут провоцировать другие острые и хронические патологии:
Хроническая почечная недостаточность также развивается по таким причинам:
Стадии хронической почечной недостаточности
В своем развитии почечная недостаточность проходит 4 стадии:
Хроническая почечная недостаточность по разным причинам может развиваться в течение нескольких месяцев и даже лет. Поэтому рекомендуется обращать внимание на первые тревожные «звоночки», чтобы не допустить развитие осложнений.
Симптомы и признаки ХПН
Клинические проявления хронической почечной недостаточности многообразны:
Прогрессирование хронической почечной недостаточности влечет за собой развитие следующих симптомов:
Хроническая почечная недостаточность на последней стадии сопровождается такими симптомами, как одышка, частое сердцебиение, отеки, глубокое шумное дыхание, судороги в конечностях. Ярким признаком прогрессирования заболевания считается уменьшение суточного объема мочи до 200 мл. Стул становится зловонным, изо рта появляется неприятный запах.
Вероятные осложнения при ХПН
При отсутствии своевременной диагностики и грамотной терапии хроническая почечная недостаточность провоцирует полиорганные нарушения со стороны:
Без соответствующего лечения хроническая почечная недостаточность может закончиться летальным исходом из-за уремической комы или сердечно-сосудистых нарушений у женщин и у мужчин.
Диагностика хронической почечной недостаточности
Ключевую роль в диагностике хронической почечной недостаточности играют лабораторные исследования. Уже при первых признаках заболевания могут наблюдаться изменения в составе крови – повышение уровня креатинина, мочевой кислоты и щелочной фосфатазы. При этом снижается уровень гемоглобина, тромбоцитов, альбумина и калия, уменьшаются показатели вязкости крови (гематокрита). Важный симптом хронической почечной недостаточности – существенное снижение плотности мочи, повышение уровня эритроцитов, лейкоцитов, белка и цилиндров.
Комплексная диагностика включает также липидограмму – исследование всего спектра жировых соединений в составе крови. Особое внимание уделяется показателям триглицеридов и холестерола.
Поставить точный диагноз «хроническая почечная недостаточность» помогают такие методы:
Лечение хронической почечной недостаточности
Лечение хронической почечной недостаточности направлено на достижение стойкой ремиссии, поскольку добиться абсолютного выздоровления современная медицина не способна. Но благодаря своевременной терапии удается сгладить симптоматику, отсрочить появление осложнений и существенно улучшить качество жизни пациента.
Лечение хронической почечной недостаточности должно начинаться с устранения основной причины патологии. Усилия врачей направлены на компенсацию признаков сахарного диабета, гломерулонефрита, поликистоза и других аутоиммунных нарушений. В приоритете – комплексный подход к лечению, который включает:
Большая роль отводится симптоматическому лечению, которое позволяет облегчить протекание болезни и улучшить самочувствие пациента. Больным назначают препараты, которые восполняют дефицит витамина D, контролируют артериальное давление, корректируют кислотно-щелочной баланс, борются с олигурией.
В некоторых случаях для лечения хронической почечной недостаточности показаны дробные переливания эритроцитной массы. Методика позволяет повысить уровень гемоглобина в крови, уменьшить проявления анемии, устранить последствия внутренних кровотечений. По достижении ремиссии пациентам с хронической почечной недостаточностью показано санаторно-курортное лечение.
Если консервативные методы терапии не дают ожидаемых результатов, пациенту может быть назначена трансплантация почки. Это физиологический метод заместительного лечения с использованием донорского органа. После пересадки почки проводится комбинированная иммуносупрессивная терапия, препятствующая отторжению донорской почки.
Основными способами лечения ТХПН повсеместно признаны диализ и трансплантация почки.
Наиболее полное замещение почечной функции происходит в результате успешной трансплантации почки, а диализ замещает ее лишь частично.
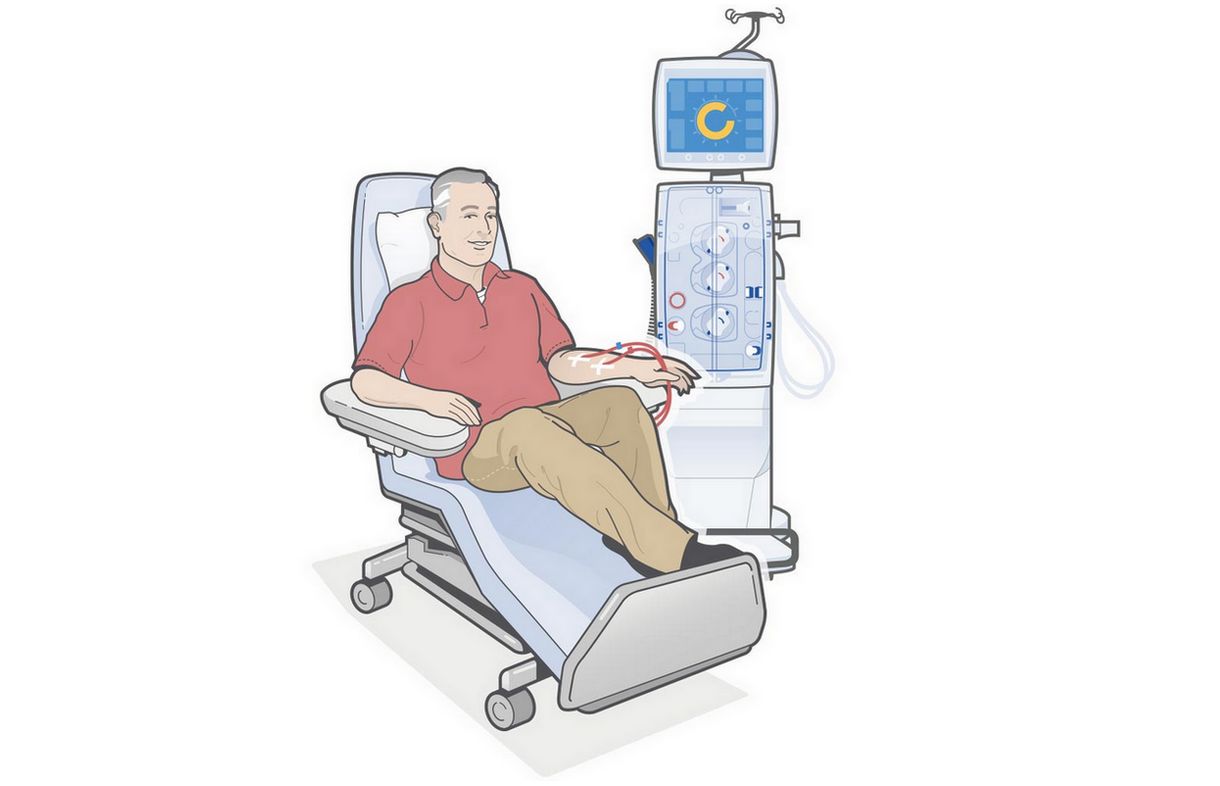
Гемодиализ (ГД)
— метод внепочечного очищения крови при острой и хронической болезни почек. Во время гемодиализа происходит удаление из организма токсических продуктов обмена веществ, для уменьшения биохимических аномалий, нормализация нарушений водного, электролитного балансов и кислотно-щелочного равновесий. Очищение крови производится путем снижения концентрации в ней вредных веществ. В зависимости от метода гемодиализа, это достигается различными путями. Под гемодиализом понимают процедуру фильтрации плазмы крови с помощью полупроницаемой мембраны, через поры которой проходят молекулы с небольшой молекулярной массой, а крупные молекулы белков остаются в плазме, которая затем возвращается в кровоток пациента.
Назначение:
1.Обеспечение компенсаторной функции почек, фильтрация крови от токсических соединений и конечных продуктов метаболизма. Гемодиализ при хронической недостаточности проводят трижды за неделю, но нарастание интоксикации – основание для более частого проведения процедуры. При крайне тяжести, диализ выполняют до конца жизни, или пока не трансплантируют здоровую почку. 2. Почечная недостаточность, как осложнение острого гломерулонефрита, пиелонефрита. Цель назначения процедуры – вывести излишек жидкости из организма, устранить отеки, эвакуировать продукты токсического свойства. 3. Дисбаланс электролитов в крови. Указанное состояние происходит вследствие массивных ожогов, перитонита, обезвоживания, лихорадочных явлений. Гемодиализ позволяет вывести чрезмерную концентрацию ионов одного вида, заместив их другими. Также показанием для рассматриваемой процедуры выступает избыток жидкости в организме, что приводит к отеку оболочек головного мозга, сердца, легких. Диализ помогает сократить отечность и снизить уровень артериального давления. Процедура гемодиализа проводится на АИП с помощью одноразовых расходных материалов, к которым относятся диализаторы, кровопроводящие магистрали, фистульные иглы, катетеры, диализные концентраты.
Аппарат для гемодиализа представляет автоматизированное высокопоточное устройство, с помощью которого достигается максимально качественная очистка жидкостей. Многочисленные датчики следят за процессом и контролируют все его показатели. Организм, подключенный к диализатору, получает необходимую качественную очищенную кровь. Диализ позволяет лишь частично заменить работу почек, так как не способен обеспечить ее эндокринные функции. Но и этого бывает достаточно, чтобы улучшить состояние больного.
Показания к началу Заместительной почечной терапии – гемодиализу:
В дневном стационаре – отделении гемодиализа вам помогут:
Процедура проводится 3 раза в неделю. Длительность ее составляет от 240 мин до 270 мин.
В дневном стационаре проводятся:
Отделение развернуто на 15 диализных мест. Парк аппаратов «Искусственная почка» насчитывает 15 диализных мест, работающих в 4 смены круглосуточно. Для диализа используются диализаторы с мембраной нового поколения (из полисульфона, благодаря высокой проницаемости такой мембраны кровь проходит глубокую очистку, и выводится больший объем токсинов, чем с обычной мембраной из целлюлозы), глюкозосодержащие концентраты диализирующей жидкости, установлена высокопроизводительная система водоочистки, качество воды которой полностью соответствует мировым стандартам. Наше отделение оборудовано пандусами, поручнями, что очень важно для пациентов с ограниченными возможностями здоровья.
В отделении гемодиализа пациенты могут получить консультативную помощь всех специалистов НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина –филиала ФГБУ «НМИЦ радиологии» Минздрава России. Подключение к аппарату искусственной почки и регулярное прохождение процедуры позволяют продлить жизнь от 15 до 25 лет. Пациенты, отказавшиеся от данной процедуры, имеют риск летального исхода намного раньше – за считанные месяцы.
Все услуги и медицинская помощь оказывается пациентам абсолютно бесплатно в рамках ОМС.
Отделение, в котором лечат почечную недостаточность
Жители города Москвы для получения направления и прикрепления к гемодиализному центру должны пройти консультацию у главного внештатного специалиста – нефролога Департамента здравоохранения г. Москвы в консультативно-диагностическом отделении Городской клинической больницы №52.
Жители субъектов РФ могут поступить на лечение в Дневной стационар НИИ урологии и интервенционной радиологии имения Н.А. Лопаткина по направлению формы 057/у.
Платные медицинские услуги предоставляются в виде комплексной программы медицинской помощи, по желанию пациента, или гражданам, обеспечение которых бесплатными медицинскими услугами не предусмотрено законодательством Российской Федерации (гражданам иностранных государств, лицам без гражданства).
Позвоните нам сегодня, чтобы мы смогли Вам помочь!
Москва, 8 (499) 110 — 40 — 67
Варианты лечения
Узнайте, какая форма лечения привлекает вас, и обсудите варианты с вашим врачом
Если вам необходим диализ, вы можете выбрать свое место лечения. Для многих пациентов лечение может быть интегрировано в повседневную жизнь дома, в то время как другие предпочитают лечиться в клинике диализа.
Типы лечения
При отказе почек существует три основных типа лечения:
Все три типа лечения были успешно внедрены во всем мире.
Гемодиализ (ГД)
Лечение гемодиализом
Когда гемодиализ подходит лучше всего
Перитонеальный диализ (ПД)
Терапия перитонеального диализа
Терапию перитонеального диализа называют так, потому что кровь фильтруется в брюшине — мембране, которая выстилает полость. Перитонеальная полость хранит диализную жидкость, и фильтрация проходит через брюшину. Токсины и избыточная жидкость пересекают перитонеальную мембрану в течение заданного времени выдержки.
В брюшную полость перманентно вводится трубка или катетер. Через нее диализную жидкость подают в полость и оставляют для абсорбции загрязняющие кровь вещества. Позже жидкость сливают в мешок и заменяют свежей жидкостью. Этот процесс заполнения и слива может выполняться вручную в течение дня. Или автоматически по ночам при помощи циклера. В любом случае вам нужно будет чувствовать себя уверенным в своих силах и умело справляться с этой процедурой.
Для кого подходит перитонеальный диализ?
Трансплантация
Трансплантация почки
Трансплантация почки предполагает имплантацию здоровой почки от одного донора, живого или умершего, человеку с хроническим заболеванием почек. Получение новой почки — это не лекарство от заболевания почек, а лечение. Многие пациенты с хроническим заболеванием почек являются подходящими кандидатами на трансплантацию. Но не все.
Если вы хотите изучить трансплантацию как вариант лечения, первым шагом будет обсуждение вашей личной ситуации с вашим нефрологом. Нефролог оценивает ваше здоровье и состояние почек, прежде чем давать рекомендации. Если ваш нефролог сделает вывод, что вы — подходящий кандидат на трансплантацию, вам часто нужно будет проходить обследования и сдать анализы. Затем ваш врач может включить вас в национальный список кандидатов на трансплантацию, чтобы получить почку от умершего человека или найти совместимого живого донора.
Правильный выбор
Места терапии
Диализ можно выполнять в больнице, медицинском учреждении или в домашних условиях. Как гемодиализ, так и перитонеальный диализ могут быть выполнены либо в медицинском учреждении, либо в знакомой обстановке вашего дома. Диализ в медицинском центре дает вам уверенность в том, что врачи и сиделки будут контролировать ваши регулярные сеансы диализа, которые обычно проходят 2–3 раза в неделю в клинике. Диализ в домашних условиях дает вам возможность более гибко выполнять терапию диализом в любое удобное для вас время и в удобном для вас месте, оставляя вам больше свободного времени.
Диализ в медицинском центре
Гемодиализ в домашних условиях
После настройки и обучения терапия гемодиализом может проводиться самостоятельно в вашем собственном доме в соответствии с графиком, предписанным вашим врачом.
Перитонеальный диализ (ПД) в домашних условиях
Узнайте больше о различных формах диализа и обсудите с вашим врачом, какой из этих вариантов наиболее подходит для вас.
Ваша жизнь. Ваше лечение. Ваши варианты.
Уход за пациентами на дому
Компания Fresenius Medical Care, мировой лидер в области диализа, предлагает надежные и проверенные продукты диализа по самым высоким стандартам. Мы предлагаем следующие услуги и поддержку для пациентов на курсах домашнего лечения (в зависимости от наличия на местах и законодательства).
Часто задаваемые вопросы о диализе
Будет ли моя почка излечиваться, когда я прохожу процедуру диализа?
Диализ — это процедура, которая может заменить две самые важные функции почек: удаление избыточной воды из организма и удаление продуктов жизнедеятельности, которые накопились в крови.
Диализ — это не лекарство.
Нужно ли мне прекратить работать?
Обычно во время диализа вы можете вернуться на работу или продолжить обучение, в зависимости от вашей индивидуальной медицинской ситуации. Если вы проходите диализ в медицинском центре, вам будет предложен план лечения, который соответствует вашему графику работы или обучения. Другой альтернативой является гемодиализ или перитонеальный диализ в домашних условиях, которые обеспечивают большую гибкость в графиках.
Является ли диализ болезненным?
Во время гемодиализа вы можете почувствовать щипок во время введения каждой из игл. Есть средства для онемения кожи, которые могут помочь. В остальном диализное лечение безболезненно. В противном случае сообщите об этом работнику больницы, чтобы он это исправил.
Что я могу пить и есть, как пациент на диализе?
Вам нужно будет следовать специальной диете. Существуют разные диеты для пациентов на ПД и ГД. Спросите об этом своего нефролога.
Могу ли я заниматься спортом?
Пациенты должны принимать активное участие в спорте и участвовать в играх, так как разумная спортивная нагрузка помогает вам оставаться здоровым и чувствовать себя хорошо. В любом случае перед началом занятий спортом обратитесь за советом к врачу.
Диализ и трансплантация почек
Хронический гемодиализ
Хронический гемодиализ — обычная терапия терминальной стадии заболевания почек и многих форм отравления, представляет собой перфузию крови больного и диализного раствора, расположенных по разные стороны мембраны. Вода и растворенные вещества, в том числе мочевина и электролиты, проникают через мембрану. Эффективность диализа зависит от размера растворенных частиц, скорости кровотока и диализата и характеристик диализной мембраны.
Показания к диализу
ОПН подготовка больных с ХПН к трансплантации почки и другие больные с ХПН при ухудшении качества жизни. Большинству больных проводят диализ в течение 4 ч 3 раза в неделю и назначают диету, содержащую 40–60 г белка, с ограничением Na и К. К поддерживающей диете добавляют фосфатсвязывающие антациды, фолат и поливитамины.
Доступ
В типичных случаях доступ осуществляют через подкожную артериовенозную фистулу или шунт. Альтернатива — искусственные фистулы и чрескожные подключичные или бедренные катетеры. У больных с ХПН хирургический доступ проводят, когда уровень креатинина в сыворотке крови достигает 600–800 мкмоль/л (70–90 мг/л), так как обычная фистула может быть не использована на протяжении нескольких недель. Шунты и катетеры являются временными устройствами. Протезные фистулы — факторы риска инфекции, тромбоза и аневризм. Другие осложнения, характерные для диализа, представлены в табл. 1011.
Инфекция, сопутствующая диализу, обычно вызвана стафилококком и может вести к сепсису и (или) эндокардиту.
При хроническом гемодиализе многие проявления уремии сохраняются, хотя и становятся менее тяжелыми. Обострение анемии отмечают при кровопотере и дефиците фолата. Ухудшается течение атеросклероза. Другие осложнения включают перикардит, дивертикулез, гепатит (чаще ни А, ни В тип), импотенцию и кисты почек. Интоксикация алюминием может вести к диализной деменции, характерен фатальный синдром, проявляющийся нарушением речи, эпилептическими припадками и миоклонусом. Нарушение равновесия — симптом, отражающий дисфункцию ЦНС, варьирующую от тошноты до эпилептических припадков и обусловленную снижением объема циркуляции и осмолярными сдвигами, обычно возникающими начале лечения. Почечная остеодистрофия может прогрессировать или проявляется остеомаляцией с болями в костях и переломами.
Таблица 1011 Осложнения диализа
| Причина | Проявление |
| Инфекция | Кровотечение |
| Тромбоз | Артериальная гипотензия |
| Повреждение сосудов | Кардиальная ишемия |
| ЗСН вследствие перегрузки объемом | Колики, тошнота, рвота |
| Тонельный синдром канала запястья | Судороги |
| Рециркуляция кровотока | Гиповентиляция, гипоксемия Антикоагуляция Воздушная эмболия Гемолиз |
Перитонеальный диализ
Альтернатива хроническому гемодиализу и имеет перед ним преимущества, выражающиеся в безопасности, отсутствии необходимости доступа к кровеносным сосудам, отсутствии кровопотери, менее выраженной нагрузке на сердечнососудистую систему и независимости больного. Главным осложнением является перитонит, наиболее часто вызываемый стафилококком. Нарушение питания обусловливает потерю белка, гипертриглицеридемию, гипернатриемию, гипергликемию, ожирение; могут развиваться кардиопульмональные нарушения.
Трансплантация почки
В настоящее время трансплантация почки проводится при терминальных стадиях заболевания почек. Иммунологическое отторжение трансплантата представляет собой главный риск для выживания; в трансплантации почек сейчас достигнуты значительные успехи, и риск для реципиентов существенно уменьшился. Переносимость трансплантата детерминирована генетической совместимостью донора и реципиента, основанной на подборе антигенов HLA. I класс антигенов определяют с помощью исследования лимфоцитов; II класс антигенов (DR) — в смешанной культуре лимфоцитов. Гены HLA передаются наследственным путем гаплоидным набором от каждого из родителей. Выживание трансплантата, полученного от родственников реципиента, улучшается при подборе по антигенам I класса. Подбор по антигенам II класса более важен для успешного приживления трупных трансплантатов. Предварительная сенсибилизация (наличие антител против донорских антигенов АВО или I класса), определенная с помощью пробы на перекрестную совместимость, служит противопоказанием к трансплантации. Гемотрансфузия, проведенная перед трансплантацией, улучшает выживание трансплантата, хотя некоторые больные могут быть сенсибилизированы.
Противопоказания к трансплантации почки включают предварительную сенсиилизацию, экстраренальные заболевания (ИБС, сосудистое поражение головного
Таблица 1012 Противопоказания к трансплантации почки
| Абсолютные противопоказания | Относительные противопоказания |
| Обратимый патологический процесс в почке, Возможность поддержания жизнедеятельности больного с помощью консервативной терапии, Тяжелые внепочечные осложнения (цереброваскулярные или коронарная болезни, опухоли). Активный инфекционный процесс. Активный гломерулонефрит. Предшествующая сенсибилизация к донорской ткани | Пожилой возраст. Тяжелые патологические процессы с локализацией в мочевом пузыре или уретре. Окклюзия подвздошнобедренных сосудов. Сахарный диабет. Тяжелые психические заболевания. Оксалоз мозга, дыхательная недостаточность или злокачественные образования, активные инфекционные процессы, активный гломерулонефрит и излечимые заболевания почек |
Источник: From Carpenter C.B., Lazarus J.M. HPIM13.
Отторжение трансплантата
Отторжение трансплантата может быть:
Таблица 1013 Осложнения иммуносупрессивной терапии
| Азатиоприн — подавление костного мозга. Гепатит. Малигнизация. Циклоспорин. Нефротоксичность. Гепатотоксичность. Тремор. Гипертрофия десен. Гирсутизм. Лимфома | Глюкокортикоиды — инфекция. Сахарный диабет. Подавление функции надпочечников. Эйфория, психоз. Пептическая язва. Артериальная гипертензия. Остеопороз. Миопатия |
Иммуносупрессивная терапия
Применяется для предотвращения отторжения аллотрансплантата (табл. 1013). Азатиоприн тормозит синтез ДНК и (или) РНК и является основой иммунодепрессивной терапии. Его назначают перед трансплантацией и на весь последующий период, применяют для профилактики острого отторжения, при обязательном динамическом контроле за общим анализом крови.
При ухудшении функции почек дозы снижают. Показателями токсичности служат: низкое содержание лейкоцитов, редко тромбоцитопения, желтуха и алопеция. Высокие дозы глюкокортикоидов назначают в качестве поддерживающей терапии для предотвращения острого отторжения; хроническое отторжение трансплантата часто резистентно к стероидам. Цикл оспорив блокирует синтез Т-хелперами (CD 4+) интерлейкина-2, что позволяет увеличить сроки выживания трансплантатов, облегчает тяжесть эпизодов острого отторжения и позволяет уменьшить дозы глюкокортикоидов. Наиболее важным ограничивающим фактором является дозозависимая нефротоксичность циклоспорина, она не коррелирует с его содержанием в крови. Проявления нефротоксичности циклоспорина включают олигурию, развившуюся после трансплантации, постепенное повышение креатинина в сыворотке крови, АГ, гиперкалиемию и канальцевый ацидоз. Другие осложнения представлены гепатотоксичностью, тремором, гипертрофией десен и гирсутизмом. Изучают эффективность антитромбоцитарного глобулина и моноклональных антител.
В дополнение к острому отторжению другие причины ранней посттрансплатационной олигурии включают снижение ОЦК, обструкцию мочеточника и стеноз почечной артерии. Заключительное обследование составляют УЗИ почек и радионуклидное сканирование. Острое отторжение может начаться спустя несколько дней после трансплантации. Уровень натрия в моче может быть низким. При подозрении на отторжение биопсия почечного трансплантата предпочтительнее эмпирической терапии.
Поражения клубочков в трансплантате включают рецидивирующий гломерулонефрит, хроническое отторжение и цитомегаловирусную гломерулопатию с нефротическим синдромом.