Диастолическая дисфункция миокарда левого желудочка что это такое
Диастолическая дисфункция миокарда левого желудочка
Диастолическая дисфункция миокарда – что это значит?
Дисфункция – это сбой в работе органа, в переводе с латинского «затруднение действия», диастолическая дисфункция миокарда, соответственно, это нарушение процесса работы сердечной мышцы и снижение заполнения кровью левого желудочка в период диастолы (ее расслабления). При данном патологическом процессе, уменьшается способность левой камеры миокарда перекачивать в свою полость кровь из легочной артерии, таким образом, уменьшается ее наполняемость при релаксации.
Диастолическая дисфункция миокарда левого желудочка проявляется увеличением отношения конечного давления желудочка и конечного объема в период диастолы. Развитие данной патологии сопровождается снижением податливости стенок левой камеры сердца.
Факт! У 40% больных с сердечной недостаточностью – систолических дисфункций левой камеры нет, а острая сердечная недостаточность — это прогрессирующая диастолическая дисфункция левого желудочка.

Интересно! Несмотря на то, что сердечно-сосудистые заболевания чаще поражают представителей мужского пола, данная дисфункция, наоборот, немного больше «предпочитает» женщин. Возрастная категория – от 60 лет.
Разновидности данной патологии
На сегодняшний день, данную патологию принято разделять на следующие типы:
В зависимости от степени тяжести патологии, принято дополнительное подразделение на:
Основные симптомы внешнего проявления дисфункции
Диастолическая дисфункция миокарда достаточно часто протекает бессимптомно, годами не выдавая своего присутствия. Если же патология проявляется, то обратить внимание следует на появление:
Факторы, провоцирующие развитие патологии
В первую очередь следует отметить, что развитию диастолической дисфункции миокарда, способствует его гипертрофия, т.е. утолщение стенок желудочков и межжелудочковой перегородки.
Основной причиной гипертрофии сердечной мышцы является гипертония. Кроме того, опасность ее развития связывают с чрезмерными физическими нагрузками на организм (например, усиленные занятия спортом, тяжелый физический труд).
Отдельно выделяются факторы, способствующие развитию основной причины – гипертрофии и это:
Способы выявления патологии

Современная терапия патологических нарушений
Для лечения диастолической дисфункции миокарда применяются консервативные методы. План терапии начинается с устранения причин развития патологии. Учитывая, что основной фактор развития – гипертрофия, которая развивается вследствие гипертонии, то непременно назначаются антигипертензивные препараты и производится постоянный контроль артериального давления.
Среди препаратов, применяющихся для терапии дисфункции, выделяют такие группы:
Новые возможности медикаментозного лечения диастолической формы хронической сердечной недостаточности
Опубликовано:
Российский кардиологический журнал № 4 (84) / 2010
Адамчик А.С., Крючкова И.В., Рубан Г.М., Благодырева Ю.А.
Кубанский государственный медицинский университет, Краснодар
Проблеме хронической сердечной недостаточности (ХСН) в последние годы уделяется большое внимание, что связано с неуклонным ростом заболеваемости и высоким уровнем смертности населения [1]. В настоящее время наиболее значимыми факторами риска этой патологии считаются артериальная гипертензия (АГ), дислипидемия, ожирение и сахарный диабет, которые, к тому же, имеют тенденцию к сочетанию [2,3]. B 1988 г. американский ученый G. Reaven выдвинул теорию, сформировавшуюся в понятие метаболического синдрома (МС), в основе которой лежит тесная патогенетическая взаимосвязь этих факторов [4,5]. Инсулинорезистентность (ИР) выступает в качестве основного связывающего звена цепи метаболических нарушений и является самостоятельным фактором риска сердечно-сосудистых заболеваний [6]. Риск развития осложнений кардиоваскулярных заболеваний у пациентов с МС возрастает в 3-4 раза [7]. Разработка концепции МС позволила оценить важную роль гиперинсулинемии (ГИ) и ИР в становлении АГ и хронической сердечной недостаточности (ХСН) [8]. На сегодняшний день именно АГ считается наиболее частой причиной развития нарушения диастолической функции левого желудочка (ЛЖ), которая, в свою очередь, приводит к возникновению признаков ХСН при отсутствии снижения сократительной способности миокарда ЛЖ, т. е. развитию диастолической формы ХСН. Вопрос ранней и эффективной терапии данной формы ХСН остается на настоящий момент нерешенным. Различные исследования в этой области дают положительные результаты [9,10,11], однако общепризнанных схем коррекции диастолической дисфункции ЛЖ не разработано. Современные представления o значительной распространенности диастолической дисфункции миокарда ЛЖ и её роли в возникновении сердечной недостаточности диктуют необходимость ранней диагностики этого явления и его своевременной коррекции [12].
Одним из перспективных препаратов в лечении диастолической ХСН является таурин, биологические свойства которого представляют интерес для практической медицины [13]. Таурин является природным кальциевым антагонистом, мембраностабилизатором, антиоксидантом, осморегулятором, а также обладает свойствами нейромодулятора и блокатора симпато-адреналовой системы и ренин-ангиотензин-альдостероновой системы [14, 15, 16, 17, 18, 19]. В клинике дибикор применяется в комплексной терапии сахарного диабета 1 и 2 типов, а также при ХСН [20].
Цель исследования – оценка состояния диастолической функции ЛЖ у пациентов с клиническими проявлениями ХСН и ФВ ЛЖ >50% и возможности медикаментозного воздействия на диастолическую дисфункцию ЛЖ.
Материал и методы
В исследование на условиях добровольного информированного согласия были включены 78 человек с диастолической формой ХСН и метаболическим синдромом, госпитализированных в стационар или обратившихся на кафедру. Выделенная группа пациентов представлена 19 мужчинами и 59 женщинами в возрасте от 31 до 66 лет (средний возраст – 48,5 лет). Критерии включения: ХСН I-III ФК и I-IIА стадии, артериальная гипертензия II стадии 1-3 степеней, ожирение, дислипидемия и нарушение углеводного обмена. Критерии исключения из исследования: ишемическая болезнь сердца, острое нарушение мозгового кровообращения, острый и перенесенный инфаркт миокарда, симптоматические артериальные гипертензии, сахарный диабет 1 и 2 типов.
Наличие МС определяли на основании классификации Adult Treatment Panel III (АТР III), 2001г. [21,22] и International Diabetes Federation (IDF), 2005г. Диагностика нарушений углеводного обмена проводилась согласно классификации ВОЗ 1999г. ХСН выявляли согласно “Российским национальным рекомендациям ВНОК и ОССН”,2007г. и классификацией, предложенной ОССН и утвержденной Российским Съездом кардиологов в 2003 г. [23,24]. Степень ожирения определялась по индексу массы тела (ИМТ) по ВОЗ (1997): нормальная масса – 18 – 24,9 кг/м², избыточная масса – 25 – 29,9 кг/м², ожирение I степени – 30 – 34,9 кг/м², II степени – 35 – 39,9 кг/м², III степени – 40 кг/м² и выше. Для диагностики ФК ХСН использовался тест 6-минутной ходьбы.
Все включенные в исследование пациенты были рандомизированы методом последовательных номеров на 2 сопоставимые по возрасту и полу группы по 39 человек. Пациенты контрольной группы получали эналаприл в дозе 10-20 мг/сут и индапамид 2,5 мг/сут, основной группе был добавлен таурин в дозе 1000 мг/сут. Лечение проводилось в течение 12 месяцев, на протяжении которых все участники исследования соблюдали диету и выполняли дозированную физическую нагрузку. Всем больным проводилось антропометрическое обследование, офисное измерение АД, определение липидного и углеводного статуса и ИР исходно и после лечения. Диастолическая функция ЛЖ (ДФЛЖ) оценивалась в импульсном режиме допплер – ЭхоКГ. Определялись и анализировались следующие параметры трансмитрального кровотока: пиковая скорость раннeго диастолического наполнения ЛЖ (пик Е), пиковая скорoсть предсердного диастолического наполнения (пик А), коэффициент E/А и время замедления кровотока раннего диастолического наполнения (DT). Активная релаксация ЛЖ оценивалась по продолжительности фазы изоволюметрического расслабления, то есть измерялось время изоволюметрического расслабления (ВИР) В соответствии с Российскими национальными рекомендациями ВНОК и ОССН по диагностике и лечению ХСН второго пересмотра (2007), диагностировали три типа нарушения ДФЛЖ: замедленная релаксация (ригидный тип). рестриктивный тип, псевдонормальный тип.
Статистическая обработка результатов проводилась с использованием непараметрических критериев Манна-Уитни и Т-критерия Уилкоксона.
Результаты
Показатели, характеризующие клиническое состояние пациентов и тяжесть ХСН, представлены в табл.1. Как видно из таблицы, положительная динамика критериев оценки клинического состояния пациентов и тяжести ХСН наблюдалась в обеих группах. Однако следует отметить, что количественные параметры изменений отличались на фоне различных схем терапии. По всем параметрам различия между группами через 12 месяцев от начала терапии достигли достоверности. Так, в основной группе на фоне приема дибикора через 12 месяцев терапии произошло достоверное уменьшение ФК ХСН (р
Диастолическая дисфункция левого желудочка
Врач ультразвуковой диагностики
Палий К.А.
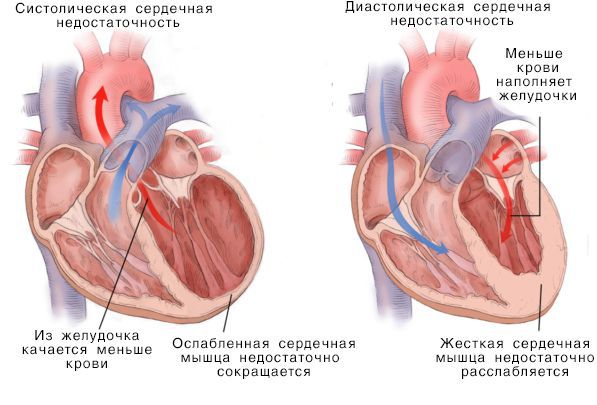
Под диастолической дисфункцией понимают неспособность левого желудочка наполняться и поддерживать ударный объём без компенсаторного увеличения предсердного давления наполнения.
В значительной степени она определяется способностью миокарда к расслаблению и податливостью (жесткостью) стенки. Нарушение диастолической функции левого желудочка может наблюдаться как в комбинации со снижением систолической функции левого желудочка, так и изолированно (например, при заболеваниях, сопровождающихся гипертрофией левого желудочка). Усиленный фиброз миокарда, развивающийся при старении, также может причиной значительной диастолической дисфункцией.
Для понимания подходов к оценке диастолического наполнения левого желудочка требуется знание четырех фаз диастолы.
Вышеописанные фазы диастолы могут быть легко прослежены с помощью импульсно – волновой допплерографии, визуализирующей изменения скорости трансмитрального потока крови.
Типичная кривая скорости трансмитрального потока имеет два пика: первый из них (пик Е) соответствует фазе быстрого раннего наполнения желудочков, тогда как второй относительно низкоскоростной пик (А) имеет более низкую амплитуду и совпадает по времени с сокращением предсердия. Для оценки диастолической функции левого желудочка предложено использовать большое число характеристик пиков Е и А, однако на практике рутинно используются лишь некоторые из них: максимальная скорость пика Е, максимальная скорость пика А, соотношение максимальных скоростей Е/А и время замедления пика Е.
По мере нарушения диастолической функции левого желудочка конечное диастолическое давление в его полости начинает расти, что, в свою очередь, вызывает рост давления в левом предсердии. В результате характер потока крови между левым предсердием и левым желудочком изменяется, что может быть зафиксировано с помощью импульсно –волновой допплерографии входящего трансмитрального потока.
Известно 4 основных типа диастолического наполнения левого желудочка:
Факторы, влияющие на изменение трансмитрального кровотока, можно разделить на физиологические и патологические. В свою очередь патологические подразделяются на внесердечные и сердечные.
Среди физиологических причин выделяются такие как возраст, частота сердечных сокращений, положение пациента, дыхание, преднагрузка (например, изменение профиля трансмитрального кровотока при нагрузочных пробах).
Внесердечные факторы, влияющие на трансмитральный кровоток: ожирение, диабет, почечная недостаточность, синдром ночного апноэ.
Сердечные причины: артериальная гипертензия (АГ), ишемическая болезнь сердца (ИБС), кардиомиопатии, хроническая сердечная недостаточность (ХСН), пороки сердца, миокардиты, заболевания перикарда и др.
Таким образом, эхокардиография является единственным доступным неинвазивным методом оценки диастолической функции левого желудочка, которая имеет важное клиническое значение.
Диастолическая дисфункция рассматривается как дебют в нарушении функции желудочков при различных заболеваниях сердца.
Степень диастолической дисфункции может указывать на тяжесть заболевания у больных с одинаковой степенью систолической дисфункции.
Выраженность диастолической дисфункции может выступать в качестве объективного маркера эффективности проводимого лечения или течения заболевания.
Райдинг Э. Эхокардиография. Практическое руководство/ Элисдэйр Райдинг; пер. с англ. – 4 –е изд. – М.: МЕДпресс-информ, 2016. – 280с.
Рыбакова М. К. Практическое руководство по ультразвуковой диагностике. Эхокардиография / М. К. Рыбакова и др. – М.: Издательский дом Видар-М. 2008. – 512 с.
Что такое сердечная недостаточность? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гринберг М. В., кардиолога со стажем в 32 года.
Определение болезни. Причины заболевания
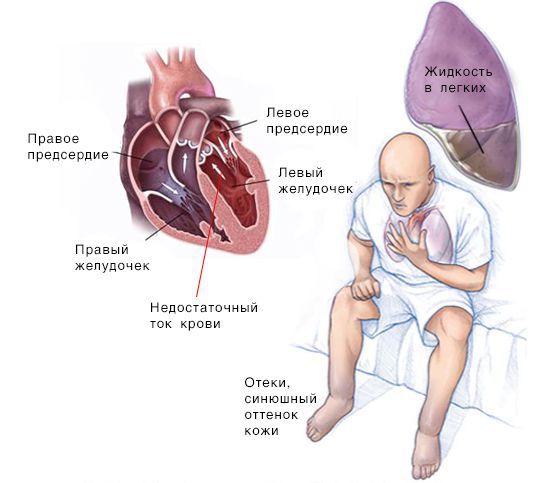
Сердечная недостаточность — синдром, при котором нарушена способность сердца перекачивать кровь. Заболевание проявляется одышкой, повышенной утомляемостю, хрипами в лёгких, отёками голеней и стоп.
Выделяют острую и хроническую формы:
Распространённость
В России хроническая сердечная недостаточность чаще регистрируется у женщин. Возможно, это связано с более пристальным их вниманием к своему здоровью.
Причины хронической сердечной недостаточности
Сердечная недостаточность не является самостоятельным заболеванием, это результат развития многих сердечно-сосудистых болезней. Она возникает в основном из-за атеросклероза, ишемической болезни сердца и гипертонии.
Другие факторы риска:
Причины острой сердечной недостаточности
Острая сердечная недостаточность может возникнуть как обострение хронической формы заболевания, а также на фоне инфаркта миокарда, разрыва хорд митрального клапана и других тяжёлых состояний.
Симптомы сердечной недостаточности
В начале заболевания симптомы сердечной недостаточности отмечаются исключительно при физических нагрузках.
Реакция со стороны сердца. Из-за нарушения кровообращения появляется одышка — частое и глубокое дыхание, не соответствующее уровню нагрузки. При повышении давления в лёгочных сосудах возникает кашель, иногда с кровью. При физической активности и употреблении большого количества пищи может усилиться сердцебиение. Пациент жалуется на чрезмерную утомляемость и слабость. С течением времени симптомы нарастают и теперь беспокоят не только при физической активности, но и в состоянии покоя.
Реакции со стороны печени. Сердечную недостаточность сопровождает застой крови в сосудах печени, из-за чего возникает чувство тяжести и боли под правым ребром.
Патогенез сердечной недостаточности
Сердце, подобно насосу, нагнетает кровь в сосуды и перекачивает её из одной части тела в другую:
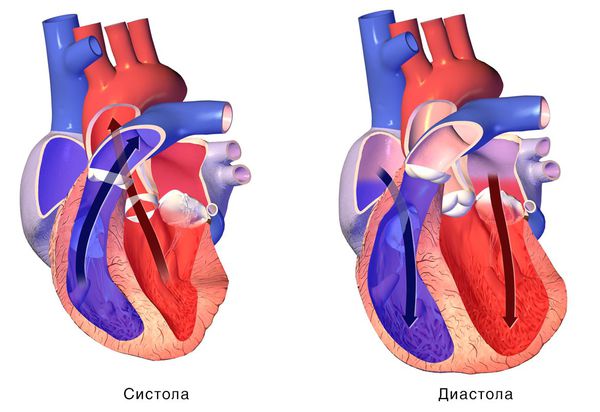
При сокращении сердечной мышцы, называемой систолой, кровь выталкивается из сердца. При расслаблении сердечной мышцы, или диастоле, она возвращается в сердце.
Если расслабляющая или сократительная способность сердца уменьшается, то развивается сердечная недостаточность. Это происходит, как правило, из-за слабости сердечной мышцы и/или потери её эластичности. В результате сердце качает недостаточно крови. Она может также накапливаться в тканях и вызывать застой.
Скопление крови, поступающей в левую часть сердца, приводит к застою в лёгких и затруднению дыхания. Скопление крови, приходящей в правую половину сердца, вызывает застой жидкости в других частях тела, например в печени и ногах.
При сердечной недостаточности, как правило, поражены обе половины сердца. Но одна из них может страдать от заболевания сильнее, чем другая. В таких случаях выделяют правостороннюю и левостороннюю сердечную недостаточность.
Классификация и стадии развития сердечной недостаточности
Выделяют следующие формы сердечной недостаточности:
Недостаточность левого желудочка сердца
Левосторонняя сердечная недостаточность бывает левожелудочковой и левопредсердной. Для неё свойственно снижение выброса левого желудочка и/или застой крови на пути к левым отделам сердца, то есть в венах малого круга кровообращения.
Симптомы при левосторонней сердечной недостаточности (СН): слабость, головокружения, бледность кожи, одышка и быстрая утомляемость.
Недостаточность правого желудочка сердца
Симптомы при правосторонней СН: периферические отёки, цианоз и скопление жидкости в брюшной полости.
Изолированная сердечная недостаточность встречается редко и кратковременно. В последующем нарушение затрагивает все камеры сердца и развиваются типичные симптомы болезни.
Систолическая и дистолическая сердечная недостаточность
Нарушение насосной функции левого желудочка может быть вызвано систолической и диастолической дисфункцией. Систолическая дисфункция более распространена и связана со снижением сократимости миокарда — мышечной ткани сердца. В большинстве случаев причиной систолической хронической сердечной недостаточности становится ИБС, сочетаясь с артериальной гипертензией и сахарным диабетом.
Помимо привычных терминов “диастолическая сердечная недостаточность” и «систолическая сердечная недостаточность», используются названия “сердечная недостаточность с сохраненной фракцией выброса ЛЖ (СНСФВ)” и «сердечная недостаточность со сниженной фракцией выброса (СН СФВ)».
Острая и хроническая сердечная недостаточность
Симптомы при хронической и острой СН различаются лишь интенсивностью и сроками развития.
Стадии развития сердечной недостаточности
Современная классификация хронической сердечной недостаточности объединяет модифицированную классификацию Российской кардиологический школы по стадиям, которые могут только ухудшаться (В. Х. Василенко, М. Д. Стражеско, 1935 г.), и международную классификацию по функциональным классам, которые определяются способностью больного переносить физическую нагрузку (тест с 6-ти минутной ходьбой) и могут ухудшаться или улучшаться (Нью-Йоркская классификация кардиологов). [2]
Классификация ХСН Российского общества специалистов по сердечной недостаточности
| ФК | ФК ХСН (могут изменяться на фоне лечения) | НК | Стадии ХСН (не меняются на фоне лечения) |
|---|---|---|---|
| 1ФК | Ограничений физической активности нет; повышенная нагрузка сопровождается одышкой и/или медленным восстановлением | 1 ст | Скрытая сердечная недостаточность |
| 11ФК | Незначительное ограничение физической активности: утомляемость, одышка, сердцебиение | 11а ст | Умеренно выраженные нарушения гемодинамики в одном из кругов кровообращения |
| 111ФК | Заметное ограничение физической активности: по сравнению с привычными нагрузками сопровождается симптомами | 11б ст | Выраженные нарушения гемодинамики в обоих кругах кровообращения |
| 1У ФК | Симптомы СН присутствуют в покое и усиливаются при минимальной физической активности | 111 ст | Выраженные нарушения гемодинамики и необратимые структурные изменения в органах-мишенях. Финальная стадия поражения сердца и других органов |
Классификация сердечной недостаточности Нью-Йоркской кардиологической ассоциации
Класс I. Заболевание сердца не ограничивает физическую активность. Обычная нагрузка не вызывает усталость, сердцебиение и одышку.
Класс II. Болезнь незначительно ограничивает физическую активность. В покое симптомов нет. Обычная физическая нагрузка вызывает усталость, сердцебиение или одышку.
Класс III. Физическая активность значительно ограничена. В покое симптомов нет. Небольшая физическая активность вызывает усталость, сердцебиение или одышку.
Осложнения сердечной недостаточности
Осложнения хронической сердечной недостаточности:
Диагностика сердечной недостаточности
Лечение сердечной недостаточности
Этапы оказания помощи пациенту с острой сердечной недостаточностью
При сердечной недостаточности не стоит заниматься самолечением. Своевременное обращение к врачу поможет избежать негативных последствий.
Цели терапии
Правильно подобранная медикаментозная терапия способна улучшить качество жизни и значительно продлить её продолжительность у больных даже с тяжелыми формами хронической сердечной недостаточности (по данным литературы — до 10 лет). [4]
Стандарты диагностики и лечения сердечной недостаточности, которые утверждены Минздравом, предписывают определенные исследования и манипуляции для пациентов, обратившихся с симптомами, напоминающими сердечную недостаточность; там же есть список лекарственных средств, но без указания, кто и как должен это лечить. Терапевты в поликлиниках не имеют соответствующей подготовки и не могут грамотно оказывать помощь этим больным.
Нужна ли госпитализация при сердечной недостаточности
Причиной госпитализации является декомпенсация — выраженное нарастание отёков и одышки, тахикардия и нарушение сердечного ритма.
В России сегодня почти нет специализированных отделений, где принимали бы больных с этим заболеванием, проводили бы дифференциальную диагностику и подбирали лечение (в Западной Европе введена врачебная специальность «специалист по сердечной недостаточности»). Кто реально занимается индивидуальным подбором лекарственных препаратов для больного? Терапевт, который назначает преимущественно фуросемид (мочегонный препарат), выводящий калий, снижающий давление и ускоряющий наступление летального исхода?
Кардиологические отделения районных больниц, куда с огромным трудом можно госпитализировать тяжелого больного на очень короткий срок, где опять же назначат фуросемид и лишь выведут избыточно накопленную жидкость, а через 1-2 месяца опять наступит ухудшение (правило 4-х госпитализаций: время между каждой последующей госпитализацией сокращается, состояние ухудшается, после 4-й госпитализации больных не остается!) В то время как современные препараты в постепенно повышающихся дозах могут обеспечить гемодинамическую разгрузку сердца, улучшить состояние пациента, уменьшить потребность в госпитализациях, продлить жизнь больного.
При хронической сердечной недостаточности показано сохранять режим питания и нагрузок и непрерывно принимать лекарственные препараты. Одно-двухдневный пропуск может ухудшить состояние, симптомы могут вернуться, и станет неизбежной госпитализация. Хроническая сердечная недостаточность часто встречается у людей пожилого возраста и сочетается с энцефалопатией, и помощь близких может значительно повысить их приверженность к лечению. Нужно обучение правильному питанию, режиму дня, контролю за задержкой жидкости (за рубежом эти функции выполняет специально обученная медсестра, которая осуществляет патронаж больного).
Острая или тяжелая форма хронической сердечной недостаточности подразумевает постельный режим, полный психический и физический покой. В остальных случаях показаны умеренные нагрузки, которые не сказываются на самочувствии. Следует потреблять не более 500-600 мл жидкости в сутки, соли – 1-2 г. Назначается витаминизированное, легкоусвояемое диетическое питание, олигомерные питательные смеси.
Медикаментозное лечение
Если развивается приступ острой сердечной недостаточности левого желудочка (отёк легких), больной подлежит госпитализации, где ему оказывают неотложную помощь. Лечение заключается в введении диуретиков, нитроглицерина, препаратов, которые повышают сердечный выброс (добутамин, дофамин), проводятся ингаляции O2.
Если развивается асцит, показано проведение пункционного удаления жидкости из брюшной полости, при возникновении гидроторакса — плевральная пункция.
Поскольку сердечная недостаточность сопровождается выраженной гипоксией тканей, пациентам показана кислородная терапия. [10]
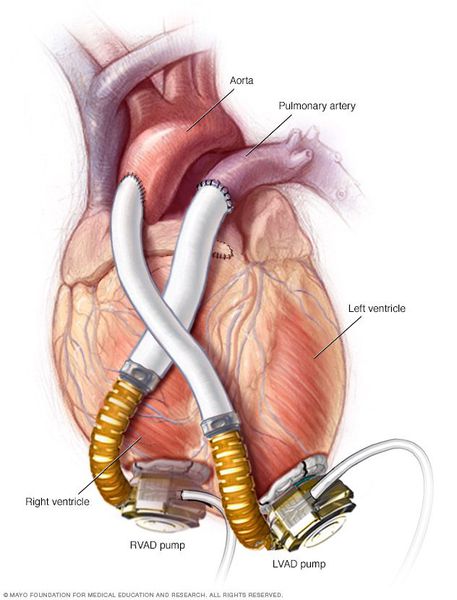
Хирургические и механические методы лечения
Питание и режим дня при сердечной недостаточности
Пациенту с сердечной недостаточностью следует уменьшить употребление жидкости до одного литра в сутки. Также следует исключить солёности, пряности и копчёности.
При заболевании нужно больше двигаться и выполнять посильные нагрузки: чаще ходить пешком и заниматься лёгкой гимнастикой.
Прогноз. Профилактика
До 1990-х годов 60 − 70 % пациентов с хронической сердечной недостаточностью умирали в течение пяти лет. Современная терапия позволила уменьшить смертность: сейчас в России при этой болезни она составляет 6 % в год, а среди пациентов с клинически выраженными формами — 12 % [16]
Отдалённый прогноз зависит от степени тяжести заболевания, образа жизни, эффективности подобранного лечения и приверженности ему, сопутствующих заболеваний и т. д.
Успешное лечение на ранних стадиях может полностью компенсировать состояние пациентов; при третьей стадии сердечной недостаточности прогноз самый печальный.
Чтобы сердечная недостаточность не прогрессировала, нужно соблюдать рекомендованный режим физической активности, регулярно и без пропусков принимать назначенные лекарства и регулярно наблюдаться у кардиолога.