Дифференцировать с цистаденомой что это значит
Дифференцировать с цистаденомой что это значит
а) Определение:
• Доброкачественная опухоль из ацинарных клеток поджелудочной железы (ПЖ), выстланная клетками с большим количеством гликогена
1. Общая характеристика:
• Локализация:
о Чаще возникает в головке поджелудочной железы
• Размер:
о Опухоль характеризуется вялотекущим течением и редко достигает больших размеров
2. КТ признаки серозной цистаденомы поджелудочной железы:
• Хорошо отграниченное объемное образование с бугристыми краями, трех различных морфологических типов:
о Микрокистозная аденома (классическая серозная цистаденома):
— Составляет только около 20% всех серозных цистаденом
— Имеет вид «пчелиных сот» или «губки», обусловленный множественными мелкими кистами и перегородками, накапливающими контраст
— В центре аденомы находится рубец с обызвествлениями
о Макрокистозная серозная цистаденома:
— 10—25% всех серозных цистаденом
— Состоит из единственной камеры (или небольшого количества камер)
— Имеет тонкую стенку, не накапливающую контраст
о «Солидная» серозная аденома
— В опухоли преобладают перегородки, накапливающие контраст, вследствие чего она выглядит солидной
— Опухоль является гиперваскулярной и характеризуется периферическим контрастным усилением
• Опухоль накапливает контраст по периферии, окружена гипертрофированными артериальными сосудами
• Расширение желчного и/или ППЖ или атрофия ПЖ
• Часто (в 36% случаев) обнаруживаются обызвествления, преимущественно в периферических отделах
• Опухоль не охватывает кровеносные сосуды, не вызывает их сужение или окклюзию
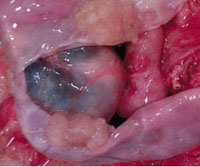
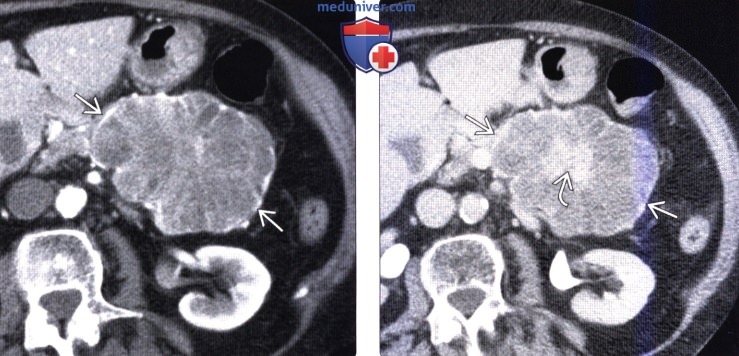
(Справа) На аксиальной КТ с контрастным усилением визуализируется гиперваскулярное объемное образование солидного характера с хорошо различимым центральным рубцом, содержащим обызвествления. Было выполнено оперативное вмешательство, обнаружилась «солидная» серозная цистаденома. Серозные новообразования в редких случаях может быть невозможно отличить от нейроэндокринных опухолей. 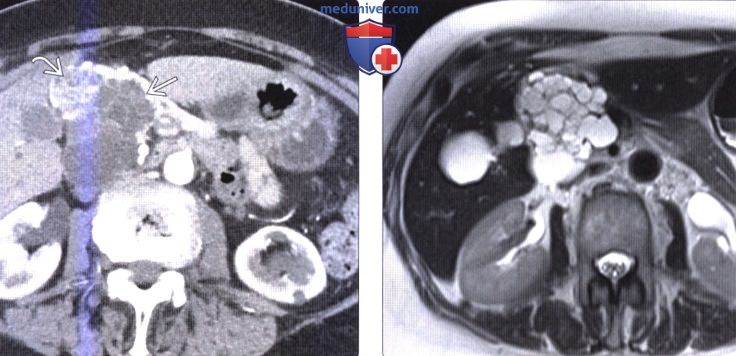
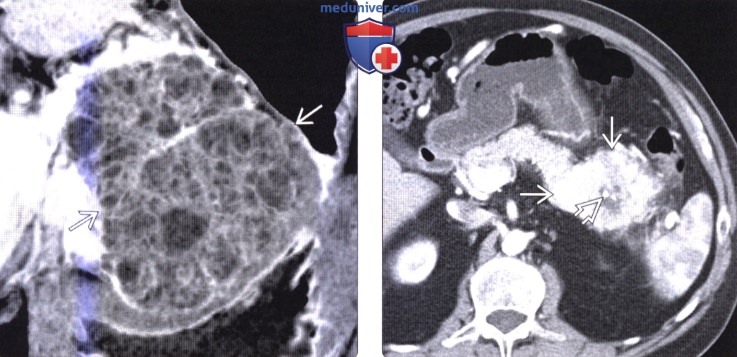
(Справа) На аксиальной Т2 взвешенной МР томограмме у этого же пациента лучше различима микрокистозная морфология опухоли, характерная для серозной цистаденомы. МРТ позволяет оценить внутреннюю структуру объемных образований, плохо различимую на КТ. 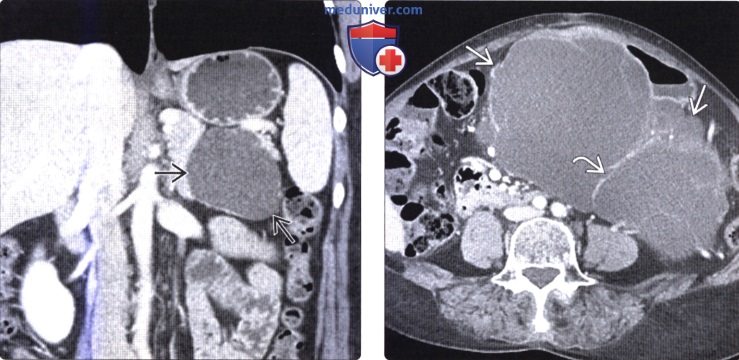
(Справа) На аксиальной КТ с контрастным усилением в поджелудочной железе определяется большое кистозное образование с множественными перегородками. Можно предположить, что образование является муцинозной кистозной опухолью, но, тем не менее, в действительности оно представляет собой олигокистозный вариант макрокистозной серозной цистаденомы.
3. МРТ признаки серозной цистаденомы поджелудочной железы:
• МРТ позволяет лучше охарактеризовать морфологию опухоли, чем КТ; чувствительность МРТ в обнаружении микрокист выше
• Т1 ВИ: кистозный компонент выглядит гипоинтенсивным
• Т2 ВИ: гиперинтенсивный сигнал в кистозном компоненте, гипоинтенсивный сигнал в фиброзной ткани и центральном рубце
• Т1 ВИ с контрастным усилением: накопление контраста в перегородках и в периферических отделах опухоли, отсроченное контрастное усиление центрального рубца
• DWI: не позволяет дифференцировать муцинозную и серозную опухоли
4. УЗИ признаки серозной цистаденомы поджелудочной железы:
• Мелкие кистозные компоненты могут быть неразличимы, вследствие чего опухоль выглядит солидной, гиперэхогенной, с акустическим усилением
• Эндоскопическая ультрасонография: визуализация опухоли с высоким разрешением позволяет лучше отобразить кисты внутри нее, придающие образованию вид «губки», центральный рубец и кальцинаты в структуре
в) Дифференциальная диагностика серозной цистаденомы поджелудочной железы:
1. Муцинозная кистозная опухоль поджелудочной железы:
• Немногочисленные ( 2 см) кисты, возможно, с узловым утолщением стенки и кальцинатами внутри нее или в перегородках
2. Внутрипротоковая папиллярная муцинозная опухоль:
• Может сообщаться с ГППЖ
• Группа расширенных протоков может имитировать серозную цистаденому
3. Островковоклеточные опухоли поджелудочной железы:
• Солидные и гиперваскулярные серозные аденомы неотличимы от нейроэндокринных опухолей
(Справа) На аксиальной КТ в отсроченной фазе контрастного уси ления у этого же пациента отчетливо определяется накопление контраста рубцом в центре образования — частый признак серозной цистаденомы. 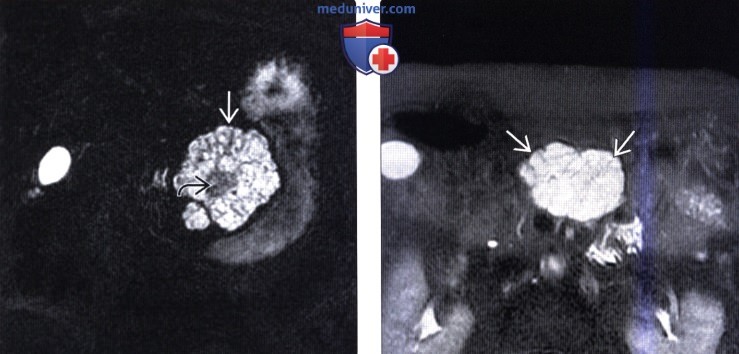
(Справа) На аксиальной Т2 взвешенной МР томограмме в поджелудочной железе визуализируется объемное образование с бугристыми краями, образованное многочисленными микрокистами (серозная цистаденома). В некоторых случаях МРТ позволяет лучше оценить структуру этих опухолей по сравнению с КТ. 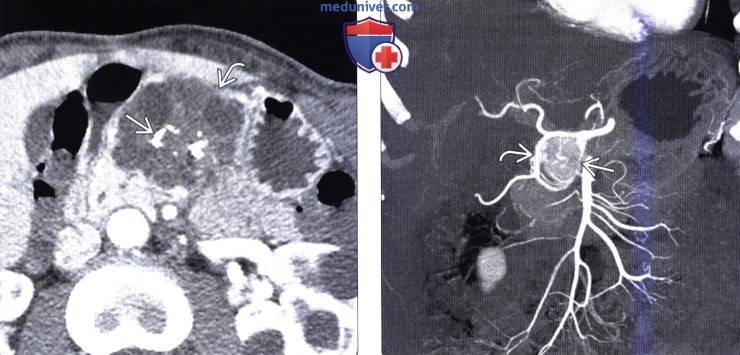
(Справа) На корональной КТ с контрастным усилением (MIP-реконструкция) в поджелудочной железе визуализируется солидное гиперваскулярное образование, видны также гипертрофированные кровеносные сосуды, отходящие от гастродуоденальной артерии. При исследовании резектата было сделано заключение о «солидной» серозной цистаденоме, новообразовании, которое может выглядеть идентично нейроэндокринной опухоли.
г) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Часто (в 40%) случаев цистаденома обнаруживается случайно и никак себя не проявляет
о Более крупные опухоли могут приводить к возникновению симптоматики, обусловленной объемным воздействием
• Лабораторные данные:
о Уровень ракового эмбрионального антигена в сыворотке крови остается в пределах нормальных значений
о Эндоскопическая ультрасонография с аспирацией содержимого кисты: низкий уровень ракового эмбрионального антигена, СА 19-9, муцина, амилазы; отсутствие атипичных клеток
2. Демография:
• Возраст:
о Средний и пожилой (среднее значение 68 лет)
• Пол:
о Опухоль чаще встречается у женщин (М:Ж=1:4)
о В основном у пожилых женщин («бабушкина опухоль»)
• Эпидемиология:
о Составляет 10-15% всех кист поджелудочной железы
о При синдроме Гиппеля-Линдау цистаденомы могут быть множественными
3. Течение и прогноз:
• Подавляющее большинство серозных цистаденом поджелудочной железы являются доброкачественными:
о Цистаденома может увеличиваться в размерах, вызывая боль и обструкцию, обусловленные объемным воздействием
о Опухоли больше 4 см растут быстрее (1,6 см в год) и в три раза чаще вызывают развитие симптомов по сравнению с опухолями меньше 4 см (0,12 см в год)
• Небольшое количество цистаденом ( 4 см), обусловливающие объемное воздействие, удаляются хирургическим путем
д) Диагностическая памятка. Советы по интерпретации изображений:
• Хорошо отграниченное объемное образование с бугристыми краями, состоящее из множества мелких кист размером 1-20 мм, разделенных тонкими перегородками
е) Список использованной литературы:
1. Chu LC et al: Characterization of pancreatic serous cystadenoma on dualphase multidetector computed tomography. J Comput Assist Tomogr. 38(2):258-63, 2014
2. Raman SP et al: Endoscopic ultrasound and pancreatic applications: what the radiologist needs to know. Abdom Imaging. 38(6): 1360-72, 2013
3. Zaheer A et al: Incidentally detected cystic lesions of the pancreas on CT: review of literature and management suggestions. Abdom Imaging. 38(2):331-41, 2013
— Вернуться в оглавление раздела «Лучевая медицина»
Редактор: Искандер Милевски. Дата публикации: 10.3.2020
Дифференцировать с цистаденомой что это значит
Среди доброкачественных эпителиальных опухолей серозные и муцинозные опухоли являются наиболее частыми. Они составляют более половины всех доброкачественных новообразований яичников, встречаются в любом возрасте. Серозные опухоли наблюдают чаще муцинозных и обнаруживают преимущественно в возрасте 30—55 лет, а муцинозные—в 40—60 лет.
Среди серозных опухолей наиболее часто встречают цистаденому (цилиоэпителиальная кистома) и папиллярную цистаденому (папиллярная кистома).
Серозная цистаденома чаще бывает односторонняя, однокамерная и, как правило, гладкостенная. Величина ее 3—30 см. Содержимое—прозрачная серозная жидкость соломенного цвета. Выстилающий стенку эпителий однорядный кубический или уплощенный, реже цилиндрический. Мерцательный эпителий наблюдают лишь местами. Капсула опухоли в основном плотноволокнистая.
Грубососочковая цистаденома (кистома). На ее внутренней поверхности обнаруживают плотные сосочковые образования и бляшки, массивная плотная соединительнотканная основа которых нередко находится в состоянии отека или гиалиноза. Эпителий, покрывающий эти сосочки и бляшки, тот же, что и выстилающий эпителий цилиоэпителиальной кистомы.
Папиллярная цистаденома (кистома) чаще бывает многокамерная. Характерно наличие мягких сосочковых разрастаний, которые, заполняя одну или многие камеры опухоли, напоминают по виду цветную капусту. В других наблюдениях они представлены небольшим количеством бородавчатых разрастаний. При наличии известковых отложений папиллярные образования отличаются значительной плотностью. Величина папиллярных кистом сравнительно небольшая. Они чаще, чем цилиоэпителиальные кистомы, бывают двусторонними. Их жидкое содержимое то желтоватого, то коричневатого цвета. Очень часто папиллярные разрастания обнаруживают не только на внутренней, но и на наружной поверхности кистозной опухоли. Многочисленные сосочки в папиллярных кистомах имеют то сравнительно тонкую, насыщенную клетками и кровеносными сосудами, то большей толщины соединительнотканную основу. Эпителиальный покров сосочков однорядный, отличается особенно большим сходством с трубным эпителием. В строме сосочков, реже в стенке кистомы обнаруживают псаммомные тельца.
Поверхностная папиллома встречается редко. Микроскопически она представляет собой опухоль папиллярного строения, чаще двустороннюю, обычно большого размера, расположенную на поверхности яичника и иногда полностью окутывающую его. Типичная поверхностная папиллома характеризуется теми же особенностями строения, что и папиллярная кистома.
В дифференциально-диагностическом отношении необходимо учитывать микропапиллоз (микропапилломатоз, бородавчатый яичник), который встречается чаще у пожилых женщин. При микропапиллозе сосочки обычно очень мелкие, не ветвящиеся, располагаются на поверхности яичника в виде небольших очаговых скоплений, покрытых сочным мезотелием.
Серозная аденофиброма, как цистаденофиброма, относится к числу сравнительно редких опухолей. Иногда она представляет собой фиброзно-измененный яичник, иногда мелкая аденофиброма (0,1-0.3 см) располагается в корковом слое. В отдельных наблюдениях небольшие опухоли имеют толстую ножку, которая соединяет их с поверхностью яичника. Однако чаще аденофиброма сочетается с кистозными образованиями (серозная цистаденофиброма). Такие опухоли бывают небольшой величины, реже достигают 20 см. Плотная часть опухоли построена по типу фибромы, в которой наблюдают железистые включения, местами резко расширенные и выстланные кубическим зиителием: выстилающий эпителий кистозных образований бывает цилиндрическим, нередко реснитчатым. В некоюрых цистаденофибромах обнаруживают плотные сосочковые образования и бляшки, микроскопически имеющие сходство с таковыми в грубососочковой кистоме. но с включением в соединительнотканной основе их железистых структур.
Среди муцинозных опухолей можно выделить 3 основные группы. К 1-й из них относятся муцинозные опухоли, большинство которых возникает из мюллерова они гелия. Ко 2-й группе относятся те муцинозные кистомы, которые сочетаются с опухолями Бреннера. Источником происхождения 3-й группы муцинозных опухолей (примерно 5-6% всех муцинозных опухолей) является энтодермальный эпителий кишечного типа. О тератоидном генезе их свидетельствует наличие в них бокаловидных и энтерохромаффинных клеток.
Муцинозная цистаденома является наиболее простой формой муцинозных опухолей [отсюда и название простая (сецернирующая) муцинозная кистома]. Она встречается наиболее часто, преимущественно односторонняя; двустороннее поражение наблюдают примерно в 10% случаев. Имеет величину 15-30 см, изредка 50 см. Опухоль округлая или овоидная, в большинстве случаев многокамерная. Содержимое различной величины камер обычно желеобразное. Внутренняя поверхность их гладкая, выстлана однорядным высоким цилиндрическим эпителием, сходным с эпителием слизистой оболочки цервикального канала. Митозы не обнаруживаются. Для эпителия муцинозных цистаденом характерна способность к образованию слизи (муцина). Муцин располагается в клетках в виде мелких капелек и выявляется при окраске муцикармином, альциановым синим и IIIИК-методом. Наряду с указанным эпителием иногда обнаруживают кубический, местами уплощенный, а в отдельных наблюдениях и цилиндрический эпителий типа трубного диморфная муцинозно-серозная цистаденома).
«Псевдонапиллярная» муцинозная цистаденома чаще бывает односторонняя многокамерная, иногда с наличием компактных участков. Гистологически «псевдонаниллярные» муцинозные кистомы представляют собой ту же простую муцинозную кистому с наличием картин ложнососочкового строения.
Папиллярную муцинозную цистаденому наблюдают реже псевдопапиллярной муцинозной, более чем в половине случаев она бывает двусгоронняя. На внутренней поверхности камер кистомы обнаруживают сосочковые разрастания, иногда напоминающие но виду цветную капусту. Сосочки имеют соединительнотканную основу. Эпителиальный покров сосочков при доброкачественном варианте муцинозных кистом однорядный. Высота и форма клеток может варьировать: наряду с высоким цилиндрическим эпителием наблюдают кубические и бокаловидные клетки; можно встретить высокие узкие клетки с вытянутыми ядрами и небольшим количеством цитоплазмы в виде ободка. Иногда отмечают нарушения в процессе слизеобразования: некоторые клетки теряют способность продуцировать слизь, цитоплазма других клеток переполнена капельками муцина.
Муцинозная аденофиброма встречается редко, состоит из двух компонентов: ткани типа фибромы и железистых включений или мелких кист, выстланных высоким цилиндрическим эпителием. Из мелких кист могут развиваться крупные полостные образования, выстланные тем же эпителием, муцинозная цистаденофиброма.
Серьезным, хотя и редким, осложнением муцинозных опухолей яичников является псевдомиксома брюшины. Одним из механизмов развития ее является пропитывание слизью стенки муцинозной цистаденомы с последующим некрозом и разрывом. Излитие желеобразного содержимого в брюшную полость вместе с опухолевыми фрагментахми и ведет к имплантации последних на брюшине. При наличии у одной и той же больной муцинозной опухоли яичника и мукоцеле червеобразного отростка трудно определить, является ли опухоль или мукоцеле, или и то и другое, первичной локализацией поражения. В подобных случаях, руководствуясь практическими целями, опухоль яичника рекомендуют рассматривать как первичную, отмечая поражение аппендикса как дополнительное.
При воспалительных явлениях в стенке кистозной опухоли можно наблюдать псевдоксантомные клетки; их необходимо дифференцировать от очаговых скоплений лютеинизированных стромальных клеток. Они имеют овальную и полигональную форму, светлую или эозинофильную цитоплазму и небольшое ядро. Эти клетки изредка встречаются в доброкачественных, пролиферирующих и злокачественных опухолях, чаще в серозных и муцинозных. Лютеинизированные стромальные клетки — энзиматически активные клетки, содержат линиды, принимают участие в биосинтезе стероидов, обладают эндокринной, в частности, эстрогенной активностью; об этом свидетельствуют и маточные кровотечения у подобных больных, диффузные и очаговые гиперпластические процессы эндометрия и пролиферативные изменения трубного эпителия у большинства таких женщин. Новообразования подобного рода, именуемые в литературе как «опухоли с функционирующей стромой», могут продуцировать не только эстрогены, но и андрогены.
Серозная цистаденома яичника
Серозная цистаденома яичника — истинная доброкачественная опухоль, происходящая из эпителиальной ткани органа. При небольших размерах (до 3 см) заболевание протекает бессимптомно. По мере роста новообразования у пациентки возникают тупые, ноющие или схваткообразные боли в нижней части живота и пояснице, а также признаки сдавливания соседних органов (учащённое мочеиспускание, запор, отёки ног и др.). Для диагностики используют бимануальное обследование, УЗИ, КТ и МРТ тазовых органов, анализ крови на онкомаркеры. Единственным эффективным методом лечения серозной цистаденомы является операция по удалению новообразования, яичника, придатков или матки с придатками.
Общие сведения
Серозная цистаденома (серозная кистома, простая, цилиоэпителиальная или гладкостенная цистаденома) — тугоэластичное доброкачественное новообразование яичника, расположенное сбоку или кзади от матки. Обычно опухоль развивается в возрасте 30—50 лет. Более чем у 80% пациенток диаметр опухоли составляет от 5 до 16 см, но в некоторых поздно диагностированных случаях её размеры достигали 30—32 см. Частота простой цистаденомы составляет 11% от всех новообразований яичников и 45% — от серозных (цилиоэпителиальных) опухолей. Как правило, новообразование возникает с одной стороны. В 72% случаев оно является однокамерным, у 10% пациенток — двухкамерным и у 18% — многокамерным.
Причины серозной цистаденомы
На сегодняшний день научно подтверждённой теории возникновения простой кистомы не существует. По мнению некоторых гинекологов, такое новообразование формируется из функциональных кист яичника — фолликулярной и жёлтого тела, которые не до конца рассосались и начали наполняться серозным содержимым. Предрасполагающими факторами к развитию простой цистаденомы яичника служат:
Патогенез
Серозная кистома, как правило, формируется в одном из яичников. Сначала она представляет собой небольшое гладкостенное однокамерное (реже — многокамерное) новообразование. Его плотные соединительнотканные стенки выстланы изнутри однослойным кубическим или цилиндрическим реснитчатым эпителием, обладающим секреторной активностью. По мере роста внутри цистаденомы накапливается серозное содержимое — водянистая прозрачная жидкость светло-жёлтого цвета. В результате растущее опухолевидное образование сдавливает окружающие органы и нервные волокна, что приводит к возникновению болевого синдрома. При присоединении воспалительного процесса гладкая блестящая поверхность кистомы становится матовой и покрывается спайками.
Симптомы серозной цистаденомы
Клинической симптоматики при небольших (до 3 см) гладкостенных кистомах обычно не наблюдается, они становятся случайной находкой во время гинекологического обследования или УЗИ органов малого таза. По мере увеличения новообразования у пациентки возникают симптомы, связанные с давлением кистомы на соседние органы. Наиболее типичен болевой синдром. Обычно он носит характер тупых, ноющих, реже схваткообразных болей, возникающих в паховой области, за лобком или в пояснице. Кроме того, женщина может испытывать давление на мочевой пузырь, прямую кишку, ощущать наличие инородного тела.
При кистомах больших размеров возможно нарушение функций смежных органов из-за их сдавливания, что проявляется учащённым мочеиспусканием, дискомфортом в кишечнике, запорами, тошнотой, отёками нижних конечностей. В тех случаях, когда опухоль достигает в размерах 6—10 и более см, она может привести к увеличению живота или его видимой асимметрии. Менструальный цикл при серозных цистаденомах обычно не нарушен. Однако если новообразование является достаточно крупным и оказывает давление на яичник и/или матку, характер месячных изменяется — они становятся более обильными или слишком скудными и сопровождаются болезненными ощущениями. Крайне редко при неосложнённых простых кистомах наблюдается общая реакция организма в виде усталости, слабости, вялости, сниженной работоспособности, раздражительности.
Осложнения
Основная опасность несвоевременного выявления и неадекватного лечения серозной цистаденомы яичника — сдавливание соседних органов с нарушением их функций и возникновение острых состояний. Наиболее серьёзными осложнениями кистомы, требующими неотложного оперативного лечения, являются перекрут ножки (при её наличии) с некрозом новообразования и разрыв капсулы (апоплексия яичника) с попаданием его содержимого в брюшную полость и возникновением кровотечения. Об осложнённом течении заболевания могут свидетельствовать повышение температуры, резкое усиление боли, возникновение сильной тошноты или рвоты, выраженного недомогания с головными болями, головокружением и потерей сознания, резкая бледность, кровянистые выделения из влагалища. Иногда наблюдается рецидив заболевания после органосохраняющего оперативного вмешательства и злокачественное перерождение опухоли.
Диагностика
Для подтверждения или уточнения диагноза заболевания, проведения дифференциальной диагностики и выбора оптимального метода лечения пациенткам с подозрением на серозную цистаденому назначают комплексное гинекологическое обследование. В него входят:
Простую серозную цистаденому необходимо отличать от других доброкачественных новообразований яичников, в первую очередь, функциональных кист, папиллярной и псевдомуцинозной кистомы. Для исключения метастазирования в яичник одной из форм рака желудка пациенткам в обязательном порядке назначают фиброгастродуоденоскопию. Проведение фиброколоноскопии позволяет оценить степень вовлечения в процесс сигмовидной и прямой кишки. Альтернативным решением при невозможности проведения эндоскопического обследования желудка, прямой и сигмовидной кишки является рентгенография органов ЖКТ.
Также в ходе дифференциальной диагностики исключают злокачественное поражение яичников, тубовариальный абсцесс, внематочную беременность, патологию расположенных рядом органов — острый аппендицит, дистопию почек и другие пороки развития мочевыводящей системы, дивертикулёз сигмовидной кишки, костные и внеорганные опухоли малого таза. В таких случаях, кроме лабораторного и инструментального обследования, назначают консультации смежных специалистов — хирурга, онкогинеколога, гастроэнтеролога, онколога, уролога.
Лечение серозной цистаденомы
Основной метод лечения простой серозной кистомы — хирургическое удаление опухоли. Достоверных данных об эффективности медикаментозных и немедикаментозных способов терапии этого заболевания в гинекологии не существует. При выборе конкретного вида оперативного вмешательства учитывают возраст пациентки, наличие или планирование беременности, размеры опухоли. Основные цели лечения пациенток репродуктивного возраста — максимальное сохранение здоровой ткани яичника и профилактика трубно-перитонеального бесплодия (ТПБ). Женщинам в период перименопаузы рекомендованы радикальные операции, направленные на предотвращение рецидива цистаденомы и сохранение качества жизни.
Показанием к плановому проведению операции является наличие опухолевидного образования диаметром от 6 см, которое сохраняется на протяжении 4—6 месяцев. Решение о сроках удаления новообразования меньших размеров гинеколог принимает индивидуально с учётом результатов динамического наблюдения. В экстренном порядке хирургическое вмешательство проводится при подозрении на перекрут ножки или разрыв капсулы кистомы. Обычно плановая операция выполняется лапароскопически. Основными видами оперативных вмешательств при гладкостенной серозной цистаденоме являются:
Прогноз и профилактика
При своевременном обнаружении и хирургическом лечении прогноз заболевания является благоприятным: серозная цистаденома крайне редко рецидивирует и озлокачествляется. Женщинам репродуктивного возраста, перенесшим органосохраняющие вмешательства, одностороннюю овариоэктомию или аднексэктомию, рекомендуется планировать беременность не ранее чем через 2 месяца после операции. Полное восстановление после лапароскопического консервативного удаления серозной гладкостенной цистаденомы яичника наступает через 10—14 дней, после радикальных операций восстановительный период длится до 6—8 недель. Пациенткам показано диспансерное наблюдение у врача-гинеколога. По наблюдениям американских специалистов, профилактический эффект в отношении развития доброкачественных цистаденом яичника оказывает приём комбинированных оральных контрацептивов монофазного действия.