Дикротическая выемка при беременности что это такое
Допплерометрия как метод пренатальной диагностики.
Пренатальная диагностика это комплекс исследований, позволяющий оценить состояние ребенка (плода) до рождения. Своевременное проведение пренатальной диагностики позволяет выявить начальные этапы нарушений в развитии беременности и соответствующим образом скорректировать терапию.
Одним из общепризнанных методов пренатальной диагностики является ультразвуковое допплеровское исследование сосудов системы мать – плацента – плод (допплерометрия, допплерография). Эта процедура безболезненна и безвредна как для матери, так и для плода (с учетом соблюдения определенных правил), проводится отдельно или зачастую одновременно с УЗИ. Для ее проведения необходимо наличие в ультразвуковом аппарате специального технического и программного обеспечения.
Хотя, распространено предвзятое мнение о вреде УЗИ во время беременности, проведенные многочисленные исследования свидетельствуют обратное. Во время беременности УЗИ и допплерометрия достаточно быстро, безболезненно и самое главное безвредно позволяют получить информацию о состоянии ребенка.
Допплерометрия позволяет определить точное расположение сосуда, направление и скорость кровотока в разные фазы сердечного цикла и, таким образом, оценить состояние кровотока в системе мать – плацента – плод и выявить ранние признаки нарушения плацентарной функции. Поскольку нарушение плацентарного кровообращения лежит в основе практически всех видов акушерской патологии, своевременная диагностика состояния кровотока позволяет прогнозировать риск осложнений в каждом конкретном случае. Ведь акушерство это, прежде всего, своевременная диагностика и профилактика.
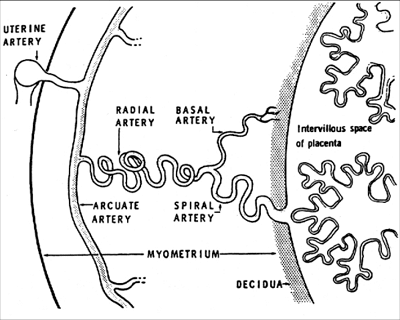
Понятие маточно-плацентарный кровоток включает в себя сосуды матки, плаценты и межворсинчатые пространства. Его формирование начинается с момента имплантации зародыша в слизистую оболочку матки (на 7-10 день после зачатия).
От аркуатных артерий числом около 100 отходят радиальные артерии, приобретающие в нижней трети миометрия спиралевидный или клубкообразный ход. Из спиральных артерий материнская кровь поступает в межворсинчатое пространство. Именно в нем и происходит переход веществ из крови матери в кровь плода и обратно. Циркуляция крови в межворсинчатом пространстве поддерживается разницей давления. Через вены децидуальной оболочки кровь возвращается в кровоток матери.
На ранних этапах беременности в процессе последовательных волн инвазии трофобласта и формирования плаценты в мышечных стенках мелких спиральных артерий происходят изменения. Они утрачивают гладкомышечные элементы и превращаются в большие сосудистые полости. Благодаря этому маточно-плацентарный кровоток увеличивается практически в 10 раз и становится системой с низким периферическим сопротивлением. Гестационная перестройка спиральных артерий заканчивается к третьему триместру. При осложненном течении беременности нормальные этапы инвазии трофобласта нарушаются, и необходимые физиологические изменения в стенках артерий не происходят. Нарушение в структуре спиральных артерий и приводит к увеличению периферического сопротивления и нарушению кровотока.
При оценке состояния кровотока наибольшее значение имеет не абсолютная величина скорости движения крови, а соотношение между скоростями кровотока в различные фазы сердечного цикла.
В клинической практике для количественной оценки состояния кровотока используют следующие основные показатели (индексы):
Важным моментом при проведении допплерометрического исследования является не только количественная, но и качественная оценка кривых скоростей кровотока. В разных сосудах в зависимости от срока беременности кривые скоростей кровотока в норме и при различных патологических изменениях (гестоз, гипоксия плода) имеют характерное изображение (ранняя дикротическая выемка, отсутствие диастолического компонента, высокий диастолический компонент, реверсный кровоток и т.д.).
При проведение планового ультразвукового исследования в 30 – 34 недели допплерометрия является обязательным компонентом в комплексной оценке состояния плода.
ЦИР рекомендует проведение допплерометрического исследования, начиная с 20 – 24 недель беременности, что позволяет не только выявить на ранних этапах нарушения кровотока в системе мать-плацента-плод, но и при необходимости начать своевременно терапию и более тщательное антенатальное наблюдение за состоянием ребенка вплоть до родов.
Допплерометрия при беременности
Клиника рядом с метро Пролетарская
(2 мин. пешком)
В клинике «Медицина Плюс» допплерометрию плода проводят как в программе комплексного ведения беременности, так и при обращении будущих мам с направлением на исследование при наблюдении у врачей других медучреждений.
Допплерометрическое исследование при беременности проводят опытные акушеры – специалисты УЗИ, врачи высшей категории. Прием ведется по предварительной записи. Оставьте заявку на сайте, мы перезвоним в течение 10 минут и запишем в удобное вам время.
Заполните форму, чтобы записаться сейчас
Допплерометрия в акушерстве: суть метода, проведение
Невозможно представить себе область медицины, где бы не применялись дополнительные методы обследований. Ультразвук благодаря своей безопасности и информативности при многих заболеваниях используется особенно активно.
Для чего проводится допплерография плода
Допплерометрия — это возможность не только оценить размеры и строение органов, но и зафиксировать особенности движущихся объектов, в частности, кровотока. Ультразвуковое исследование в акушерстве дает огромный объем информации касательно развития плода, с его помощью стало возможным определить не только число зародышей, их пол и особенности строения, но и наблюдать за характером кровообращения в плаценте, плодных сосудах и сердце.
На каких сроках беременности проводят допплерографию плода
УЗИ с допплерометрией должны проходить все беременные женщины в третьем триместре, по показаниям оно может быть назначено и раньше. На основании этого исследования врач исключает или подтверждает патологию, ранняя диагностика которой дает возможность своевременно приступить к лечению и предупредить многие опасные осложнения для растущего плода и мамы.
Как проводится допплерометрическое исследование
Допплерометрия относится к числу ультразвуковых методов, поэтому ее проводят с помощью обычного аппарата, но снабженного специальным программным обеспечением. Она основана на способности волны ультразвука отражаться от движущихся объектов, меняя при этом свои физические параметры.
Активное применение допплерометрии при беременности стало настоящим прорывом в диагностике практически всех видов акушерской патологии, которая обычно связана с нарушение кровообращения в системе мать-плацента-плод.
Врач может не только объективно судить о патологии, но и указать точное место ее возникновения, что очень важно при выборе методов лечения.
Подготовка к УЗИ с допплерографией
Перед проведением допплерографии беременной женщине не требуется какой либо специальной подготовки, но врач может рекомендовать не принимать пищу и воду за пару часов до процедуры. Исследование не причиняет боли и дискомфорта.
Показания к допплерометрии
Ультразвуковое исследование с допплерометрией в качестве скрининга показано всем беременным женщинам в третьем триместре. Это значит, что даже при отсутствии патологии оно должно быть проведено в плановом порядке, и врач акушер-гинеколог обязательно отправит будущую маму на обследование.
Оптимальным считается промежуток между 30 и 34 неделями беременности. Любое отклонение от нормы в этом периоде хорошо заметно, и вместе с тем, у врачей еще будет время для коррекции нарушений.
К сожалению, далеко не каждая беременность протекает столь благополучно, что будущая мама в положенный срок и, скорее для профилактики проходит УЗИ с допплерометрией. Есть целый перечень показаний, по которым исследование проводится вне установленных для скрининга рамок и даже неоднократно.
Если есть основания предполагать гипоксию плода, задержку его развития, что заметно при обычном узи, то допплеровское исследование будет рекомендовано уже в 20-24 недели.
Если вам назначена допплерография плода, запишитесь на исследование в клинику «Медицина Плюс», мы гарантируем:
Для будущих мам, наблюдающихся у наших специалистов, УЗИ с допплерографией плода входит в комплексную программу.
Чтобы записаться на допплерометрию, позвоните по контактному номеру или отправьте онлайн заявку.
Дикротическая выемка при беременности что это такое
Научно-исследовательский отдел женского здоровья Научно-исследовательского центра (дир. — д.м.н., проф. А.И. Ищенко) Первого Московского медицинского университета им. И.М. Сеченова, Москва, Россия, 119991
Нарушение маточно-плацентарной гемодинамики у беременных с экстрагенитальными очагами хронической инфекции
Журнал: Проблемы репродукции. 2015;21(2): 103-109
Каптильный В. А. Нарушение маточно-плацентарной гемодинамики у беременных с экстрагенитальными очагами хронической инфекции. Проблемы репродукции. 2015;21(2):103-109.
Kaptil’ny V A. Utero-placental hemodynamics disorders in pregnant women with extragenital chronic infection. Russian Journal of Human Reproduction. 2015;21(2):103-109.
https://doi.org/10.17116/repro2015212103-109
Научно-исследовательский отдел женского здоровья Научно-исследовательского центра (дир. — д.м.н., проф. А.И. Ищенко) Первого Московского медицинского университета им. И.М. Сеченова, Москва, Россия, 119991
Цель исследования — анализ изолированных нарушений кровотока в бассейне маточных артерий при беременности низкого риска после 18 нед гестации, выявить связь нарушения кровотока с инфекционными процессами различной локализации в организме беременной. Материал и методы. Проведено скрининговое допплерометрическое исследование и анализ спектрограмм маточно-плацентарного и плодового кровотока у 357 беременных. Результаты. Беременность низкого риска сопровождалась высокой частотой (14%) гемодинамических нарушений в системе мать—плацента—плод, с наибольшей частотой (67,9%) выявлялось снижение перфузионных показателей маточно-плацентарного кровотока с почти абсолютным преобладанием одностороннего нарушения; выявлена высокая корреляционная зависимость между снижением маточно-плацентарного кровотока и наличием очагов хронической инфекции экстрагенитальной локализации (71,4%): бессимптомной бактериурии и инфекционно-воспалительными заболеваниями ЛОР-органов; этиотропная терапия улучшала гемодинамические показатели, при идиопатических формах нарушения маточно-плацентарной перфузии показано патогенетическое лечение, препаратом выбора можно считать дипиридамол в дозировке 75 мг/сут в 3 приема. Выводы. Изолированное односторонее нарушение маточно-плацентарного кровотока при беременности низкого риска можно рассматривать как маркер наличия очага хронической инфекции в организме беременной; своевременная диагностика и этиотропная терапия позволяют избежать прогрессированные нарушения гемодинамических показателей.
Научно-исследовательский отдел женского здоровья Научно-исследовательского центра (дир. — д.м.н., проф. А.И. Ищенко) Первого Московского медицинского университета им. И.М. Сеченова, Москва, Россия, 119991
Допплерометрическое исследование маточно-плацентарного и плодового кровотока в современном акушерстве является неотъемлемой частью оценки состояния фетоплацентарной системы. Изменение гемодинамических показателей является отражением множества патологических состояний со стороны матери и плода [1]. В то же время изменение перфузионных индексов является неспецифическим проявлением той или иной патологии. Однако в ряде случаев изменение гемодинамики в системе мать—плацента—плод предшествует клинической манифестации патологического процесса, являясь ранним маркером патологии [3—5].
На сегодняшний день остается открытым вопрос о необходимости скринингового допплерометрического обследования беременных. Однако традиционно остаются показаниями для исследования маточно-плацентарного и плодового кровотока экстрагенитальные заболевания и осложнения беременности: гипертензивные расстройства, преэклампсия, гипотония, заболевания почек, коллагенозы, сосудистые заболевания, сахарный диабет, синдром внутриутробной задержки роста плода, маловодие, многоводие, многоплодие, резус-сенсибилизация [2].
Допплерометрическое исследование маточно-плацентарного и плодового кровотока остается приоритетным методом диагностики функционального состояния фетоплацентарной системы до 26 нед беременности, когда оценка биофизического профиля плода еще не проводится, а кардитокографическое исследование плода неинформативно [6].
Наибольше распространение в клинической практике получила следующая классификация нарушений гемодинамических показателей [7]: IА степень — нарушение маточно-плацентарного кровотока (маточные артерии) при сохранении плодово-плацентарного кровотока (артерия пуповины); IБ степень — нарушение плодово-плацентарного кровотока при сохраненном маточно-плацентарном; II степень — сочетание нарушений маточно-плацентарного и плодово-плацентарного кровотока, но не достигающее критических значений (сохранен диастолический кровоток); III степень — критическое нарушение плодово-плацентарного кровотока («нулевой» или ретроградный диастолический кровоток при сохраненном или нарушенном маточно-плацентарном).
В ряде исследований показана зависимость между изменениями показателей маточно-плацентарной перфузии и синдромом внутриутробной задержки развития плода. При одностороннем снижении маточно-плацентарного кровотока внутриутробную задержку роста плода отмечают в 67% наблюдений, при билатеральном снижении кровотока — в 97%. При одновременном снижении маточно-плацентарного и плодово-плацентарного кровотока внутриутробная задержка роста плода развивается почти в 100% наблюдений [3, 4, 6, 7].
Необходимо отметить, что наиболее часто в клинической практике наблюдается одностороннее нарушение маточно-плацентарной перфузии, однако данное состояние не уточняется вышеуказанной классификацией. Например, при развитии преэклапсии нарушение маточно-плацентарного кровотока в 70% случаев наблюдается с одной стороны [3, 4]. Причем это касается как увеличения резистентности кровотока, так и изменения профиля самой спектрограммы [8—10].
Также данная классификация не учитывает отдельного и сочетанного нарушений плодового кровотока (среднемозговая артерия), хотя централизация кровотока может быть первым и единственным симптомом гипоксического состояния плода [11]. Изменения качества самой спектрограммы также не входят в данную классификацию.
Представляет большой научный интерес изучение маточно-плацентарного кровотока до 18—20 нед беременности: ряд исследований подтвержают высокую прогностическую значимость нарушения гемодинамики в бассейне маточных артерий, при которых возрастает частота развития преэклампсии и развития синдрома внутриутробной задержки роста плода [5, 12—14]. В ряде исследований [15, 16] также показана высокая эффективность применения низких доз аспирина для предотвращения развития преэклампсии. Данные последнего метаанализа нарушений допплерометрических показателей в I триместре в маточных артериях охватывали 55 974 пациентки [17].
Однако по обзору научной литературы нет исчерпывающих данных о нарушении плодовой и маточно-плацентарной перфузии при различных инфекционных осложнениях беременности: при хронических очагах и острых процессах, при бессимптомных формах и клинически манифестных процессах.
Цель исследования — изучение спектрограммы маточно-плацентарного кровотока при беременности низкого риска, обнаружение связи нарушения кровотока с инфекционными процессами различной локализации в организме беременной, выявление так называемых «идиопатических» форм нарушения маточно-плацентарной перфузии; выявление негативного влияния нарушений гемодинамических показателей на течение и исход беременности, выбор оптимальной лечебной тактики.
В связи с поставленной целью были сформулированы следующие задачи: провести скрининговое исследование гемодинамических показателей при беременности низкого риска, выделить группу с нарушениями маточно-плацентарной перфузии, провести углубленный анализ состояния матери и фетоплацентарного комплекса данной подгруппы, выявить зависимость нарушений маточно-плацентарной и плодовой гемодинамики при наличии воспалительных заболеваний урогенитального тракта и воспалительными очагами экстрагенитальной локализации.
Материал и методы
Проведено скрининговое допплерометрическое исследование и анализ спектрограмм маточно-плацентарного и плодового кровотока у 357 беременных. Исследование проводилось в различные сроки гестационного периода начиная с 19—20 нед беременности. Акцент был сделан на изучение изменений маточно-плацентарной перфузии при беременности низкого риска.
Маточные артерии выводились по традиционной методике, исследование проводилось билатерально, регистрация кровотока осуществлялась как непосредственно в маточных, так и в аркуатных артериях. За конечный результат принималось среднее значение от трех последовательных измерений. Разделение кровотока в маточной и аркуатной артериях преследовало цель выделить более высокие пульсационные индексы (маточная артерия) и более низкие (аркуатная артерия) для углубленного анализа изменений систолической пульсовой волны и скорости диастолического кровотока.
Для оценки состояния кровотока использовались следующие «уголнезависимые показатели»: систолодиастолическое отношение (СДО), индекс резистентности (ИР); также оценивался пульсационный индекс. За основу оценки маточно-плацентарной перфузии брали СДО. Отдельному анализу подвергались систолическая и диастолическая скорость кровотока.
Критериями исключения из исследования являлись: гипертензивные расстройства у беременной, в том числе преэклампсия, гипотония, заболевания соединительной ткани, патология почек, коллагенозы, сахарный диабет, резус-сенсибилизация, нарушения в системе гемостаза. Таким образом, исследование проводилось у пациенток с физиологической беременностью низкого риска.
Результаты и обсуждение
По данным скринингового обследования, среди 375 беременных нарушения допплерометрических показателей отсутствовали у 314 (83,7%) беременных; у 53 (14,1%) были выявлены какие-либо нарушения гемодинамических показателей. Таким образом, каждая седьмая беременная, пришедшая на плановое ультразвуковое обследование, без выраженных жалоб и ухудшения самочувствия имела те или иные гемодинамические нарушения. Распределение нарушений показано в табл. 1.

В неклассифицированные нарушения гемодинамических показателей вошел один случай сочетания нарушений кровотока в среднемозговой и правой маточной артерии.
Как видно из табл. 1, наибольшее часто нарушений кровотока в системе мать—плацента—плод составило нарушение маточно-плацентарной перфузии (67,9%), причем подавляющее большинство — одностороннее нарушение (94,4%). Здесь необходимо отметить, что критическое состояние плода было отмечено при наличии жалоб со стороны пациентки на ухудшение шевеления плода.
В табл. 2 представлены гемодинамические нарушения в бассейне маточных артерий.

Как видно из табл. 2, основная масса изменения кровотока происходила в левой маточной артерии (66,7%) против правой (27,7%). Асимметричное нарушение гемодинамических показателей можно объяснить анатомическим фактором — декстропозицией увеличенной матки, что приводит к изменению угла отхождения маточной артерии и повышению резистентности в ней. При неосложненной беременности данные изменения несущественны и не приводят к ухудшению маточно-плацентарной перфузии, однако с ростом беременной матки угол отхождения маточной артерии увеличивается; существенную роль в изменении маточно-плацентарного кровотока, как показало исследование, играет морбидный фон, создающий основу для реализации предрасполагающих неблагоприятных анатомических факторов. Данное объяснение асимметричного нарушения кровотока находит подтверждение в исследовании с проведением мультиспиральной компьютерной томографии с контрастированием, при котором было выявлено более частое отхождение маточной артерии справа под углом более 90° [18].
Анализ частоты первичного нарушения маточно-плацентарной перфузии проводился с 18—19 нед беременности; частота данного распределения показана на рис. 1. Как видно, максимальная частота гемодинамических нарушений в бассейне маточных артерий выявлялась на 32-й неделе гестации (±3 дня). Данный срок выявления нарушения маточно-плацентарной перфузии может быть объяснен максимальным напряжением компенсаторных и адаптационных механизмов организма беременной, а также переходом компенсированного состояния в субкомпенсированное.

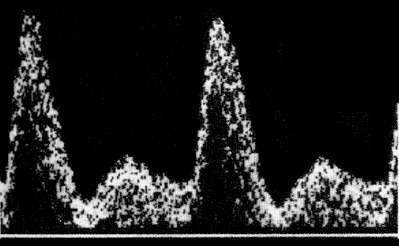
В каждом отдельном случае проводился углубленный анализ кривых скоростей кровотока в бассейне маточных артерий. Во всех случаях кривые скоростей кровотока характеризовались двухфазностью с выраженной систолической пикообразной волной и высокой диастолической скоростью, однонаправленностью кровотока во всех фазах сердечного цикла (рис. 2).

На рис. 2 представлена спектрограмма нормального кровотока в маточной артерии и численные выражения гемодинамических показателей. При анализе допплерограммы обращает на себя внимание пикообразный систолический импульс, высокий равномерный диастолический кровоток с умеренным преобладанием в ранней диастолической фазе относительно конечной диастолической. СДО соответствует норме для данного срока беременности: 2,11 (норма ≤2,6).
На рис. 3 представлена спектрограмма одностороннего нарушения маточно-плацентарной перфузии. При анализе допплерограммы обращает внимание повышение резистентности кровотока (преимущественно за счет снижения диастолического компонента), равное 3,35 (норма ≤2,4). Диастолический кровоток сохранен, равномерный.

На рис. 4 представлена спектрограмма одностороннего нарушения маточно-плацентарной перфузии — СДО равно 3,89 (норма ≤2,6). При анализе профиля спектра кровотока обращает внимание неравномерность диастолической составляющей с формированием дикротической выемки в раннюю диастолическую фазу; амплитуда дикротической выемки соответствует уровню конечной диастолической скорости кровотока. Диастолический кровоток сохранен на протяжении всей фазы.

На рис. 5 представлена спектрограмма выраженного одностороннего нарушения маточно-плацентарной перфузии — СДО равно 11,25 (норма ≤2,6). При анализе профиля спектра кровотока обращает внимание неравномерность диастолической составляющей с формированием выраженной дикротической выемки в раннюю диастолическую фазу; амплитуда дикротической выемки в ряде кардиоциклов превышает уровень конечной диастолической скорости кровотока. Диастолический кровоток сохранен, однако достигает крайне низких значений в конечную фазу (4,8 см/с); нулевой и реверсивный кровоток не регистрируется.

Следует отметить, что изолированное нарушение кровотока в маточных артериях далеко не всегда приводит к нарушению перфузии в артерии пуповины вследствие анатомической разобщенности сосудов материнского и плацентарного кровотока. В то же время сохранение низких резистентных свойств кровотока в артериях пуповины (при нарушенном кровотоке в бассейне маточных артерий) вовсе не означает отсутствие начальных стадий нарушения состояния плода. Дебют напряжения компенсаторных механизмов плодового кровотока и перехода их в декомпенсированное состояние может найти отражение в централизации кровотока плода — изменении мозговой гемодинамики плода [11, 19].
Необходимо выделить основные патогенетические причины нарушения перфузионных показателей, повышения резистентности кровотока. К ним относятся: изменения со стороны коагулогических свойств крови (что приводит к изменению текучести крови, ее ламинарных свойств), изменения количества сосудов преимущественно малого диаметра (инфаркты и тромбозы), уменьшение диаметра сосудов (васкулопатии различного генеза) и спазм артериол [20].
Именно спазм сосудов преимущественно играет ключевую роль в нарушении гемодинамики у обследуемого контингента женщин: повышается резистентность кровотока за счет снижения диастолического компонента. Углубленное обследование всех пациенток с нарушением материнско-плацентарного кровотока исключало наличие коагулопатий различного генеза по данным расширенной гемостазиограммы и тромбоэластограммы. В свою очередь отсутствие изменений со стороны свертывающей и противосвертывающих систем крови позволило назначать пациенткам препарат, воздействующий на тромбоцитарное звено гемостаза (дипиридамол). Инфаркты и тромбозы преимущественно маточно-плацентарного ложа были исключены по данным клинического осмотра и патоморфологического исследования последа. Все системные васкулопатии (в том числе преэклампсия) также исключались при первичном обследовании пациенток.
При детальном изучении клинико-анамнестических и лабораторных данных у обследованного контингента беременных с первичным изолированным нарушением маточно-плацентарной перфузии был выявлен ряд бессимптомных и малосимптомных форм инфекционно-воспалительных процессов различной локализации. В первую очередь это касалось ЛОР-органов (хронический тонзиллит, хронический ринит, хронический синусит, хронический тубоотит) — 33,3% и мочевыводящих путей (бессимптомная бактериурия) — 28,6%. В ряде случав выявлялся идиопатический (без установленной этиологии) характер нарушения маточно-плацентарной перфузии — 28,6%. В 9,5% случаев наблюдалось сочетание хронической инфекции ЛОР-органов с бессимптомной бактериурией. Таким образом, основными факторами изолированного нарушения кровотока в маточных артериях явились экстрагенитальные очаги хронической инфекции (71,4%), что является главной предпосылкой к углубленному обследованию данного контингента пациенток: консультация ЛОР-врача, контроль стерильности мочи до родов.
Возникновение транзиторных гемодинамических нарушений при наличии очагов хронической инфекции объясняет теория дистанционного действия бактериальных экзотоксинов. Опосредованное прессорное действие на мышечный компонент сосудистой стенки оказывают экзотоксины живых бактерий, обладающие иммуногенностью, действующих через клетки иммунной системы (макрофаги, тучные клетки), тем самым стимулируя последние к выбросу цитокинов, которые и оказывают вазопрессорное действие [21].
Появление дикротической выемки, как одного из наиболее неблагоприятных факторов, также объясняется прессорным действием на сосуд, но на фоне сниженной ответной реакции сосудистой стенки на пульсовую волну, когда происходит задержка ее реагирования, что в свою очередь приводит к снижению скорости кровотока в раннюю диастолическую фазу. Растяжимость сосудистой стенки с точки зрения биофизики является главным фактором снижения резистентности кровотока [22]. Таким образом, с нарастанием градиента скорости в систолу энергия пульсовой волны переходит не в растяжение сосуда, а аккумулируется в его стенке без необходимого увеличения его диаметра, а в раннюю диастолическую фазу на спаде пульсовой волны сосуд с запозданием реализует накопленную потенциальную энергию, что графически выражается в появлении дикротической выемки на спектрограмме.
При выявлении нарушения гемодинамических показателей обследуемому контингенту женщин была рекомендована этиотропная терапия (санация очагов хронической инфекции) и патогенетическое лечение (дипиридамол 75 мг/сут в 3 приема), ряд женщин отказались от предложенной терапии. Эффект от терапии оценивался через 10—15 дней от ее начала по изменению допплерометрических показателей. Данные эффективности терапии представлены в табл. 3. Этиотропная терапия бессимптомной бактериурии включала фосфомицин трометамол 3 г однократно, с последующим контролем стерильности мочи до родов; терапия воспалительных очагов ЛОР-органов назначалась оториноларингологом, включала в себя местное антисептическое и физиотерапевтическое лечение, по показаниям проводилась антибактериальная терапия (амоксициллин/клавуланат 375 мг 3 раза в сутки в течение 7 дней).

Как видно из табл. 3, самый неблагоприятный исход (отсутствие улучшения гемодинамических показателей) наблюдался в подгруппе женщин без какой-либо терапии (25,0%).
Достоверно высокий показатель эффективности лечения наблюдался в подгруппе женщин, получавших как изолированную этиотропную терапию, так и одновременно этиотропную и патогенетическую терапию (по 17,9% в обеих подгруппах).
Наблюдался достаточно низкий процент эффективности изолированного патогенетического лечения без санации инфекционно-воспалительных очагов (5,6%), а также низкий процент эффективного патогенетического лечения на фоне неэффективного этиотропного лечения (10,7%).
Однако в группе пациенток с идиопатическими формами нарушения маточно-плацентарной перфузии патогенетическое лечение оказалось эффективным в 37,5% случаев.
Таким образом, при выявлении нарушений гемодинамики в бассейне маточных артерий необходимо проводить прицельный поиск этиологического фактора и предпринимать меры по его ликвидации. Остается дискутабельным вопрос о необходимости добавления к этиотропному лечению патогенетического компонента — препарата, обладающего антиагрегационным, антиадгезивным и артериодилатирующим свойствами (дипиридамола), поскольку процент эффективности лечения определяется этиотропной терапией и не повышается при добавлении дипиридамола.
В то же время, как показало исследование, изолированное назначение дипиридамола (без этиотропного лечения) является крайне малоэффективным (7,1%). В то же время в группе женщин с идиопатическим характером нарушения маточно-плацентарной гемодинамики назначение дипиридамола продемонстрировало более высокий процент эффективности (37,5%), однако ввиду малочисленности данной группы также требуются дальнейшие исследования.
Выводы
1. По данным скринингового обследования, беременность низкого риска сопровождалась высокой частотой (14%) гемодинамических нарушений в системе мать—плацента—плод, с наибольшей частотой (67,9%) выявлялось снижение перфузионных показателей маточно-плацентарного кровотока с почти абсолютным преобладанием одностороннего нарушения.
2. Выявлена высокая (71,4%) корреляционная зависимость между снижением маточно-плацентарного кровотока и наличием очагов хронической инфекции экстрагенитальной локализации.
3. Преобладающими очагами хронического инфекционного процесса (71,4%) являлись бессимптомная бактериурия и заболевания ЛОР-органов.
4. При обнаружении нарушений гемодинамических показателей в бассейне маточных артерий (во II—III триместре беременности низкого риска) необходим прицельный поиск и этиотропная терапия очагов хронической инфекции.
5. При идиопатических формах нарушения маточно-плацентарной перфузии показано патогенетическое лечение; препаратом выбора можно считать дипиридамол в дозировке 75 мг/сут в 3 приема.
Конфликт интересов отсутствует.
Источник финансирования: ГБОУ ВПО Первый Московский медицинский университет имени И.М. Сеченова. УКБ № 2, клиника акушерства и гинекологии им. В.Ф. Снегирева.