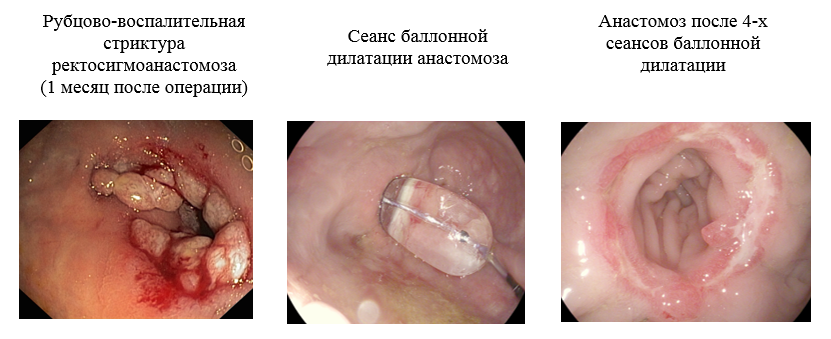
Дилатация пищевода что это
Баллонная дилатация
Баллонная дилатация – метод устранения сужения органа/анастомоза путем растяжения его специальным баллоном, раздувающимся внутри суженного участка.
Процедура относится к лечебным эндоскопическим манипуляциям и применяется для восстановления просвета органов желудочно-кишечного тракта и трахеобронхиального дерева. В арсенале специалистов отделения эндоскопии НИИ онкологии им.Н.Н.Петрова имеются баллонные дилататоры различных видов и размеров от ведущих производителей эндоскопического оборудования. Хорошее оснащение отделения и опыт специалистов позволяют успешно выполнять лечение пациентов разных категорий, имеющих как послеоперационные, так и поствоспалительные стриктуры органов желудочно-кишечного тракта, в том числе панкреато-билиарной зоны, а также трахеи, бронхов.
Показания для проведения баллонной дилатации
Доброкачественные заболевания пищевода, желудка, 12-перстной кишки
Доброкачественные заболевания толстой кишки
Заболевания желчных и панкреатических протоков
Доброкачественные заболевания трахеи и бронхов
Как выполняется процедура
Специалист выполняет исследование, заведомо используя эндоскоп небольшого диаметра. При выполнении ЭГДС у пациентов со стриктурой просвета пищевода или анастомоза применяется трансназальный эндоскоп диаметром 5 мм, осмотр пациентов со стенозом кишки или кишечных анастомозов осуществляется эндоскопом диаметром 8-9 мм. Во время исследования оценивается локализация верхнего края сужения, диаметр суженного участка и его протяженность (по возможности).
Баллонный дилататор представляет собой эндоскопический инструмент, состоящий из длинного катетера, на дистальном конце которого в свернутом состоянии находится баллон. С помощью специального инструмента в баллон нагнетается жидкость, создающая определенное давление. Баллон при этом растягивается и увеличивается в размерах до определенного диаметра. При процедуре баллонной дилатации баллон, во время доставки его к месту установки, находится в спущенном состоянии, а раздувается он только в зоне стриктуры, тем самым растягивая и увеличивая её просвет.
В раздутом состоянии баллон находится несколько минут, после чего он сдувается и извлекается. Баллонная дилатация начинается с проведения баллона малого диаметра (10-12 мм) с последующим применением больших по диаметру баллонов (вплоть до 20 мм).
На отделении эндоскопии НИИ онкологии им.Н.Н. Петрова баллонная дилатации осуществляется несколькими способами:
Способ №1. Баллонный дилататор проводится по биопсийному каналу эндоскопа и под эндоскопическим контролем устанавливается в область стриктуры так, чтобы она приходилась на центральную часть баллона.
Способ №2. По биопсийному каналу эндоскопа за область сужения проводится гибкая струна-проводник, по которой, как по направителю, в область сужения устанавливается баллонный дилататор. Эндоскоп при этом водится параллельно инструменту для обеспечения точного позиционирования баллона и визуального контроля за ходом процедуры.
Выбор способа определяется специалистом о время процедуры и продиктован, в основном, удобством доставки инструмента к зоне стриктуры. В обоих случаях рентгенологической контроль не требуется, что позволяет проводить процедуру в амбулаторных условиях и исключает лучевую нагрузку на пациента и врача.
Ликвидация стриктур желчных и панкреатических протоков проводится под комбинированным контролем (рентгенологическим и эндоскопическим) – во время ЭРХПГ. Для выполнения этой процедуры требуется краткосрочная госпитализация пациента в стационар.
Наши результаты
Ежедневно на отделении эндоскопии НИИ онкологии им.Н.Н.Петрова успешно выполняются баллонные дилатации стриктур пищевода, желудка, толстой кишки, бронхов, а также пищеводных, межкишечных и межбронхиальных анастомозов, с восстановлением привычного для пациентов качества жизни в 95% случаев.
Продолжительность и периодичность лечения
Длительность и специфика лечения во многом зависит от индивидуальных особенностей пациента и конкретной картины заболевания. Лечение в целом состоит из основного и поддерживающего курсов и завершается динамическим наблюдением.
Возможные осложнения
Процедура баллонной дилатации, если она выполняется с поэтапным переходом от баллона небольшого диаметра к большему, является достаточно безопасным методом лечения стриктур полых органов и анастомозов. Однако при баллонной дилатации усилие, передаваемое от баллона к тканям, не контролируется специалистом мануально, так как достижение заданного диаметра баллона осуществляется с помощью винтового шприца, поэтому существует вероятность возникновения глубокого надрыва или разрыва стенки органа. Поэтому специалисту так важно иметь на отделении широкий выбор инструментов разного диаметра, чтобы избежать форсированной дилатации баллоном неподходящего размера.
В процессе выполнения процедуры обычно возникают поверхностные продольные надрывы рубцово измененной слизистой в области анастомоза или на поверхности стенки органах, из которых отмечается кратковременное незначительное подтекание крови, останавливающееся самостоятельно. Самым серьезным считается перфорация стенки органах, для устранения которого может потребоваться оперативное вмешательство, а также кровотечение из краев глубокого разрыва слизистой, с которым почти всегда удается справиться эндоскопически.
Варикозное расширение вен пищевода без кровотечения (I85.9)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Варикозное расширение вен пищевода — патологическое изменение вен пищевода, характеризующееся неравномерным увеличением их просвета с выпячиванием стенки, развитием узловатоподобной извитости сосудов.
Варикозно-расширенные вены пищевода и желудка формируются при портальной гипертензии, локализуются в подслизистом слое нижнего отдела пищевода и представляют собой портосистемные коллатерали, связывающие портальное и системное венозное кровообращение.
Варикозное расширение вен может осложняться массивным кровотечением без предшествующих симптомов.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Эндоскопические классификации ВРВ пищевода (ВРВП).
1 ст. Единичные эктазии вен (верифицируются эндоскопически, но не определяются рентгенологически).
2 ст. Единичные хорошо отграниченные стволы вен, преимущественно в нижней трети пищевода, которые при инсуффляции воздуха отчетливо выражены. Просвет пищевода не сужен, слизистая пищевода над расширенными венами не истончена.
3 ст. Просвет пищевода сужен за счет выбухания ВРВ, в нижней и средней третях пищевода, которые частично спадаются при инсуффляции воздуха. На верхушках ВРВ определяются единичные красные маркеры или ангиоэктазии.
4 ст. В просвете пищевода — множественные варикозные узлы, не спадающиеся при сильной инсуффляции воздухом. Слизистая оболочка над венами истончена. На верхушках вариксов определяются множественные эрозии и/или ангиоэктазии.
В 1997 году N.Soehendra, K.Binmoeller предложили трехстепенную классификацию ВРВ раздельно для пищевода и желудка.
ВРВ пищевода:
1 степень — диаметр вен не превышает 5 мм, вытянутые, располагаются только в нижней трети пищевода.
2 степень — диаметр вен от 5 до 10 мм, извитые, расположены в средней трети пищевода.
3 степень — диаметр более 10 мм, напряженные, с тонкой стенкой, расположены вплотную друг к другу, на поверхности вен «красные маркеры».
ВРВ желудка:
1 степень — диаметр вен не превышает 5 мм, плохо различимы над слизистой желудка.
2 степень — диаметр от 5 до 10 мм, единичные, полипоидного вида.
3 степень — диаметр более 10 мм, в виде обширных конгломератов узлов полипоидного вида с истончением слизистой.
Японское научное общество по изучению портальной гипертензии в 1991 году разработало правила для регистрации эндоскопических признаков ВРВ пищевода и желудка, состоящие из 6 основных позиций:
I. Определение распространенности ВРВ по пищеводу и ВРВ желудка относительно кардии.
II. Форма (внешний вид и размер).
III. Цвет как косвенный признак толщины стенок ВРВ.
IV. «Красные маркеры» — телеангиоэктазии, пятна «красной вишни», гематоцистные пятна.
V. Признаки кровотечения — при остром кровотечении устанавливается его интенсивность; в случае спонтанного гемостаза оценивается характер тромба.
VI. Изменение слизистой оболочки пищевода.
Этиология и патогенез
Варикозное расширение вен пищевода является следствием портальной гипертензии.
Портальная гипертензия в свою очередь может осложнять течение многих заболеваний, в связи с чем выделяют
— внутрипеченочную портальную блокаду (цирроз, хронический гепатит, опухоли, туберкулез, сифилис, эхинококкокоз, амебиаз, амилоидоз, муковисцидоз и другие заболевания печени),
— внепеченочную блокаду (тромбоз воротной вены, ее сдавление опухолями, кистами, спайками, лимфатическими: узлами, камнями желчных протоков и др.)
— смешанную форму блокады портального кровотока. Реже флебэктазии наблюдаются при гипертензии большого круга кровообращения вследствие хронической сердечно-сосудистой недостаточности; при сдавлении опухолями верхней полой вены «синдроме верхней полой вены».
Портальная гипертензия и варикозные поражения пищевода у взрослых чаще обусловлены внутрипеченочной блокадой, а в молодом возрасте — внепеченочной блокадой портального кровотока. При затрудненном оттоке вен пищевода, имеющие слабую опору в виде рыхлого подслизистого слоя, начишают расширяться, извиваться и удлиняться, образуя узлы — варикозы. При портальной гипертензии варикозы локализуются в дистальных сегментах пищевода, их размеры обычно в 3 раза больше, чем варикозы пищевода у больного с сердечно-сосудистой патологией (в последнем случае узлы располагаются равномерно от устья пищевода до кардии). Если в норме портальное давление колеблется в пределах 5 — 14 см вод. ст., то при варикозе пищевода давление обычно превышает норму в 2 — 4 раза. Давление 25 — 27 см вод. ст. критическое, выше этих цифр во всех случаях развиваются флебэктазии пищевода с реальной угрозой разрыва.
Расширение пищевода
Расширение пищевода – цилиндрическое либо веретенообразное увеличение просвета пищевода (диффузное или местное) с нарушением эвакуации пищи в желудок. Клинически проявляется дисфагией, болями за грудиной, регургитацией пищи в ротовую полость, исхуданием, ночным кашлем. Для постановки диагноза проводят эзофагоскопию, рентгенографию пищевода, эзофагеальную манометрию; по показаниям УЗИ или МСКТ органов брюшной полости, сцинтиграфию пищевода. Лечение направлено на устранение причины заболевания, может потребоваться оперативное вмешательство (баллонная дилятация кардиального сфинктера, иссечение дивертикула пищевода, резекция пищевода при раке).
Общие сведения
Расширение пищевода является достаточно редким состоянием, возникающим на фоне другой патологии. Наиболее значимой причиной диффузного расширения пищевода является ахалазия кардии. Гораздо реже к увеличению просвета пищевода приводят дивертикулы, воспалительный и спаечный процесс в средостении. У части пациентов не удается установить точную причину развития данной патологии. В основе формирования расширения пищевода лежит затруднение эвакуации пищевых масс в желудок из-за препятствия, расположенного обычно в нижних отделах пищевода или при входе в желудок (кардиоспазм, ахалазия кардии; рак пищевода; спайка, перекидывающаяся через пищевод и перетягивающая его). Постепенно скапливающиеся пищевые массы растягивают стенки пищевода, возникают нарушения его моторики, формируются органические изменения в тканях со стойкой деформацией пищевода.
Причины
Расширение пищевода формируется на фоне кардиоспазма, ахалазии кардии, рака пищевода; воспалительных процессов в средостении, приводящих к рубцеванию и формированию тракционных дивертикулов; спаек, перетягивающих просвет пищевода. Исходя из механизма возникновения расширения пищевода, выделяют следующие формы заболевания: диффузное расширение (цилиндрическое, веретенообразное, S-образная деформация с расширением пищевода) и местное (дивертикулы пищевода). Общим механизмом формирования диффузного расширения пищевода является наличие препятствия для прохождения пищи в желудок с постепенным растягиванием стенок пищевода скапливающимися пищевыми массами.
Чаще всего расширение пищевода диагностируется у пациентов, страдающих кардиоспазмом или ахалазией кардии. Два этих состояния являются этапами одного заболевания, при котором в начале формируется функциональное расстройство в виде преходящего спазма нижнего сфинктера пищевода, а в результате прогрессирования патологических процессов в дистальных отделах пищеводной трубки начинаются органические изменения с развитием постоянной ахалазии (отсутствие расслабления) кардии.
В патогенезе расширения пищевода при ахалазии кардии выделяют три механизма: нарушение вегетативной регуляции расслабления кардиального сфинктера, френоспазм и непосредственно ахалазия кардии. Вегетативные расстройства могут возникать на фоне тяжелых эмоциональных потрясений, приводя к изменениям тонуса, моторики пищевода, к сбою механизма открытия и закрытия кардии. Кроме того, нарушения вегетативной регуляции работы пищевода могут возникнуть на фоне другой патологии органов брюшной полости (мочекаменная и желчнокаменная болезнь, панкреатит, хронический гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, опухоли печени и др.) по типу висцеро-висцеральных рефлексов.
Сложный механизм эвакуации пищи из пищевода в желудок включает в себя и сокращение мышечных волокон диафрагмы. Исследования в области гастроэнтерологии показали, что перистальтика пищевода начинается в его верхних отелах и оканчивается перед пищеводным отверстием диафрагмы. После этого срабатывает диафрагмальный затвор, проталкивающий пищевой комок в желудок. Спазм мышечных волокон диафрагмы (френоспазм) может приводить к перекрытию просвета пищевода и последующему его расширению.
Сочетание функционального кардиоспазма на фоне вегетативной дисфункции и френоспазма рано или поздно приводит к формированию органических рубцовых изменений в дистальных отделах пищевода и кардиальном сфинктере с развитием ахалазии кардии. Прохождение пищевых масс через нижний сфинктер пищевода значительно затрудняется, они скапливаются в просвете пищевода, растягивая его стенки. Мышечный тонус пищевода постепенно снижается, что сначала приводит к расширению его просвета, а в будущем формируется S-образная деформация из-за удлинения пищеводной трубки. На этом этапе заболевания образуется расширение верхних отделов пищевода, происходит регургитация пищи и жидкости в ротовую полость, особенно выраженная в вертикальном положении. Попадание пищевых масс в дыхательные пути при регургитации приводит к развитию бронхита, пневмонии. Застойные явления в пищеводе также оканчиваются воспалительным процессом (эзофагитом), появлением язвы пищевода.
Симптомы расширения пищевода
Клиника расширения пищевода развивается постепенно. В начале симптомы имеют преходящий характер, однако с течением времени на фоне органических изменений в пищеводе интенсивность симптомов нарастает, развиваются сопутствующие заболевания и осложнения, которые при отсутствии лечения могут приводить к смерти пациента.
На начальных этапах заболевания пациента беспокоят дисфагия и боль за грудиной. При наличии кардиоспазма первые проявления могут быть внезапными: на фоне испуга или сильного эмоционального потрясения возникает ощущение комка в горле, боль в области мечевидного отростка или за грудиной. Эти симптомы вскоре проходят, однако вновь возникают через некоторое время. Постепенно эпизоды дисфагии учащаются и уже не проходят самостоятельно. Для улучшения продвижения пищи в желудок пациент может прилагать определенные усилия: сдавливать нижние отделы грудной клетки, постоянно запивать пищу водой, заглатывать воздух и так далее. Боли за грудиной также усиливаются, иррадиируют в эпигастрий, лопатки, левую руку (могут напоминать боль при стенокардии). Формируется чувство страха перед приемом пищи.
Симптоматика непроходимости на фоне расширения пищевода нарастает. Больной часто жалуется на некупируемые приступы икоты, срыгивание съеденной пищей. Эпизодически возникает обильная рвота непереваренными пищевыми массами без примеси соляной кислоты и желчи, приносящая значительное облегчение, иногда рвота даже приводит к временному исчезновению симптомов.
Из-за того, что пищевод постоянно переполнен, расширение распространяется и на его верхние отделы, из-за чего ночью, в горизонтальном положении, жидкие пищевые массы вытекают и попадают на голосовые связки и в дыхательные пути. Появляется патогномоничный для расширения пищевода симптом – ночной кашель. Развивается бронхит, а затем и аспирационная пневмония, бронхоэктатическая болезнь. Вследствие того, что пища практически не попадает в желудок, а больные часто вынуждены вызывать у себя рвоту для облегчения состояния, развивается истощение, которое в сочетании с сопутствующими тяжелыми заболеваниями может даже приводить к смерти пациента.
Расширение пищевода следует дифференцировать с гастроэзофагеальным рефлюксом, опухолью средостения, бронхоэктатической болезнью, туберкулезом, ишемической болезнью сердца, неврогенной дисфагией, поражением пищевода при амилоидозе и склеродермии.
Диагностика
При появлении первых симптомов расширения пищевода следует обратиться к гастроэнтерологу. При осмотре и обследовании пациента выявляется расширение границ притупления над средостением, иногда пальпируется мягкоэластичное выпячивание на шее слева, содержащее пищевые массы и жидкость.
Наиболее информативными для диагностики расширения пищевода являются осмотр врача-эндоскописта с проведением эзофагоскопии и рентгенография пищевода. Эзофагоскопия возможна только после эвакуации жидких масс из его просвета – визуализируются явления эзофагита, изъязвления. С помощью этого исследования можно выявить причину расширения пищевода (ахалазия кардии, опухоль, рубцы и спаечные перетяжки, дивертикулы).
При рентгенографии с контрастированием просвет пищевода расширен, заполнен пищевыми массами. Контрастное вещество оседает длительно, в виде хлопьев снега. Эвакуация контраста из пищевода значительно замедлена (более нескольких часов). Эзофагеальная манометрия позволяет вывить нарушения моторики пищевода. Для дифференциальной диагностики проводится УЗИ и МСКТ органов брюшной полости, сцинтиграфия пищевода.
Лечение расширения пищевода
Основным направлением лечения при расширении пищевода является устранение причины этого состояния. Если расширение пищевода сформировалось на фоне ахалазии кардии, пациенту следует объяснить важность соблюдения режима дня и питания. Большое значение для восстановления нормальной вегетативной регуляции, устранения френоспазма имеет психологическое состояние больного, поэтому в задачу лечащего врача входит успокоить пациента и внушить ему веру в благополучный исход заболевания.
Назначается специальная диета и противовоспалительное лечение. Пища должна быть щадящей химически, механически и термически. Для исключения застоя перед сном следует освобождать пищевод от содержимого. Рекомендуется питье щелочных вод, отваров трав с целью промывания пищевода. Из медикаментозных средств проводят вагосимпатические блокады, назначают витамины группы В, спазмолитики.
При неэффективности консервативной терапии проводится балонная дилатация кардиального сфинктера, бужирование пищевода для восстановления его проходимости. Баллонная дилатация противопоказана на фоне эзофагита, трещин и язв в области стеноза, так как может приводить к разрыву пищевода. При значительных органических изменениях кардиального сфинктера может потребоваться операция кардиомиотомии. Ослабленным больным и при наличии противопоказаний к оперативному восстановлению проходимости пищевода может проводиться гастростомия до стабилизации состояния. При наличии дивертикулов осуществляется их иссечение. Если у пациента диагностирован рак пищевода на ранних стадиях, осуществляется резекция пищевода с последующей пластикой.
Прогноз
Прогноз при расширении пищевода благоприятный, однако эффективность лечения тем выше, чем раньше оно начато (на ранних стадиях заболевания эффективность оперативного вмешательства более 90%). Специфическая профилактика расширения пищевода не разработана. Следует своевременно выявлять и лечить заболевания, которые могут привести к этому состоянию.
Руководство по дилатации пищевода (British Society of Gastroenterology, июнь 2018)
Обзор

В выпуске за июнь 2018 г. журнала Gut опубликовано руководство British Society of Gastroenterology по дилатации пищевода.
Подготовка пациента.
1. Обследования перед процедурой дилатации.
1.1. Необходимо выполнить забор бипсии из всех стриктур для гистологического анализа для исключения злокачественности и эозинофильного эзофагита.
1.2. Необходим повтор биопсии после кросс-секционных методов визуализации (КТ или эндоскопическое УЗИ) в тех случаях, когда биопсия отрицательна, но клинические или эндоскопические признаки атипичны или подозрительны на злокачественность.
1.3. Для исключения эозинофильного эзофагита необходима биопсия пищевода у молодых пациентов с дисфагией или наличием в анамнезе застревания пищи.
1.4. Необходимо выполнить рентген с контрастированием барием у пациентов с подозрением на комплексные стирктуры (например пост-радиационная терапия или повреждение едким химикатом в анамнезе) для установления локализации, распространенности, диаметра и количества стриктур.
2. Информация и согласие пациента.
3.1. Рекомендуется голодание в течение как минимум 6-ти часов перед процедурой с целью обеспечения опорожнения пищевода и желудка. У пациентов с ахалазией вероятнее всего будет пищеводный стаз и поэтому этим пациентам понадобится более длительное голодание на усмотрение врача.
4. Премедикация пациента.
Дилатационная процедура.
1. Сотрудники, обучение и оборудование.
2. Эзофагеальные дилататоры.
3. Дилатационная техника.
3.2. Рекомендуется использование не более 3х пошагово увеличивающихся диаметров за один сеанс как для бужевых, так и для баллонных дилататоров. Точное ограничение пошаговых диаметров 3 х 1 мм не поддерживается доказательной базой.
Дальнейшую информацию смотрите во вложенном файле.
Дилатация пищевода что это
Для продолжения изучения на мобильном устройстве ПРОСКАНИРУЙТЕ QR-код с помощью спец. программы или фотокамеры мобильного устройства
Случайный выбор
данная функция, случайным образом выбирает информацию для Вашего изучения,
запустите выбор нажав кнопку ниже
Случайный выбор
Обратная связь
Напишите нам
Сообщение об ошибке
Что улучшить?
Введение:
Полный текст статьи:
Технические аспекты
Преимуществом, по крайней мере, теоретическим, баллонной дилатации над бужированием является равномерное воздействие на всем протяжении стриктуры и практическое отсутствие осевой нагрузки на ткани.
В настоящее время существуют три вида баллонов: устанавливаемые по проводнику под контролем рентгена, проводимые через канал эндоскопа под контролем зрения и сочетание первого и второго типов (баллоны для дилатации билиарных стриктур). Баллоны для эндоскопической дилатации стриктур представлены на рис. 1.
При использовании проводника он проводится через стриктуру (с помощью эндоскопа или рентген контроля), по нему проводится баллон (с рентген контрастными метками) который устанавливается таким образом, что бы стриктура приходилась на его центральную часть, затем с помощью специального раздувающего устройства баллон наполняется водорасворимым контрастом до определенного давления (указанно производителем для каждого баллона конкретного диаметра). Вначале четко визуализируется «талия» на баллоне в области сужения, которая при успешной дилатации исчезает.
Предназначенные для проведения через эндоскоп баллоны можно установить двумя путями:
Об успешной дилатации судят по возможности движения баллона в раздутом состоянии вперед и назад через стриктуру.
В своей работе мы используем сочетание эндоскопического и рентгенологического контроля за установкой баллона и дилатацией. Дилататор проводится по каналу эндоскопа и под рентгенологическим контролем устанавливается по центру сужения. Раздувание производится под рентген контролем до исчезновения «талии», но, не превышая максимального рекомендованного давления.
Обычно баллон в раздутом состоянии в области стриктуры мы держим 2-3 минуты. Затем баллон десуфлируется и извлекается из канала. Эндоскопически осматривается область устраненной стриктуры и ранее не доступные из-за нее участки ЖКТ, например, желудок и ДПК при стриктурах пищевода.
Как и другие терапевтические эндоскопические вмешательства дилатация должна проводиться только при адекватной седатации больного.
До процедуры обязательно выполняется эндоскопический осмотр стриктуры с биопсией и рентгенологическое обследование с барием. Исследование с водорастворимым контрастом выполняется и после дилатации для исключения перфорации. Рекомендуется и повторный эндоскопический осмотр позволяющий исключить осложнения. Иногда разумно повторно взять биопсию из области сужения для исключения злокачественной природы поражения.
Показанием к дилатации являются только стриктуры с явной клинической симптоматикой и иногда необходимость исключить злокачественный ее характер, как например стриктуры возникающие на фоне НЯК.
Пищевод
Основными показаниями к дилатации являются пептические и каустические стриктуры. Так же возможна дилатация опухолевых сужений и стриктур анастомозов. Успешно применяется дилатация и при ахалазии кардии. По нашему опыту наиболее благодарными являются короткие сужения просвета пептической природы. При назначении адекватной антисекреторной терапии такие стриктуры редко рецидивируют.
Дилатация при стриктурах в результате ожогов пищевода кислотой или щелочью наиболее сложна (из-за частой высокой протяженности, извитости и плотности сужения). Часто используется серия дилатации баллонами различного диаметра (от меньшего к большему) через 3-7 дней. Высок процент рецидива таких стриктур.
Опухолевые стенозы легко, как правило, поддаются дилатации, но устранение дисфагии носит довольно кратковременный характер. В серии включавшей 39 больных с раком пищевода дилатация позволила уменьшить дисфагию у 90 % пациентов, среди осложнений встречалась одна перфорация [12]. Дилатации при опухолевых стриктурах можно проводить многократно, при повторных появлениях дисфагии. По данным одного исследования пациенты с данной патологией, как правило, требовали повторной дилатации каждые 4 недели [10]. После устранения опухолевого стеноза надо проводить стентирование саморасправляющимся металлическим стентом, что, однако, в России не всегда возможно по финансовым соображениям. Есть сообщения об успешном сочетании дилатации с химиотерапией в качестве паллиативного лечения неоперабельных опухолей области кардии [7].
При дилатации стриктур пищеводных анастомозов результаты более благоприятны при коротких стриктурах (при их протяженности более 12 мм баллонная дилатация вообще малоэффективна), а вот от диаметра сужения результат не зависит. Хуже результаты при ручных анастомозах и при их недостаточности в анамнезе [6].
Желудок
Учитывая появление высокоэффективной противоязвенной терапии и значительного снижения частоты рецидивов язвы после успешной эррадикации Нр баллонная дилатация может с успехом применяться при рубцовых сужениях привратника и ДПК как альтернатива хирургическому вмешательству. Конечно, нет смысла в дилатации при декомпенированном стенозе. Возможна дилатация и злокачественных, как паллиативное лечение, и после ожоговых стриктур, стриктур анастомозов. Solt J., et al., опубликовал отдаленные результаты дилатации у больных со стенозом выходного отдела желудка доброкачественного характера (после операций, пептические, коррозийные и постваготомические стриктуры) [15]. Он выполнил 117 баллонных дилатации 72 пациентам, а средний период наблюдения составлял 98 месяцев. Средний диаметр стеноза был 6 мм до лечения и 16 мм после него. Уменьшение и исчезновение симптомов наблюдалось у 80 % сразу после выполнения процедуры и у 70 % через три месяца. У 16 пациентов наблюдался рестеноз в сроки 1-18 месяцев после вмешательства. Среди осложнений встречался один случай артериального кровотечения и две перфорации. Boylan J.J., и Gradzka M.I., подчеркивают, что правильное противоязвенное лечение, в особенности эррадикация Нр и прекращение приема НПВС необходимо для сохранения результата успешно выполненной дилатации по поводу стриктуры выходного отдела желудка пептической природы [2]. Стриктуры анастомозов и стриктуры злокачественного характера более склонны к быстрому рецидиву [11].
Тонкая и толстая кишка
Основными показаниями к дилатации являются стриктуры в результате болезни Крона или НЯК и стриктуры анастомозов. Хотя есть сообщения об использовании этого метода и при дивертикулярных, опухолевых и ишемических стриктурах [8]. Проведенный ретроспективный анализ баллонной дилатации стриктур через колоноскоп у 59 пациентов с болезнью Крона (53 со стриктурами анастомозов и 6 с первичной стриктурой) показал, что длительный положительный результат был достигнут у 41 % пациентов, причем у 17 % после одной дилатации. Однако у 59 % больных в период наблюдения возникла необходимость в оперативном лечении в результате рецидива стриктуры. Осложнениями были две перфорации [17]. Brooker J.C., et al., сообщает о сочетании баллонной дилатации с введением стероидов продленного действия при стриктурах в результате болезни Крона [3]. У 50 % пациентов ремиссия достигнута после одной дилатации с введением стероидов, у 28,5 % потребовалось несколько вмешательств и, наконец, в 21,4 % случаев дилатация была не эффективна.
При дилатации стриктур толстокишечных анастомозов баллонная дилатация показала себя эффективнее, чем бужирование [14]. Virgilio C., et al., используя для дилатации стриктур анастомозов диаметром 2 мм и менее баллон предназначенный для лечения ахалазии добился результата в 94 % случаев [18].