Дилатация предсердий что это
Какие признаки увеличенного сердца и чем это опасно
Кардиомегалия — это состояние, при котором по той или иной причине сердце увеличивается в размерах. Большое сердце может быть вариантом нормы. К примеру, у спортсменов, занятых физическим трудом или беременных сердце перекачивает большие объемы крови. После родов, ухода из большого спорта, смены трудовой деятельности размеры постепенно возвращаются к нормальным показателям. Если этого не происходит, пациенту потребуется консультация кардиолога и, возможно, лечение. Проблема может быть врожденной (чаще обнаруживается у детей) и приобретенной — от такого состояния страдают взрослые.
Почему увеличено сердце?
Увеличение размеров сердца отмечается как на фоне сердечно-сосудистых заболеваний, так и из-за болезней, никак не связанных с кровеносной системой. Причины и последствия увеличенного сердца у взрослого:
Причины увеличения сердца могут быть различны, но такое состояние рано или поздно приводит к сердечной недостаточности, которая достаточно опасна. От сердечно-сосудистых заболеваний гибнет больше людей, чем от других болезней, например, онкологии. Проблемы с кровообращением могут привести к сердечному приступу и инсульту, инвалидизации человека. Еще одна угроза — разрастание соединительной ткани, что ведет к снижению эластичности стенок и атрофии мышцы. В группе риска люди преклонного возраста, но это не означает, что молодежи не нужно проходить периодическое обследование.
Признаки увеличенного сердца
На первых порах кардиомегалия протекает без выраженных клинических проявлений. Человек может долгое время вообще не знать о проблеме, а патологию часто обнаруживают случайно, например, на рентгене или флюорографии. Обследуйтесь, если вы входите в группу риска — опасность гипертрофии сердца в том, что она может долгие годы не давать о себе знать и обнаруживается, когда мышца уже достаточно повреждена.
О заболевании сердечной мышцы могут свидетельствовать следующие симптомы:
Синдром «бычьего сердца» хорошо диагностируется кардиологами, но на выяснение причин, вызвавших патологию, может уйти время. Могут понадобиться обследования других органов — щитовидной железы, почек, печени, легких, иммунной системы.
Диагностика, профилактика, лечение
Хотя осложнения кардиологических патологий весьма опасны, в действительности большинство ССЗ можно предотвратить с помощью профилактики. Даже если человек уже заболел, тяжелых последствий можно избежать. Благодаря современному лечению можно затормозить болезнь на ранней стадии и не допустить необратимых последствий.
Физиологическая гипертрофия — это временное состояние: чаще всего спортсменам или людям физического труда требуется обычное наблюдение. Патологически гипертрофированное сердце нуждается в лечении, которое подбирается в зависимости от причин кардиомегалии. Если проблема в сердечных клапанах, проводят операцию и протезирование. АГ, болезни почек и органов дыхания лечат медикаментами. При риске образования тромбов назначают антитромботические препараты. Таким образом, какой-то единой терапии не существует, ведь причины патологии могут быть совершенно разными.
Заниматься самолечением при кардиомегалии бессмысленно, а порой и вредно. Без специальных обследований установить причину патологии невозможно: человек может думать, что осложнение связано с сердцем, а в действительности корни проблемы могут крыться в почках или другом органе. Но пациент может сделать свою жизнь лучше с помощью мер профилактики: умеренных физических нагрузок, контроля давления, коррекции питания, избавления от вредных привычек. Для постановки диагноза делают:
В Октябрьском сосудистом центре республики Башкортостан можно пройти необходимую диагностику, получить консультацию и лечение у профессионалов. В центре пациентам оказывают всестороннюю помощь и обнаруживают признаки гипертрофии уже на первом осмотре. Врачи назначают только необходимый объем исследований, по результатам которых ставят диагноз и подбирают адекватную терапию.
Дилатационная кардиомиопатия (I42.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
* О пределение ВОЗ/МОФК, 1995
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Этиология и патогенез
Предполагается, что основная масса вторичных форм ДКМП (алкогольная, гипертензивная или ишемическая ДКМП) развивается, когда на фоне генетической предрасположенности к заболеванию, повышается гемодинамическая нагрузка на сердечно-сосудистую систему (например, во время беременности) или возникают факторы, которые оказывают прямое повреждающее действие на миокард (например, этиловый спирт).
— застой крови в малом и большом кругах кровообращения;
— относительная коронарная недостаточность и развитие ишемии миокарда;
— появление очагового и диффузного фиброза в миокарде;
— периферическая вазоконстрикция.
Вследствие чрезмерной активации нейрогуморальных систем (симпатоадреналовая система, ренин-ангиотензин-альдостероновая система, эндотелиальные факторы и др.) развиваются ремоделирование сердца и различные гемодинамические нарушения.
Эпидемиология
Клиническая картина
Cимптомы, течение
Основные клинические проявления ДКМП:
1. Систолическая ХСН (левожелудочковая или бивентрикулярная) с признаками застоя в малом и большом круге кровообращения.
Диагностика
Лабораторная диагностика
Общеклиническое и биохимическое исследование крови не выявляют характерных для ДКМП патологических изменений.
Определение нейрогормонов
Общепризнанным маркером, который позволяет определить дальнейшую тактику лечения больного, в настоящее время считают мозговой натрийуретический пептид, выделяющийся в ответ на растяжение кардиомиоцита. Повышение его концентрации в плазме крови в 2 раза по сравнению с нормой является предиктором неблагоприятного прогноза у пациентов с хронической сердечной недостаточностью.
Также предиктором сердечно-сосудистой заболеваемости и смертности считается содержание норадреналина в плазме крови.
Дифференциальный диагноз
1. Ишемическая болезнь сердца (ИБС)
Наиболее часто ДКМП дифференцируется с ИБС, в особенности у лиц мужского пола в возрасте 40-50 лет.
Основные отличия ДКМП и ИБС:
1.2 При ДКМП наблюдается расширение всех границ сердца, что подтверждается перкуссией, рентгенологическими исследованиями, ЭКГ, ЭхоКГ.
При ИБС на поздних стадиях развития, отмечается преимущественное расширение левой границы относительной сердечной тупости.
1.4 При коронарографии у больных ИБС, как правило, выявляются признаки атеросклеротического поражения коронарных артерий; при ДКМП артерии сердца интактны.
1.5 Для ДКМП более характерен ритм галопа.
3. Аортальный стеноз. У пациентов с тяжелым аортальным стенозом в стадии декомпенсации могут наблюдаться выраженная дилатация левого желудочка и снижение его сократимости. Вследствие падения сердечного выброса шум аортального стеноза становится слабее и может даже исчезнуть.
4. Аортальная недостаточность. Аортальная недостаточность приводит к перегрузке левого желудочка объемом.
5. Митральная недостаточность. Из всех приобретенных пороков сердца именно митральную недостаточность труднее всего отличить от ДКМП. Это связано с тем, что расширение митрального кольца и дисфункция сосочковых мышц, которые почти всегда присутствуют при ДКМП, сами по себе вызывают митральную недостаточность.
Первичный характер митральной недостаточности и о тот факт, что именно она привела к дилатации левого желудочка, а не наоборот, возможно предполагать если митральная недостаточность умеренная или тяжелая, если известно, что она возникла раньше дилатации левого желудочка, или если выявлены выраженные изменения митрального клапана при ЭхоКГ.
6. Митральный стеноз. Выраженное увеличение правого желудочка в некоторых случаях возникает при тяжелом митральном стенозe, высокой легочной гипертензии и правожелудочковой недостаточности. В результате увеличения правого желудочка на рентгенограмме грудной клетки видна увеличенная тень сердца, а также появляется пальпируемый и выслушиваемый III тон сердца.
7. Экссудативный перикардит. Перикардиальный выпот может обуславливать значительное расширение тени сердца и сердечную недостаточность, которые вызывают подозрение о наличии ДКМП. Исключить кардиомиопатию позволяет нормальная сократимость желудочков. Экссудативный перикардит надо исключить в первую очередь, поскольку он излечим.
Осложнения
Лечение
Немедикаментозное лечение: ограничение физических нагрузок, потребления поваренной соли, особенно при наличии отечного синдрома.
Медикаментозная терапия
Свойства:
— предупреждают некроз кардиомиоцитов и развитие кардиофиброза;
— способствуют обратному развитию гипертрофии;
— снижают величину постнагрузки (внутримиокардиальное напряжение);
— уменьшают степень митральной регургитации;
— применение ингибиторов АПФ достоверно увеличивает продолжительность жизни больных.
3. При наличии застоя крови в малом или/и в большом круге кровообращения применяют диуретики (тиазидовые, тиазидоподобные и петлевые мочегонные по обычной схеме). В случае выраженного отечного синдрома указанные диуретики целесообразно комбинировать с назначением антагонистов альдостерона (альдактон, верошпирон).
4. Нитраты (изосорбид-динитраты или изосорбид-5-мононитраты) применяют в качестве дополнительного средства при лечении пациентов с хронической левожелудочковой недостаточностью. Изосорбид-5-мононитраты (оликард, имдур) отличаются высокой биодоступностью и предсказуемостью действия, способствуют депонированию крови в венозном русле, уменьшают величину преднагрузки и застой крови в легких.
5. Сердечные гликозиды показаны пациентам с постоянной формой мерцательной аритмии.
У тяжелых больных с выраженной систолической дисфункцией левого желудочка и синусовым ритмом сердечные гликозиды применяются только в комбинации с ингибиторами АПФ, диуретиками под контролем содержания электролитов и с мониторингом ЭКГ.
Длительное применение негликозидных инотропных средств увеличивает смертность таких больных и поэтому не рекомендуется.
Кратковременное применение негликозидных инотропных препаратов (леводопа, добутамин, милринон, амринон) считается оправданным при подготовке больных к трансплантации сердца.
6. Поскольку в 30% случаев течение ДКМП осложняется внутрисердечным тромбозом и развитием тромбоэмболий, всем больным показан прием антиагрегантов: ацетилсалициловая кислота (постоянно) в дозе 0,25-0,3 г в сутки и другие антиагреганты (трентал, дипиридамол, вазобрал).
У больных с мерцательной аритмией показано назначение непрямых антикоагулянтов (варфарин) под контролем показателей коагулограммы. Дозы препарата подбираются так, чтобы величина МНО составляла 2-3 ед.
Хирургическое лечение
Выраженная дилатация правого предсердиякак нетипичный дебют кардиомиопатии,вызванной нарушением в гене LMNA
Авторы: Е.В. Борисова, С.А. Глебова, П.С. Козлов, Е.П. Бурлаченко
АО «Кардиоклиника»; Кузнецовская, 25, Санкт-Петербург, 196105
Осмотр пациентки: С.А. Глебова, П.С. Козлов, Е.В. Борисова
Выполнение трансторакальной ЭХО-КГ С.А. Глебова, П.С. Козлов
Выполнение КТ сердца Е.П. Бурлаченко
Написание текста – С.А. Глебова, Е.В. Борисова, П.С. Козлов, Е.П. Бурлаченко
Редактирование – Е.В. Борисова
Мутация гена LMNA, который кодирует два главных ламиновых белка А и С, вызывает целый спектр болезней, называющихся ламинопатией и включающих в себя дилатационную кардиомиопатию, различные типы мышечных дистрофий, липодистрофию, акрогерию и прогерию. Поражение сердечной мышцы при мутациях в гене LMNA в зарубежной литературе описывается как ‘lamin A/C heart disease’. Типичное течение данного заболевания включает в себя следующие этапы: наджелудочковые экстрасистолы, наджелудочковые аритмии, патологию проводящей системы сердца, гипокинетическую кардиомиопатию без дилатации и дилатационную кардиомиопатию. Однако в ряде случаев симптомы могут появляться беспорядочно или в комбинации. Мы представляем случай поздней диагностики ламинопатии, проявившей себя кардиомиопатией, миопатией и парциальной семейной липодистрофией. Особенность кардиомиопатии в том, что при дилатации всех четырёх камер наиболее выражена дилатация правого предсердия. Генетический анализ выявил нарушения в нуклеотидной последовательности в генах LMNA, ANO5, MYPN.
Ключевые слова: ламинопатия, дилатационная кардиомиопатия, аритмии, семейная частичная липодистрофия.
Финансирование. Исследование не имело спонсорской поддержки.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Dilatation of the right atrium, as atypical debut of cardiomyopathy caused by lamin A/C (LMNA) mutation.
E.V. Borisova, S.A. Glebova, P.S. Kozlov, E.P.Burlachenko.
История изучения ламинопатий насчитывает уже 20 лет, однако широкий спектр её клинических проявлений часто приводит к несвоевременной диагностике. Ассоциация ламинопатий с высоким риском развития внезапной смерти достигает 46%, что требует пристального внимания клиницистов к данной проблеме [1].
Ядерная ламина это белковая «сетка», выполняющая функцию каркаса ядра клетки, определяющая его размер и форму. Она состоит из четырёх ламиновых белков: А, B1, B2, C, которые способны полимеризироваться и образовывать организованную сеть, лежащую в основе внутренней мембраны ядра в большинстве соматических клеток. Белки А и С кодируются геном LMNA, мутация которого вызывает целый спектр болезней, называющихся ламинопатией, и включающих в себя дилатационную кардиомиопатию, различные типы мышечных дистрофий, липодистрофий, акрогерию и прогерию [2].
В 1999 году французские учёные впервые выявили первые четыре разновидности мутаций в гене LMNA у пациентов, страдающих нейро-мышечной дистрофией Эмери-Дрейфуса. У всех этих пациентов наблюдалась характерная триада симптомов: ранние контрактуры сухожилий, мышечная слабость в плечевых и бедренных группах мышц и дилатационная кардиомиопатия (ДКМП) с нарушениями в проводящей системе сердца. Авторы сделали вывод, что мутации в ядерной ламине являются причиной наследственных мышечных заболеваний [4]. В этом же году американские учёные опубликовали работу, демонстрирующую 5 новых мутаций LMNA гена у 11 пациентов, страдающих мышечной дистрофией Эмери-Дрейфуса аутосомно-доминантного типа. Данные мутации авторы связали с дилатационной кардиомиопатией и поражением проводящей системы сердца у этих пациентов [5]. На сегодняшний день известно несколько сотен мутаций в данном гене.
Заболевания сердца, связанные с патологией ламина А/С относятся к злокачественным, так как проявляются сердечной недостаточностью, часто требующей трансплантации сердца, желудочковыми аритмиями, нарушения проводящей системы, а также сопряжены с высоким риском внезапной смерти [7]. Несмотря на то что болезни сердца, связанные с патологией ламина А/С протекают тяжело и у мужчин, и у женщин, более злокачественные фенотипы и более тяжёлые исходы описаны у мужчин [lamin heart].
Считается, что 10% всех ДКМП обусловлены мутацией в гене LMNA. Поэтому эксперты выделили «красные флаги», которые указывают на генетическую причину заболевания. Например:
Липодистрофия, характерная для мутации в гене LMNA представляет собой семейную частичную липодистрофию типа 2. При данной форме липодистрофии у пациентов нормальное распределение жировой ткани в детстве, а в периоде пубертата жировая ткань исчезает с туловища и конечностей и накапливается области лица и шеи [9].
Пациентка, 28 лет. Жалоб не предъявляла. При плановом профилактическом осмотре было выявлено увеличение тени сердца, в связи с чем рекомендовано выполнение ЭХО-КГ и консультация кардиолога.
При объективном осмотре обращал внимание низкий процент жировой ткани в области туловища и конечностей, выраженная рельефность мускулатуры при незначительном снижении мышечной силы, «широкая шея» (за счёт выраженной аккумуляции жировой ткани в данной области). Складывалось впечатление о псевдогипертрофии мышц плечевого пояса и голеней (рис 1,2). АД 110/70 мм рт ст. ЧСС 48 ударов в минуту. Тоны сердца звучные, слабый систолический шум у основания мечевидного отростка. Дыхание везикулярное, хрипы не выслушиваются. При детальном расспросе пациентка сообщила, что рельефность мускулатуры и редкий пульс отмечается у неё с подросткового возраста. По данному поводу обращались к педиатру, патологии выявлено не было.
Псевдогипертрофия мышц голени.
Типичное перераспределение жировой ткани, аккумуляция в области шеи.
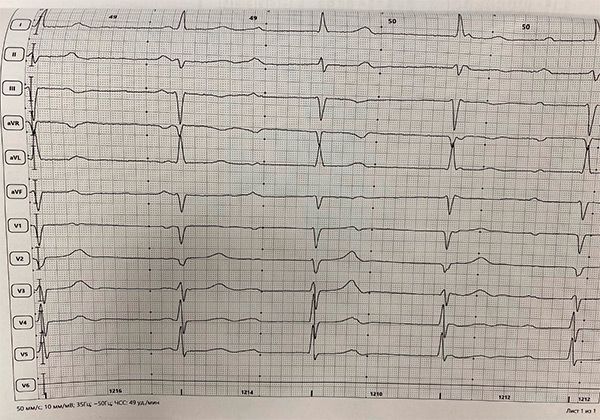
АВ-блокада 3 ст с ЧЖС 49 в минуту.
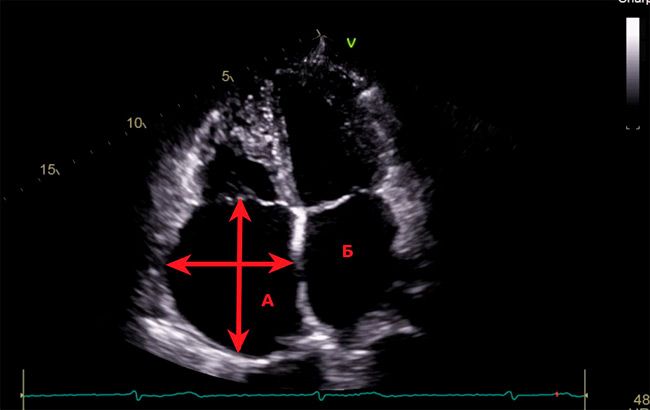
При выполнении ЭХО-КГ было выявлено значительное увеличение правого предсердия (86х75 мм, 190 мл), умеренное увеличение левого предсердия (передне-задний размер 45 мм), умеренное увеличение правого желудочка, трикуспидальная регургитация 2 степени (рисунок 4). Расчётное давление в ЛА 45 мм рт. ст. Размеры ЛЖ находились на верхней границе нормы. Глобальная сократительная способность ЛЖ сохранена. Митральная регургитация физиологическая. Патологические потоки через межжелудочковую и межпредсердную перегородки не визуализировались. Для уточнения диагноза была проведена компьютерная томография (КТ) сердца.
Эхокардиография, 4-х камерная проекция. Выраженная дилатация правого предсердия (86х75 мм). А-правое предсердие. Б-левое предсердие.
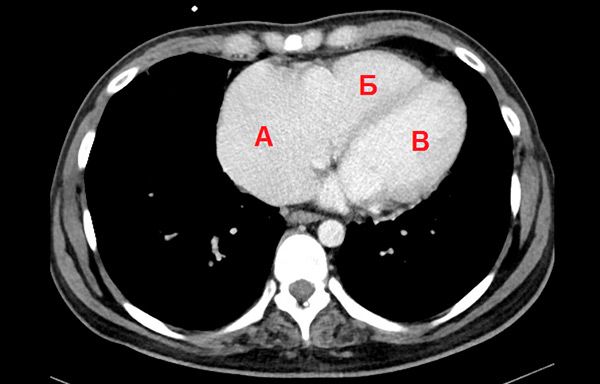
На КТ сердца было подтверждено увеличение правого предсердия, его относительные размеры 85х78х93 мм. Остальные камеры увеличены, однако умерено относительно правого предсердия (рис. 5).
КТ грудной клетки, аксиальная проекция. А-правое предсердие, Б –правый желудочек, В-левый желудочек.
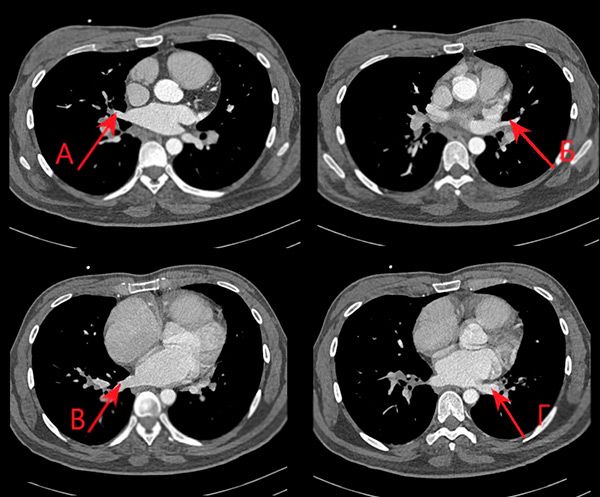
Данных за аномалии лёгочных вен не получено (рис. 6). Для исключения сообщения между полостями сердца был рассчитан показатель Qp-Qs, методом гибридной визуализации. Данный параметр оказался равен 1, что позволило исключить наличие внутрисердечного шунта. Размеры выходных трактов аорты и лёгочной артерии были определены с помощью КТ сердца. Интегралы линейных скоростей через клапаны были получены доплеровским методом при ЭХО-КГ.
КТ грудной клетки, аксиальная проекция. А-правая нижняя лёгочная вена, Б-левая нижняя лёгочная вена, В правая верхняя лёгочная вена, Г-левая верхняя лёгочная вена.
В биохимическом анализе крови было выявлено повышение КФК до 1521 ЕД/л. При проведении МРТ выявлено увеличение обоих желудочков с сохранением их сократительной способности (КДО ЛЖ 213 мл, КСО ЛЖ 95 мл, ФВ ЛЖ 56%, КДО ПЖ 254 мл, КСО ПЖ 128 мл, ФВ ПЖ 50%). Заключение: МР признаки дилатации всех камер сердца, наиболее выражено правого предсердия. Дополнительно пациентке была выполнена липидограмма, в которой не было выявлено нарушений. В связи с сочетанием идиопатического увеличения правых камер сердца с АВ блокадой 3 степени, с патологией мышц, с нарушением распределения жировой ткани пациентка была направлена на консультацию к генетику. При генетическом анализе были выявлены нарушения в нуклеотидной последовательности в генах LMNA, ANO5, MYPN. Кардиомиопатия, обусловленная мутациями ядерного гена ламина (LMNA), часто ассоциирована с нарушениями сердечного ритма, проводимости и различными скелетно-мышечными расстройствами. Мутации в гене ANO5 служат причиной развития поясно-конечностных мышечных дистрофий. Мутации в гене MYPN являются причиной миопатий. Пациентка была направлена на консультацию к аритмологу для решения вопроса о постановке ЭКС.
Особенностью данного случая является выраженное расширение правого предсердия, при умеренном увеличении остальных камер сердца.
Что такое мерцательная аритмия (фибрилляция предсердий)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Меркушин Д. Е., онколога со стажем в 11 лет.
Определение болезни. Причины заболевания
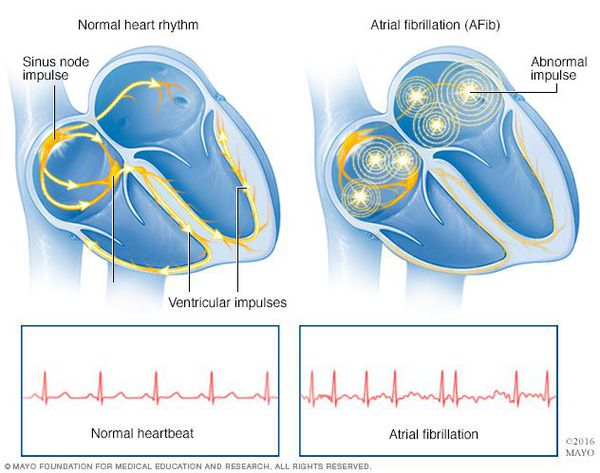
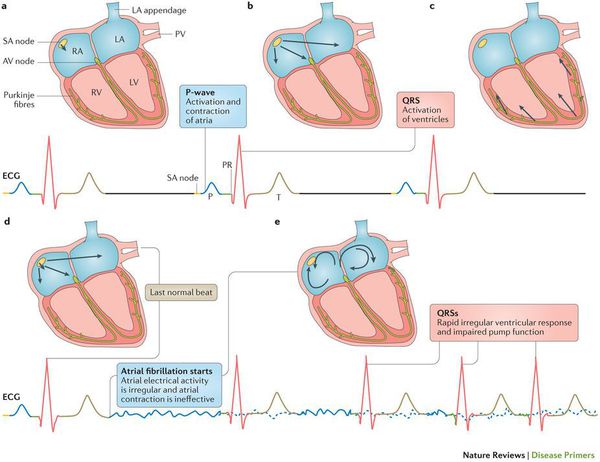
Мерцательная аритмия (фибрилляция предсердий) — нарушение ритма работы сердца, при котором отсутствует механическая систола предсердий и имеет место хаотичная электрическая активность их миокарда, состояние сопровождается нерегулярными сокращениями желудочков и гемодинамическими расстройствами.
Признаки фибрилляции предсердий на ЭКГ:
Распространенность фибрилляции предсердий в общей популяции населения составляет от 1 до 2%.
В большинстве случаев развитие фибрилляции ассоциировано с органической патологией органов сердечно-сосудистой системы, создающих субстрат для сохранения фибрилляции, однако появление данного симптомокомплекса не всегда укладывается в какую-либо нозологическую категорию, в такой ситуации говорят об изолированной фибрилляции предсердий.
Строение и физиология сердца:
Заболевания, способствующие возникновению мерцательной аритмии
Среди ассоциированных с данной патологией заболеваний выделяют:
Факторы образа жизни, способствующие возникновению мерцательной аритмии
Чем опасна фибрилляция предсердий
Нарушение может приводить к развитию хронической сердечной недостаточности. Непоследовательное сокращение камер сердца способно значимо влиять на гемодинамику. Отсутствие скоординированного сокращения предсердий может снижать сердечный выброс примерно на 10 %. Такое снижение обычно хорошо переносится, кроме случаев с повышением частоты сокращений желудочков, когда ритм становится слишком частым (например, более 140 ударов/минуту) или когда у пациентов исходно имеется пограничный или сниженный сердечный выброс. В таких случаях может развиться сердечная недостаточность.
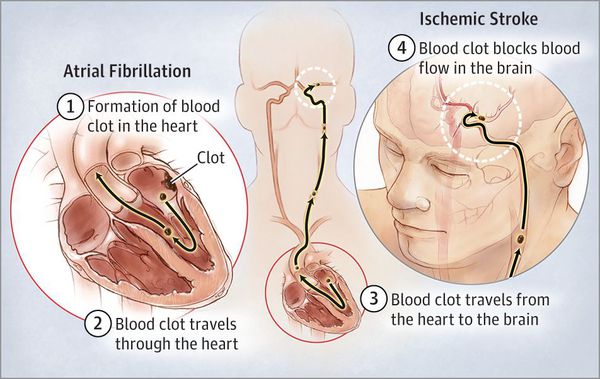
Развитие острого нарушения мозгового кровообращения. Риск развития ишемического инсульта составляет 1,5 % у лиц 50—59 лет и 23,5 % у лиц 80—89 лет. Особенно опасной является пароксизмальная фибрилляция предсердий с частыми срывами синусового ритма. Риск развития тромбоза церебральных сосудов особенно увеличивается в период срыва и восстановления синусового ритма. Выделяют т. н. атеротромботический подтип острого нарушения мозгового кровообращения по ишемическому типу.
Симптомы мерцательной аритмии
При фибрилляции предсердий отсутствует их эффективная механическая систола. При этом желудочки наполняются преимущественно пассивно за счет градиента давления между полостями сердца в период диастолы. В условиях увеличенной частоты сердечных сокращений не происходит достаточного наполнения желудочков, что приводит к гемодинамическим расстройствам различной степени выраженности.
Пациенты предъявляют жалобы на сердцебиение, чувство перебоя в ритме работы сердца, снижение работоспособности, повышенную утомляемость, одышку и сердцебиение при привычной ранее нагрузке. Кроме того, могут усугубляться симптомы уже существующих заболеваний сердечно-сосудистой системы.
Патогенез мерцательной аритмии
Хронические заболевания сердечно-сосудистой системы, а также состояния, характеризующиеся повышенной активностью РААС, вызывают структурное ремоделирование стенок предсердий и желудочков —пролиферацию и дифференцировку фибробластов в миофибробласты, синтез волокон соединительной ткани и развитие фиброза. Процессы ремоделирования камер сердца приводят к неоднородности проведения потенциала действия и к диссоциации сокращения мышечных пучков. При этом нарушается механическая систола предсердий и создаются условия для персистенции этого патологического состояния. [1]
Желудочки производят ненеритмичные сокращения, в итоге кровь задерживается в предсердиях, их объем увеличивается. Уменьшение наполнения желудочков, их частое сокращение, а также отсутствие эффективного сокращения предсердий могут приводить к снижению сердечного выброса и выраженным гемодинамическим расстройствам.
Из-за того, что кровоток в предсердиях замедляется из-за нарушения их механической систолы, а также из-за турбулентного перемешивания крови образуются тромбы, преимущественно в ушке левого предсердия.
Классификация и стадии развития мерцательной аритмии
Клинически различают несколько форм мерцательной аритмии, в зависимости от которых определяется тактика ведения пациента:
| Форма мерцательной аритмии | Описание |
|---|---|
| Впервые выявленная фибрилляцию предсердий | любой впервые возникший эпизод фибрилляции независимо от его причин и длительности |
| Пароксизмальная форма | периодические эпизоды фибрилляции предсердий длительностью до 7 суток с самопроизвольным прекращением |
| Персистирующая форма | эпизоды продолжительностью более 7 суток без самопроизвольного прекращения |
| Длительно персистирующая форма | эпизоды фибрилляции предсердий длятся более 1 года |
| Постоянная форма | присутствует постоянно |
В зависимости от присутствия искусственного клапана и поражений клапанного аппарата выделяют клапанную и неклапанную форму мерцательной аритмии.
Осложнения мерцательной аритмии
Чем опасна фибрилляция предсердий:
Таким образом, наблюдается тесная связь мерцательной аритмией с инсультом и сердечной недостаточностью.
Диагностика мерцательной аритмии
Обязательный минимум диагностики включает:
Могут применяться дополнительные методы обследования:
Лечение мерцательной аритмии
Экстренная помощь пациентам с острым приступом мерцательной аритмии
При впервые возникшем эпизоде фибрилляции предсердций каждому пациенту показана госпитализация в стационар круглосуточного пребывания. Госпитализация также показана пациентам с длительностью приступа более 24 часов.
Некоторой части пациентов с нечастыми пароксизмами фибрилляции предсердий допустимо самостоятельно принимать от 450 до 600 мг. Пропафенона однократно (терапия “таблетка в кармане”). Стоит отметить, что такой подход допустим лишь в случае эффективности и безопасности, проверенной при госпитализации.
Как вести себя в случае эпизода нарушения ритма
При возникновении одышки, головокружения, потере сознания, давящей боли за грудиной на фоне приступа самому пациенту или сопровождающему обязательно необходимо вызвать бригаду неотложной помощи.
Целями лечения мерцательной аритмии является:
Профилактика рисков формирования тромбов
Первостепенной задачей терапии фибрилляции предсердий является профилактика тромбососудистых осложнений.
При наличии патологии со стороны венозной системы нижних конечностей пациент должен быть проконсультирован сосудистым хирургом.
Чтобы снизить готовность тромбов к тромбообразованию, применяются прямые и непрямые антикоагулянты.
Показания для антикоагулянтной терапии и выбор препарата определяются риском тромбоэмболии, который рассчитывают по шкале CHADS2. Если сумма баллов по шкале CHADS2 ≥ 2, то при отсутствии противопоказаний показана длительная терапия пероральными антикоагулянтами. Однако антикоагулянтная терапия опасна кровотечениями. Для оценки риска данного осложнения разработана шкала HAS-BLED. Сумма баллов ≥ 3 указывает на высокий риск кровотечения, и применение любого антитромботического препарата требует особой осторожности.
К антикоагулянтам непрямого действия относится антагонист витамина К варфарин. Препарат относится к группе антиметаболитов и нарушает синтез в печени X фактора свертывания.
К прямым антикоагулянтам относят гепарин и низкомолекулярные препараты гепарина (фраксипарин, эноксапарин и др.). Перевод пациентов с непрямого антикоагулянта на прямой рекомендован при необходимости хирургического лечения в связи с удобством коррекции терапевтического диапазона дозы.
К новым непрямым антикоагулянтам относят препараты прямые ингибиторы тромбина (дабигатран) и ингибиторы Xа фактора свертывания крови (препараты из группы ксабанов — апиксабан, ривароксабан, эдоксабан). Препараты обладают эффективностью, сопоставимой с приемом варфарина при минимуме гемморагических осложнений. Доказательная база у препаратов существует на данный момент только по проблеме неклапанной фибрилляции предсердий. Эффективность препаратов относительно клапанной фибрилляции предсердий в настоящее время является предметом клинических исследований. Поэтому при наличии врожденной и приобретенной патологии клапанного аппарата и наличии искусственного клапана сердца единственным препаратом из группы антикоагулянтов по-прежнему остается варфарин.
Восстанавливать или не восстанавливать синусовый ритм
Выбор стратегии ведения проводится индивидуально. Учитывается возраст пациента, выраженность симптомов фибрилляции предсердий, наличие структурной патологии миокарда, физическая активность.
Удержание стабильного сердечного ритма
Длительная терапия фибрилляции предсердий предполагает выбор стратегии — поддержания синусового ритма или контроля частоты сокращений сердца.
При пароксизмальной фибрилляции возможно рассмотреть тактику поддержания синусового ритма.
При персистирующей и постоянной форме, пожилом возрасте, низкой физической активности и удовлетворительной субъективной переносимости фибрилляции большинство специалистов склоняются к тактике контроля ЧСС, т. к. восстановление синусового ритма и его последующий срыв сопровождаются изменениями реологических свойств крови и повышенным риском внутрисосудистого тромбообразования, а тактика поддержания синусового ритма не улучшает отдаленный прогноз у пациентов.
Контроль ЧСС
Стратегия контроля частоты сердечных сокращений предполагает регулярный прием частотоурежающих препаратов из группы сердечных гликозидов, бета-адреноблокаторов, блокаторов Са++ каналов и антиаритмиков III класса (амиодарон, дронедарон), а также используются их комбинации.
При подборе препаратов важно знать, есть ли у пациента трепетание предсердий. Это нарушение часто сочетается с фибрилляцией. Если доктор не учтёт это сочетание при подборе терапии, препараты будут воздействовать только на фибрилляцию, а трепетание сохранится. Это чревато развитием сердечной недостаточности: трепетание приводит к нему быстрее, чем фибрилляция.
Сегодня не существует точного ответа на вопрос о целевом уровне ЧСС при фибрилляции предсердий. Клинические и методические рекомендации основаны на мнении экспертов в области кардиологии.
Первоначально рекомендуется снизить частоту сокращения желудочков до уровня менее 110 ударов в покое и при физической нагрузке. Если урежение частоты сокращения желудочков не приводит к исчезновению ограничений физической активности, то целесообразно снизить частоту их сокращений до 60-80 в покое и 90-115 в минуту при физической нагрузке.
Из бета-адреноблокаторов применяются:
Среди недигидроперидиновых антагонистов Са++ назначают:
Из антиаритмиков III класса используют:
Имеются клинические данные об эффективности омега-3 полиненасыщенных жирных кислот в комплексной терапии фибрилляции предсердий, в частности эйкозапентаеновой и докозагексаеновой. По данным многоцентровых плацебо-контролируемых клинических исследований FORWARD и OPERA, доказано влияние омега-3 полиненасыщенных жирных кислот на снижение риска внезапной смерти и общую летальность пациентов, имеющих хроническую сердечную недостаточность, и пациентов, перенесших острый инфаркт миокарда. [3]
По данным исследования GISSI-Prevenzione, назначение омега-3 полиненасыщенных жирных кислот позволяет снизить рецидивы фибрилляции предсердий уже через 3 недели от старта терапии. Максимальный эффект наблюдается через год непрерывного приема препарата. [4]
Стратегия контроля синусового ритма не исключает стратегию контроля частоты сердечных сокращений. Уменьшение частоты желудочковых сокращений до целевого уровня позволяет уменьшить клиническую симптоматику фибрилляции предсердий во время неизбежных срывов ритма работы предсердий.
Тактика контроля ритма не имеет существенного преимущества перед тактикой контроля частоты сокращений сердца в плане прогноза сердечно-сосудистой смертности, однако значительно уменьшает выраженность клинической симптоматики, возникающей при данном заболевании.
Препараты для восстановления синусового ритма
Для поддержания синусового ритма при фибрилляции предсердий рекомендуется применение следующих препаратов:
При развившемся пароксизме фибрилляции предсердий синусовый ритм восстанавливается спонтанно самостоятельно в течение нескольких часов или суток (до 7 суток).
При выраженной клинической симптоматике заболевания, а также если в дальнейшем будет выбрана стратегия поддержания синусового ритма, необходима медикаментозная кардиоверсия.
Для профилактики тромбососудистых осложнений пациенту предлагается прием 500 мг. ацетилсалициловой кислоты (кишечнорастворимую таблетку необходимо разжевать перед приемом) или 2 тб. (150 мг) клопидогрела.
Электрическая кардиоверсия
Электрическая кардиоверсия постоянным током быстро и эффективно переводит фибрилляцию предсердий в синусовый ритм. Предпочтение данному виду восстановления синусового ритма отдается при нестабильной гемодинамике (нарастающим симптомам хронической сердечной недостаточности) и появлению ишемии миокарда по ЭКГ/ЭХО-КС.
Радиочастотная катетерная абляция
Данные о выполнении радиочастотной абляции в терапии первой линии у пациентов с фибрилляцией предсердий остаются противоречивыми, в то время как у пациентов с рецидивирующей фибрилляцией эта процедура является максимально оправданной и эффективной.
Выявлены неблагоприятные факторы, увеличивающие частоту рецидивов после проведения данной процедуры : дилатация левого предсердия, возраст старше 65 лет, длительность заболевания, количество ранее проведенных процедур, а также недостаточность аортального и митрального клапанов.
Виды оперативного вмешательства при мерцательной аритмии
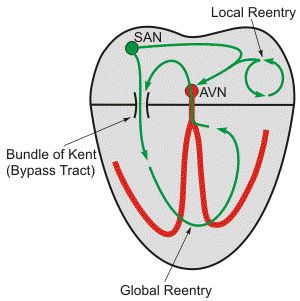
При мерцательной аритмии применяются хирургические методы лечения. Одним из вариантов является операция типа «лабиринта» Кокса. Суть операции заключается в изоляции задней стенки левого предсердия, каватрикуспидального и кавакавального перешейка и исключение из кровотока устья левого предсердия. Таким образом, операция создает электрический лабиринт ходов для распространения возбуждения, через которые импульс из синоатриального узла находит путь к предсердножелудочковому узлу, предотвращая формирование волн «re-entry». Операции типа “лабиринт” Кокса в основном использовались у пациентов, подвергающихся другим открытым операциям на сердце. Выполнение подобных сочетанных операций при мерцательной аритмии приводит к уменьшению рецидивов фибрилляции, трепетания предсердий и предсердных тахикардий, однако не влияет на общую смертность. Отбор пациентов на подобные методы хирургического лечения должен осуществляться на мультидисциплинарном консилиуме специалистов.
Хирургическая изоляция ушка левого предсердия выполнялась кардиоторакальными хирургами в течение нескольких десятилетий, однако проспективные рандомизированные исследования влиянии на частоту развития ишемического инсульта у пациентов после хирургического лечения в настоящее время отсутствуют.
Прогноз. Профилактика
Пароксизмальная и персистирующая формы фибрилляции предсердий могут оказаться, поводом для освобождения от труда с выдачей листка нетрудоспособности. Ориентировочный срок для освобождения от труда с целью купирования приступа — 7-10 дней; для подбора противорецидивной терапии требуется в среднем от 7 до 18 дней. [6] Критериями закрытия листка временной нетрудоспособности являются: