Дискоостеофитический комплекс что это
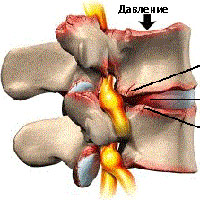
Остеофиты позвоночника
Причины
Повседневные нагрузки на позвоночник со временем приводят к дегенерации межпозвонковых дисков и изнашиванию суставов позвоночника. При сочетании таких факторов как возраст, травмы, плохая осанка увеличивается воздействие на костные структуры и суставы позвоночника. По мере изнашивания межпозвонкового диска происходит большая нагрузка на связки и суставы, что приводит к утолщению связок, накопление извести в связках, а также трение в суставах, в свою очередь, ведет к избыточному росту костных образований. Это способствует образованию остеофитов.
Дегенеративные изменения в тканях начинаются уже в молодом возрасте, но обычно это медленный процесс и не приводит к воздействию на нервные структуры до тех пор, пока человек не достигает возраста 60-70 лет.
Факторы, которые могут ускорить дегенеративный процесс и рост остеофитов в позвоночнике, включают в себя:
Наиболее частой причиной развития остеофитов считается артроз фасеточных суставов, что нередко способствует возникновению болей в спине у пациентов в возрасте старше 55 лет. Артроз фасеточных суставов может приводить к болям в пояснице и скованности в утренние часы, болевой синдром по мере двигательной активности уменьшается, а к вечеру вновь усиливается.
Наиболее распространенной причиной шейного и поясничного остеоартрита является генетическая предрасположенность. Пациенты могут отмечать появление симптомов остеоартрита в возрасте от 40 до 50. Мужчины более склонны к развитию симптомов в более раннем возрасте, однако у женщин с наличием остеофитов симптоматика бывает более выраженной.
Симптомы
Наиболее частыми симптомами являются боль в пояснице или боль в шее, вследствие воспалительных процессов в суставах и мышечного спазма, как реакция на воспаление. Типичные симптомы включают в себя:
Симптомы, обусловленные остеофитами усиливаются при физических нагрузках и уменьшаются после отдыха. Кроме того, симптомы могут уменьшаться после наклона туловища вперед и сгибании в талии. При компрессии остеофитами нервов могут появиться следующие симптомы:
В очень редких случаях могут быть нарушения функции кишечника и мочевого пузыря. Но такие симптомы могут быть связаны не только с остеофитами, но и с такими заболеваниями, как сахарный диабет, нарушение кровообращения в конечностях, опухоли спинного мозга, переломы позвоночника, инфекции позвоночника. Кроме того, многие симптомы при остеофитах аналогичны таковым при ревматологических заболеваниях (ревматоидный артрит, СКВ), а также похожи на симптомы при компрессии грыжей диска нервных корешков. В связи с тем, что симптомы при остеофитах схожи с другими медицинскими состояниями, необходимо полноценное обследование для выяснения точного диагноза.
Диагностика
Диагностика начинается с клинического обследования. Врач должен сначала провести детальный осмотр, неврологическое обследование для оценки работы нервных корешков и выявление признаков компрессии корешков или спинного мозга. На основании осмотра, истории заболевания, жалоб пациента врач назначает необходимый план обследования, включающий следующие методы исследования:
ЭНМГ позволяет определить нарушение проводимости по нервному волокну и определить как степень повреждения, так и уровень повреждения нервных волокон. Рентгенография нередко назначается в первую очередь для диагностики остеофитов и позволяет визуализировать остеофиты в позвоночнике. Кроме того рентгенография позволяет обнаружить и другие изменения в костных тканях позвонков.
Компьютерная томография (КТ) или МРТ может предоставить более подробную информацию об изменениях в структурах позвоночника как в костных, так и мягкотканных, и обнаружить наличие компрессии нервных корешков или спинного мозга.
Данные нейровизуализации позволяют врачу выбрать адекватную тактику лечения как консервативную, так и в случаях необходимости оперативную, в зависимости от наличия признаков компрессии нервных структур в корреляции с клиническими данными.
Лечение
Существует широкий спектр возможных вариантов лечения остеофитов, сопровождающихся симптоматикой.
У большинства пациентов с мягкой или умеренной компрессией нервов и раздражением от остеофитов возможно консервативное лечение.
Медикаментозное лечение, например противовоспалительные препараты или мышечные релаксанты, в течение нескольких недель.
Покой в течение короткого промежутка времени, который позволяет уменьшить воспалительные явления в суставах.
ЛФК. После уменьшения болевой симптоматики подключаются физические упражнения с постепенным увеличением объемов нагрузки.
Мануальная терапия и массаж позволяют увеличить мобильность двигательных сегментов, снять мышечный спазм.
Эпидуральные инъекции стероидов могут быть полезны при воспалительных процессах в фасеточных суставах, позволяя уменьшить воспаление, отек, и, таким образом, улучшить симптоматику.
Физиотерапия. В настоящее время существуют физиотерапевтические методы лечения (например, ХИЛТ – терапия или УВТ) которые позволяют добиваться хороших результатов лечения.
В тех случаях, когда консервативное лечение оказывается не эффективно или же есть выраженная компрессия корешков или спинного мозга, необходимо решать вопрос об оперативном лечении.
Задача хирургических методов лечения это провести декомпрессию нервных структур. Удаление остеофитов позволяет избавиться в большинстве случаев от симптоматики. Но иногда бывает так, что неврологическая симптоматика может сохраняться и в послеоперационном периоде, и в таких случаях имеет место длительный период компрессии нервных структур и необратимые изменения в нервных волокнах. Или: Но в некоторых случаях неврологическая симптоматика может сохраняться и в послеоперационном периоде, и тогда наиболее вероятен длительный период компрессии нервных структур и необратимые изменения в нервных волокнах.).
Исследования показали, что возраст не является основным фактором, определяющим возможность проведения оперативного лечения остеофитов. Тем не менее, заболевания, часто связанные с возрастом, такие, как гипертоническая болезнь, диабет, заболевания сердца могут увеличивать риск хирургических операций и замедлять восстановительные процессы, и, следовательно, должны приниматься во внимание при принятии решения об оперативном лечении.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Стеноз L5-S1 причины, симптомы, методы лечения и профилактики
Стеноз L5-S1 — сужение просвета позвоночного столба в области поясницы. Если отказаться от лечения на ранней стадии, болезнь может прогрессировать и привести к инвалидности пациента. Одним из провоцирующих факторов заболевания является остеохондроз. Это серьезная патология, которая может привести к потере работоспособности, и тогда больному необходимо оформить инвалидность. Для лечения стеноза L5-S1 необходимо обратиться к вертебрологу.
Причины стеноза L5-S1
Стеноз может быть врожденным заболеванием, это связано с травмированием позвоночника в утробе матери или генетической предрасположенностью. Другие факторы, провоцирующие развитие болезни:
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Декабря 2021 года
Содержание статьи
Симптомы стеноза L5-S1
Основные симптомы стеноза L5-S1:
Обычно первые симптомы заболевания возникают неожиданно, могут затихать на время. Но на этом этапе болезни требуется консультация доктора, чтобы стеноз не перешел в прогрессирующую стадию.
Как диагностировать
Для диагностики стеноза L5-S1 назначается МРТ и КТ. В сети клиник ЦМРТ предусмотрены такие методы диагностики:
Номенклатура заболеваний межпозвонкового диска
Содержание:
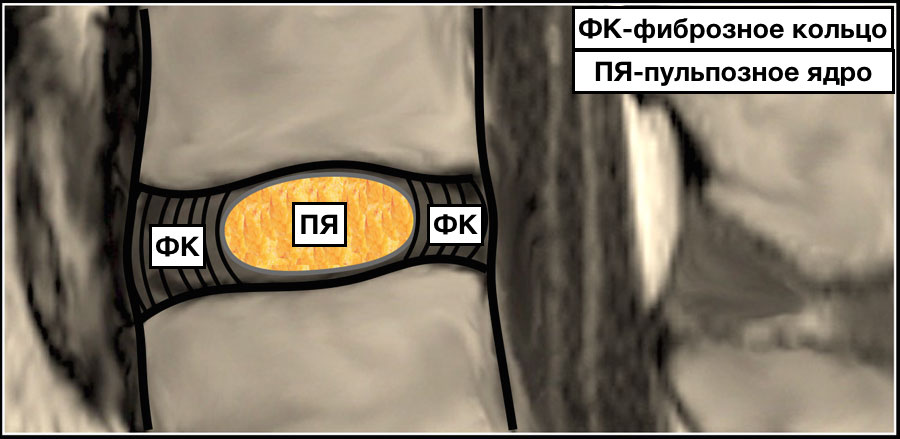
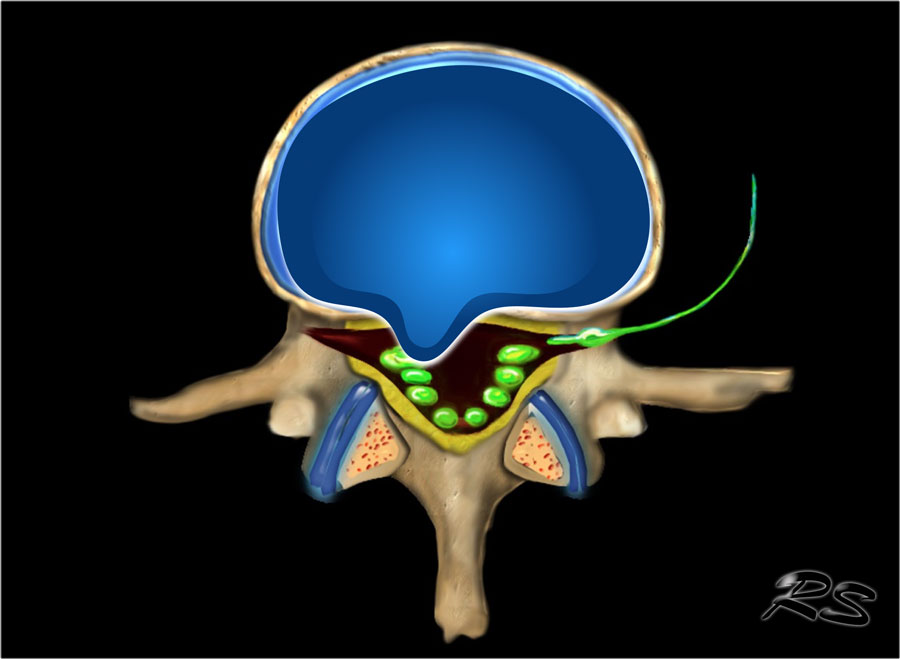
Межпозвонковый диск (реже межпозвоночный диск) — фиброзно-хрящевое образование из кольцевидных соединительнотканных пластинок и студенистого ядра в центре между телами двух соседних позвонков позвоночника.
Дегенерация межпозвонкового диска обусловлена любыми из ниже перечисленных причин:
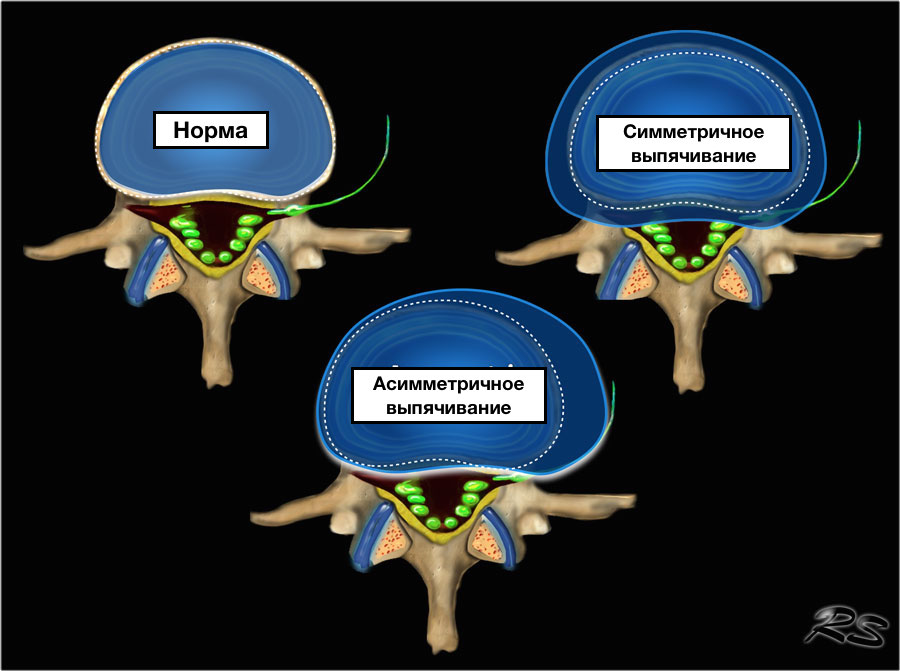
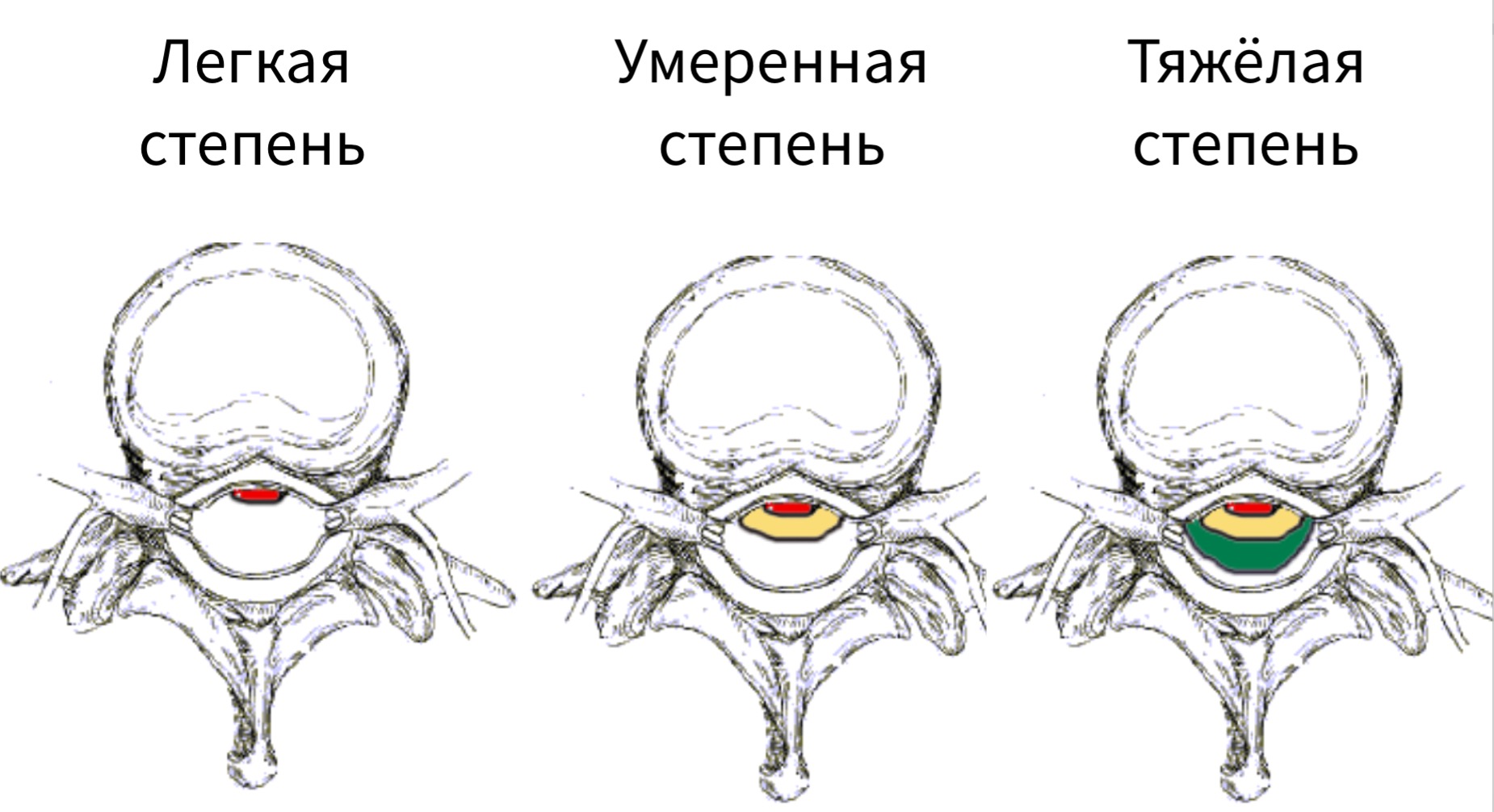
Выпячивание диска.
Выделяют следующие виды выпячивания:
Трещина фиброзного кольца.
Трещина или надрывы фиброзного кольца расслоение между волокнами фиброзного кольца и визуализируется, как зоны повышенной интенсивности на Т2-взвешенных изображениях по причине содержания жидкости или грануляционной ткани. Данные изменения могут контрастироваться препаратами гадолиния.
Грыжа.
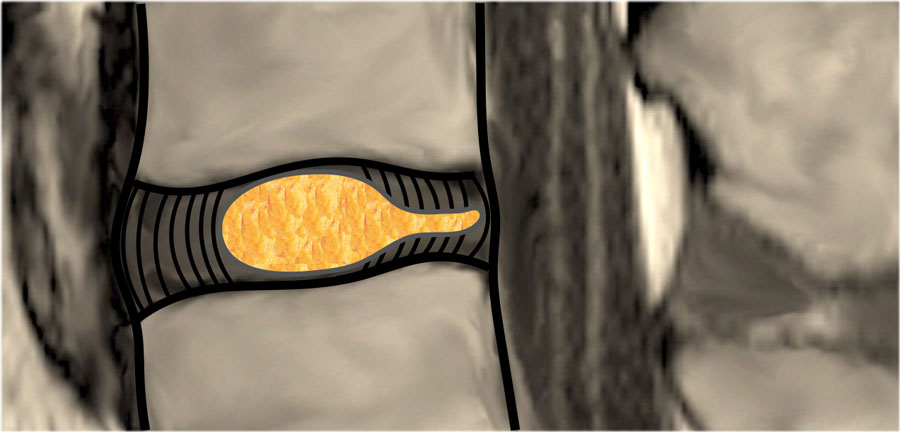
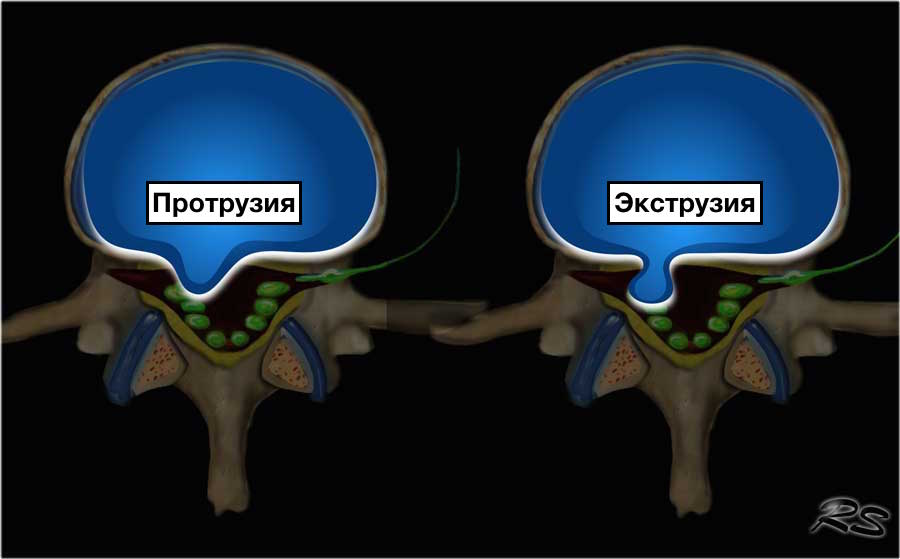
Протрузия и экструзия.
Грыжи бывают фокальными ( 180º)
Протрузия: ширина между краями грыжи диска, меньше ширины у основания грыжи.
Экструзия: ширина между краями грыжи диска, больше ширины у основания грыжи.
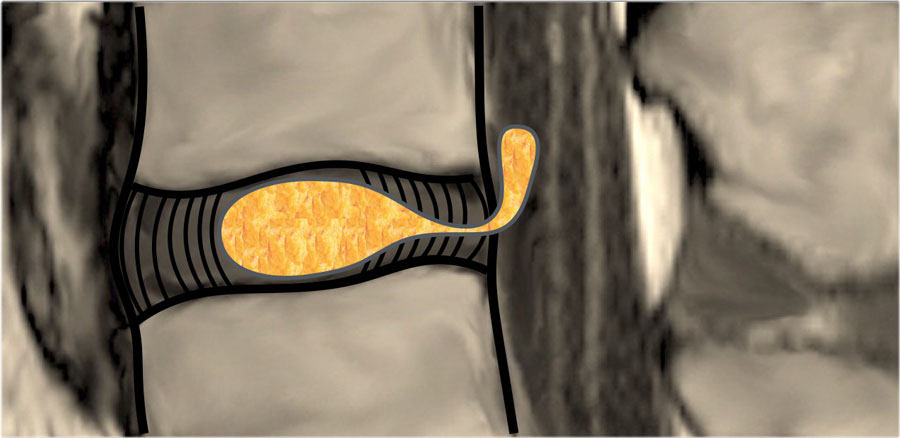
Миграция.
Секвестрация.
Интервертебральная грыжа или узелок Шморля.
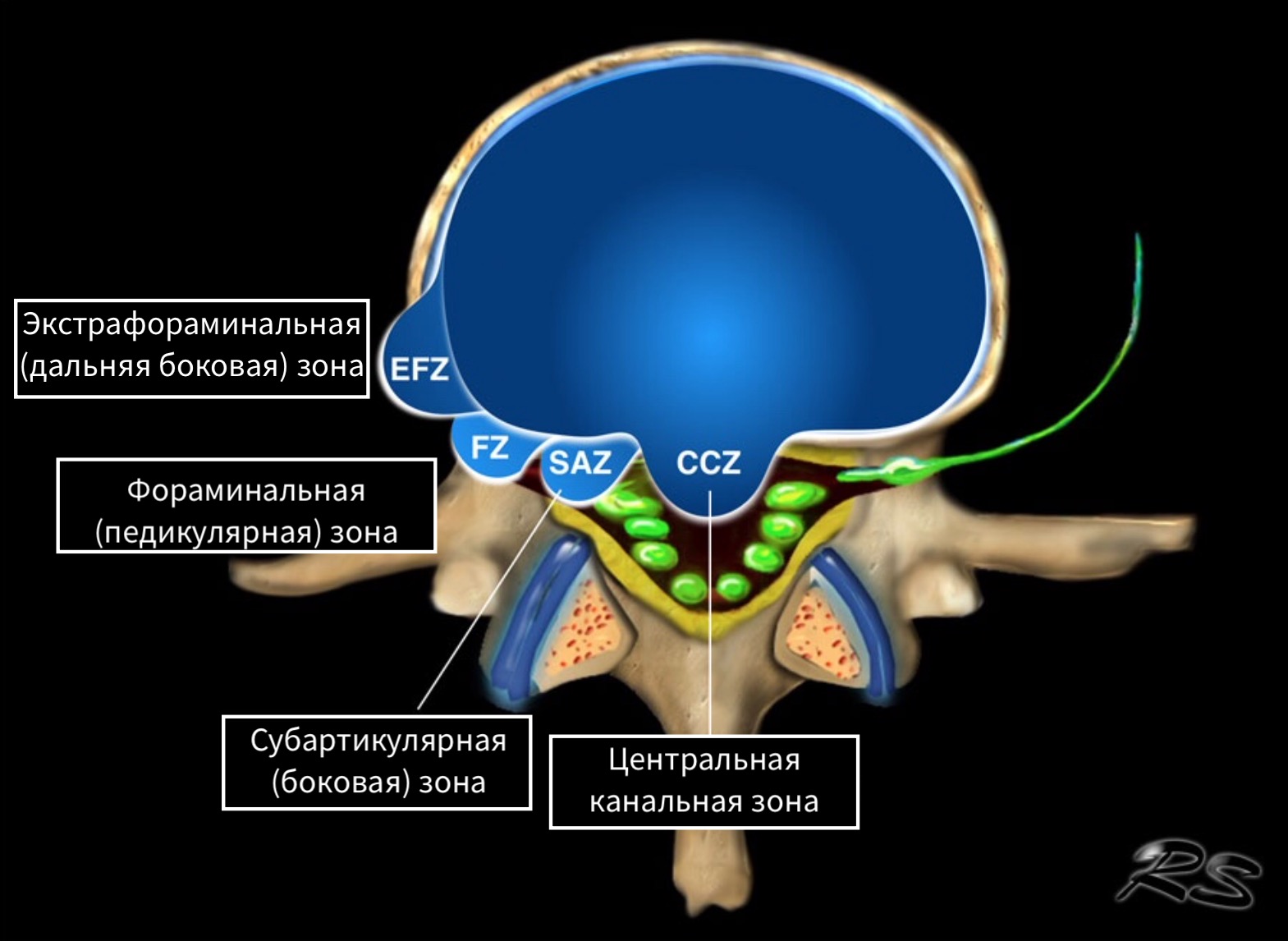
Локализация протрузии/экструзии и оценка объёма смещённой ткани диска.
• срединная (центральная)
• субартикулярная
• фораминальная
• экстрафораминальная
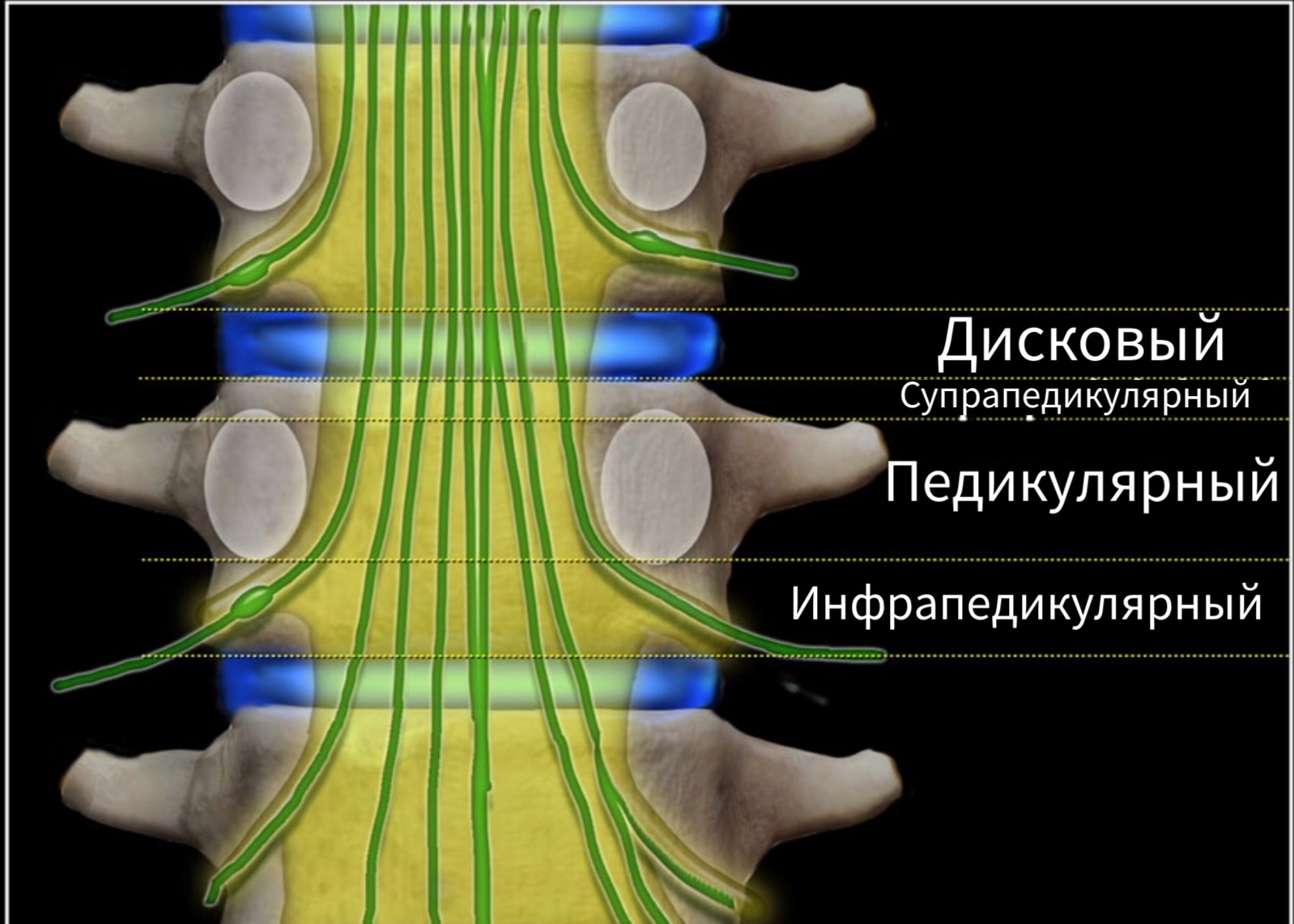
• дисковая
• инфрапедикулярная
• супрапедикулярная
• педикулярная.
Корреляция экструзии с задней продольной связкой.
•«подсвязочная»
•«надсвязочная»
•«чрезсвязочный», или «перфорированная» грыжа.
Такая же классификация может применяться для оценки стеноза фораминального канала.
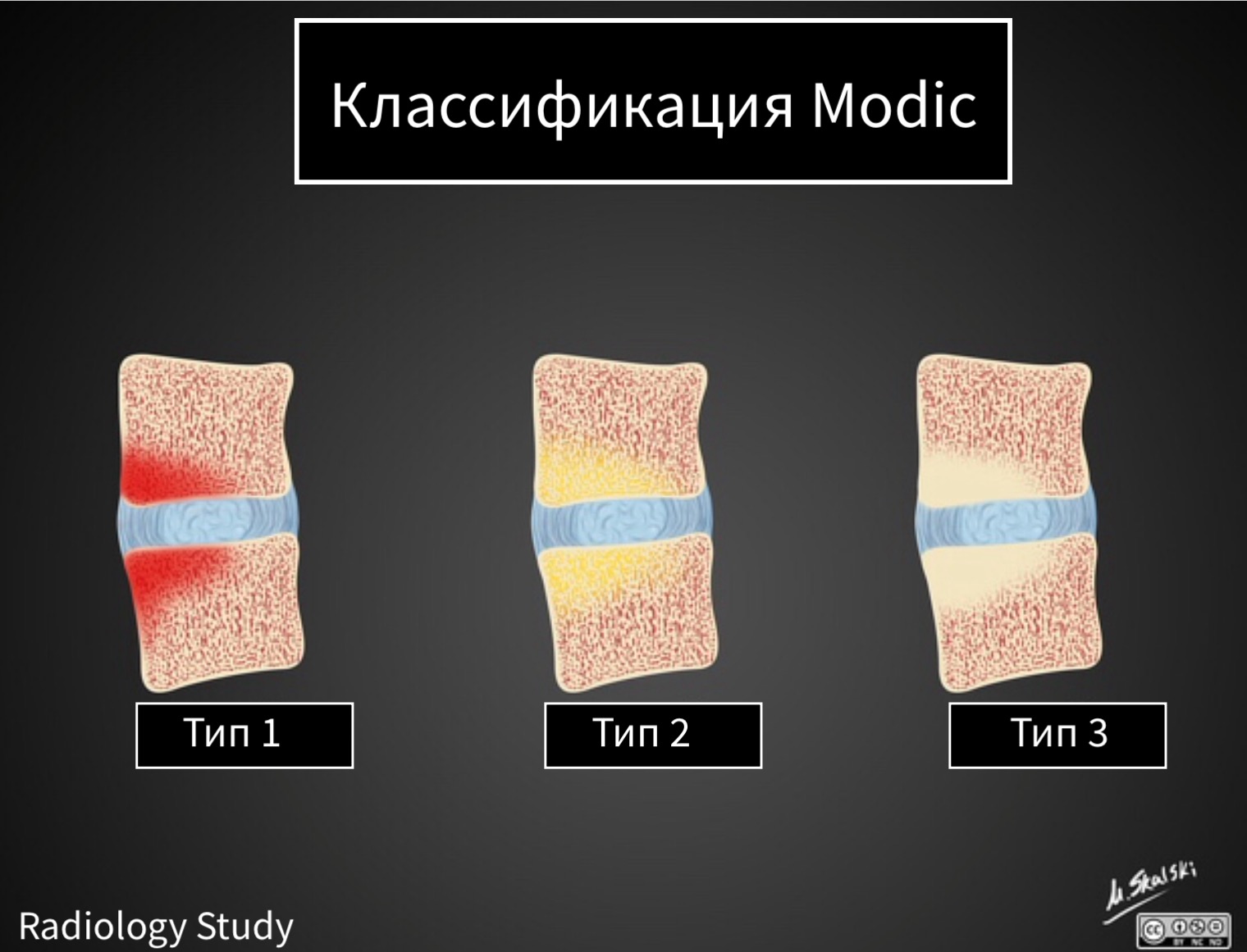
Классификация по типу Modic
Изменения по типу Modic представляют собой классификацию изменений МРТ-сигнала замыкательных пластинок тел позвонков. В 1988 году Майкл Модик описал изменения по типу асептического спондилита. Значимость этих изменений, носящих название Modic, остается предметом дискуссий до сих пор. Представленные изменения замыкательных пластинок и структуры костного мозга тесно связаны с типичным дегенеративным процессом поясничного отдела позвоночника.
В общей характеристике дегенеративных изменений в поясничном отделе позвоночника необходимо обязательно учитывать и изменения в прилежащих к межпозвонковому диску (МПД) частях тел позвонков. Данные изменения могут являться причиной возникновения поясничных болей. При анализе данных магнитно-резонансной томографии (МРТ) используется классификация изменений, предложенная М. Modic.
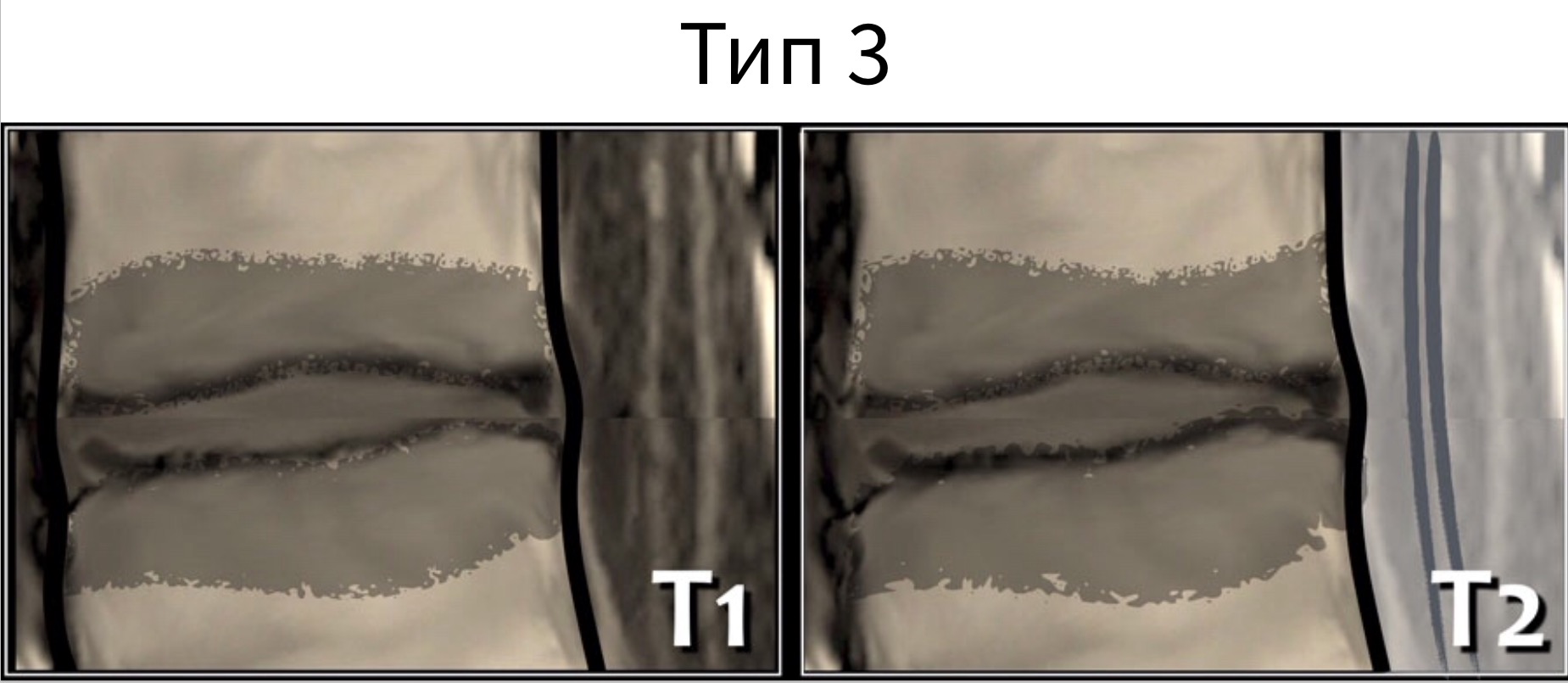
Классификация изменений костного мозга тел позвонков, в прилежащих к МПД областях по Modic определялась следующим образом на сагиттальных Т1- взвешенных изображениях (Т1ВИ) и Т2- взвешенных изображениях (Т2ВИ):
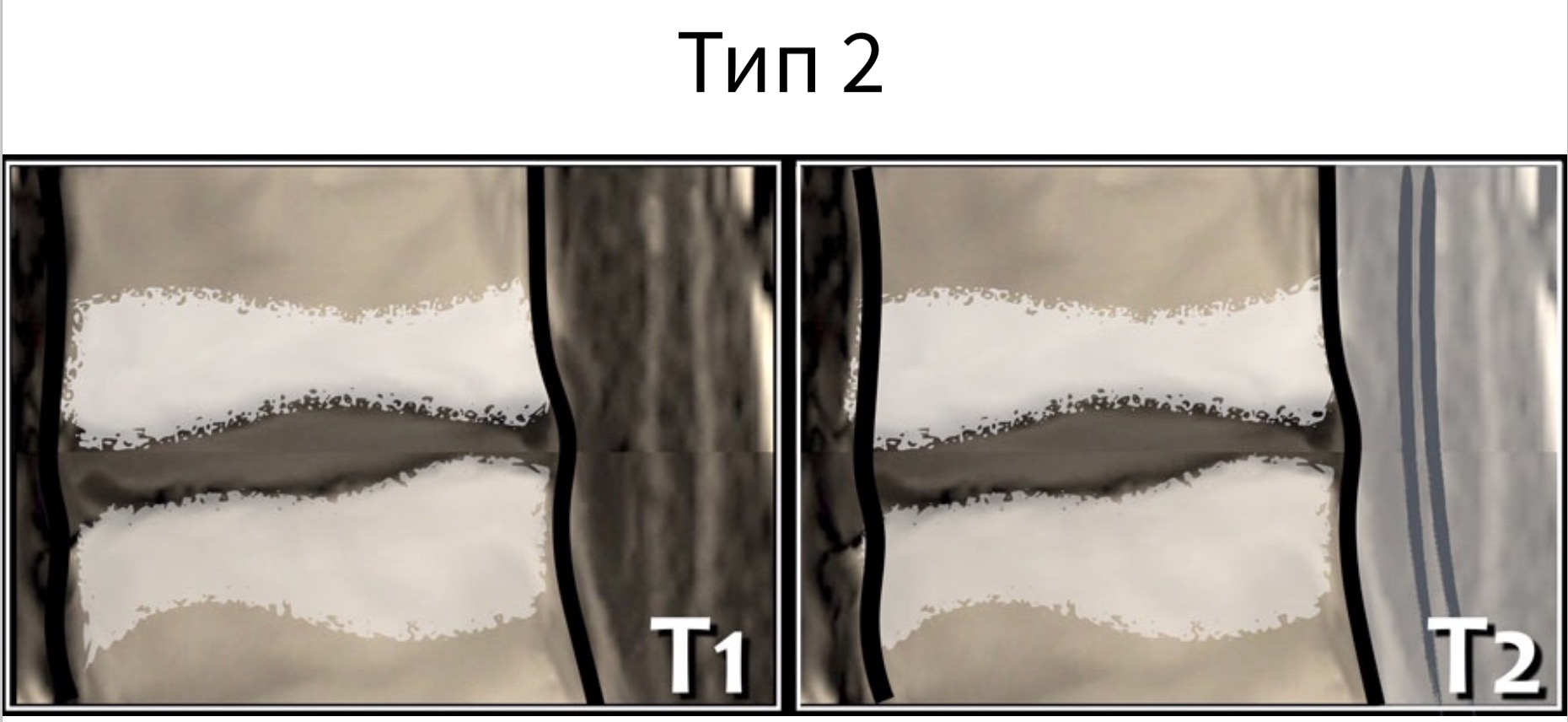
Тип II— высокая интенсивность МР-сигнала на Т1ВИ и Т2ВИ вследствие жировой дегенерации костного мозга;
Циркулярная протрузия диска: что это, признаки, способы лечения
Что такое циркулярная протрузия диска
Патология представляет собой состояние, когда межпозвоночный диск выпячивается, а само выпячивание имеет форму круга. Заболевание приводит к тому, что начинают защемляться нервные окончания, из-за чего человек остро жалуется на снижение качества жизни. В целом, циркулярную протрузию считают первой стадией межпозвоночной грыжи, поэтому лечение должно быть незамедлительным.
Причины болезни
Циркулярная протрузия диска может быть спровоцирована массой факторов. Таковыми могут быть:
Локализация и симптомы
Патология никак не проявляется до момента, пока не начинают страдать нервные окончания, которые сдавливаются вследствие возникновения выпячивания. Вид симптомов зависит от локализации патологии.
Поясничный отдел
Циркулярная протрузия дисков позвонков L4-L5 и рядом находящихся – один из самых распространенных случаев, поскольку именно поясница претерпевает самые большие нагрузки при ходьбе, сидении и поднятии тяжестей. Симптоматика может быть следующей:
Грудной отдел
Циркулярная протрузия дисков L5 и S1 встречается гораздо чаще, чем протрузии в грудном отделе. О том, что в данном отделе позвоночного столба возникли проблемы, будут свидетельствовать следующие факторы:
Шейный отдел
Последствия циркулярной протрузии на уровне дисков L3 и S1 будут менее плачевными, нежели запущенная шейная протрузия. Все дело в том, что симптоматика в этом случае будет более сильной. Заболевание проявляет себя:
Часто из-за таких симптомов человек сразу обращается к кардиологу, а врач ищет проблему не там, где следует. Чтобы выявить дорзальную циркулярную протрузию этого отдела, нужно обращаться к профессионалам.
Как диагностировать
Самый распространенный метод диагностики – МРТ, поскольку она полностью безопасна для организма и предоставляет достаточно информации для подтверждения диагноза. Может применяться и КТ, однако она назначается реже в связи с необходимостью облучения организма. Рентген и УЗИ будут малоинформативными, поэтому назначаются редко.
Способы лечения
Признаки и проявления циркулярных протрузий требуют операции только в самых запущенных случаях, как правило, удается справиться с болезнью консервативными способами, а также другими дополнительными лечебными мерами. Стоит узнать подробнее, как должна лечиться патология.
Консервативное лечение
Такие методы предполагают:
Лечебная физкультура или гимнастика
Задача физкультуры – в том, чтобы человек укрепил мышцы, снова стал подвижным, а также избавился от болей и тяжести в спине. Существует масса комплексов упражнений, разработанных специально для людей с дорсальной или диффузной протрузиями в разных частях позвоночника.
Мануальная терапия
Циркулярная протрузия межпозвонковых дисков позвонков L5 и S1 также потребует вмешательства мануального терапевта. Врачи используют специальные техники, которые способствуют снижению болей, устранению отека, а также высвобождению защемленных нервов.
Аппаратная физиотерапия
Может назначаться токовая терапия, которая направлена на обезболивание пораженного участка. Она улучшит кровообращение, снимет воспаление, а также поспособствует заживлению тканей. Может применяться вакуумная методика, когда можно без операции раздвинуть два позвонка, в результате чего диск может встать на место, а также сделать его питание равномерным.
Медикаментозное лечение
Часто применяется «Диклофенак», имеющий обезболивающее и противовоспалительное действие. Дополнительно назначаются местные препараты для наложения на больную область. Также могут использоваться:
Народные средства
Хороший эффект имеют: применение чесночной настойки, скипидарные ванночки, определенные лекарственные растения и др. Однако помните, что народные средства не отменяют медикаментозной и консервативной терапии.
Профилактика болезни
Профилактика заключается в выборе нормальных нагрузок на организм – активности не должно быть слишком мало, но при этом нужно давать организму время восстановиться. Не пренебрегайте правильной осанкой, питайтесь правильно, лечите заболевания вовремя, а также обращайтесь к неврологу, если замечаете негативные перемены в самочувствии.
Грыжа диска L4–L5
Самой распространенной проблемой позвоночника являются межпозвонковые грыжи, причем чаще всего страдает поясничный отдел и в особенности его последний сегменты. Именно на него приходится максимальная нагрузка при подъеме тяжестей.

Образованный фиброзной оболочкой и пульпозным ядром межпозвоночный диск располагается между позвонками, выполняя, главным образом, функцию амортизатора при движении. С течением лет под действием разных факторов он деформируется. Результатом этого становится выпячивание части пульпозного ядра в позвоночный канал и разрыв сдерживающей его фиброзной оболочки. Подобное и приводит сначала к образованию протрузии, а затем и грыжи межпозвонкового диска.

Примерно 45 % поясничных грыжи обнаруживаются на уровне L4–L5. Чаще встречается только грыжа пояснично-крестцового отдела L5–S1.
Причины и симптомы грыжи L4-L5
Позвонки поясничного отдела позвоночника больше, чем другие, причем их диаметр по размерам превосходит высоту. Это обусловлено тем, что на позвонки группы L и особенно сегмент L4–L5 приходится львиная доля нагрузок, испытываемых на протяжении суток. Поддерживать позвоночник помогает лишь мышечный корсет.
Но при малейших нарушениях питания тканей межпозвоночного диска, изменении его структуры или ослаблении мышц спины, величина давления на него возрастает прямо пропорционально выраженности имеющихся изменений. Это приводит к образованию протрузии, грыжи межпозвонкового диска L4–L5.

Основной причиной развития заболевания является остеохондроз. Также его могут провоцировать травмы, ожирение, деформации позвоночника и пр.
Также могут присутствовать другие сопутствующие грыже L4–L5 симптомы. Их характер зависит от вида образовавшегося выпячивания.
Грыжа L5–L4 пояснично-крестцового отдела – самая опасная среди всех. Основная опасность ее образования заключается в возникновении компрессии нерва L5, отвечающего за иннервацию органов малого таза и нижних конечностей в области голеней. Это может проявляться:
В зависимости от вида выпячивания может страдать только одна нога или обе.
Но для современной медицины лечение межпозвоночной грыжи L4–L5 не представляет сложностей. В легких случаях справиться с проблемой можно консервативными методами, но в запущенных ситуациях или при образовании грыж определенных видов устранить риск развития осложнений и причину болей невозможно без операции по удалению грыжи.
Виды грыж
В зависимости от того, в какую область позвоночного канала направлено выпячивание, различают различные виды грыж.
Дорзальные
Представляют наибольшую опасность для здоровья человека, поскольку они расположены в проекции спинного мозга и при достижении определенных размеров могут его травмировать и вызывать соответствующие нарушения. Дорзальная грыжа сопровождается снижением вплоть до полной потери чувствительности нижних конечностей, слабостью мышц, потерей контроля над мочеиспусканием и дефекацией, ухудшением потенции. Симптомы проявляются быстро и с высокой скоростью набирают интенсивность.

Фораминальные
Образованы в передней части позвоночного канала в области фораминальных отверстий, что сопровождается болью только в области ее расположения и возникновением ощущения незначительного покалывания при кашле, смехе, чихании и т. д.

Парамедианные
Расположены с левой или правой стороны нижней или верхней поверхности фиброзного кольца, что чревато сдавливанием нервных волокон. Это приводит к сильной боли в области поражения, способной отдавать в ягодицу с соответствующей стороны, заднюю часть берда и голень. Нередко одним из первых симптомов парамедианной грыжи выступает чувство онемения в ноге. Со стороны поражения быстро угасают сухожильные рефлексы, изменяется походка.
Медианные
Выпячивание формируется в сторону пространства между позвонками L4–L5. Часто его образование протекает бессимптомно, но не исключается возможность сдавливания нервных корешков и смещения здоровых участков межпозвонкового диска. Это может провоцировать паралич нижних конечностей и нарушение функций тазовых органов. Часто медианная грыжа L4–L5 обнаруживается у спортсменов.

Диффузные
Характеризуются поражением всего фиброзного кольца, которое равномерно растягивается и в результате грыжа занимает все пространство позвоночного канала. Предпосылкой для ее развития является запущенный остеохондроз.
В связи с особенностями расположения задние грыжи L4–L5 чаще передних становятся секвестрированными, т. е. после разрыва фиброзного кольца под действием давления со стороны соседних тел позвонков происходит отделение части пульпозного ядра от диска и его миграция по позвоночному каналу.
Это сопровождается выраженным воспалительным процессом, в который вовлекаются мышцы, сухожилия, связки, нервы и т. д. Клиническая картина при этом может быть разной, что затрудняет диагностику без применения инструментальных методов.
Диагностика
Важной задачей диагностики является не только выявление грыжи, но и определение ее вида, а также размеров. От этих факторов напрямую зависит тактика дальнейшего лечения.
Первым этапом диагностики выступает осмотр вертебролога или невролога. Врач собирает анамнез и может поставить предварительный диагноз. Для его подтверждения назначаются инструментальные методы исследования.

Наиболее исчерпывающую информацию может предоставить МРТ. В качестве других методов диагностики применяются лабораторные обследования, КТ и рентген позвоночника.
Консервативные методы лечения
Лечение грыжи диска L4–L5 без операции возможно при ее размерах в среднем до 8 мм. Тактика терапии разрабатывается для каждого больного индивидуально и во многом определяется размерами выпячивания на момент обращения. Но главной задачей консервативного лечения во всех случаях является уменьшение нагрузки на данный позвоночно-двигательный сегмент, что достигается за счет строгого соблюдения постельного режима в течение нескольких дней.
Поэтому при размере грыжи L4–L5 до 5 мм обычно достаточно регулярного выполнения специального комплекса упражнений и иногда сеансов тракционной терапии. Если же ее величина превосходит 5 мм, но не достигла 8 мм, потребуется более обширный комплекс мер, включающий:
Госпитализации со строгим соблюдением постельного режима подлежат больные с острым болевым синдромом при грыже до 12 мм.
В рамках медикаментозной терапии пациентам назначаются:
Многим пациентам показано постоянное ношение ортопедического корсета на протяжении первых месяцев с целью уменьшения нагрузки на межпозвоночный диск L4–L5. В дальнейшем его следует надевать при выполнении тяжелой физической работы, особенно сопряженной с необходимостью подъема тяжестей.

После устранения острых болей лечение дополняют сеансами физиопроцедур, например, УФО или электрофорезом, а также массажем и лечебной физкультурой. Именно мануальной терапии и ЛФК отводится одна из важнейших ролей при консервативном лечении грыжи L4–L5.
Правильное воздействие на мышцы спины позволяет снять с одних избыточное напряжение, а другие, наоборот, привести в тонус. Это устраняет патологический дисбаланс, а регулярные тренировки способствуют созданию надежной опоры для позвоночника.
Комплекс ЛФК разрабатывается индивидуально с учетом уровня физической подготовки больного и вида межпозвонковой грыжи L4–L5. Обычно он включает упражнения на брюшной пресс, отжимания и наклоны из положения сидя. Первые занятия рекомендуется проводить под контролем специалиста, а в дальнейшем ежедневно дома. При этом необходимо избегать резких движений, а если выполнение того или иного упражнения сопровождается болью, стоит сразу же остановиться и получить консультацию вертебролога.
Иногда пациентам рекомендуется дополнять лечение альтернативными методами:
Но такие процедуры способны принести пользу исключительно при выполнении компетентным специалистом.
Операция пр грыже L4-L5
При отсутствии эффекта от проводимой более 1–3 месяцев консервативной терапии показана при грыже диска операция. Также без помощи нейрохирургов не удастся обойтись, если заболевание провоцирует развитие синдрома «конского хвоста». Более того, при размерах выпячивания 12 мм и более проводится экстренная операция.
Хирургическое вмешательство призвано быстро устранить давление на нервные корешки или спинной мозг, что устраняет риск развития осложнений и болевой синдром. Его тактика определяется индивидуально на основании вида грыжи L4–L5 и ее размера.
Сегодня операция при межпозвонковой грыже L4–L5 может проводиться по одной из следующих методик:
При необходимости удаленный межпозвоночный диск L4–L5 заменяют специальными имплантатами или добиваются спондиллодеза, т. е. сращения тел позвонков.
Нуклеопластика
Нуклеопластика – пункционный метод удаления грыжи L4–L5 с размерами до 7 мм. Это самая малотравматичная операция. Она подразумевает решение проблемы путем разрушения части пульпозного ядра под контролем электронно-оптического преобразователя с помощью:
Наиболее эффективной и безопасной методикой признана гидропластика аппаратом SpineGet. Методика предполагает разрушение части пульпозного ядра физиологическим раствором, который подается внутрь межпозвонкового диска L4–L5 через специальную тонкую канюлю. Одновременно с этим разреженная часть ядра мгновенно аспирируется через специальное ответвление прибора и удаляется из организма. В результате устраняется дискомфорт и боль.

В отличие от лазерной нуклеопластики гидропластика не сопряжена с риском чрезмерного нагрева тканей и повреждения сосудов или нервов. Методика обеспечивает высокую точность контроля глубины воздействия и объема удаленных тканей.
Микродискэктомия
Микродискэктомия – малоинвазивная операция, подразумевающая удаление межпозвонковой грыжи L4–L5 через разрез, не превышающий 3–4 см, и при необходимости установку специальных имплантатов. Она имеет широкий спектр показаний, в том числе проводится данная операция при секвестрированных грыжах.

Эндоскопическая операция
Такая тактика подразумевает удаление грыжи L4–L5 через точечные проколы мягких тканей, сквозь которые вводится специальное эндоскопическое оборудование. Поскольку на конце эндоскопа присутствует камера, оперирующий хирург может следить за каждым своим движением через монитор.

Эндоскопическая операция при грыже проводится при ее расположении в фораминальных отверстиях и других узких местах позвоночного канала. Она имеет низкое количество интраоперационных рисков и минимизирует вероятность повреждения нервных окончаний. Но, как и нуклеопластика, может быть проведена не всегда.
Методы протезирования межпозвоночного диска
Протезирование используется при проявлении синдрома конского хвоста или частых рецидивах грыж, т. е. в тех случаях, когда межпозвонковый диск требует удаления или после операции существует высокий риск развития нестабильности позвоночника. Современные имплантаты и металлоконструкции способны полностью заменить пораженный диск с сохранением всего объема его функций или восстановить целостность фиброзного кольца.

Абсолютной биосовместимостью и высокой износостойкостью отличаются эндопротезы М6, представляющие собой искусственные диски. Они позволяют заменить удаленный диск или одновременно несколько.
Если же после операции по удалению грыжи образовался крупный дефект фиброзного кольца, может использоваться имплантат Barricaid. Он представляет собой сетку, восполняющую отсутствующую часть оболочки диска и предотвращающую вытекание пульпозного ядра в позвоночный канал после операции.
Также может применяться методика транспедикулярной фиксации для стабилизации позвонков в нормальном положении. С помощью металлоконструкций и винтов позвонки в области удаленного диска надежно фиксируются и объединяются в единую систему.
Реабилитация
После проведения хирургического вмешательства начинается реабилитационный период. Его тяжесть и длительность зависят от вида выполненной операции при грыже. Поэтому после нуклеопластики пациенты могут в тот же день вернуться к привычному распорядку жизни и отказаться лишь от тяжелой физической работы и наклонов. После эндоскопического удаления и микродискэктомии реабилитация более сложная и требует нахождения в стационаре около недели.

После выписки пациент получает подробные рекомендации. В реабилитационный период показана медикаментозная терапия, ношение ортопедического корсета, ЛФК, физиотерапия. Иногда пациентам рекомендованы сеансы мануальной терапии, кинезитерапии, плавание, йога.