Диспластическое развитие пояснично крестцового перехода что это
Диспластическое развитие пояснично крестцового перехода что это
Хирургическое лечение тяжелых форм (high-grade) спондилолистеза у взрослых до настоящего времени остается активно обсуждаемым вопросом вертебрологии. Ригидный характер смещений и значительная сагиттальная ротация L5 позвонка у данной категории пациентов делают невозможным выполнение редукции и классических переднего или заднего межтелового спондилодеза [1, 2, 3]. Как правило, лечение ограничивается широкой декомпрессией и спондилодезом (фиксацией) in situ. Однако, для выполнения этого спондилодеза могут применяться различные методики. На современном этапе для достижения надежной трехколонной стабилизации в 360 градусов из заднего доступа применяются: трансвертебральная винтовая фиксация [4], задний транссакральный межтеловой спондилодез кортикальным костным трансплантатом [7], задний транссакральный межтеловой кейдж в сочетании с педикулярной фиксацией [6], задняя педикулокорпоральная фиксация [8], задний транссакральный спондилодез [4].
В данном клиническом случае описан безопасный и эффективный способ оперативного лечения тяжелого ригидного диспластического спондилолистеза.
Пациент Ф. 34 лет поступил с жалобами на постоянную боль по наружным поверхностям бедер и голеней с обеих сторон, на наличие онемения в зоне болей, на слабость в обеих стопах. При ходьбе более 100 метров боли в ногах резко усиливаются.
Боли в поясничной области и обеих ногах беспокоят с 13-летнего возраста. Боли носили постоянный умеренный характер с периодическими обострениями, купировавшимися консервативными мероприятиями. В 17-летнем возрасте предлагалось оперативное лечение, от которого пациент воздержался. В последующем боли в пояснице беспокоить перестали. В возрасте 33 лет появились боли, онемение и слабость в ногах. В связи с отсутствием эффекта от лечения обратился в НИИТО г. Новосибирска.
Травматолого-ортопедический статус: Голова расположена прямо. Надплечья, грудная клетка, таз симметричные, правильной формы. Пассивные движения в суставах не ограничены. Пальпация ребер и межреберных промежутков безболезненна. Движения в позвоночнике ограничены в поясничном отделе. Симптом ступеньки в поясничном отделе позвоночника. Пальпация остистых отростков болезненна в проекции L4-S1. Напряжение паравертебральных мышц в поясничном отделе. Поясничный лордоз сглажен.
Неврологический статус: Зрачки равные. Объем движения глаз не ограничен во все стороны. Глазные щели симметричные. Лицо симметричное. Движение в верхних конечностях без ограничений, сила с обеих рук удовлетворительная. В нижних конечностях отмечается снижение силы разгибателей правой стопы до 3-х баллов, левой стопы до 4-х баллов, подошвенных сгибателей обеих стоп до 4-х баллов. Умеренное снижение тонуса мышц обеих голеней. Коленные рефлексы D = S; ахилловы, подошвенные abs с обеих сторон. Гипестезия в зоне дерматомов L5, S1 двух сторон. Симптом Ласега справа 45 градусов, слева 60 градусов. Нарушений функции тазовых органов нет.
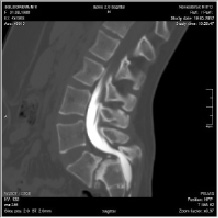
Результаты рентгенографии, МРТ- и КТ-исследований: тело L5 позвонка имеет форму трапеции, смещение его кпереди достигает V степени, замыкательная пластинка S1 позвонка имеет куполообразную форму, крестец расположен вертикально (рис. 1).

Рис. 1. МСКТ и МРТ пациента Ф. 34 лет с диспластическим спондилолистезом L5 позвонка V степени до операции
Дуральный мешок резко деформирован на уровне L5-S1, позвоночный канал стенозирован на уровне задне-верхнего угла тела S1. Отмечены выраженная гипоплазия педикул L5 и фораминальный стеноз на уровне L5-S1 c обеих сторон. Отсутствие подвижности на функциональных рентгенограммах и картина неполного костно-фиброзного блока на МСКТ указывают на ригидный характер спондилолистеза.
На основании осмотра и исследования выставлен клинический диагноз: диспластический спондилолистез L5 позвонка 5 степени, компрессионно-ишемическая радикулопатия L5, S1 с двух сторон, нижний дистальный вялый парапарез.
Главной задачей хирургического лечения данного пациента являлось достижение полноценной декомпрессии корешков спинного мозга в позвоночном канале и межпозвонковых отверстиях. В связи с ригидным характером смещения частичная или полная редукция L5 позвонка невозможна. Учитывая, что декомпрессивные манипуляции могут спровоцировать появление нестабильности в сегменте или даже привести к прогрессированию спондилолистеза, а также резкому истончению корней дуг L5, решено выполнить транссакральную транспедикулярную фиксацию L4-S1.
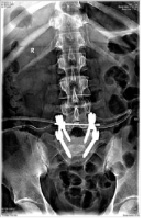
Операция включала в себя следующие этапы: удаление дуги L5 позвонка, суставных отростков на уровне L5-S1 с обеих сторон, костно-хрящевых разрастаний в зоне спондилолиза, резекцию задне-верхнего угла тела S1 позвонка; проведение винтов 7,5×60 мм через педикулы S1 позвонка и межпозвонковый диск L5-S1 в передне-верхние отделы тела L5 позвонка, типичную установку винтов в педикулы L4 позвонка, установку штанг и поперечной стяжки (рис. 2). Рана ушита с установкой трубчатого дренажа. Продолжительность операции 4 часа 20 минут, интраоперационная кровопотеря 550 мл.
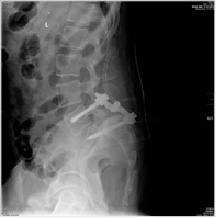
Рис. 2. Послеоперационные рентгенограммы пациента Ф., 34 лет, в стандартных проекциях
Сразу после операции пациент отметил полное исчезновение корешковых болей. Пациент вертикализирован на 3 сутки. К этому моменту отмечено исчезновение сильных раневых болей. Интра- и послеоперационных осложнений не отмечено. На контрольном осмотре через 6 месяцев пациент жалоб не предъявляет. Болей нет. Сила и чувствительность в ногах полностью восстановились. Наблюдение за пациентом продолжается.
В ходе вмешательства мы совместили положительные фиксационные свойства обычной транспедикулярной фиксации и штифтов (винтов), вводимых транссакрально для достижения межтеловой фиксации. Этим, на наш взгляд, мы значительно упростили и обезопасили операцию. При этом стоит отметить, что транссакральные винты не только выполняют роль анкерного соединения, но и проходят в плоскости близкой к перпендикулярной по отношению к гравитационной линии, тем самым максимально противодействуя срезывающим силам. В условиях формирующегося спонтанного костно-фиброзного блока данный вид фиксации нам представляется достаточно надежным.
При отсутствии условий для формирования спонтанного костного блока (малая площадь контакта смежных позвонков, интерпозиция дискового материала между замыкательными пластинками) данный вид вмешательства можно дополнить проведением транссакрального межтелового спондилодеза костной аутокрошкой.
Клинический пример
Пациентка С. 25 лет поступила с жалобами на боли в поясничном отделе позвоночника, по наружной поверхности левых бедра и голени, тылу левой стопы, возникающие в вертикальном положении. В положении лежа боли проходят. Боли появились без каких-либо провоцирующих факторов за полгода до обращения. Эффекта от консервативного лечения не отмечает.
При осмотре выявлено: движения в позвоночнике ограничены в поясничном отделе. Пальпация остистых отростков болезненна в проекции L4-S1. Напряжение паравертебральных мышц в поясничном отделе. Поясничный лордоз сглажен. Объем активных движений в ногах полный, снижения силы в ногах не выявлено, тонус не изменен. Коленные и ахилловы рефлексы средней живости, D = S. Нарушений чувствительности не выявлено. Симптомов натяжения нет. Нарушений ФТО нет.
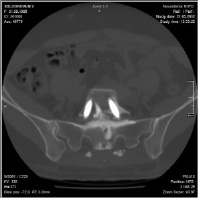
В результате радиологических исследований (рентгенография, МСКТ, МРТ) выявлены: смещение L5 позвонка III степени (67 %), диспластические изменения крестца и L5 позвонка, дефекты межсуставной части дужки и нижних суставных отростков L5, гипоплазия левой педикулы L5 (рис. 3).
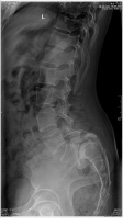
Рис. 3. Боковая рентгенограмма и МСКТ пациентки С., 25 лет, с диспластическим спондилолистезом L5 позвонка III степени до операции
Отмечены грубые стенозирования позвоночного канала и форамин на уровне L5-S1. На функциональных снимках подвижности в сегменте L5-S1 не выявлено.
Диагноз: диспластический спондилолистез L5 позвонка III степени, компрессионный корешковый синдром L5 слева, синдром люмбалгии.
Динамический характер компрессии корешка, наличие диастаза между замыкательными пластинками L5 и S1 позвонков, отсутствие спонтанно формирующихся «костных мостиков» говорят о наличии микроподвижности в этой зоне. Окончательно решить вопрос о степени мобильности L5 позвонка и, соответственно, возможности его частичной редукции позволяют тракционные пробы в ходе операции.
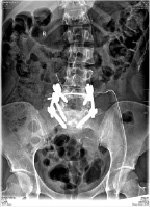
Операция. Декомпрессивный этап включал в себя ламинэктомию L5 и S1, фораминотомию L5-S1 с обеих сторон, радикулолиз L5 корешков вплоть до «зоны выхода». После установки винтов в педикулы L4 позвонка и правую педикулу L5 проведена тракционная проба под ЭОП-контролем. Суть методики в дистракции ламинарным спридером, бранши которого упираются в головку винта L4 и крыло крестца, и одновременной тракции за головку винта L5 вертикально вверх. При выполнении пробы выявлено наличие подвижности вдоль оси тела (диастаз между замыкательными пластинками увеличился на 1–2 мм) и полное отсутствие задней трансляции L5 позвонка. В связи с этим от попытки частичной редукции L5 позвонка решено воздержаться. Через педикулы S1 позвонка и межпозвонковый диск L5-S1 в передне-верхние отделы тела L5 позвонка установлены винты, смонтирована транспедикулярная система. В связи с отсутствием условий для формирования спонтанного костного блока выполнен транссакральный межтеловой спондилодез аутокостной крошкой по методу, описанному Bartolozzi et al. [6]. После гемиламинэктомии S2 слева дуральный мешок на уровне S1-S2 смещен медиально. В промежутке между S1 корешком и дуральным мешком перфорирована передняя стенка позвоночного канала и под ЭОП-контролем проведена спица через тело S1 позвонка, диск L5-S1 в тело L5. По спице каннюлированным метчиком диаметром 7,5 мм сформирован канал. В канал импактором плотно набита аутокостная крошка, полученная при выполнении ляминэктомии (рис. 4).
Рана ушита с установкой трубчатого дренажа. Продолжительность операции 5 часов 10 минут, интраоперационная кровопотеря 850 мл. Осложнений не отмечено. Сразу после вертикализации (на 3 сутки) отметила исчезновение корешковых болей.
Срок наблюдения за пациенткой 3,5 года. В связи с переездом в другой город рентген-контроль не проводился. При телефонном интервьюировании установлено, что болей у пациентки нет. Работает по специальности, ведет активный образ жизни, увлекается шейпингом. Наблюдение за пациенткой продолжается.
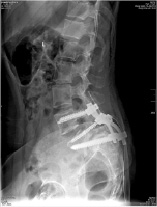
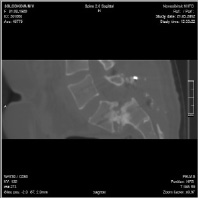
Рис. 4. Послеоперационные рентгенограммы и МСКТ пациентки С., 25 лет
Таким образом, описанный способ хирургического лечения тяжелого ригидного спондилолистеза позволяет выполнить адекватную декомпрессию и первично-стабильную фиксацию (спондилодез) из одного доступа в один этап и получить хорошие кратко- и среднесрочные результаты. Дальнейшее наблюдение за пациентами необходимо для изучения отдаленных результатов.
Аномалии развития пояснично-крестцового перехода
АНОМАЛИИ РАЗВИТИЯ ПОЯСНИЧНО-КРЕСТЦОВОГО ПЕРЕХОДА
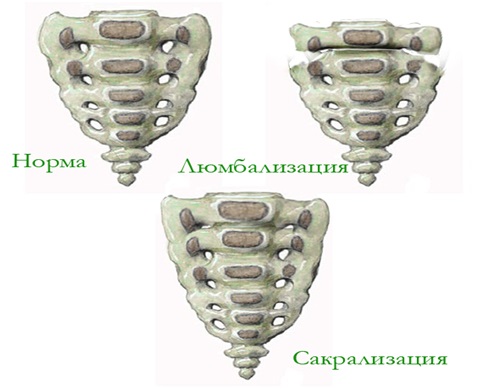
САКРАЛИЗАЦИЯ И ЛЮМБАЛИЗАЦИЯ ПОЗВОНКОВ
(переходный люмбосакральный позвонок)
Сакрализацией называют переход V поясничного позвонка в крестцовый, вследствие чего количество поясничных позвонков уменьшается, количество же крестцовых на один позвонок увеличивается. При люмбализации, наоборот, I крестцовый позвонок, отделяясь от крестца, превращается в поясничный (VI). По рентгенограмме сакрализация и люмбализация имеют один и тот же вид, и вопрос о том, является ли в данном случае аномалия сакрализацией или люмбализацией, решается путем сосчитывания крестцовых или, лучше, поясничных позвонков. Формы указанной аномалии могут быть различны: от увеличения поперечных отростков, которые принимают вид веера или крыла бабочки, до соприкосновения с крестцом, где образуется истинное сочленение или спаяние отростков с крестцом. Размеры переходного позвонка по вертикали уменьшены, промежуток между ним и крестцом сужен, а иногда отсутствует. Остистый отросток укорочен и упирается в гребешок крестцовой кости или сливается с последним, как и несущая его дужка. В зависимости от степени аномалии, пространства для выхода нервов оказываются или измененными; в своих размерах, или превращаются во вновь образованные отверстия, подобные отверстиям крестца.
Как сакрализация, так и люмбализация могут быть полными, когда все элементы переходного позвонка сливаются с крестцом или отделяются от него, или неполными, если превращение носит частичный характер. При образовании сочленений между поперечными, отростками и крестцом переходный позвонок сохраняет подвижность, при двустороннем или одностороннем спаянии отростков с крестцом он становится неподвижным.
Некоторые авторы считают сакрализацией глубокое расположение V поясничного позвонка между подвздошными костями. Мы не можем считать это истинной сакрализацией и относим такое положение позвонка к вариантам в развитии пояснично-крестцовой области, но должны признать, что этот вариант также может служить причиной появления болевого синдрома.
От истинной сакрализации необходимо отличать ложную, развивающуюся в результате патологических процессов в области V поясничного позвонка, которые ведут к оссификащии связок ilio-lumbale и sacro-iliaca. Эта оссификация связок сочетается иногда с истинным рахитическим изменением позвоночника. Полная псевдосакрализация наблюдается очень редко и обычно в преклонном возрасте, сопровождаясь нередко отложением остеофитов на теле позвонка.
На рентгенограмме псевдосакрализащия отличается от истинной: при первой межпозвоночный промежуток хотя и затушеван окостеневшими связками, но все же намечен, и тени связок протянуты от поперечных отростков к подвздошным костям. Переходный позвонок может явиться причиной вторичных изменений в позвонке вследствие образования сколиоза и связанного с ним перемещения центра тяжести, а также от повышенной и длительной нагрузки на позвоночник. Эти изменения заключаются в артрозе вновь образованного сочленения, дегенерации суставных отростков с отложением на них и на краях сочленения остеофитов, в остеохондрозе. Возникновение указанных изменений имеет место главным образом при асимметричном переходном и подвижном позвонке (И. Л. Тагер).
Переходный люмбосакральный позвонок встречается нечасто. По данным ряда авторов, он наблюдается у здоровых в 2—4%. По нашим наблюдениям, среди больных ишиасом сакрализация имела место у 5,7%, среди здоровых — у 2%. Люмбализацию мы нашли у больных в 2,3%, у здоровых же не обнаружили ни разу. Если причислять к переходному позвонку и относительное увеличение поперечных отростков позвонка (решить, имеется ли в таких случаях отклонение от нормы, не всегда легко), то процент этой аномалии придется значительно повысить. Во всяком случае такие вызывающие сомнения аномалии нужно весьма осторожно оценивать в отношении патогенеза возникающих у больного пояснично-седалищных болей.
Патогенез поясничных болей при переходном позвонке, повидимому, различен. В одних случаях причиной их могут явиться вторичные изменения впозвонке и суставах, но и в этих случаях роль аномалии в патогенезе болей надо рассматривать как основную, поскольку развитие вторичных изменений является следствием аномалии. Боли в подобных случаях локализуются преимущественно в поясничной области и лишь в редких случаях носят характер ишиалгического, синдрома. Возникают боли чаще в среднем и преклонном возрасте. В других случаях аномалия является непосредственной причиной пояснично-седалищных болей. Чтобы уяснить это, необходимо учесть местные анатомические соотношения. В норме длина поперечных отростков V поясничного позвонка колеблется от 2,5 до 3 см; от подвздошной кости их отделяет расстояние в 2 см; расстояние между нижним краем отростка и верхним краем крестца равно 1,5—2 см; проходящий под отростком нерв имеет в диаметре около 1 см. При увеличении отростка во всех направлениях расстояние для выхода нерва может оказаться настолько уменьшенным, что отросток будет касаться нерва и при определенных условиях сдавливать и ушибать его. При сочленении или срастании отростка с крестцом вновь образованное отверстие для выхода нерва может оказаться несоответствующим размерам нерва. Сужение этого отверстия может быть обусловлено также изменениями суставной сумки, окружающей вновь образованное сочленение. При неподвижном позвонке и соответствии выходного отверстия с диаметром нерва болевые явления могут никогда не возникнуть. Подвижность позвонка создает наиболее благоприятные условия для ушиба или ущемления нерва. Возникновению болей при переходном позвонке способствует также нагрузка на позвоночник и его неправильные перемещения при движениях туловища. И то, и другое может быть вызвано физической работой, чрезмерным физическим напряжением и другими причинами (прыжки, падение на ноги, боковой перегиб туловища и т. п.).
Переходный позвонок устанавливается в окончательном и истинном виде уже после срастания крестцовых позвонков, т. е. после 20 лет. В этом возрасте или несколько позднее обычно и наблюдается развитие синдрома; значительно реже он возникает в пожилом возрасте. У детей переходный позвонок рентгенографически обнаруживается так же часто, как и у взрослых, или даже чаще (люмбализация), болевой же синдром встречается как редкость.
В зависимости от локализации болей можно выделить две формы: поясничную и седалищную. Поясничная форма связана преимущественно со вторичными изменениями переходного позвонка и его суставов, По мнению некоторых авторов, поясничные боли могут возникать в результате давления поперечного отростка на крестец и сдавления межпозвоночного диска. Седалищная и смешанная формы являются следствием тех воздействий, которые может оказывать аномалия на нерв.
Развитие болей в основных чертах протекает так же, как и при spina bifida. Острое развитие болей наблюдается чаще и обычно связано с травмой (падение на ноги) или чрезмерной нагрузкой на позвоночник. Иногда появлению болей предшествуют парестезии в ноге в виде жжения, анемения. Характерно ослабление болей в горизонтальном положении больного и усиление их при вертикальном, а также возникновение их при спуске с лестницы, в то время как подъем на лестницу безболезнен. Патогномоничным считается появление или усиление болей при прыжке на месте со сдвинутыми ногами и опускании на пятки.
Движения позвоночника, главным образом боковые, в сторону пораженной конечности, болезненны. Нормальный лордоз сглажен; при асимметричном переходном позвонке обычно наблюдается сколиоз. Болевая точка локализуется сбоку от V поясничного позвонка. В острых случаях болезненны все точки Валла, причем особенно верхние.
Другие симптомы не так постоямны, как вышеописанные, и все укладываются в симптомокомплеке верхнего ишиаса. Поясничная форма, по Лери, чаще наблюдается при люмбализации. Переходный позвонок нередко комбинируется со скрытым расщеплением дужки его и соседних позвонков.
Аномалия, носящая название спондилолиза, представляет собой врожденное незаращение межсуставных частей дужки в результате неполного окостенения ее задних отделов. Дефект окостенения заполнен хрящом; возможно, что на месте дефекта образуются и ложные суставы. Незаращение может быть односторонним, но чаще оно бывает двусторонним. Наиболее часто спондилолиз встречается в V поясничном и I (люмбализованном) крестцовом позвонке, значительно реже — в IV поясничном. Иногда дефект обнаруживается в обоих поясничных позвонках. Спондилолиз может сочетаться со spina bifida occulta (отсутствие окостенения в средней части дужки).
По данным Чаусова, спондилолиз встречается у 5% взрослых людей.
Сам по себе спондилолиз не ведет к возникновению ни поясничных, ни седалищных болей. Однако при определенных условиях он нередко является причиной спондилолистеза.
Спондилолистезом называют постепенно или внезапно развивающееся вентральное смещение позвонка, обычно V поясничного или люмбализованного I крестцового, или обоих вместе. Описаны и мы сами наблюдали редкие случаи, где смещенными оказывались IV и V поясничные позвонки.
Различают три степени спондилолистеза:
а) выстояние над мысом крестца тела позвонка Lv с частичным обнажением основания крестца;
б) сильный наклон позвонка, сдвинутого кпереди;
в) опущение позвонка в малый таз и полное обнажение площадки крестца.
Одни авторы считают спондилолистез врожденной аномалией и в развитии нервных явлений приписывают ему не большее значение, чем другим аномалиям позвонка. Другие, наоборот, предполагают, что он обусловлен травмой или тяжелой физической нагрузкой на позвоночник. Наиболее вероятным надо считать предположение, что не спондилолистез — врожденный дефект, а врожденными являются условия, способствующие смещению позвонка; к таким условиям причисляют неправильности в развитии позвонка, его дужек и суставов и связочного аппарата. Многие авторы считают основным, если не единственным, условием для возникновения спондилолистеза описанную выше аномалию — спондилолиз (Г. И. Турнер, А. К. Шенк и др.). Другими компонентами, присоединяющимися к спондилолизу и способствующими возникновению спондилолиетеза, А. К. Шенк и И. Л. Тагер причисляют дегенеративные изменения диска (остеохондроз) и суставов (деформирующий артроз). Сочетание всех трех компонентов создает наиболее благоприятные условия для возникновения спондилолиетеза.
Повидимому, аномалии другого порядка, как, например, аплазия суставных отростков, могут служить причиной, способствующей спондилолистезу. Наконец, имеются наблюдения, когда опондилолистез возникал при отсутствия упомянутых аномалий. Лери связывает смещение I сакрального позвонка с его люмбализацией. Обычно неправильные форма и положение люмбализо-ванного позвонка способствуют его соскальзыванию под влиянием даже незначительных причин. Тяжелая травма может вызвать смещение позвонка и при отсутствии указанных аномалий. Чаще это имеет место у детей и лиц молодого возраста. Смещение позвонков наблюдается у людей всех возрастов, в том числе и у детей. У последних смещению может подвергнуться ряд позвонков (I—II крестцовые, IV—V поясничные).
Изредка — при остром начале болезни — развиваются парезы или параличи конечностей — одной или обеих — и расстройство сфинктеров. Так, в одном из наблюдавшихся нами случаев у 15-летней девочки после падения при катании на лыжах внезапно появились сильные боли в пояснице, и вскоре после этого развился вялый паралич ног с отсутствием ахилловых рефлексов, снижением чувствительности в области Liv — Sv корешков и явлениями легкой задержки мочи. Боли в пояснице и ногах были очень сильными; в постели характерное полусидячее положение. На рентгенограмме обнаружено вентральное смещение Lv — S1 позвонков.
Наконец, в отдельных случаях субъективные расстройства настолько незначительны, что больной остается трудоспособным, только не в состоянии выполнять физическую работу. Наиболее характерным в клинике спондилолиетеза надо считать изменение конфигурации туловища. Талия представляется укороченной, по бокам образуются складки. Поясничный лордоз удлинен как кверху, так и книзу; внизу круто обрывается над выступающим назад крестцом. Над крестцом заметно западение, причем выстоящую площадку крестца можно прощупать. Остистый отросток LI или DXII позвонка кифотически выступает (симптом Чиркина). При сгибании туловища вперед лордоз не переходит в кифоз и сглаживается незначительно; при огибании назад лордоз резко усиливается, причем ощущается боль в пояснице. Большинство движений позвоночника совершается лишь грудной частью. Ягодицы резко выступают, и верхняя их часть образует нечто вроде площадок. Иногда отмечается выпячивание живота.
При надавливании на пораженную область позвоночника можно отметить податливость позвонка. Со стороны живота (при дряблой мускулатуре) удается отметить Тело смещенного позвонка, что можно установить также при исследовании через прямую кишку и через влагалище. В острых случаях больной лежит в постели в характерной позе: колени согнуты, спина и шея подняты высоко на подушку; лежать на спине он не может из-за болей.
Ходьба при резких субъективных расстройствах затруднена, так же как и стояние, особенно на носках. При слабых субъективных симптомах или отсутствии последних походка сохранена, но она не очень плавна, несколько напоминает утиную. При наличии алгического синдрома отмечается ряд признаков, характерных для верхнего ишиаса: болевые точки, симптом Ласега, прямой и перекрестный, симптом Нери, изменение ахилловых рефлексов, мышечные атрофии и т. д.
Поражения локализуются обычно в области Liv-Lv-S1 корешков.
Распознавание болезни по указанным выше признакам и по разрешающим заболевание моментам (травма, подъем тяжести, тяжелая физическая работа) не представляет больших затруднений. Существенную помощь в диагностике оказывают рентгеновские снимки. На фасном снимке, вследствие возникающего при спондилолистезе гиперлордоза, дужка позвонка запрокинута кверху и тело V поясничного позвонка нроицируется яа крестец. На профильных снимках тело смещенного позвонка заходит в той или другой степени за линии, соединяющие поясничные и крестцовые позвонки, или же смещенный позвонок определяется у внутренней поверхности крестца на уровне его I—II позвонков. Спондилолиз лучше всего устанавливается на полубоковых снимках. В этой же проекции определяют состояние межпозвоночных суставов.
Мы считаем нужным подчеркнуть здесь, что и в отношении тех аномалий, которые здесь описаны, нельзя безоговорочно и всегда приписывать им главную и единственную роль в развитии ишиаса. Нередко, несмотря на наличие той или другой аномалии, люди остаются свободными от болей в течение всей жизни. Следовательно, и у носителей аномалии ишиас может возникнуть от других причин. При этиологическом диагнозе ишиаса нельзя руководствоваться только тем, что при рентгенологическом исследовании обнаружена та или другая аномалия, как нельзя целиком основываться на степени выраженности аномалии. Может случиться, что при полной сакрализации боли не возникают, а при увеличении поперечного отростка проявляются очень ярко. Точно так же нельзя придавать исключительного значения форме и отчасти размерам дефекта при spina bifida occulta.
Для диагноза прежде всего необходимо установить топику поражения нерва. Раз установлена корешковая форма ишиаса, внимание врача должно быть направлено на исследование позвоночника, так как корешковый ишиас чаще является вторичным. Затем связь развития болезни с внешними моментами, возраст больного, течение болезни и клинические особенности каждого отдельного случая должны руководить врачом при установлении истинной природы заболевания. В ряде случаев причина ишиалгий устанавливается путем исключений; иногда приходится прибегать к длительному наблюдению над больным. Однако детальное знание клиники заболевания и накопленный опыт почти всегда помогают врачу разобраться в причинах и сущности болезненных явлений.