Диссекция аорты это что такое
Расслоение (диссекция) аорты
Диссекция аорты может быть вызвана атеросклерозом (затвердением артерий), гипертонией, травматическими повреждениями грудной клетки (например, из-за удара подушкой безопасности во время аварии) или состояниями, которые присутствуют при рождении, такими как синдром Марфана.
Что вызывает диссекцию аорты и как ее можно предотвратить?
Ключевым моментом в профилактике диссекции аорты является управление высоким кровяным давлением. Сведение к минимуму этого и других факторов риска атеросклероза существенно снижает риск диссекции аорты.
Что-то одно, или любая комбинация из нижеперечисленного, может привести к расслоению аорты:
Каковы симптомы диссекции аорты?
Боль является ведущим симптомом диссекции аорты. У человека обычно возникает внезапный приступ боли в момент диссекции. Боль пациенты описывают как рвущую или разрывающую и как самую сильную боль, когда-либо испытанную. Боль обычно возникает между плечами на спине и может распространяться на руки или шею. Реже боль может ощущаться в груди. Эту боль очень трудно отличить от боли при стенокардии или сердечном приступе.
Если у вас есть эти симптомы, вам следует вызвать службу спасения.
Не садитесь за руль самостоятельно, так как время очень важно, а стресс и движение должны быть сведены к минимуму. Не пытайтесь принимать обезболивающие или сердечные лекарства. Прием аспирина при рассечении аорты может привести к летальному исходу.
Как диагностируется диссекция аорты?
Ваш врач прослушает ваше сердце, измерит ваш пульс и оценит ваше кровообращение, а также оценит ваш неврологический статус (нервную и мозговую функцию). Поскольку симптомы диссекции аорты имитируют многие другие состояния, вам может потребоваться несколько тестов.
Если подозревается диссекция аорты, могут быть проведены следующие тесты:
Как лечится диссекция аорты?
Лечение диссекции аорты частично зависит от того, где она расположена:
Первоначальное экстренное лечение
Лечение диссекции аорты следует начинать сразу же после постановки диагноза. Целью первичного экстренного лечения является облегчение боли и снижение артериального давления в районе диссекции (уменьшение пульсирующей нагрузки). Это помогает предотвратить дополнительное кровотечение и снижает риск разрыва.
Как правило, вас сразу же поместят в отделение интенсивной терапии или отвезут в операционную. Ваш врач будет постоянно контролировать ваше кровяное давление, пульс и сердечную деятельность.
Лечение диссекций типа А
Как правило, первой линией лечения диссекций типа А является хирургическое вмешательство.
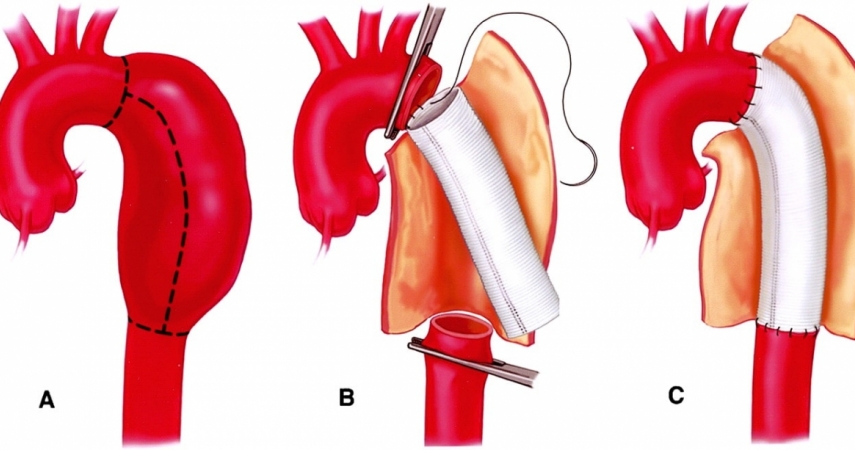
Во время этой процедуры грудная клетка вскрывается, и хирург удаляет ту часть аорты, где находится разрыв. Удаленную часть аорты можно заменить искусственным трансплантатом. Другой подход подразумевает использование аналогичного трансплантата, который помещается внутрь аорты. При таком подходе аорта не замещается, а внутренне укрепляется.
Операция не может быть сделана, если вы уже страдаете от тяжелого осложнения или у вас был инсульт. В такой ситуации операция привела бы к сильному кровоизлиянию в мозг.
Возможные осложнения диссекции аорты и хирургического вмешательства:
Иногда невозможно использовать хирургическое вмешательство при расслоениях типа А. В этом случае используются те же процедуры и лекарства, которые описаны в разделе «первоначальное экстренное лечение».
Лечение диссекций типа В
Диссекции типа В обычно лечат медикаментами. В редких случаях может потребоваться процедура или хирургическое вмешательство, если:
Расслоение аорты
Классификация патологии
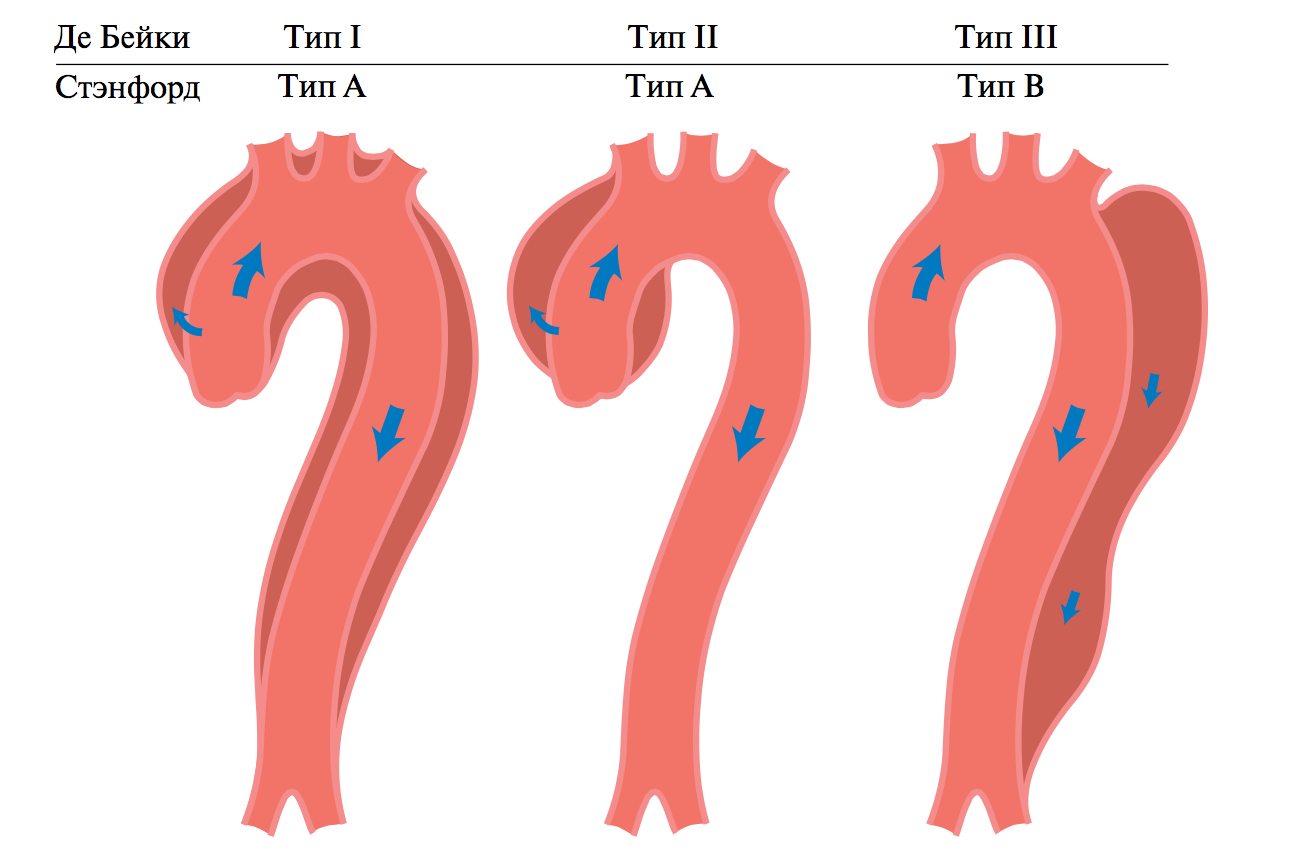
Существует несколько систем классификации расслоения аорты. Кардиохирургом Майклом де Бейки предложена система, основанная на анатомической локализации и протяженности поражения сосудистой стенки. Типы расслоения следующие:
• I тип – в патологический процесс вовлекаются восходящая часть, дуга и, часто, нисходящая часть аорты;
• II тип – поражается только восходящая аорта;
• III тип – расслоению подвергается нисходящая часть аорты:
a – процесс ограничивается грудным отделом;
b – процесс затрагивает и брюшной отдел.
Клиническая классификация, получившая название Стенфордской, разделяет два варианта:
• А – поражается восходящий отдел, независимо от локализации первоначального надрыва внутренней сосудистой оболочки;
• В – поражение не затрагивает восходящую часть, то есть, начинается ниже места отхождения левой подключичной артерии.
По течению процесс расслоения аорты делят на острый и хронический. Хроническим принято считать расслоение, с начала которого прошло более 14 дней, или оно обнаружено случайно при отсутствии клинических проявлений.
Причины, ведущие к развитию патологии
Расслоение аортальной стенки является мультифакторным заболеванием, но практически всегда происходит на фоне неполноценности ее средней сосудистой оболочки. Дефекты гладкомышечных клеток и эластических волокон могут быть врожденными, а также приобретенными в процессе жизни.
Этиологические факторы развития расслоения таковы:
• гипертоническая болезнь, резкие колебания артериального давления;
• генетические дефекты строения соединительной ткани (синдромы Марфана, Элерса-Данлоса);
• врожденная патология сердца (двустворчатый аортальный клапан, коарктация аорты);
• васкулиты (системные, инфекционные, токсические);
• повреждения при проведении диагностических или лечебных манипуляций (катетеризация, пластика, протезирование и др.);
• травмы грудной клетки и брюшной полости;
• чрезмерное физическое и нервно-эмоциональное напряжение;
• заключительный триместр беременности.
Данная патология в два раза чаще диагностируется у пациентов мужского пола. С возрастом, особенно после 60-70 лет, риск развития заболевания повышается.
Расслоение аорты у лиц моложе 40 лет обычно обусловлено врожденными процессами. Женщины этого возраста наиболее подвержены недугу на последних месяцах вынашивания плода.
Клинические проявления
Множество вариантов локализации и протяженности расслоения, возможность окклюзии различных ветвей аорты дают такое многообразие клинических проявлений, что делают достаточно трудной их систематизацию. Наиболее типичные симптомы следующие:
• резкая боль, максимально интенсивная в момент возникновения, чаще – за грудиной, в области сердца, реже – в межлопаточной области, эпигастрии, пояснице;
• бледность или синюшность кожи;
• повышение артериального давления (более высокие значения характерны для низкого расположения расслоения);
• гипотония (часто является результатом тампонады сердца и недостаточности клапанов аорты);
• преходящие нарушения чувствительности, движений в конечностях;
• расстройства зрения, речи.
Диагностика
Важна дифференциальная диагностика, так как расслоение аорты часто «маскируется» под инфаркт миокарда, нарушение мозгового кровообращения, патологию почек и органов брюшной полости.
Для подтверждения у больного расслоения аорты проводятся:
• рентгенография органов грудной клетки;
• ультразвуковое исследование сердца (ЭхоКГ);
• ЭхоКГ с помощью датчика, вводимого в пищевод;
• компьютерная томография стандартная и с внутривенным введением контраста;
Лечение
Расслоение аорты требует быстрейшей доставки пациента в отделение сосудистой хирургии. Оснащенность высокотехнологичным оборудованием и квалификация наших специалистов позволяют оказывать необходимую помощь на должном уровне и в полном соответствии с современными стандартами.
Оперируют в экстренном порядке расслоение, затрагивающее восходящую часть и дугу. Давность заболевания, в данном случае во внимание не берется – риск осложнений слишком высок. Такой же тактики требует и патология нисходящего отдела, когда реальна возможность дальнейшего отслоения сосудистой стенки. Если прямой угрозы жизни нет – операция может быть отсрочена.
Тяжелая сопутствующая патология вынуждает лечить больных консервативно. Следует отметить, что, все же, самый эффективный метод лечения – хирургический. Суть операции – устранение ложного хода и замещение пораженного участка синтетическим протезом, при необходимости, восстановление функции аортального клапана.
Как избежать развития расслоения
Мероприятия по профилактике заболевания просты, для этого достаточно:
• своевременно выявлять и стабилизировать повышенное артериальное давление;
• бороться с лишним весом;
• контролировать уровень холестерина и глюкозы в крови;
• не допускать чрезмерных эмоциональных и физических потрясений;
• ежегодно проходить профилактические осмотры.
Если избежать проблемы не удалось, то вторичная профилактика, позволяющая предотвратить осложнения и рецидивы, состоит в регулярном диспансерном наблюдении и коррекции повышенного артериального давления.
Острый аортальный синдром
Нормальная аорта и возрастные изменения
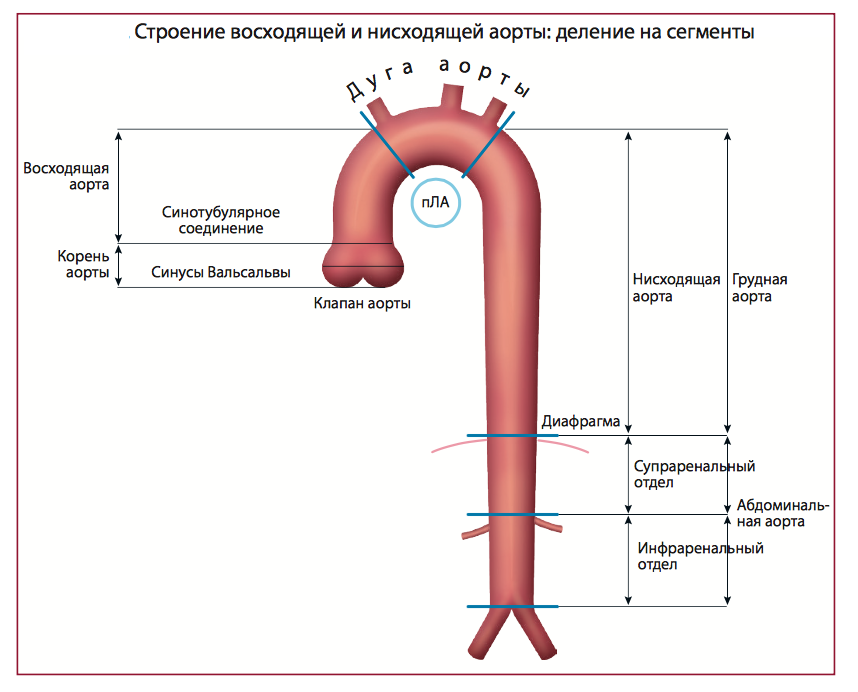
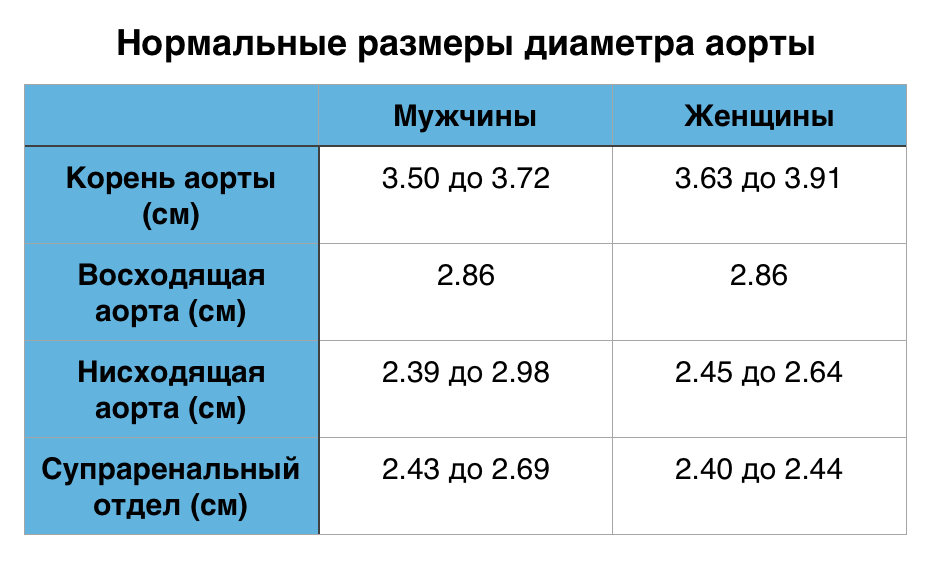
Аорта характеризуется исключительной пропускной способностью, обеспечивая циркуляцию крови в объеме почти 200 миллионов литров в течение жизни человека. В дополнение к проводящей функции, в аорте также осуществляется регуляция и контроль системного сосудистого сопротивления и частоты сердечных сокращений за счет барорецепторов, расположенных в области дуги и восходящего отдела. Можно утверждать, что аорта выполняет роль «второго сердца» во время диастолы (функция Виндкессела), то есть сглаживает осцилляции давления, обусловленные интермиттирующим выбросом из левого желудочка, что наиболее важно не только для адекватной коронарной перфузии, но также необходимо для других органов и тканей. В норме диаметр аорты обычно не превышает 40 мм и характеризуется постепенным сужением в дистальном направлении. Данные параметры зависят от ряда факторов, включая возраст, пол, площадь поверхности тела и уровень артериального давления. Верхняя граница нормального значения диаметра корня аорты (99-процентиль) составляет 40 мм у мужчин и 34 мм у женщин. С возрастом в течение каждого десятилетия происходит увеличение размеров корня аорты примерно на 0,9 мм у мужчин и 0,7 мм у женщин соответственно.
Терминология
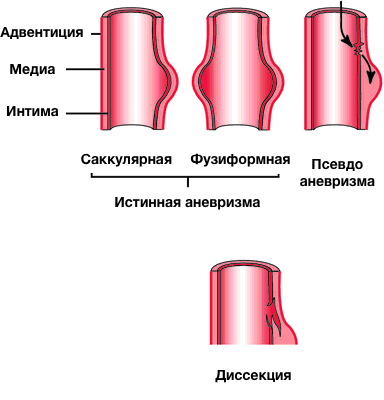
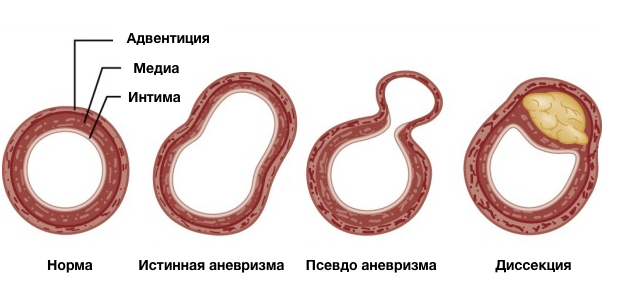
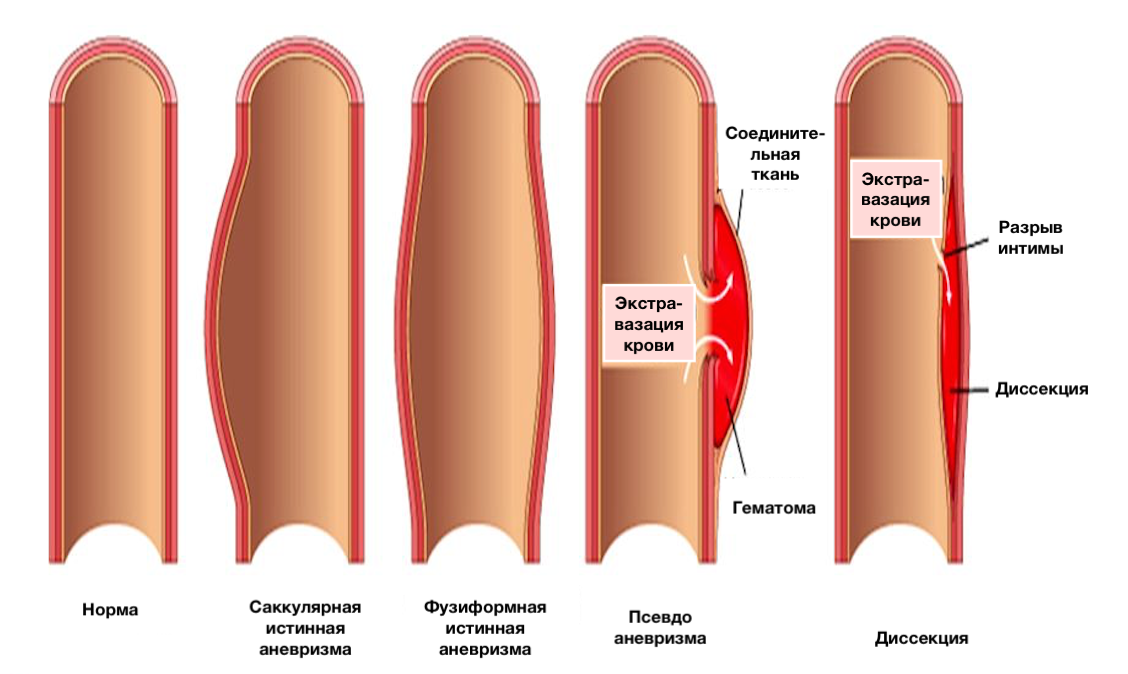
Истинная аневризма
Ложная аневризма
Расслоение аорты (диссекция)
Факт 1 и 2 и 3
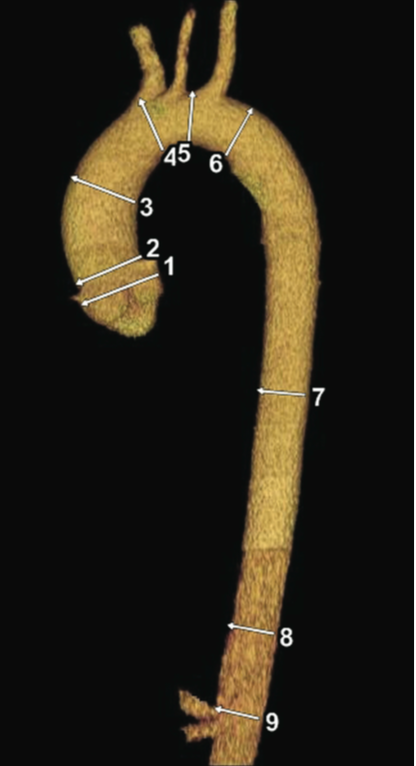
Классификация патологии аорты
Для локализации патологии используют Стенфордскую классификацию.
Локализация патологии:
Классификация острого аортального синдрома при расслоении.
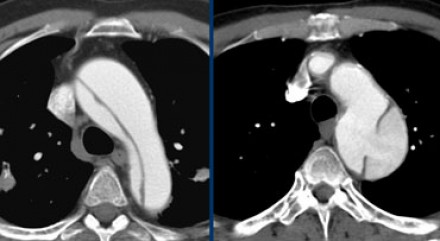
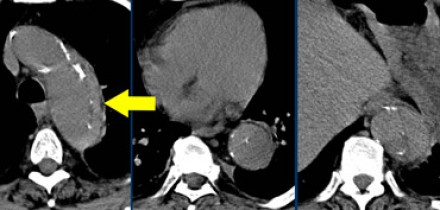
Диссекция аорты
Интересующая информация при оценке изображений.
Рекомендации Кардиологического общества
Радиологические находки
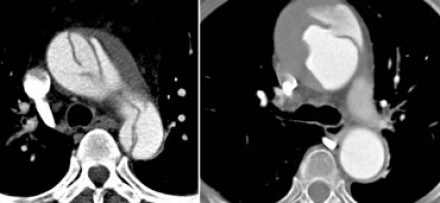
Истинный просвет
Ложный просвет
Диссекция брахиоцефальных артерий
Диссекция абдоминальных артерий
Гемиперикард, гемиторакс, гемомедиастенум
Тромбированный просвет при диссекции vs аневризма с тромбом
Интрамуральная гематома — это один из вариантов ОАС, когда происходит формирование гематомы в медии аорты при отстутствии ложного просвета и разрыва интимы (фенестрации).
ИМГ диагностируется на основании наличия утолщения стенки аорты >5 мм округлой формы или в виде полумесяца, и при отсутствии кровотока. Эта состояние может составлять 10-25% от всех случаев острого аортального синдрома. Вовлечение восходящей аорты и дуги аорты (тип А) происходит в 30% и 10% случаев, соответственно, в то время как поражение нисходящей грудной аорты (тип B) выявляется в 60-70% случаях.
Краткие факты
Спонтанное кровоизлияние в медиа, обусловленное разрывом мелких кровеносных сосудов, которые снабжают крупные кровеносные сосуды (vasa vasorum).
13% случаев нет дефицита пульса.
Трудно отличить от тромбированной диссекции аорты.
В 16-17% случаев осложняется в классическую диссекцию.
Смертность через год после выявления составляет около 25%.
Важная информация для клинициста
Тип А или Тип В по Stanford
Регресс интермуральный гематомы составляет до 80%
Предикторы летального исхода
— Восходящая аорта
— Толщина интрамуральной гематомы составляет более 2 см.
— Экссудативный перикардит (в меньшей степени плевральный выпот).
Интрамуральная гематома может персистировать или переходить аневризму или пенетрирующую язву.
Ассоциирование с пенетрирующей язвой аорты является худшим прогностическим признаком.
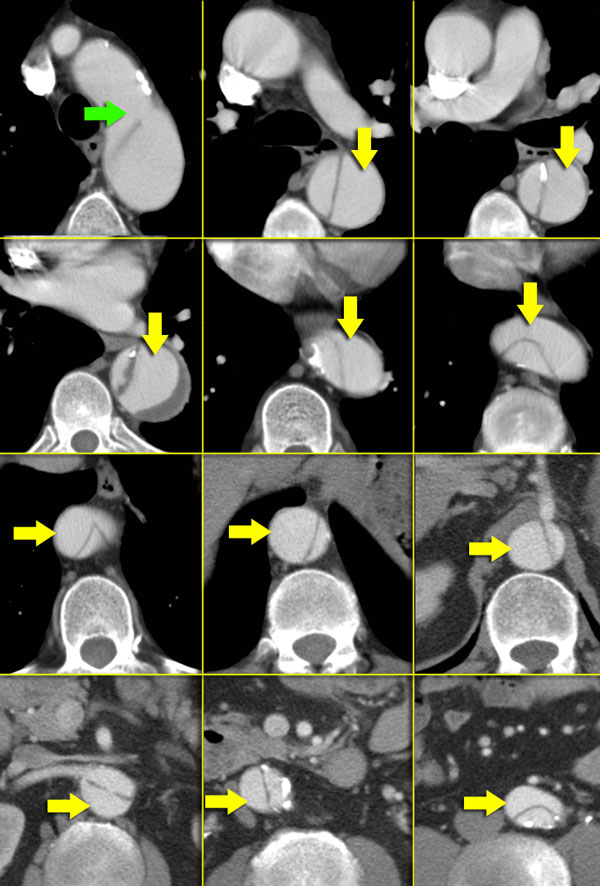
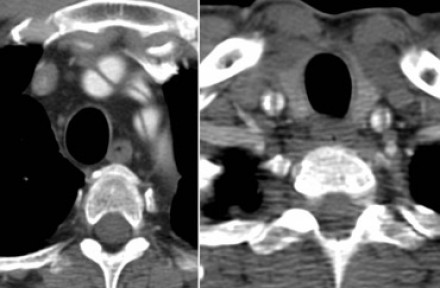
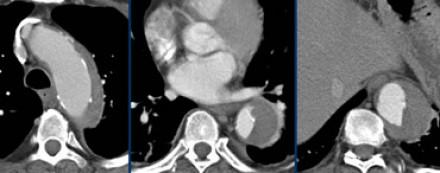
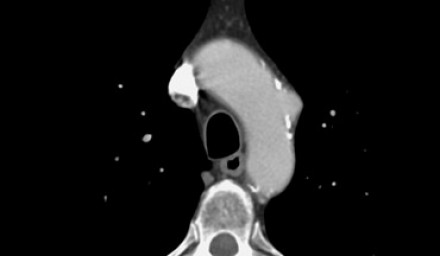
Выше представлена интрамуральная гематома, что на нативных КТ изображениях соответствуют гиперденсным изменениям. Кальцификация интимы, окружающая истинный просвет.
Выше представлен снимки того же пациента, что и выше, но с контрастным усилением.
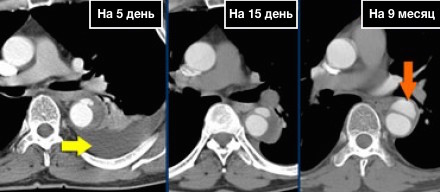
Обратите внимание, что интрамуральная гематома не окружает спирально истинный просвет, что является патогномоничным признаком при дифференциальном диагнозе с диссекцией, но для выбора тактики лечения важным принципом остаётся классифицирование патологии на тип А или тип В по Stanford. Обратите внимание, что у данного пациента нет перикардиального выпота. Толщина гематомы составляет меньше 2 см, поэтому мы можем сказать, что регрессия интрамуральной гематомы типа В по Stanford с возможностью до 80%.
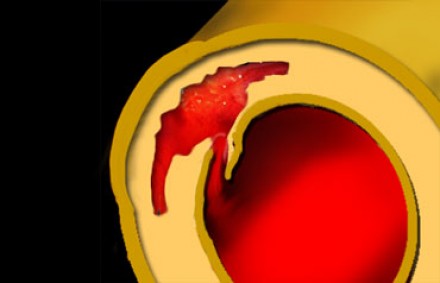
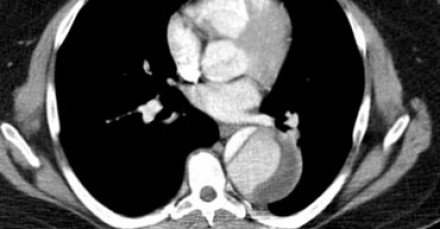
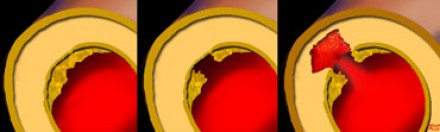
Пенетрирующая атеросклеротическая язва
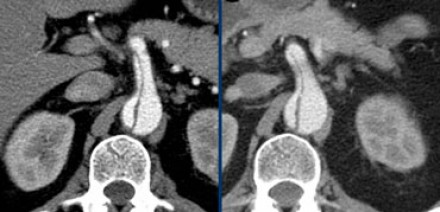
Пенетрирующая атеросклеротическая язва определяется как язва атеросклеротической бляшки аорты, проникающая через внутреннюю эластическую пластинку в медию. Такие поражения составляют 2-7% от всех случаев острого аортального синдрома. Распространение язвенного процесса может либо привести к развитию интрамуральной гематомы, ложной аневризмы, или даже разрыву аорты или расслоению аорты. Естественное течение этого заболевания характеризуется прогрессивным расширением аорты и образованием мешотчатой или веретенообразной аневризмы, что особенно быстро происходит в восходящей аорте (тип А ПАЯ). Пенетрирующая атеросклеротическая язва часто встречается в условиях выраженного атеросклероза грудной аорты, бывает множественной, и может сильно различаться по размеру и глубине поражения сосудистой стенки. Наиболее распространенной локализацией данной патологии является средняя и нижняя трети нисходящей грудной аорты (тип B ПАЯ). Реже, язвы находятся в дуге аорты или брюшной аорте, в то время как вовлечение восходящей аорты наблюдается редко. Общими чертами больных с пенетрирующей атеросклеротической язвой являются пожилой возраст, мужской пол, курение табака, гипертензия, ишемическая болезнь сердца, хроническая обструктивная болезнь легких, и сопутствующие аневризмы брюшной аорты. Симптомы могут быть аналогичны тем, которые имеются при диссекции, хотя они более часто проявляются у пожилых пациентов и редко манифестируют в виде признаков мальперфузии органов. Симптомы могут указывать на экстренную ситуацию при вовлечении адвентиции и возможном разрыве аорты. КТ является методом выбора для диагностики пенетрирующей атеросклеротической язвы на основании выпячивания контрастированной медии через кальцинированную бляшку.
Основные факты:
— возникает у пациентов с системным атеросклерозом.
— основная причина саккулярных аневризм.
— частая локализация дуга или нисходящая аорта.
— часто выявляется множественное атеросклеротическое изъязвление аорты, что затрудняет хирургическое лечение, и данные пациенты лечатся медикаментозно.
— Такое неотложное состояние, как разрыв адвентиции аорты, встречается не так часто, как острый инфаркт миокарда, обусловленный системным атеросклерозом.
Какие данные важны клиницисту?
— Тип А или Тип В
— Количество: единичное или множественное поражение аорты.
— Осложнена ли пенетрирующая язва интрамуральной гематомой.
— Возможно ли эндоваскулярное лечение.
Радиологические находки
Обширная кальцификация интимы и атеросклеротические бляшки.
Выпячивания контрастированной медии через кальцинированную бляшку.
Возможно контрастное усиление стенки аорты.
Продольно расположенная интрамуральная гематома.
Ниже представлены типичные изменения, которые визуализируются на КТ при пенетрирующей язве аорты.
Осложнения.
Формирование саккулярной аневризмы.
Компрессия близлежащих структур.
Разрыв.
Большинство пациент имеют плохой прогноз в связи с диффузной органной недостаточностью, обусловленной генерализированным атеросклерозом.
Расслоение аорты причины, симптомы, методы лечения и профилактики
Расслоение аорты — опасное для жизни состояние, при котором нарушается целостность сосуда, между слоями тканей затекает кровь, которая приводит к дальнейшему расслоению. В тяжелой форме расслаиваются все три слоя аорты и происходит массивная стремительная кровопотеря. Состояние развивается на фоне третичного сифилиса, длительной гипертонии, травм грудной клетки. При резкой простреливающей боли в груди, которая свидетельствует о расслоении сосуда, немедленно вызовите скорую.
Причины расслоения аорты
К причинам расслоения аорты относятся:
Среди предпосылок патологии врачи выделяют врождённые пороки сердца и ряд заболеваний, которые приводят к патологическим изменения тканей, например, синдромы Марфана и Элерса-Данлоса, поликистоз почек. В группу риска также входят курильщики с большим стажем и будущие матери на поздних сроках беременности.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 10 Декабря 2021 года
Содержание статьи
Симптомы расслоения аорты
Сильная интенсивная боль, которая возникает внезапно, носит простреливающий или разрывающий характер и напоминает инфаркт миокарда. Локализация болевых ощущений зависит от места расслоения: боль может ощущаться в спине, груди и перемещаться при дальнейшем расслоении.
При проксимальном расслоении восходящей аорты с распространением вниз по кровеносному руслу боль локализуется в грудине и отдает в спину. В начале повреждения сосуда болевые ощущения наиболее выражены, по мере прогрессирования патологии боль утихает и развиваются ишемические нарушения в руках, головном и спинном мозге.
При дистальным расслоении, которое охватывает нисходящий отдел сосуда, боль локализуется в спине или эпигастральной области и отдает в шею. При прогрессировании расслоения ишемические поражения затрагивают почки, органы брюшной полости и ноги.
Методы диагностики
Чтобы диагностировать состояние аорты, в ЦМРТ собирают анамнез и проводят такие исследования:
Расслоение аорты (любой части) (I71.0)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
РА является неотложным состоянием, которое может быстро привести к смерти, даже при оптимальном лечении. Если РА проходит через все три слоя, то есть формируется полный разрыв стенки,происходят огромная и быстрая потеря крови. Смертность в результате разрыва составляет 80%, а половина пациентов умирают до их попадания в больницу. Если расслоение достигает 6 см и более, пациент должен быть ургентно прооперирован
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Классификация РА, предложенная Michael Ellis DeBakey, предусматривает анатомическое описание вариантов расслоение. Он разделяет расслоение в зависимости от места начала и степени расслоения (локализованные – восходящая или нисходящая аорты или включает как восходящую так и нисходящую части аорты :
тип I – начало расслоения в восходящей части аорты, далее распространяется на дугу и часто дистально по ее пределы;
тип II-ограничивается восходящей аортой;
тип III– начало в нисходящей аорте, но распространяется дистально, редко распространяется проксимально
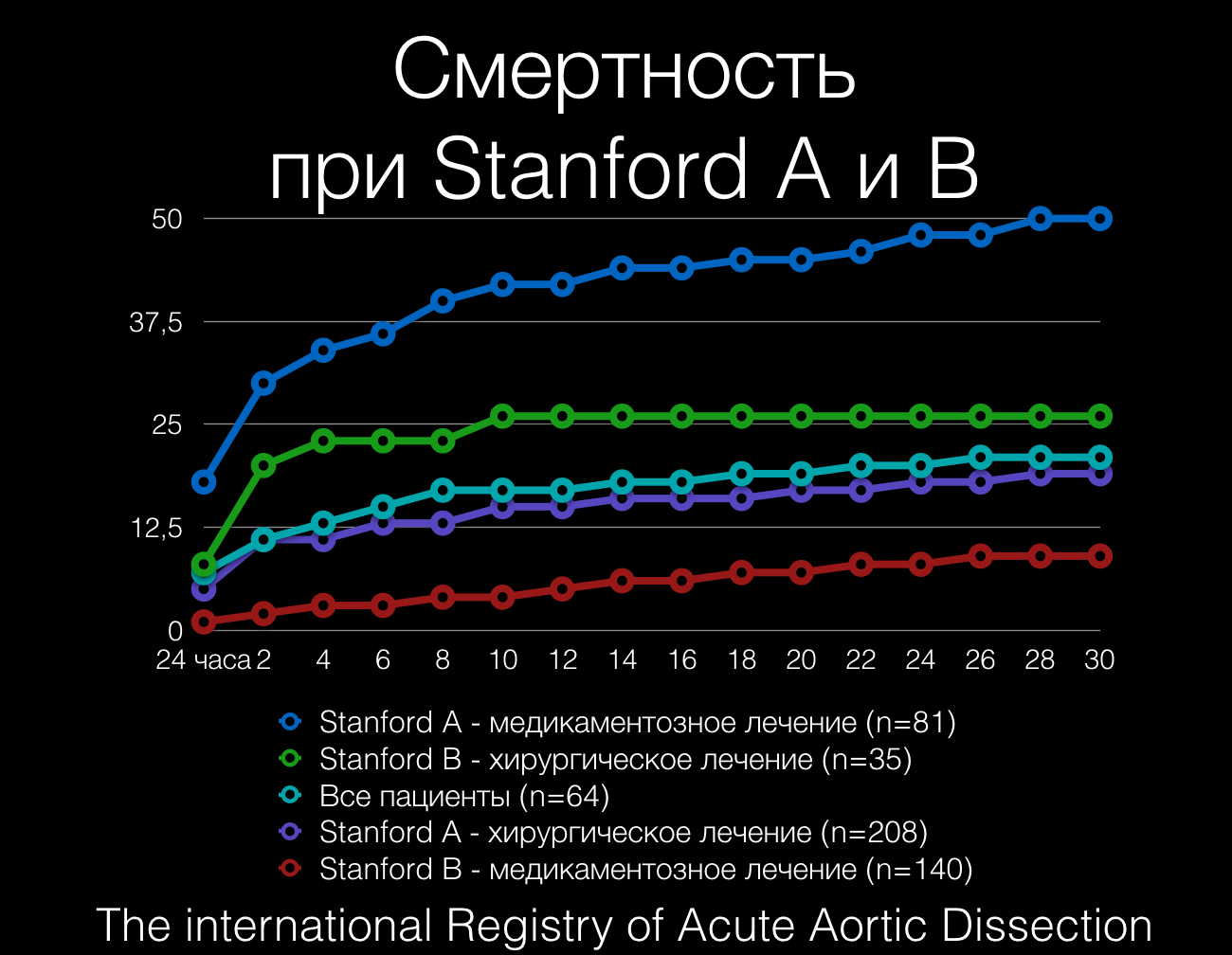
Стэнфордская классификация (1970): все случаи разрывов аорты могут быть разделены на две группы: А и В в зависимости от того, какой отдел аорты участвует. Группа А – включает восходящую аорту и / или дугу аорты, и, возможно, нисходящую аорту. Расслоение может происходить по восходящей аорте, дуге аорты или, реже, в нисходящей аорте. Она включает в себя DeBakey типа I, II и III ретроградной (расслоения, возникающие в нисходящей аорте или дуге аорты, но распространяются на восходящую аорту). Группа B – включает нисходящую аорту (дистальное отхождения левой подключичной артерии), без участия восходящей аорты или дуги аорты. Она включает в себя DeBakey типа III без ретроградного продолжение в восходящий отдел аорты.
Стэнфордская классификация более важна для клиницистов как практическая, так как тип А обычно требует ургентного хирургического вмешательства. Тип B, как правило, требует медикаментозной терапии с последующим хирургическим вмешательством в случае осложнений.
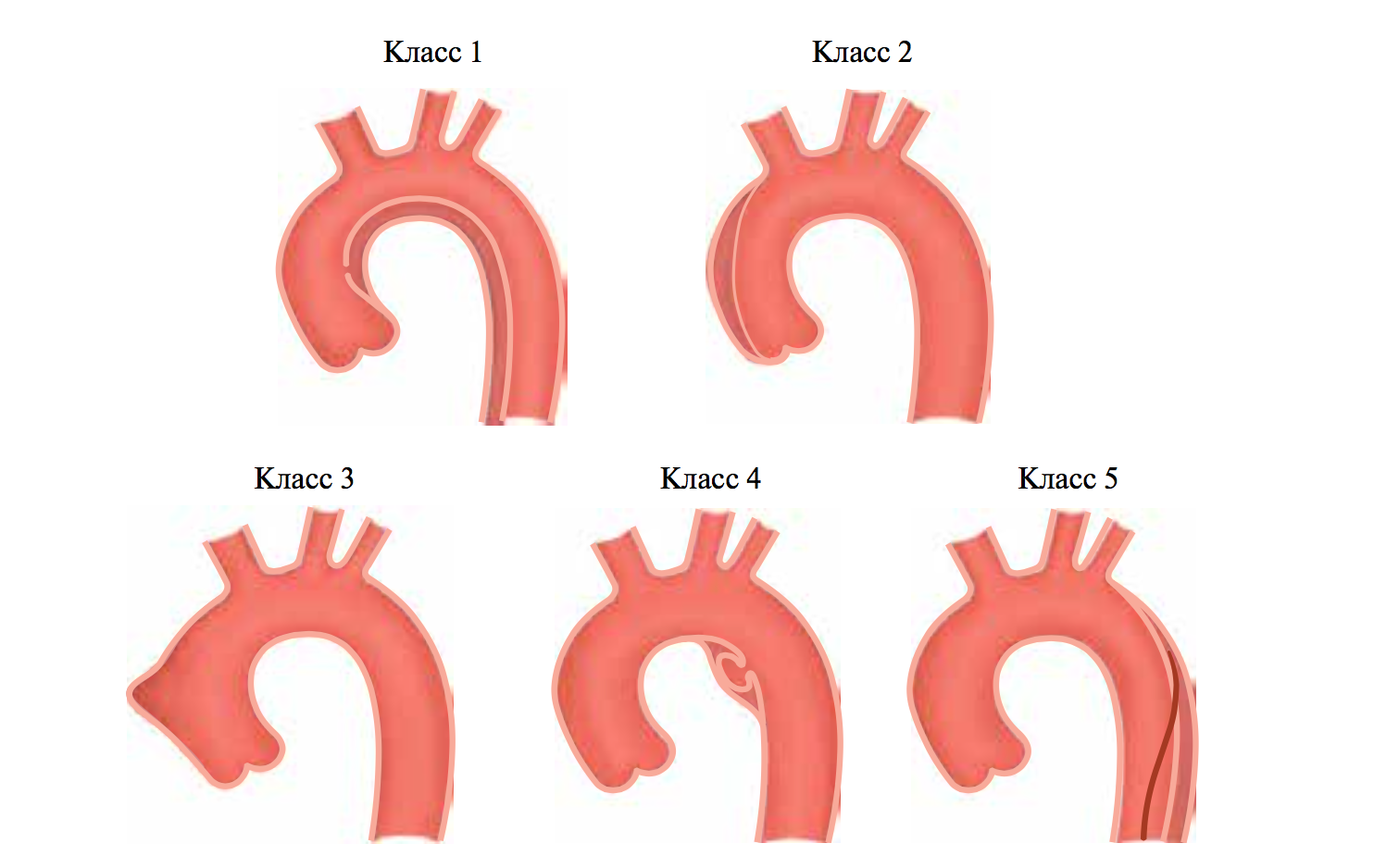
Классификация РА (Svensson LG, Labib SB, Eisenhauser AC, Butterfly JR, 1999)
Класс 1: классическое РА, которое начинается с интимы между истинным и ложным просветом.
Класс 2: разрыв медии с образованием интрамуральной гематомы или геморрагии.
Класс 3: прерывистое или тонкое расслоение без гематомы, эксцентричная выпячивание в месте расположения слезы.
Класс 4: разрыв бляшки, что приводит к аортальной язве, проникающей аортальной атеросклеротической язвы с прилегающими гематомами под внешней оболочкой аорты.
Класс 5: ятрогенные и травматические РА.
В зависимости от давности расслоения различают острое (до 2 нед) и хроническое (более 2 нед) расслоение.
Этиология и патогенез
Самым важным этиологическим фактором является гипертензия, она имеется у 70–90 % больных, у которых развивается расслаивающая аневризма аорты. Врожденные заболевания, приводящие к этому состоянию, включают синдром Марфана, синдром Элерса — Данлоса, врожденный двустворчатый аортальный клапан, коарктацию аорты, синдром Тернера, гигантоклеточный аортит и рецидивирующий полихондрит.
Также имеется взаимосвязь с беременностью. Половина всех случаев расслоения стенки аорты у женщин моложе 40 лет возникает во время беременности, чаще всего в III триместре. Подобно острому инфаркту миокарда, внезапной сердечной смерти и остановке сердца расслаивающая аневризма подвержена циркадным и сезонным ритмам. Она чаще развивается в утренние часы и в зимние месяцы года. Эти изменения коррелируют с физиологическими колебаниями уровня артериального давления.
Разрывы аорты и расслаивающие аневризмы аорты осложняют как врожденные (коарктация аорты, синдром Марфана), так и приобретенные заболевания аорты (аортиты, атеросклероз аорты в сочетании с гипертонической болезнью, закрытая травма груди, токсикоз беременных и др.).
Кроме того, описаны случаи расслаивающей аневризмы аорты после терапевтических или хирургических процедур, включая те из них, когда в аорту вводят устройства для контрапульсации или канюлизируют аорту или ее основные ветви. Существует мнение, что ятрогенная расслаивающая аневризма аорты является редким осложнением. В отличие от спонтанного ятрогенное расслоение наблюдается у людей старших возрастных групп и чаще сопровождается атеросклерозом. Травма редко приводит к расслаивающей аневризме.
Патофизиологически расслаивающая аневризма аорты сопровождается кистозными некрозами медии.
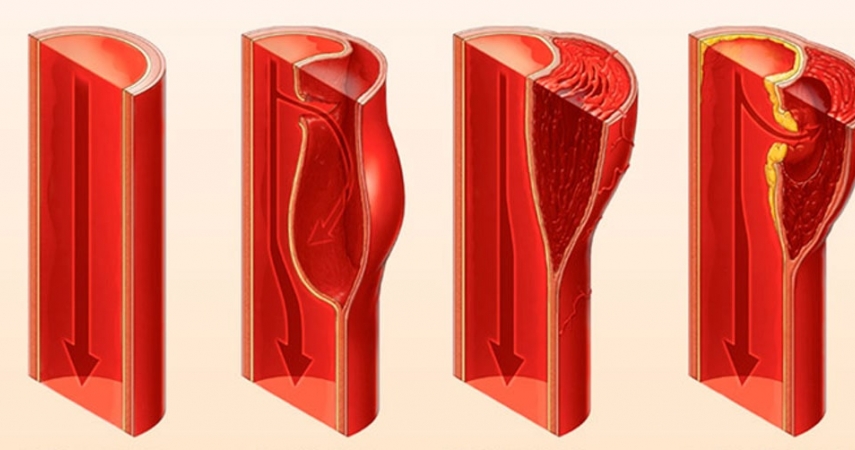
Расслаивающая аневризма развивается при надрыве интимы. Кровь под давлением поступает через этот разрыв и расслаивает срединную оболочку аорты. Гематома может развиваться по ходу аорты и закупоривать одну из ее ветвей, начиная от ветвей дуги аорты и заканчивая кишечными артериями. Ретроградная диссекция может поражать коронарные артерии. Чаще вовлекается правая коронарная артерия. Ретроградное расслоение может привести к нарушению прочности одной или нескольких створок аортального клапана и к недостаточности последнего.
Ложный канал располагается в наружной половине средней оболочки аорты. Наружная его стенка составляет всего четверть первоначальной толщины стенки аорты. Это является причиной частых разрывов аорты у больных с расслаивающей аневризмой. Разрыв аневризмы дуги аорты происходит чаще всего в полость средостения, разрыв нисходящей аорты — в левую плевральную полость, брюшной аорты — в забрюшинную клетчатку. Так как париетальный перикард прикрепляется к восходящей части аорты, непосредственно проксимальнее места отхождения плечеголовного ствола, разрыв любого отдела восходящей части аорты может привести к тампонаде перикарда.
Примерно у 70 % больных разрыв, являющийся началом расслаивающей аневризмы, обнаруживается в восходящей части аорты. В 10 % случаев его находят в дуге, в 20 % — в нисходящей части грудной аорты. В редких случаях наблюдается надрыв интимы брюшной аорты.
По современным представлениям, существуют два варианта механизмов образования расслаивающей аневризмы: разрыв или растяжение интимы аорты и развитие интрамуральной гематомы. Разрыв интимы аорты возникает обычно в связи с гипертензией и/или дилатацией сосуда. Пульсирующая энергия крови разделяет слои аорты. Местом образования разрыва интимы чаще всего является восходящая часть аорты, непосредственно выше ее синусов: в 60 % случаев разрыв находят на выпуклой поверхности восходящей аорты, в 30 % он расположен дистально по отношению к левой подключичной артерии, в 10 % — в пределах дуги аорты.
Недавно был описан второй механизм инициирования расслаивающей аневризмы аорты. Менее чем у 10 % больных с расслаивающей аневризмой происходят спонтанные разрывы vasa vasorum, что ведет к образованию интрамуральной гематомы аорты, распространяющейся в пределах среднего слоя стенки и приводящей в конце концов к прорыву интимы. Этот процесс был зафиксирован при помощи динамической эхокардиографии.
Эпидемиология
Признак распространенности: Редко
Соотношение полов(м/ж): 2
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Клиническая картина заболевания определяется 3 патологоанатомическими факторами, лежащими в основе расслоения:
— расслоением стенки аорты
— развитием обширной внутристеночной гематомы
— сдавлением или отрывом ветвей аорты, снабжающих жизненно важные органы (сердце, головной и спинной мозг, почки), с последующей их ишемией.
Само по себе внезапное расслоение аорты вызывает боль.
Диагностика
ЭКГ может быть информативна в том плане, что показывает отсутствие ишемических изменений у больного с сильными болями в груди. Это должно натолкнуть на мысль о расслаивающей аневризме аорты. Однако, как уже указывалось выше, при ятрогенном расслоении ишемия может быть выражена ярко. Следовательно, наличие ишемических изменений не исключает диагноза расслаивающей аневризмы аорты.
Ценные сведения может предоставить рентгенологическое исследование грудной клетки. В 90 % случаев аномалия аорты видна на обзорной рентгенограмме грудной клетки. Самым типичным признаком является простое расширение аорты и тени средостения, а самым специфичным — обнаружение на рентгенограмме отделившихся отложений солей кальция, содержавшихся в интиме, от наружной границы ложного просвета. В норме это расстояние не должно превышать 0,5 см. Расстояние более 1 см с большой долей вероятности указывает на расслаивающую аневризму аорты — так называемый симптом кальция. При ятрогенном расслоении рентгенологические признаки гораздо менее надежны. Визуализация расширенного средостения, измененный контур аорты, наличие лоскута интимы или проходимого ложного просвета встречаются примерно в 2 раза реже, чем при спонтанном расслоении.
Эхокардиография (трансторакальная и чреспищеводная) стала важным методом диагностики расслаивающей аневризмы аорты. Она позволяет быстро оценить состояние больного и может выполняться где угодно. Диагноз расслаивающей аневризмы основывается на обнаружении лоскута интимы, разделяющего истинный и ложный просветы аорты. У 75 % больных аневризмой типа А информативной является трансторакальная эхокардиография; при расслоении типа В этот метод выявляется лишь в 40 % случаев. Эхокардиография позволяет также оценивать клапанную функцию (недостаточность аортального клапана, наличие перикардиального выпота) и состояние желудочков. В большинстве случаев для подтверждения диагноза и определения источника расслоения применяются дополнительные методы исследования.
Чреспищеводная эхокардиография (ЧПЭ) все чаще используется для изучения состояния грудной аорты; в отношении выявления лоскута интимы и расслоения восходящей аорты чувствительность метода — 86 %, а специфичность — 96 %. Однако из всех случаев дистального расслоения чреспищеводная эхокардиография выявляет только 70 %. При помощи ЧПЭ можно быстро обследовать нестабильного больного в условиях отделения неотложной помощи, реанимационного отделения или операционной. Во время операции данный метод позволяет получать дополнительную информацию. В этих условиях можно оценить состоятельность аортального клапана, и если его протезирование представляется необходимым, то можно оценить его успешность. Дополнительно можно определить наличие и распространенность атеросклеротического процесса в аорте.
Другие визуализирующие методы (традиционная КТ, сверхбыстрая КТ, магнитно-резонансная томография и ангиография) требуют, чтобы больной находился в относительно стабильном состоянии и был способен перенести транспортировку в рентгенологическое отделение. КТ часто применяют для диагностики заболеваний грудной аорты. Этот метод является неинвазивным и особенно полезен для выявления интрамуральной гематомы и перфорирующих атеросклеротических язв грудного отдела аорты. Кроме того, КТ позволяет выявить расслаивающую аневризму аорты в виде двух каналов в просвете силуэта аорты. Диагностическая точность КТ в лучшем случае составляет 85 %. Эта процедура требует применения внутривенных контрастных сред, которые у некоторых больных вызывают ухудшение функции почек. Чаще всего КТ применяется для наблюдения за больными с уже установленным диагнозом расслаивающей аневризмы аорты, которые получают консервативное лечение. Сверхбыстрая КТ — более чувствительный и специфичный метод диагностики расслаивающей аневризмы аорты, чем стандартная КТ.
МРТ обладает высокой точностью и специфичностью в отношении диагностики возможного расслоения аорты. Этот метод дает отличное изображение при обоих типах расслоения и позволяет точно определить место разрыва интимы. Кроме того, он дает возможность изучать состояние основных ветвей аорты, не прибегая к использованию внутривенных красящих веществ. Дополнительные сведения, которые могут быть получены при помощи МРТ, — это информация о состоянии аортального клапана, перикарда и функции левого желудочка. Применение метода ограничивается неспособностью больных, находящихся в критическом состоянии, переносить эту продолжительную процедуру.
Ангиография является окончательным методом диагностики расслаивающей аневризмы аорты и обычно выполняется всем больным, направляемым на операцию. Она позволяет выявить локализацию расслоения, его протяженность и целостность основных артериальных стволов, отходящих от аорты. В большинстве случаев удается обнаружить как ложный, так и истинный просветы аорты. Признаками расслоения на ангиограмме являются линейное просветление, соответствующее интиме и медии аорты, разделяющим два канала, растяжение колонки контрастного вещества и обратный ток крови или стаз в аорте. Также при ангиографии можно продемонстрировать недостаточность аортального клапана.