Диссеминированный процесс в легких что это такое
Трудности дифференциальной диагностики диссеминированных поражений легких
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Спектр возможной патологии, проявляющейся диссеминированным поражением легких, чрезвычайно широк. Основным объединяющим признаком этих заболеваний является рентгенологический синдром двусторонней диссеминации. Эта гетерогенная группа заболеваний включает в себя как первичные (идиопатические) интерстициальные заболевания легких, так и вторичное их поражение при инфекционных, аутоиммунных, онкологических заболеваниях. Относительно высокая летальность при диссеминированных заболеваниях легких определяется малой осведомленностью врачей, недостаточной технической оснащенностью медицинских центров, трудностями дифференциальной диагностики в связи с отсутствием патогномоничных признаков, фатальным характером некоторых диссеминированных заболеваний легких [5]. Диагностические ошибки у этих больных составляют 75–80% [2]. До сих пор не существует универсального алгоритма диагностики подобных заболеваний. В большинстве руководств приводится такая последовательность этапов диагностического поиска: 1. подробное изучение анамнеза и клинической симптоматики заболевания; 2. проведение КТ; 3. исследование биопсийного материала [5]. Морфологическая верификация диагноза – золотой стандарт диагностики идиопатических интерстициальных заболеваний легких. Внедрение в клиническую практику диагностической открытой или видеоторакоскопической биопсии легкого позволило избежать большого количества диагностических ошибок. Как правило, необходим тщательный анализ всего комплекса клинико–рентгенологических и морфологических изменений для постановки окончательного нозологического диагноза. Большая группа диссеминированных заболеваний легких морфологически проявляется гранулематозным воспалением. В литературе даже можно встретить термин «гранулематозные» заболевания легких как синоним диссеминированных или интерстициальных заболеваний [2]. В классификации интерстициальных заболеваний легких (ATS/ERS, 2001) гранулематозные поражения вынесены в отдельную группу и включают в себя гранулематозы неизвестной этиологии (саркоидоз) и гранулематозы, развившиеся под воздействием известных, чаще всего профессиональных факторов (беррилиоз, асбестоз и др.). Тем не менее ряд заболеваний легких (например, поражение легких при системных васкулитах, туберкулезе, микозах и др.) в этой классификации включены в другие группы интерстициальных заболеваний [6].
Диссеминированное заболевание легких — диагностика, компьютерная томография
ДИССЕМИНИРОВАННЫЙ ПРОЦЕСС В ЛЕГКИХ — ЧТО ЭТО ТАКОЕ?
Диагностика диссеминированных процессов в легких – это самая сложная область пульмонологии. Диссеминированным называется заболевание, которое проявляется более-менее однотипным распространением (диссеминацией) патологического процесса на большую часть легочной ткани. Такое распространение процесса по легким, как правило в виде очагов, сетчатых изменений или смешанного типа, диагностируется как с помощью рентгенографии, так и с помощью компьютерной томографии (КТ).
Сложность диагностики диссеминированных заболеваний заключается в том, что похожая рентгенологическая картина может наблюдаться при огромном количестве болезней самого разного происхождения. До 80% пациентов с легочной диссеминацией получают при первичной диагностике неверные диагнозы. Кроме того, многие заболевания легких, сопровождающиеся диссеминацией, протекают бессимптомно, что также оттягивает верную диагностику. У некоторых пациентов между началом заболевания и правильно поставленным диагнозом проходит несколько лет, а кому-то правильный диагноз не выставляется вовсе.
ДИССЕМИНИРУЮЩИЙ ПРОЦЕСС В ЛЕГКИХ — ВАРИАНТЫ ПАТОЛОГИИ
Какие болезни легких способны проявляться диссеминацией на КТ и рентгенографии?
1. Альвеолиты
1. 1. Идиопатический фиброзирующий альвеолит
1. 2. Экзогенный аллергический альвеолит
1. 3. Токсический фиброзирующий альвеолит
2. Гранулематозы
2. 1. Саркоидоз легких
2. 2. Гематогенно — диссеминированный туберкулез легких
2. 3. Гистиоцитоз
2. 4. Пневмокониозы (силикоз, силикатозы, бериллиоз и др. )
2. 5. Пневмомикозы (актиномикоз, кандидоз, криптококкоз легких и др.)
3. Диссеминации опухолевой природы
3. 1. Бронхиолоальвеолярный рак
3. 2. Карциноматоз легких
3. 3. Раковый лимфангиит
4. Редкие формы диссеминированных процессов в легких
4. 1. Идиопатический гемосидероз легких
4. 2. Синдром Гудпасчера
4. 3. Альвеолярный протеиноз
4. 4. Лейомиоматоз легких
4. 5. Первичный амилоидоз легких
5. Интерстициальные фиброзы легких при поражениях других органов и систем
5. 1. Васкулиты или/и интерстициальные пневмониты при диффузных
болезнях соединительной ткани
5. 2. Кардиогенный пневмосклероз при недостаточности кровообращения
5. 3. Интерстициальный фиброз при хроническом активном гепатите
5. 4. Интерстициальный фиброз при лучевых поражениях
5. 5. Интерстициальный фиброз как исход «шокового легкого»
Как видите, список очень длинный, а ведь здесь далеко не все диссеминированные болезни!
О чем нужно задуматься, если у Вас в легких обнаружен диссеминированный процесс? Прежде всего, об исключении самых опасных болезней – туберкулеза и рака легкого! Не является ли диссеминация туберкулезной или опухолевой природы?
МНОЖЕСТВЕННЫЕ МЕТАСТАЗЫ В ЛЕГКИХ — САМЫЙ ОПАСНЫЙ ДИССЕМИНИРОВАННЫЙ ПРОЦЕСС
Прежде всего, врачам при обнаружении диссеминированного заболевания легких необходимо исключить злокачественную опухоль. Это может быть как метастатическая диссеминация рака (гематогенный, лимфогенный карциноматоз), так и первичная диссеминированная опухоль легкого — бронхиолоальвеолярный рак. Множественные метастазы в легкое чаще всего встречаются при раке молочной железы, почек, яичников, кишечника, желудка и матки. При правильном анализе результатов компьютерной томографии (КТ) врач-рентгенолог в большинстве случаев способен отличить метастазы от других вариантов диссеминации.
КАК ОТЛИЧИТЬ ОДНО ДИССЕМИНИРОВАННОЕ ЗАБОЛЕВАНИЕ ОТ ДРУГОГО?
Если по рентгенографии или флюорографии выставлен диагноз «диссеминированной процесс легких», необходимо сделать компьютерную томографию (КТ), чтобы выяснить, какое именно заболевание лежит в основе найденных изменений. Дифференциальная диагностика диссеминированных болезней органов дыхания — одна из самых сложных областей рентгенологии. Чтобы достоверно выявить различия между многочисленными вариантами патологии, врач-рентгенолог (радиолог) должен хорошо разбираться в пульмонологии и иметь глубокие знания по лучевой диагностике легочных болезней. Увы, такие знания есть далеко не у всех врачей. Диагностикой диссеминированных болезей профессионально занимаются врачи-рентгенологи (радиологи) специализированных легочных стационаров, например, Санкт-Петербургского НИИ Фтизиопульмонологии. Они способны из множества «похожих» признаков выделить те существенные, которые указывают на правильный диагноз.
ВТОРОЕ МНЕНИЕ ПРИ ДИССЕМИНИРОВАННОМ ПРОЦЕССЕ
Нередко возникает ситуация, когда даже КТ не вносит полной ясности в диагноз. Например, врачи могут сомневаться, что у пациента: саркоидоз или метастазы в легких, диссеминированный туберкулез или грибковая инфекция, и т.п. В таких случаях полезно получить дополнительное мнение высококвалифицированного рентгенолога, который повторно проанализирует снимки и выскажет свое мнение. Подобное экспертное мнение поможет Вашему лечащему врачу уточнить диагноз и назначить правильное лечение. Если Вы живете вдалеке от крупных центров, снимки можно отправить специализированному радиологу по интернету, например через службу Национальной телерадиологической сети. Полученное в результате второе мнение по КТ легких с подписью и печатью опытного специалиста снизит риск неверного диагноза.
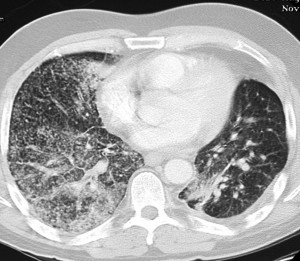
КТ при бронхиолоальвеолярном раке. Множественные хаотичные очаги, чередующиеся с участками уплотнения по типу матового стекла, фокусами альвеолярной консолидации.
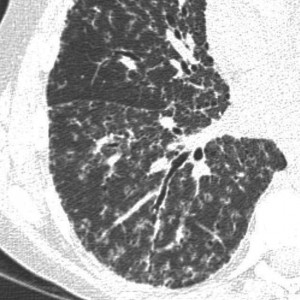
КТ легких при саркоидозе. Множественные очаги, расположенные вдоль центрального интерстиция и плевральных листков, с характерной картиной «четок».
Диссеминированный туберкулез легких ( Милиарный туберкулез )
Диссеминированный туберкулез легких – это клиническая форма туберкулезной инфекции, характеризующаяся формированием в легких многочисленных очагов специфического воспаления вследствие гематогенного или лимфогенного распространения микобактерий. Диссеминированный туберкулез легких протекает остро, подостро или хронически; с общим недомоганием, гипертермией, одышкой, влажным кашлем, кровохарканьем. Основными методами выявления диссеминированного туберкулеза легких служат рентгенодиагностика, туберкулинодиагностика, определение МБТ в мокроте и секрете бронхов. Лечение проводится специфическими противотуберкулезными препаратами по специальным схемам.
МКБ-10
Общие сведения
Диссеминированный туберкулез легких – специфическая бактериальная инфекция, протекающая с развитием многочисленных туберкулезных очагов в легочной ткани в результате рассеивания МБТ по организму. Диссеминированный туберкулез может протекать в генерализованной форме, с преобладающим поражением легких или других органов. Чаще всего (примерно у 90% больных) диагностируется диссеминированный туберкулез легких. Во фтизиатрии на диссеминированный туберкулез легких приходится 8-15% случаев туберкулеза органов дыхания. У детей и подростков данная форма туберкулеза возникает редко, в большей степени заболеваемости подвержены лица пожилого возраста и страдающие иммунодефицитом. Диссеминированный туберкулез легких служит причиной 3% всех смертей, вызванных туберкулезом.
Причины
Диссеминированный туберкулез легких может представлять собой осложненный вариант первичного туберкулеза или носить вторичный характер и развиваться у пациентов, ранее перенесших первичную туберкулезную инфекцию. Возникновение диссеминированной формы связано с распространением микобактерий по кровеносным или лимфатическим путям из легочного очага или других органов (внутригрудных лимфатических узлов, костей, мочеполовой системы и т. д.). Для развития диссеминированного туберкулеза легких необходимо наличие следующих условий:
Факторы риска
Рассеиванию МБТ по организму способствуют другие инфекционные заболевания (грипп, корь, ВИЧ), аллергические реакции и иммунодефициты различного генеза, гиповитаминоз, алкоголизм и наркомания, гиперинсоляция или переохлаждение и пр. Довольно часто диссеминированный туберкулез легких развивается у пациентов с эндокринными нарушениями (сахарным диабетом) или физиологическими гормональными изменениями (в период беременности и после родов, в пожилом и старческом возрасте).
К группе высокого риска относятся лица, находящиеся в тесном контакте с больными открытой формой туберкулеза (выделяющими микобактерии). Также диссеминированный туберкулез легких может развиваться у детей, не получавших вакцину БЦЖ.
Патогенез
В условиях снижения напряженности общего и противотуберкулезного иммунитета может возникнуть реверсия туберкулезной инфекции в остаточных очагах с выходом микобактерий в кровяное или лимфатическое русло. Оседанию МБТ в легких способствует густая сеть легочных капилляров, артериол и венул, относительно медленный кровоток. При поступлении значительного количества микобактерий в кровь и выраженном снижении противотуберкулезного иммунитета может развиться генерализованный диссеминированный туберкулез с очагами в различных органах или туберкулезный сепсис.
Классификация
В зависимости от путей распространения микобактерий по организму различают гематогенный, лимфогенный и лимфобронхогенный диссеминированный туберкулез. Все три варианта могут носить острое, подострое или хроническое течение, ограниченный или распространенный характер.
Симптомы
Различные клинические формы диссеминированного туберкулеза легких имеют свои специфические особенности течения. Примерно у трети больных поражение легких является случайно находкой и обнаруживается при прохождении массовой флюорографии. Остальные пациенты целенаправленно обращаются к врачу в связи с ухудшением самочувствия. Диссеминированный туберкулез легких может сочетаться с туберкулезом гортани, костей и суставов, почек, гениталий. В этом случае признакам поражения легких может предшествовать другая органная симптоматика (дисфония, боль в горле, суставах и позвоночнике, гематурия, бесплодие и т. д.).
Острая форма
Острый диссеминированный туберкулез легких в начальном периоде часто напоминает ОРВИ или внебольничную пневмонию. Он манифестирует внезапно, с резкого недомогания, повышения температуры до 38°С, диспепсических нарушений, головной боли. На фоне неспецифических симптомов возникают сухой кашель, одышка, цианоз. Симптоматика прогрессивно нарастает в течение 1-2 недель: температура может достигать 40°С; кашель становится продуктивным с выделением слизисто-гнойной мокроты; может возникать кровохарканье; выражены адинамия, тахикардия, ночная потливость.
При тифоидной форме преобладает интоксикационный синдром, могут иметь место нарушение сознания и бред. У больных с легочной формой, кроме токсикоза, тяжесть состояния усугубляется резко выраженной дыхательной недостаточностью. В случае перехода туберкулезного воспаления на мозговые оболочки развивается менингеальная форма с соответствующей симптоматикой (ригидностью мышц затылка, симптомами Брудзинского и Кернига).
Подострая форма
Клиническая картина подострого диссеминированного туберкулеза легких маскируется под затяжной бронхит; отличается умеренно выраженными проявлениями: раздражительностью, снижением работоспособности, общей слабостью, потерей аппетита и похуданием, периодической гипертермией, несильным влажным кашлем, болью в боку. Нередко развитию симптоматики предшествует туберкулезный плеврит.
Хроническая форма
Хронический диссеминированный туберкулез легких вне обострения протекает бессимптомно. В период активизации специфического воспаления появляются умеренные симптомы интоксикации; при длительном течении туберкулезного процесса преобладают признаки дыхательной недостаточности. Вследствие редукции сосудистого русла и повышения давления в сосудах малого круга развивается легочное сердце.
Диагностика
Физикальное обследование выявляет ослабленное дыхание, влажные мелко- и среднепузырчатые хрипы. Подтвердить или опровергнуть диагноз помогают следующие диагностические данные:
Дифференциальная диагностика диссеминированного туберкулеза легких проводится с саркоидозом, лимфогранулематозом, пневмокониозом, пневмомикозом, коллагенозами, очаговой пневмонией, альвеолитом, карциноматозом легких.
Лечение диссеминированного туберкулеза легких
Активная терапия продолжается до рассасывания очагов диссеминации, прекращения выделения микобактерий и закрытия каверн. После этого, еще 6-9 месяцев, лечение осуществляется двумя противотуберкулезными антибиотиками (изониазид+этамбутол, изониазид+пиразинамид или изониазид+рифампицин). В схему лечения острого диссеминированного туберкулеза легких включают кортикостероиды (преднизолон) и иммуномодуляторы (препараты тимуса, альфа интерферон). В некоторых случаях (при сохранении полостей распада) прибегают к оперативной коллапсотерапии.
Прогноз и профилактика
Исход острого диссеминированного туберкулеза легких может быть благоприятным при условии своевременного выявления и проведения полноценного курса этиотропной терапии. Осложнение в виде туберкулезного менингита может привести к гибели больного. Подострое течение может подвергаться обратному развитию или переходить в хроническую форму. Хронический диссеминированный туберкулез имеет длительное, многолетнее течение, может осложняться появлением внелегочных очагов и прогрессированием в фиброзно-кавернозный туберкулез.
Профилактика диссеминированного туберкулеза легких заключается в предупреждении и лечении первичного туберкулезного процесса, своевременной БЦЖ-вакцинации детей, проведении профилактического рентгенологического скрининга среди взрослых. Пациенты, перенесшие туберкулез, должны в течение 2-х лет находиться под наблюдением фтизиатра. Снятие с диспансерного учета может быть осуществлено только при отсутствии рецидивов, остаточных изменений (туберкулом, кальцинатов, цирроза легких и пр.) и отягощающих факторов (иммунодефицитных состояний, хронических заболеваний, вредных зависимостей).
Рентгенодиагностика диффузных интерстициальных и диссеминированных процессов легких
| Диффузные интерстициальные и диссеминированные процессы легких представляют одну из сложнейших проблем клинической медицины. По данным консультативных центров, этот вид патологии составляет около 5% всех поражений легких. По мнению М.Ильковича и Л.Новиковой (1998), на интерстициальные пневмопатии приходится 20% всех болезней легких. Причем, как отмечают авторы, в каждом втором подобном случае природа легочной патологии остается неясной. |
Интерстициальные болезни легких представляют собой гетерогенную группу, объединяемую общими клиническими проявлениями, изменениями физиологии дыхания и определенным патоморфологическим сходством (А.Чучалин, 2000; J.Fulmer, 1982). Многие авторы сходятся на том, что большинство интерстициальных болезней имеет разную этиологию, но общий патогенез. В некоторых случаях пусковым механизмом являются экзогенные токсические факторы, непосредственно поражающие альвеолярные клетки или клетки эндотелия капилляров. Органические виды пыли и некоторые лекарства действуют на легкие через иммунные механизмы.
Широкое применение антибиотиков и других лекарственных средств, различного рода химических препаратов в промышленном производстве и повседневной жизни, биостимуляторов, дефолиантов, гербицидов и пестицидов существенно повлияло на иммунологический статус населения. Все это изменило структуру патологии, с которой приходится сталкиваться врачу в повседневной клинической практике. Подсчитано, что число нозологических форм, сопровождающихся диффузными интерстициальными и узелковыми процессами в легких, превышает 150 наименований (С.Рейнберг, 1962; C.Carrington и E.Gaesner, 1978; T.McLoud et al., 1983), однако в клинической практике 90% подобных состояний приходится на 8-10 наиболее распространенных заболеваний. Все они могут быть условно разделены на две группы. В первую входят болезни, преобладающим морфологическим признаком которых является наличие гранулем, определяющих клинико-морфологическую сущность каждой гранулематозной патологии. Вторую группу интерстициальных заболеваний составляют поражения легких, характеризующиеся диффузными, преимущественно интерстициальными, поражениями легочной ткани без формирования гранулем.
Недостаточное знакомство врачей общей практики с клинико-рентгенологическими проявления заболеваний, сопровождающимися диффузным фиброзом и узелковой диссеминацией, является причиной частых диагностических ошибок. По крайней мере 50-70% больным с диффузными и диссеминированными поражениями легких первоначально ставится ошибочный диагноз «туберкулез легких», следствием чего является необоснованная противотуберкулезная химиотерапия (С.Борисов, 1987; М.Илькович и Л.Новикова, 1998; А.Хоменко с соавт., 1991; Е.Шмелев, 2001).
Эти разнообразные по патогенезу процессы сопровождаются сходными клиническими и рентгенологическими проявлениями, в связи с чем объединяются общим методологическим подходом к диагностике.
В диагностике диффузных и диссеминированных процессов ведущая роль принадлежит рентгенологическому исследованию органов грудной клетки, которое начинается с обзорной рентгенографии. К сожалению, на обзорных рентгенограммах грудной клетки мы получаем скиалогическую картину, являющуюся результатом суммации тенеобразований различной величины и формы. Вследствие эффекта суперпозиции и субтракции в проекции на плоскости получается картина, мало похожая на изображение каждого патологического образования в отдельности. Многие очаги сливаются и уходят в фон, вместе с тем появляются новые тенеобразования, для которых нет конкретного морфологического субстрата. При диффузных интерстициальных процессах и очаговой диссеминации неоднородная рассеивающая среда нивелирует нормальные элементы легочного рисунка, а именно сосуды среднего и малого калибра.
Линейная томография при диффузном пневмосклерозе и мелкой диссеминации малоэффективна: мелкие очажки и линейные анатомические структуры вследствие меньшей разрешающей способности при традиционной томографии не выявляются.
Проблему проекционного и суммационного искажения с успехом решает рентгенокомпьютерная томография (РКТ), которая благодаря высокой чувствительности детекторной системы и, соответственно, способности охвата широкого спектра слабых плотностей, а также в силу исключения эффекта проекционной суммации обладает способностью выявлять детали, недоступные традиционному рентгенологическому исследованию.
На КТ чаще и более отчетливо выявляются такие тонкие структурные изменения, как сотовое легкое, лучше выявляются участки буллезной эмфиземы. Компьютерная томография позволяет оценивать состояние легочной ткани, перекрываемой массивными инфильтратами, выраженным фиброзом легочной ткани, значительным плевральным выпотом и массивными плевральными наслоениями.
Причем чем выше разрешающая способность РКТ, тем точнее и реальнее отображаются узелковые и тяжистые структуры. Cовременная компьютерная томография с программой высокого разрешения (ВРКТ) обладает заметными преимуществами перед обычной рентгенографией, линейной томографией и даже компьютерной томографией толстыми срезами в выявлении мелких узелковых образований в интерстиции и паренхиме легкого, линейных и сетчатых структур. ВРКТ выявляет мелкие узелковые образования диаметром около 2 мм, тонкие изменения интерстициального легочного рисунка, нормальные и патологически измененные сосуды и бронхи. Хорошо выявляется тонкая сетка изменений междольковых и внутридольковых перегородок.
С помощью ВРКТ открыт ряд новых рентгенологических симптомов, таких, как симптом матового стекла, симптом неравномерной булыжной мостовой, намного чаще стало выявляться сотовое легкое.
Несмотря на определенное сходство рентгенологической картины широкого круга болезней, сопровождающихся узелковой диссеминацией и диффузным усилением интерстициального легочного рисунка, многие заболевания этой группы имеют определенную специфику, присущую каждой из них и позволяющую приблизиться к правильному диагнозу.
Хроническая форма саркоидоза на ранних стадиях болезни обычно протекает без каких-либо клинических проявлений. Общее самочувствие больного обычно нормальное. Иногда пациенты предъявляют жалобы на сухой кашель со скудным выделением мокроты. Лабораторные исследования также не дают надежных критериев для диагностики.
На ранних стадиях развития саркоидоза на рентгенограммах выявляется увеличение различных групп лимфатических узлов. Наиболее характерным является симметричное билатеральное увеличение бронхопульмональных и медиастинальных лимфатических узлов.
Диагностические трудности возникают главным образом во II стадии заболевания, когда происходит генерализация процесса с распространенным поражением легких интерстициального и узелкового характера. Диффузные формы саркоидоза, по данным З.Костиной (1989), составляют 6% среди всех пациентов с саркоидозом органов дыхания. На этой стадии заболевание чаще всего принимают за гематогенно-диссеминированный туберкулез. Согласно данным А.Рабухина с соавт. (1975), примерно у 20% больных на этой стадии происходит редукция увеличенных бронхопульмональных и медиастинальных лимфатических узлов. Поражение легких, по-видимому, носит лимфогематогенный характер.
Для саркоидоза II-III стадии типичным является несоответствие между степенью выраженности рентгенологических изменений легких и довольно скромной клинической симптоматикой. Тем не менее с прогрессированием заболевания при нарастании фиброзных изменений в легких развиваются респираторная недостаточность, причиной которой является нарушение растяжимости легкого, и нарушение диффузии кислорода. Вследствие межальвеолярного фиброза нарушается газообмен между альвеолой и капиллярами, возникает альвеоло-капиллярный блок. Обширный фиброз легочной ткани с вторичной периацинарной эмфиземой может привести к развитию легочного сердца. По причине легочно-сердечной недостаточности у многих больных с далеко зашедшей стадией саркоидоза выражены цианоз и одышка.
Идиопатический фиброзирующий альвеолит
Идиопатический легочный фиброз относится к группе прогрессирующих интерстициальных заболеваний легких невыясненной природы. В их основе лежат воспалительные изменения стенки альвеол, которые при прогрессировании болезни заканчиваются интерстициальным фиброзом. При морфологическом исследовании легкие характеризуются чередованием более старых бесклеточных коллагеновых очажков и участков с активной пролиферативной функцией фибробластов и миофибробластов. Пролиферирующие островки состоят из веретенообразных остроконечных клеток, расположенных вдоль альвеолярных перегородок. В альвеолярных пространствах обнаруживаются скопления макрофагов, большинство из которых является мононуклеарами.
Описано несколько вариантов фиброзирующего альвеолита, различающихся главным образом активностью воспалительного процесса и темпами развития дыхательной недостаточности. Обе формы ведут к прогрессирующему развитию соединительной ткани в строме легкого. При большом морфологическом многообразии воспалительного процесса при ИФА отсутствуют патогномоничные признаки, позволяющие отличить его от других форм легочного фиброза (А.Чучалин, 2000).
Основными патоморфологическими субстратами, определяющими клиническую картину легочной недостаточности, являются утолщение интерстициальной стромы легких, фиброз, гиалинизация межальвеолярных перегородок и альвеоло-капиллярных мембран, а также облитерация альвеол и капилляров. Изменения, как правило, более выражены в периферических (субплевральных) отделах легких.
Легкие, как никакой иной орган, богаты эластической тканью, и при пневмосклерозе происходит уменьшение эластического резерва легочной ткани. Увеличение эластического сопротивления легочной ткани, ее ригидность ведут к ограничению растяжимости легкого и, соответственно, уменьшению альвеолярной вентиляции. Повреждение альвеоло-капиллярных мембран затрудняет перфузию кислорода и диффузию углекислоты. В результате развивается респираторная и легочно-сердечная недостаточность, которая в конечном счете ведет к летальному исходу (М.Илькович, 1984, 1998; Н.Путов с соавт., 1986).
Фиброзирующим альвеолитом чаще страдают женщины среднего возраста. Обычно болезнь развивается подостро, но примерно у трети больных начало заболевания острое. При этом повышается температура тела до 38-40 С, появляются одышка, слабость, сухой кашель. Иногда в мокроте обнаруживаются прожилки крови, в редких случаях развивается кровохарканье.
При хроническом фиброзирующем альвеолите на рентгенограммах обычно выявляется двустороннее симметричное усиление легочного рисунка. В противоположность саркоидозу, для которого характерно преобладание изменений в прикорневых отделах легких, при фиброзирующем альвеолите легочная ткань поражается более равномерно. Отмечено некоторое преобладание изменений в базальных и периферических субплевральных отделах. Диффузная пролиферация фиброзной ткани ведет к деформации и перестройке архитектоники легочного рисунка по сетчатому типу. Легочный рисунок приобретает вид пчелиных сот, формируется картина сотового легкого: утолщенные межальвеолярные, периацинарные и междольковые перегородки охватывают эмфизематозно вздутые дольки и ацинусы. Для фиброзирующего альвеолита типичным является развитие буллезной эмфиземы, которая развивается раньше других изменений легочного рисунка. Эмфизематозные буллы лопаются, вследствие чего иногда возникает спонтанный пневмоторакс, который может повторяться несколько раз.
В отличие от саркоидоза при ИФА не наблюдается увеличение бронхопульмональных и медиастинальных лимфатических узлов. Расширение корней легких при фиброзирующем альвеолите объясняется увеличением калибра магистральных сосудов, как следствие гипертензии малого круга кровообращения. Описанные признаки легочной гипертензии в далеко зашедшей стадии заболевания сочетаются с картиной так называемого легочного сердца.
При фиброзирующем альвеолите вследствие уменьшения объема легких диафрагма обычно занимает высокое положение. И.Васильчук (1985) отметила уменьшение объема легких и высокое положение диафрагмы с ограничением ее подвижности более чем у половины пациентов с идиопатическим фиброзирующим альвеолитом. Признаки легочной гипертензии отмечены у 30% больных. Нередко появляются дисковидные ателектазы.
Функциональные исследования подтверждают наличие высокой степени респираторной недостаточности. Реография позволяет выявить признаки гипертензии малого круга кровообращения и дать ей количественную оценку. Сцинтиграфия может показать значительное понижение капиллярного кровотока в местах наиболее выраженных изменений рентгенологической картины.
Системная красная волчанка
Системную красную волчанку большинство авторов относят к коллагенозам. Б.Визнер (1984) описывает поражение легких при системной красной волчанке как воспалительное заболевание соединительной ткани. Болезнь характеризуется множественным поражением органов (кожа, слизистые оболочки, суставы, плевра, сердце, почки, лимфатические узлы, селезенка, печень, кроветворная система, легкие).
Системной красной волчанкой страдают преимущественно молодые женщины, они составляют 80-90% всех заболевших. Наиболее частыми жалобами являются боли в грудной клетке, одышка, кашель, реже кровохарканье.
Для системной красной волчанки характерна стойкая лихорадка, резистентная к противоинфекционной терапии. Как правило, неосложненная лихорадка протекает с лейкопенией. Характерны значительное увеличение СОЭ, анемия и умеренная тромбоцитопения.
На рентгенограммах органов грудной клетки определяются уменьшение объема легких и ограничение эластичности легочной ткани, диффузное усиление и деформация легочного рисунка, участки очагового или сегментарного понижения пневматизации, дисковидные ателектазы, высокое стояние диафрагмы и ограничение ее подвижности, наличие жидкости в плевральной полости.
Морфологические изменения легких создают предпосылки к нарушению диффузии кислорода из-за развития альвеоло-капиллярного блока и снижению парциального давления кислорода, что является причиной часто наблюдаемого при волчаночном поражении легких нарушения дыхательной функции легкого. По этой же причине развивается гипертония малого круга кровообращения с перегрузкой правого сердца.
У 30-50% больных системной красной волчанкой имеет место выпот в плевральной полости (E.Dubois, 1966). Примерно в 4% случаев плеврит является первичным проявлением заболевания.
Поражение легких при этих двух формах гистиоцитоза встречается в 20-50% случаев. Оно характеризуется диффузной двусторонней интерстициальной инфильтрацией, на фоне которой рассеяны множественные мелкие узелки размерами 2-3 мм. Примерно у 20% больных обнаруживаются полостные образования. В периферических отделах легких обычно развивается буллезная эмфизема, которая нередко ведет к спонтанному пневмотораксу.
На рентгенологическом изображении изменения легких при гистиоцитозе Х характеризуются двусторонним симметричным усилением легочного рисунка, вызванным диффузной гистиоцитарной пролиферацией в интерстициальной ткани и межальвеолярных перегородках, распространяющейся на альвеолы. Ведущим компонентом рентгенологической картины является склеротический процесс. Л.Дмитриева и В.Ерохин (1989) выделяют три типа изменений легких при гистиоцитозе Х: интерстициальный, интерстициально-гранулематозный и фокусный. При интерстициальном варианте в фазе инфильтрации изменения характеризуются двусторонним диффузным симметричным поражением легочного рисунка за счет инфильтрации на уровне периальвеолярных, периацинарных формирований. При этом можно видеть диффузное понижение пневматизации легочной ткани типа матового стекла. На томограммах выявляется утолщение бронхиальных стенок с формированием перибронхиальных муфт. Инфильтрация и фиброз межальвеолярных перегородок вызывают формирование густой мелкоячеистой сети, на фоне которой видны буллезные вздутия. Все это придает легочному рисунку характер пчелиных сот. Изменения преобладают в верхних и наружных участках легких. На месте пересечения тяжистых структур появляются утолщения, симулирующие мелкие узелки. Альвеолы местами полностью облитерированы, местами буллезно вздуты. На компьютерных томограммах выявляются реальные узелковые образования, обусловленные мелкоузелковым фиброзом.
На конечной стадии гистиоцитоза Х развившийся пневмосклероз практически неотличим от легочного фиброза при других болезнях, в частности саркоидозе, фиброзирующем альвеолите и некоторых формах пневмокониоза.
Патоморфологическое исследование выявляет развитие грануляционных бляшек в мелких дыхательных путях, которые распространяются на альвеолярные ходы и альвеолы.
На рентгенограммах в обоих легких обнаруживаются изменения очагово-инфильтративного характера. На компьютерных томограммах высокой разрешающей способности паренхиматозные изменения выявляются в виде мелкоузелковых образований диаметром менее 5 мм, участков пониженной прозрачности слабой интенсивности в виде матового стекла при сохраненном сосудисто-бронхиальном рисунке или участков более интенсивного понижения пневматизации легочной ткани при исчезновении сосудисто-бронхиального рисунка. Интерстициальные изменения проявляются в виде сетчатости, вызванной утолщением междольковых перегородок и других линейных образований. Часто выявляются буллезное вздутие легочной паренхимы и трансформация легочной ткани по типу сотового легкого.
Экзогенный аллергический альвеолит
Группа экзогенного аллергического альвеолита (ЭАА) включает большое число легочных заболеваний, вызванных гиперергической реакцией организма на вдыхание органической пыли, представляющей собой специфический антиген. Характер антигена разнообразный.
В зависимости от количества и продолжительности вдыхаемого антигена болезнь развивается остро, подостро или приобретает хроническое течение. Основу морфологических изменений составляет картина, характерная для аллергического васкулита, аллергического альвеолита и диффузного фиброза. Происходит диффузная мононуклеарная инфильтрация альвеолярных стенок, терминальных бронхиол и интерстиции. В стенках сосудов развиваются фибриноидное набухание, гиалиноз. Воспаление иногда сопровождается развитием гранулем, которые переходят в фиброз. В отличие от других гранулематозных процессов инфекционной и неинфекционной природы изменения при аллергическом альвеолите ограничиваются легкими. При иммунологическом исследовании обнаруживаются антигенспецифические («иммунные») розеткообразующие клетки.
Острая форма аллергического альвеолита сопровождается лихорадкой, ознобами, миалгиями, кашлем, одышкой, приступами удушья с признаками бронхоспазма. Ведущим симптомом хронической формы экзогенного аллергического альвеолита является прогрессирующая одышка рестриктивного характера, гипоксемия. Нарушение функции внешнего дыхания характеризуется снижением диффузионной способности легких и оксигенации артериальной крови.
Морфологические изменения могут быть настолько слабыми, что при обычном рентгенологическом исследовании на стандартных рентгенограммах выявляются не всегда. Методом выбора является компьютерная томография.
На компьютерных томограммах высокой разрешающей способности паренхиматозные изменения выявляются в виде мелкоузелковых образований диаметром менее 5 мм, участков пониженной прозрачности слабой интенсивности в виде матового стекла при сохраненном сосудисто-бронхиальном рисунке или участков более интенсивного понижения пневматизации легочной ткани. Интерстициальные изменения проявляются в виде сетчатости, вызванной утолщением междольковых перегородок и других линейных образований. Часто выявляются буллезное вздутие легочной паренхимы и трансформация легочной ткани по типу сотового легкого. Иногда наблюдается симптом воздушной ловушки. Изменения имеют много общего с идиопатическим фиброзирующим альвеолитом и облитерирующим бронхиолитом. После прекращения контакта с пылевым аллергическим агентом морфологические и рентгенологические изменения в легких могут заметно уменьшиться или исчезнуть.
Основным методом выявления альвеолярного протеиноза является рентгенологическое исследование, причем наибольшей информативностью обладает компьютерная томография высокой разрешающей способности. Рентгенологическая картина альвеолярного протеиноза варьирует в широких пределах. Характерным является двустороннее слабоинтенсивное однородное затемнение большей или меньшей протяженности в виде матового стекла, по форме напоминающее географическую карту, которое встречается с частотой от 85 до 100%. Вследствие неполного заполнения альвеол жидкостью при протеинозе на фоне слабо интенсивного затемнения определяется сосудистый рисунок. Вторым по частоте признаком является очаговое уплотнение легочной ткани, его частота составляет около 80%. В этих случаях в легочной ткани определяются либо мелкие очаговые, либо более массивные фокусные тенеобразования. В некоторых случаях картина напоминает диссеминацию милиарного типа. Реже (примерно в 7% случаев) встречается выраженный междольковый и внутридольковый фиброз. Характерным для этого заболевания считается симптом «неравномерной булыжной мостовой» (crazy paving).
Диагноз обычно удается верифицировать с помощью биопсийного материала, взятого путем бронхоальвеолярного лаважа, трансторакальной пункции, трансбронхиальной или открытой биопсии.
Итак, несколько заболеваний легких (саркоидоз, идиопатический фиброзирующий альвеолит, облитерирующий бронхиолит, экзогенный аллергический альвеолит, альвеолярный протеиноз, гистиоцитоз Х) объединяются в одну группу в силу определенного сходства рентгено-морфологических изменений, основу которых составляет глубокое и распространенное поражение респираторного аппарата, дыхательных путей и интерстиция легких. Изменения характеризуются воспалением дистальных отделов дыхательных путей, пролиферацией респираторного и покровного эпителия, облитерацией альвеол и бронхиол, развитием гранулем и прогрессирующим диффузным пневмосклерозом. Общность морфологических изменений при разных заболеваниях данной группы, по-видимому, объясняется генетически обусловленным стереотипом тканевой реакции на различные этиологические факторы.
Имеются определенные основания объединять описанные заболевания под рубрикой неспецифических интерстициальных пневмоний, поскольку при гистологическом исследовании постоянно присутствуют элементы воспаления. Вместе с тем при каждом заболевании и в каждом конкретном случае имеется некоторая специфика, определяющая характер клинических проявлений болезни, темпы развития и прогноз.
В рентгенологических проявлениях всех рассмотренных болезней имеется много общего. Наиболее постоянными компонентами рентгенологической картины являются диффузный сетчато-линейный фиброз, развитие буллезной эмфиземы, формирование картины сотового легкого. Несмотря на развитие буллезного вздутия легких при всех рассмотренных заболеваниях происходит уменьшение их объема. Этим они отличаются от первичной идиопатической эмфиземы.
Дифференциальная диагностика описанного круга заболеваний довольно трудна. Тем не менее, несмотря на определенное сходство морфологических изменений и рентгенологической картины поражений легких диффузного интерстициального и диссеминированного характера при различных заболеваниях, точная нозологическая диагностика в большинстве случаев возможна при условии использования комплекса клинических, лабораторных и рентгенологических данных. В сложных случаях методом выбора является бронхоскопия в сочетании с бронхоальвеолярным лаважем, трансбронхиальной легочной биопсией и трансбронхиальной пункцией лимфоузлов.
В данной работе мы не смогли рассмотреть все заболевания, сопровождающиеся диффузным и узелковым пневмосклерозом (пневмокониозы, диссеминированный туберкулез легких), природа которых хорошо известна. Мы ограничились кругом заболеваний неизвестного генеза, представляющих наибольшие трудности при дифференциальной диагностике.