Дистальные отделы конечностей что это такое
Дистальный
Анатомическая терминология служит для точного описания расположения частей тела, органов и других анатомических образований в пространстве и по отношению друг к другу в анатомии человека и других животных с билатеральным типом симметрии тела используется ряд терминов. Причём, в анатомии человека имеет ряд терминологических особенностей, которые описываются здесь и в отдельной статье.
Содержание
Используемые термины
Термины, описывающие положение относительно центра масс и продольной оси тела или выроста тела:
Термины, описывающие положение относительно основных частей тела:
Основные плоскости и разрезы:
Направления
У животных обычно на одном конце тела располагается голова, а на противоположном — хвост. Головной конец в анатомии именуют краниальным, cranialis (cranium — череп), а хвостовой носит название каудального, caudalis (cauda — хвост). На самой же голове ориентируются на нос животного, и направление к его кончику называют ростральным, rostralis (rostrum — клюв, нос).
Поверхность или сторона тела животного, направленная вверх, против силы тяжести, называется дорсальной, dorsalis (dordum — спина), а противоположная сторона тела, оказывающаяся наиболее близко к земле, когда животное находится в естественном положении, то есть ходит, летает или плавает, — вентральная, ventralis (venter — живот). Например, спинной плавник дельфина расположен дорсально, а вымя у коровы на вентральной стороне.
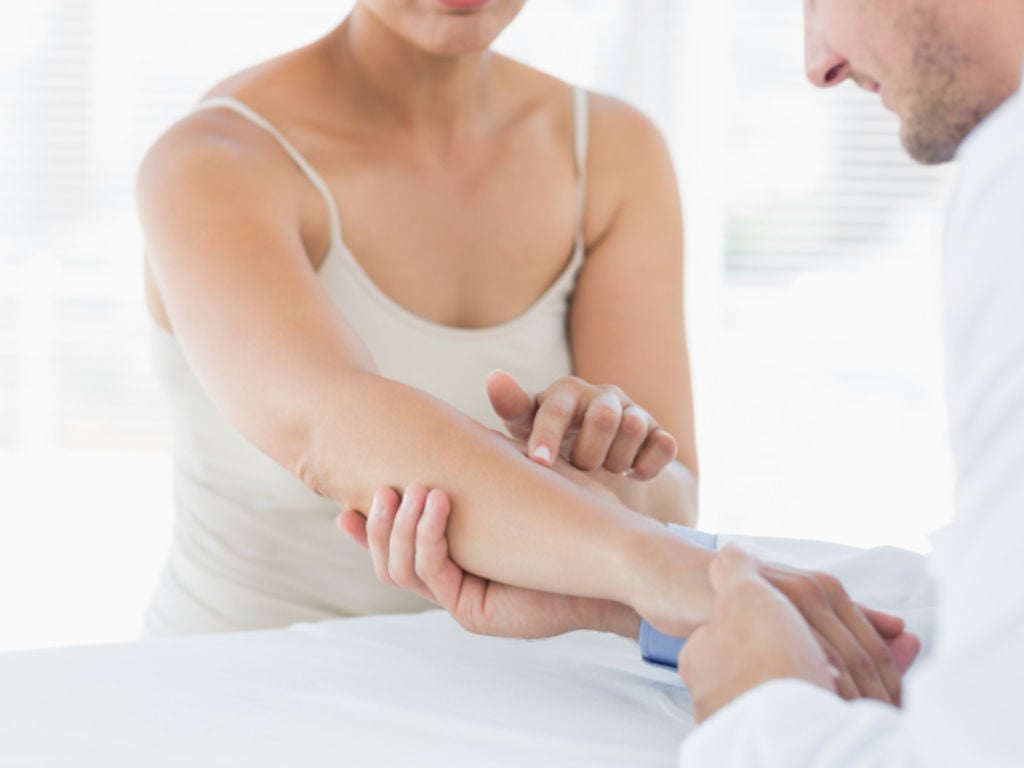
Для конечностей справедливы понятия: проксимальный, proximalis, — для точки менее удалённой от туловища, и дистальный, distalis, — для удалённой точки. Те же термины для внутренних органов означают удаленность от места начала данного органа (например: «дистальный отрезок тощей кишки»).
Применение в анатомии человека
Все описания в анатомии человека основаны на убеждении, что тело находится в позиции анатомической стойки, то есть человек стоит прямо, руки опущены, ладони обращены вперёд.
Области, расположенные ближе к голове, называются верхними; дальше — нижними. Верхний, superior, соответствует понятию краниальный, а нижний, inferior, — понятию каудальный. Передний, anterior, и задний, posterior, соответствуют понятиям вентральный и дорсальный. Причём, термины передний и задний по отношению к четвероногим животным некорректны, следует употреблять понятия вентральный и дорсальный.
Если рассматривается желудочно-кишечный тракт человека, то направление от рта к анусу называют каудальным.
Обозначение направлений
Образования, лежащие ближе к срединной плоскости — медиальные, medialis, а расположенные дальше — латеральные, lateralis. Образования, расположенные на срединной плоскости называют срединными, medianus. Например, щека располагается латеральнее крыла носа, а кончик носа — срединная структура. Если орган лежит между двумя соседними образованиями, его называют промежуточным, intermedius.
Образования, расположенные ближе к туловищу будут проксимальными по отношению к более удалённым, дистальным. Эти понятия справедливы также и при описании органов. Например, дистальный конец мочеточника проникает в мочевой пузырь.
Центральный — находящийся в центре тела или анатомической области;
периферический — внешний, удалённый от центра.
При описании положения органов, залегающих на различной глубине, используют термины: глубокий, profundus, и поверхностный, superficialis.
Понятия наружный, externus, и внутренний, internus, используют при описании положения структур по отношению к различным полостям тела.
Термином висцеральный, visceralis (viscerus — внутренность) обозначают принадлежность и близкое расположение с каким-либо органом. А париетальный, parietalis (paries — стенка), — значит имеющий отношение к какой-либо стенке. Например, висцеральная плевра покрывает лёгкие, в то время как париетальная плевра покрывает внутреннюю поверхность грудной стенки.
Обозначение направлений на конечностях
Поверхность верхней конечности относительно ладони обозначают термином palmaris — ладонный, а нижней конечности относительно подошвы — plantaris — подошвенный.
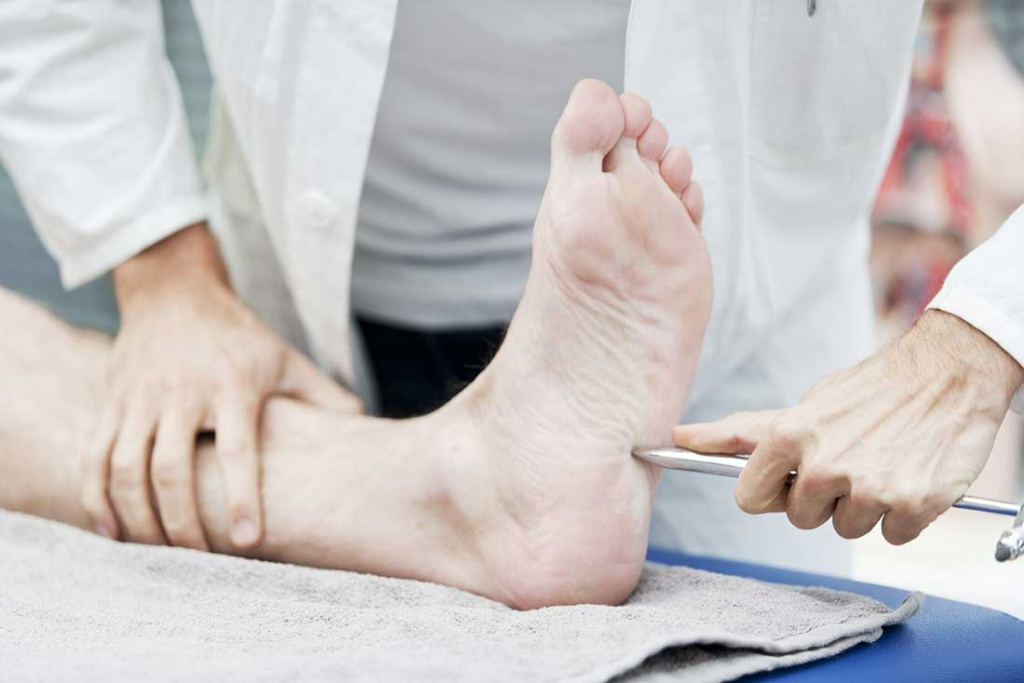
Край предплечья со стороны лучевой кости называют лучевым, radialis, а со стороны локтевой кости — локтевым, ulnaris. На голени край, где располагается большеберцовая кость, называется большеберцовым, tibialis, а противоположный край, где лежит малоберцовая кость — малоберцовым, fibularis.
Проксимальный и дистальный
Проксимальный (от лат. proximus — ближайший) термин, указывающий на расположение органа или его части ближе к центру тела или к срединной (медианной) его плоскости; противоположен термину дистальный, например в руке человека плечо — проксимальный отдел, а кисть — дистальный.
Плоскости
В анатомии животных и человека принято понятие об основных проекционных плоскостях.
Применение в анатомии человека
Отношение тела к главным плоскостям проекции важно в таких системах медицинской визуализации, как компьютерная и магнитно-резонансная томография, позитронно-эмиссионная томография. В таких случаях тело человека, находящегося в анатомической стойке, условно помещается в трёхмерную прямоугольную систему координат. При этом плоскость YX оказывается расположенной горизонтально, ось X располагается в переднезаднем направлении, ось Y идёт слева на право или справа на лево, а ось Z направляется вверх и вниз, то есть вдоль тела человека.
Движения
Термином сгибание, flexio, обозначают движение одного из костных рычагов вокруг фронтальной оси, при котором угол между сочленяющимися костями уменьшается. Например, когда человек садится, при сгибании в коленном суставе уменьшается угол между бедром и голенью. Движение в противоположном направлении, то есть, когда происходит выпрямление конечности или туловища, а угол между костными рычагами увеличивается, называется разгибанием, extensio.
Исключением является голеностопный (надтаранный) сустав, в котором разгибание сопровождается движением пальцев вверх, а при сгибании, например, когда человек встаёт на цыпочки, пальцы движутся книзу. Поэтому сгибание стопы называют также подошвенным сгибанием, а разгибание стопы обозначают термином тыльное сгибание.
Движениями вокруг сагиттальной оси являются приведение, adductio, и отведение, abductio. Приведение — движение кости по направлению к срединной плоскости тела или (для пальцев) к оси конечности, отведение характеризует движение в противоположном направлении. Например, при отведении плеча рука поднимается в сторону, а приведение пальцев ведёт к их смыканию.
Под вращением, rotatio, понимают движение части тела или кости вокруг своей продольной оси. Например, поворот головы происходит благодаря вращению шейного отдела позвоночника. Вращение конечностей обозначают также терминами пронация, pronatio, или вращение кнутри, и супинация, supinatio, или вращение кнаружи. При пронации ладонь свободно висящей верхней конечности поворачивается кзади, а при супинации — кпереди. Пронация и супинация кисти осуществляются благодаря проксимальному и дистальному лучелоктевым суставам. Нижняя конечность вращается вокруг своей оси преимущественно за счёт тазобедренного сустава; пронация ориентирует носок стопы внутрь, а супинация — кнаружи. Если при движении вокруг всех трёх осей конец конечности описывает окружность, такое движение называют круговым, circumductio.
Антероградным называют движение по ходу естественного тока жидкостей и кишечного содержимого, движение же против естественного тока называют ретроградным. Так, движение пищи изо рта в желудок антероградное, а при рвоте — ретроградное.
Мнемоническое правило запоминания терминов супинация и пронация
Для запоминания направления движения кисти руки при супинации и пронации обычно используют аналогию с фразой «Суп несу, суп пролил».
Полинейропатия
Полинейропатия – это нарушение, связанное с множественным поражением периферических нервов. Оно может развиваться на фоне интоксикаций или соматических заболеваний и проявляется расстройствами чувствительных и двигательных функций, а также формированием трофических язв. Только своевременное полноценное лечение помогает обратить процесс вспять и восстановить нормальную работу нервных волокон.
Информация о полинейропатии
Слово «полинейропатия» переводится с греческого языка как «поражение многих нервов». Этот термин очень точно описывает суть патологии. Все структуры организма опутаны сетью тонких нервных волокон, которые делятся на три группы:
Поражение тех или иных волокон неизбежно влечет за собой нарушение их функций. Наиболее распространена смешанная полинейропатия нижних конечностей, при которой проявляются симптомы дисфункции чувствительных и двигательных нервов.
Причины
Поражение периферических нервов может возникнуть на фоне следующих состояний:
Кроме того, выделяют наследственные формы заболевания, передающиеся от родственников, а также идиопатическую полинейропатию, причину которой не удается установить.
Полинейропатия делится на несколько видов в зависимости от типа пораженных волокон:
Значительные различия в симптоматике заметны лишь на начальных стадиях развития болезни. В дальнейшем в патологический процесс вовлекаются все нервные волокна, и проявления приобретают смешанный характер.
Существуют и другие виды классификации заболевания:
Симптомы
Симптомы полинейропатии зависят от ее причины и особенностей поражения волокон. К наиболее распространенным признакам патологии относят:
Алкогольная полинейропатия
Эта форма заболевания поражает чаще всего нижние конечности. Она развивается при длительном бесконтрольном употреблении спиртных напитках и проявляет себя, в первую очередь, жжением и ощущением покалывания в ногах. При дальнейшем развитии патологии пациент начинает ощущать онемение и судороги в мышцах, которые развиваются за счет сопутствующей нехватки витаминов группы В.
Диабетическая полинейропатия
Повышенный уровень сахара становится причиной поражения нервов стоп (дистальный вариант) и верхней части ног (проксимальный вариант). В первом случае человек ощущает характерный комплекс симптомов:
Сочетание полинейропатии с поражением мелких сосудов ведет к появлению трофических язв в нижней части голени. Проксимальный вариант поражения характеризуется резкими болями в ягодице и верхней части бедра, а также постепенной атрофией мышц в этой области.
Диагностика
Диагностика полинейропатии требует всестороннего обследования, которое включает:
Список обследований может быть скорректирован в зависимости от формы полинейропатии и сопутствующей патологии.
Лечение полинейропатии конечностей
Лечение направлено на устранение основной причины поражения нервных волокон, восстановление их нормальной работы, а также устранение неприятной для пациента симптоматики.
В зависимости от причины заболевания может назначаться:
Для восстановления нервных волокон используются:
Симптоматическая терапия включает:
Большое значение в лечении полинейропатии имеет немедикаментозная терапия. Она включает:
Для полноценного лечения требуется длительное комплексное воздействие на пораженную область. Только если пациент досконально выполняет все назначения врача, удается добиться успеха, но даже в этом случае полноценное восстановление функций нервных волокон не гарантировано.
Осложнения
Если вовремя не обратиться к врачу и не устранить причину, повлекшую поражение нервных волокон, нейропатия будет неуклонно прогрессировать. Осложнения заболевания включают:
Избежать осложнений можно, если своевременно обратиться к врачу за помощью, а также соблюдать меры профилактики.
Профилактика
Полинейропатия – это состояние, которое реально предупредить задолго до появления первых симптомов. Для этого необходимо:
Лечение в клинике «Энергия здоровья»
Неврологи клиники «Энергия здоровья» окажут помощь при любых формах полинейропатии. Специалисты проведут полноценную диагностику, чтобы точно выявить степень и локализацию поражения, а затем назначат лечение и реабилитацию в соответствии с индивидуальными особенностями организма. Мы используем комплексные методы, которые включают:
Преимущества нашей клиники
Полинейропатия – это опасное осложнение многих состояний и заболеваний. Не стоит надеяться, что симптомы ограничиваются простым покалыванием, со временем состояние будет ухудшаться. Не затягивайте с обращением к врачу, запишитесь на консультацию к неврологам клиники «Энергия здоровья».
Статьи
Вам поставили диагноз ПТФС- что это такое?
Формирование посттромбофлебитического синдрома связано с судьбой тромба, образовавшегося в просвете пораженной вены.
Наиболее частым исходом тромбозов глубоких вен является частичное или полное восстановление проходимости вены (реканализация) с утратой клапанного аппарата, реже полное закрытие её просвета (облитерация). Процесс рассасывания тромба с замещением его соединительной тканью (организация) начинается со 2-3-й недели от начала заболевания и заканчивается частичной или полной реканализацией вены в сроки от нескольких месяцев до 3-5 лет. В результате воспалительно-дистрофических изменений вена превращается в неподатливую склерозированную трубку с разрушенными клапанами.
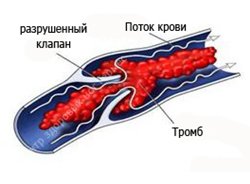
Клиническая картина ПТФБ складывается из явлений хронической венозной недостаточности разной степени выраженности и расширения подкожных вен (усиленный сосудистый рисунок или варикоз), которые берут на себя большую часть функции по обеспечению оттока крови от нижних конечностей. Лишь у 12% пациентов появляется заметная симптоматика в первый год болезни. Эта цифра возрастает на протяжении нескольких лет и к 6 годам достигает 40-48%, а у 10% этих больных выявляется трофическая язва.
Выраженный отек конечности является одним из первых и главных симптомов ПТФБ. Возникая в период острого венозного тромбоза он, по мере реканализации просвета вены и формирования коллатеральных путей, оттока постепенно регрессирует, однако полностью обычно не исчезает. Для ПТФБ характерно развития отека как в дистальных отделах конечности (голень), так и в проксимальных (бедро, при илеофеморальной локализации тромбоза), чего никогда не наблюдается при отеках другой этиологии.
Вторым по значимости симптомом ПТФБ является чувство тяжести и боль в пораженной конечности, усиливающаяся при длительном пребывании в неподвижном ортостазе (стоя или сидя без движений в голеностопном суставе). Боль тянущая, тупая, распирающая, лишь изредка бывает интенсивной, успокаивается в положении лежа с приподнятой ногой. Нередко беспокоят судороги икроножных мышц во время длительного стояния и в ночное время. Иногда самостоятельные боли в конечности отсутствуют, но появляются при пальпации икроножных мышц, надавливании на внутренний край подошвы или сдавливании тканей между берцовыми костями.
В 65-70% случаев развивается вторичное варикозное расширение подкожных вен (варикозный синдром). Для большинства пациентов типичным является рассыпной тип расширения боковых ветвей основных венозных стволов на голени и стопе. Сравнительно редко наблюдается расширение стволов БПВ или МПВ.
В зависимости от преобладания тех или иных симптомов различают четыре клинические формы посттромбофлебитического синдрома:
Диагностика.
Помимо клинической картины, золотым стандартом диагностики тромбоза глубоких вен и следующих за ним посттромботических изменений является ультразвуковое ангиосканирование с цветным картированием кровотока (УЗАС, триплексное ангиосканирование), которое позволяет оценить не только структурные изменения вены (проходимость, наличие тромботических масс), но и её функциональное состояние (скорость кровотока, наличие патологических токов крови, состоятельность клапанов).
УЗАС при ПТФБ преследует несколько целей:
Лечение.
Лечение посттромбофлебитического синдрома преимущественно консервативное и включает традиционные мероприятия: эластическую компрессию, коррекцию образа жизни, лечебную физкультуру и гимнастику, физиотерапевтические мероприятия, фармакотреапию, направленную как на купирование явлений хронической венозной недостаточности, так и на предотвращение рецидива тромбоза, местное лечение трофических расстройств.
Предотвращение повторного тромбоза глубоких вен.
Всем пациентам перенесшим тромбоз глубоких вен показано проведение антикоагулянтной терапии прямыми (гепарин, фраксипарин, фондапаринукс) или непрямыми (варфарин) антикоагулянтами. Срок терапии определяется индивидуально на основании причин развития ТГВ и сохранения факторов риска. При спровоцированном тромбозе глубоких вен (травма, операция, острое заболевание, длительная иммобилизация) срок антикоагулятной терапии составляет от 3-х (при локализации процесса в венах голени) до 6 (вены бедра) месяцев. При идиопатическом тромбозе (причину которого установить не удалось) срок приема антикоагулянтов должен составлять не менее 6 месяцев. При рецидивирующем тромбозе, наличии подтвержденной тромбофилии (заболевания крови со склонностью к тромбозу), онкологического заболевания, имплантации постоянного кава-фильтра антикоагулянты необходимо принимать неопределенно долго (пожизненно).
| Основной предраспологающий фактор и характер ТГВ нижней конечностей | Длительность терапии |
| Обратимый фактор риска (травма, операция, острое нехирургическое заболевание) | 3 месяца (голень) 6 месяцев (проксимальный тромбоз) |
| Впервые возникший (идиопатический) | От 6 месяцев до неопределенно долгого лечения у больных с проксимальным ТГВ и низким риском кровотечений |
| Рецидивирующий | Неопределенно долго (пожизненно) |
| Некоторые тромбофилии (антифосфолипидный синдром, дефицит протеинов С или S, гомозиготность по фактору V Лейден, гомозиготы по варианту протромбина G20210A) | Неопределенно долго (пожизненно) |
| Имплантация кава-фильтра | Неопределенно долго (пожизненно) |
| Онкология | Как минимум до излечения рака |
Эластическая компрессия
Компрессионная терапия применяется на протяжении всего периода лечения хронической венозной недостаточности и трофической язвы голени. Эффективность компрессионной терапии подтверждена многолетними клиническими наблюдениями. Длительное использование хорошо подобранных для пациента эластичных чулок или бинтов позволяет добиться улучшения в 90% и заживления язвы голени в 90-93% случаев. В зависимости от степени выраженности трофических нарушений показано применение эластического бандажа из бинтов средней и короткой растяжимости или специального индивидуально подобранного компрессионного трикотажа 2-3 класса компрессии.
Фармакотерапия
Медикаментозная терапия ПТФБ направлена на борьбу с явлениями хронической венозной недостаточности. Для этого применяют разнообразные препараты улучшающие микроциркуляцию, реологию крови, увеличивающие венозный тонус, защищающие стенку сосуда от повреждения, препятствующие выходу активированных лейкоцитов в окружающие ткани, улучшающие лимфодренажную функцию. Наиболее часто используются поливалентные флеботоники, из которых наибольшую доказанную эффективность в борьбе с отеком, тяжестью в ногах, судорогами икроножных мышц, трофическими расстройствами проявляет микронизированная очищенная фракция диосмина (детралекс). Также применяются противовоспалительные препараты в виде топических форм (мази и гели), дезаггреганты, курсы инфузионно-реологической терапии.
Медикаментозное лечение необходимо проводить периодическими курсами длительностью до 2-2,5 мес. Лечение должно быть строго индивидуализировано в соответствии с клиническими проявлениями болезни.
Хирургическое вмешательство
Хирургическое лечение посттромбофлебитического синдрома обычно применяют после завершения процесса реканализации глубоких вен, когда восстанавливается кровоток в глубоких, коммуникантных и поверхностных венах. При частичной или полной реканализации глубоких вен, сопровождающейся расширением подкожных вен, операцией выбора является сафенэктомия в сочетании с перевязкой несостоятельных перфорантов.
Операция позволяет ликвидировать стаз крови в варикозно-расширенных подкожных венах, устранить ретроградный кровоток по коммуникантным венам, уменьшить венозную гипертензию в области пораженной голени, ускорить кровоток по глубоким венах и уменьшить риск развития повторного тромбоза и, следовательно, улучшить кровообращение в микроциркуляторном сосудистом русле.
В случае же недостаточной реканализации глубоких вен операция на подкожной венозной системе может оказаться пагубной и ухудшить состояние пациента в связи с устранением коллатерального пути оттока крови. Поэтому показания к оперативному вмешательству на подкожных венах при ПТФБ должны определяться очень строго и индивидуально.
Дистальные отделы конечностей что это такое
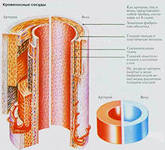
Стенка венозного сосуда состоит из 3-х полноценных слоев и двух прослоек: адвентиция (наружный слой) сменяется эластичной мембраной, под ней расположена медиа (средний слой) и внутренняя мембрана, а последний внутренний слой венозной стенки образовывает интима. Адвентиция представляет собой каркас, состоящий из плотных волокон коллагена и небольшого числа продольных мышечных клеток, правда, с возрастом численность их постепенно увеличивается, особенно это проявляется на ногах.
Относительно крупные вены дополнительно окружены фасцией, выполняющей опорную функцию.
Венозная стенка состоит из двух структурных групп:
Теперь поговорим о поверхностных венах, расположенных в подкожной клетчатке. Они противостоят давлению, как гидродинамическому, так и гидростатическому, благодаря эластическому сопротивлению стенок. Поэтому они покрыты слоем гладкомышечных клеток, которые более развиты, нежели эти же клетки глубоких вен. Толщина стенок поверхностных сосудов выше у тех вен, чей мышечный слой ниже.
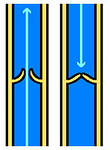
2. Венозная клапанная система. Еще одна особенность вен – наличие клапанов, обеспечивающих определенное направление тока крови (центростремительный, стремящийся к сердцу). Месторасположение и общее количество клапанов обуславливается функциональным значением вены – обеспечить нормальное продвижение кровеносного потока к сердцу, поэтому больше всего клапанов находится в нижнем отделе венозного русла, чуть ниже центрального устья притока. В каждой магистрали поверхностных вен среднее расстояние между парами клапанов не превышает 80-10 см. 2-3 клапанами обеспечены и вены-«переходники», с помощью которых обеспечивается перетекание крови из поверхностных сосудов в вены-«глубинки».
Обычно, клапаны венозных сосудов двустворчатые и размещение в определенной части сосуда отображает их функциональную нагрузку. Створки клапанов формирует соединительная ткань, а
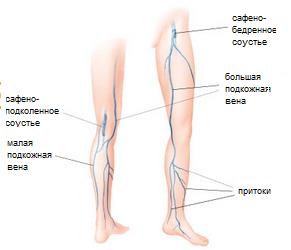
3. Анатомия венозной системы нижних конечностей. Вены, расположенные в ногах человека также разделяются на подкожные, глубокие и коммуникативные (или перфоранты-соединяющие между собой глубокую и поверхностную систему).
I) Поверхностные вены
Данная группа сосудов расположена сразу под кожей и состоит из следующих вен нижних конечностей:
Эти венозные сосуды при развитии варикоза подвергаются наиболее сильной трансформации, поскольку не обладают защитными механизмами против патологического повышения давления в виде опорного каркаса в тканях, которые их окружают.
Большая подкожная вена (v. saphena magna), продолжающий краевую медиальную вену (v. marginalis medialis), по краю внутренней лодыжки плавно переходит на голень и поднимается вдоль среднего края берцовой кости. Здесь вена огибает мыщелок и позади коленного сустава передислоцируется на бедерную внутреннюю поверхность. По голени вена проходит очень близко от n. Saphenus, благодаря чему обеспечивается иннервация кожного покрова поверхности стопы и голени.
Малая подкожная вена (v. saphena parva). Теперь рассмотрим, как располагается в нашем теле малая поверхностная вена (v. saphena parva). Данный кровеносный сосуд продолжает краевую наружную вену стопы (v. marginalis lateralis) и проходит вверх позади лодыжки. Вначале вена протекает снаружи ахиллова (либо пяточного) сухожилия, а затем по его задней поверхности приближается к средней линии голени. Иногда в этом месте вена разветвляется, но чаще, продолжает быть одноствольной. На пути следования малой поверхностной вене постоянно сопутствует n.cutaneus surae medialis, который иннервирует кожу на заднемедиальной стороне голени. Где-то между средней третей частью и верхней третей частью голени, вена углубляется, проникая в толщу мышц и протекая между листками глубокой фасции.
Под подколенной ямкой этот кровеносный сосуд прободает фасцию и вливается в вену (25% случаев), а иногда она впадает в притоки глубокой бедренной вены или в нее саму (в ряде случаев она втекает в одно из ответвлений поверхностной большой вены). Вверху голени эта вена взаимодействует с большой подкожной веной, образуя множественные анастомозы. Существует еще и бедренно-подколенный венозный сосуд или вена Джиакомини (v. Femoropoplitea), крупнейший постоянный приток большой поверхностной вены. Он эпифасциально располагается у самого устья VSР и соединяет ее с большой поверхностной бедренной веной. В этом месте рефлюкс, направленный со стороны большого поверхностного венозного сосуда, становится причиной ее варикозного расширения. Если отток крови проходит в обратном порядке (допустим, в связи с недостаточностью клапанной системы малой подкожной вены), она варикозно трансформируется и вовлекает в этот процесс большую поверхностную вену.
II) Глубокая венозная система Глубинные (или глубокие) венозные стволы проходят в мышечных массивах ног, являясь носителями основной части кровотока. К ним относятся:
4. Система перфорантных (коммуникационных) вен Итак, пришла очередь рассмотреть детальнее систему перфорантных вен – тонкостенных сосудов, служащих своеобразными «мостиками» через которые кровь из поверхностных вен целенаправленными потоками попадает в вены-«глубинки». Диаметр коммуникативных вен очень варьируется, есть сосудики с сечением в доли миллиметра, есть венки, доходящие до 1,5-2 мм и достигающие 15 см в длину. Чаще всего они расположены по косой, а их система клапанов ориентирована так, чтобы кровь текла только в одном направлении. Есть также нейтральные (бесклапанные) перфоранты, которые находятся, как правило, на стопе. Данные вены могут быть прямыми и непрямыми. Прямых перфорантов гораздо меньше и они покрупнее, чем непрямые.
Прямые венки непосредственно соединяют «глубинку» и подкожную вену, как, например, вены Кокета, и находятся они в дистальных отделах ноги. Непрямые «переходники» вначале соединяют поверхностный сосуд с мышечной веной, а уже та тем или иным способом связана с глубинной веной. Таких венок на нижних конечностях много, порядка 100, все они очень мелкие и находятся в мышечных массивах. Вообще, «переходные» вены, прямые и непрямые, сообщаются обычно не с основным руслом поверхностной вены, а с небольшим ее притоком. Так, уже упомянутая вена Коккета, которая находится в нижней трети голени и при появлении варикоза или посттромбофлебита поражается наиболее часто, соединяет с «глубинками» заднее ответвление большой подкожной вены (т.н. вена Леонардо) Для человека наиболее значимы такие прямые перфоранты, как: