Дистальный край опухоли что это
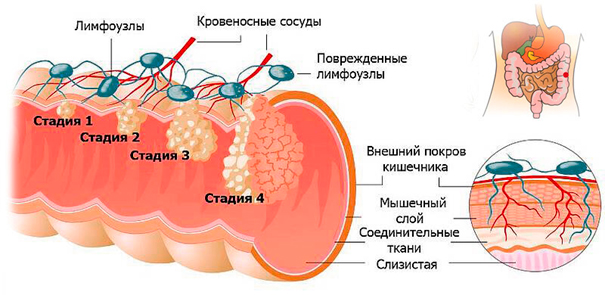
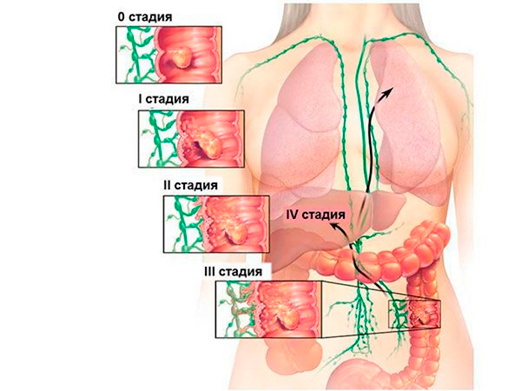
Стадии рака ободочной кишки
Ободочная кишка, состоящая из четырех отделов: восходящей, поперечной, нисходящей и сигмовидной кишки, занимает около 4/5 от длины толстой кишки. В любом из этих отделов может развиваться злокачественная опухоль.
Рак ободочной кишки обычно диагностируется в возрасте 50-75 лет, одинаково часто возникает как у мужчин, так и женщин. В половине случаев опухоль развивается в сигмовидной ободочной кишке, около 10-12% от всех злокачественных опухолей ободочной кишки приходится на восходящую часть, в 2% случаев злокачественное образование поражает сразу несколько отделов.
Задать вопросы и записаться на консультацию можно
по телефону: 222-10-87
или заполните форму ниже
Спасибо, ваш вопрос успешно отправлен, скоро мы с вами свяжемся!
Классификация
В зависимости от размеров первичной опухоли, степени ее прорастания, распространения на другие структуры организма, различают несколько стадий рака ободочной кишки. Установленная при первичном обследовании, стадия в дальнейшем не изменяется, даже если опухоль уменьшается или увеличивается. В течении рака ободочной кишки различают 4 стадии.
| Стадия | Характеристика опухоли |
|---|---|
| I | опухоль размером не более 1,5 см, локализована в пределах слизистого слоя |
| II | II A — размер опухоли превышает 1,5 см, раковые клетки распространяются на субсерозный слой; II B — клетки опухоли проникают в соседние структуры; III C — опухоль не более 1,5 см, но раковые клетки поражают близлежащие лимфоузлы; |
| III | III А — опухоль распространяется более, чем на половину окружности кишки, выходит за пределы кишечной стенки; II В — опухоль может быть любого размера, имеются множественные метастазы; |
| IV | процесс распространяется на отдаленные органы, независимо от размера первичной опухоли и степени прорастания кишечной стенки. |
Стадирование необходимо для выбора тактики лечения и составления прогноза. Для определения стадии проводится обследование, куда входят различные методы диагностики, позволяющие оценить локализацию патологического очага и степень распространения злокачественных клеток по организму. В нашей клинике пациентам доступны все современные и эффективные методы обследования: колоноскопия, томография, ультрасонография, различные исследования крови, в том числе на онкомаркеры и др.
Основные симптомы
На начальном этапе рака ободочной кишки какие-либо симптомы отсутствуют. Однако с ростом опухоли появляются различные признаки. На что стоит обратить внимание, чтобы распознать заболевание своевременно?
Стоит учитывать, что не бывает одинаковых пациентов с идентичными симптомами, появление признаков при раке ободочной кишки зависит от локализации опухоли. Например, болевой синдром чаще появляется при расположении опухоли в правых отделах кишечника. Отрыжка, дискомфорт в животе чаще беспокоит пациентов при опухоли поперечной ободочной кишки. Запоры, диарея, метеоризм, как правило, появляются в первую очередь при злокачественном образовании в левых отделах кишки. Сигмовидная кишка чаще дает о себе знать появлением слизи и крови в испражнениях. Поэтому при любом недомогании лучше обратиться к специалисту.
Однако существуют симптомы, которые появляются независимо от локализации опухоли. Необъяснимая слабость, потеря аппетита, резкое снижение веса, повышение температуры, которую сложно снижать — эти симптомы связаны с интоксикацией организма, что происходит при запущенной стадии рака любой локализации.
Осложнения
При отсутствии лечения существует риск развития осложнений. Опухоль, достигшая больших размеров, может перекрывать просвет кишки, становясь причиной кишечной непроходимости. В этом случае пациент нуждается в немедленной госпитализации. Помимо ухудшения состояния, существует риск некроза и развития перитонита, что представляет угрозу здоровью пациента.
Непрекращающееся кровотечение может стать причиной анемии, что также способно ухудшить состояние больного. При распространении метастазов в печень возможно нарушении оттока желчи и развитие желтухи. Одним из признаков тяжелой стадии рака также является скопление жидкости в брюшной полости — асцит. Подобные осложнения ухудшают прогноз при раке ободочной кишки.
Лечение
Основным методом лечения рака ободочной кишки является операция, цель которой — удаление опухоли. В ходе оперативного вмешательства вместе с опухолью удаляется часть приводящей и отводящей кишки, регионарные лимфатические узлы и окружающая клетчатка. Методика подбирается в зависимости от локализации опухоли. Существуют следующие виды оперативных вмешательств:
В том случае, если оперативное лечение противопоказано или не может быть проведено, проводится паллиативная операция, целью которой является устранение симптомов заболевания и облегчение состояния больного.
Как проводится операция
Операция выполняется в несколько этапов.
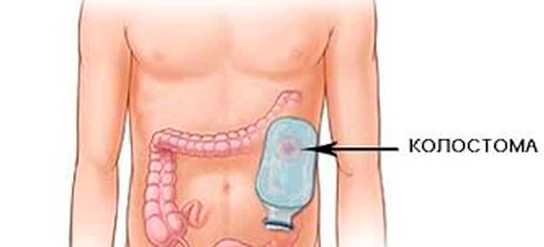
Постоянная колостома накладывается, если опухоль является неоперабельной. В таком случае проходимость кишки восстанавливается с использованием стента. Такая операция относится к паллиативным.
Мой подход к лечению пациентов с раком ободочной кишки
Я подбираю тактику лечения, учитывая результаты обследования, возраст пациента и наличие сопутствующих заболеваний. Если это возможно, я всегда отдаю предпочтение органосохраняющему и малоинвазивному лечению. При опухоли на ранней стадии может быть проведена резекция, при этом дистальный и проксимальный края резекции находятся на достаточном расстоянии от очага патологии, чтобы при микроскопическом исследовании отсутствовали опухолевые клетки; таким образом достигается радикальность операции.
Для диссекции на протяжении многих лет я использую технологию мезоколонэктомии по собственной оригинальной методике. Использование современных ультразвуковых ножниц и аппарата электротермического лигирования тканей «LigaSure» (США) позволяет провести быстро и бескровно мобилизацию кишки в правильном слое, без необходимости применения хирургических клипс и нитей.
При мобилизации правых отделов кишки для более безопасной диссекции тканей (вблизи печеночного изгиба, между фасцией Тольди и Герота) я использую оригинальный комбинированный латерально-медиальный доступ. Этот прием дает возможность безопасно выделить мочеточник и двенадцатиперстную кишку, после чего лигировать крупные сосуды, проходящие на этом участке кишки.
В большинстве случаев на этапе реконструкции я формирую анастомоз, что позволяет сохранить качество жизни пациента на прежнем уровне. При создании межкишечного соустья я использую сшивающие аппараты последнего поколения, их применение позволяет снизить количество таких осложнений после операции, как несостоятельность швов анастомоза или стриктура.
Удаление кишки, клетчатки, лимфоузлов проводится единым блоком. При этом удаляемые ткани предварительно помещаются в специальный пластиковый контейнер, что предупреждает попадание клеток опухоли на здоровые ткани, в противном случае высок риск рецидива. Весь биологический материал, удаленный в ходе операции, отправляется на гистологическое обследование — для верификации диагноза.
При проведении операции важным этапом является профилактика тромбоза и тромбоэмболии, для этого используется компрессионный трикотаж и управляемая интраоперационная прерывистая пневматическая компрессия SCD Response (Tyco Healthcare/Kendall).
Преимущества лапароскопии
В большинстве случаев я провожу операцию методом лапароскопии: все действия выполняются через несколько небольших проколов на передней брюшной стенке. Современное эндоскопическое оборудование, используемое в ходе операции, оснащено минивидеокамерой, что позволяет выполнять все действия точно и максимально бережно. Среди преимуществ лапароскопии также можно выделить:
Короткий период реабилитации позволяет пациентам в ближайшее время после операции приступить к химиотерапии, что важно для предотвращения рецидива. Кроме того, ранняя активизация пациента после лапароскопии рекомендована в целях предупреждения тромбоэмболии.
Прогноз
Продолжительность жизни больных после операции зависит от ряда факторов, основным из которых является своевременное начало лечения. Например, при опухоли 1-2 стадии выживаемость в течение первых пяти лет после лечения превышает 90%. Прогноз при раке ободочной кишки 3 стадии составляет около 30%. Ухудшает выживаемость наличие метастазирования в отдаленные органы, для пациентов с 4 стадией рака ободочной кишки прогноз неблагоприятный, показатель составляет не более 10%.
Впрочем, эти цифры весьма приблизительны. На эффективность лечения влияет тип опухоли, ее степень дифференцировки, а также наличие сопутствующих заболеваний. Кроме того, во многом излечение зависит от адекватности терапии. Существующие сегодня методы лечения, как хирургического, так и химиотерапевтического, позволяют добиться положительных результатов даже в тех случаях, которые еще недавно считались безнадежными. Но для этого обращаться за медицинской помощью следует в клинику, где есть современное оборудование и опытный персонал.
Лечением онкологических пациентов я занимаюсь на протяжении нескольких десятков лет. Я владею четырьмя узкими специализациями, одной из которых является колопроктология. Мною лично проведено более 300 хирургических вмешательств при заболеваниях ободочной кишки. Результаты обобщены в монографии «Малоинвазивная хирургия толстой кишки». Я также регулярно провожу семинары и мастер-классы, посвященные хирургическому лечению заболеваний кишечника, которые посещают специалисты клиник и центров, курсанты постдипломного образования.
Дистальный край опухоли что это
а) Показания для передней резекции прямой кишки:
— Плановые: патологические образования прямой кишки на 5 см выше кожно-анальной линии (с колоанальным швом на 4 см выше линии).
— Противопоказания: злокачественные опухоли, расположенные ниже 4 см или прорастающие в сфинктеры.
— Альтернативные операции: брюшно-промежностная резекция прямой кишки.
в) Специфические риски, информированное согласие пациента:
— Несостоятельность анастомоза (менее 5% случаев)
— Стриктура анастомоза (менее 10% случаев)
— Повреждение мочеточника (4% случаев)
— Повреждение мочевого пузыря (1% случаев)
— Импотенция (40-50% случаев)
— Дисфункция мочевого пузыря (20-100% случаев, особенно если симптомы уже присутствовали до операции)
— Расхождение раны (менее 10% случаев)
— Потребность в ампутации/наложении стомы
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине, модифицированное литотомическое положение по Ллойду-Дэвису.
е) Оперативный доступ при передней резекции прямой кишки. Срединная лапаротомия, продление разреза выше пупка к левому реберному краю, возможен лапароскопический доступ.
ж) Этапы операции:
— Объем резекции
— Доступ
— Экспозиция
— Мобилизация сигмовидной кишки I
— Мобилизация сигмовидной кишки II
— Идентификация сосудистой ножки
— Высокое пересечение сосудов
— Скелетизация ректосигмоидного отдела
— Предкрестцовая диссекция I
— Предкрестцовая диссекция II
— Предкрестцовая диссекция III
— Предкрестцовая диссекция IV
— Края диссекции
— Диссекция за мочевым пузырем
— Дистальный кисетный шов
— Дистальное пересечение прямой кишки
— Проксимальная скелетизация
— Проксимальное пересечение сигмовидной кишки
— Дилатация просвета кишки
— Аппаратный анастомоз I
— Аппаратный анастомоз II
— Аппаратный анастомоз III
— Межсфинктерная резекция
— Пересечение прямой кишки
— Диссекция культи прямой кишки
— Выворот культи прямой кишки I
— Выворот культи прямой кишки II
— Колоанальный аппаратный шов I
— Колоанальный аппаратный шов II
— Завершенная реконструкция
л) Этапы и техника передней резекции прямой кишки:
1. Объем резекции
2. Доступ
3. Экспозиция
4. Мобилизация сигмовидной кишки I
5. Мобилизация сигмовидной кишки II
6. Идентификация сосудистой ножки
7. Высокое пересечение сосудов
8. Скелетизация ректосигмоидного отдела
9. Предкрестцовая диссекция I
10. Предкрестцовая диссекция II
11. Предкрестцовая диссекция III
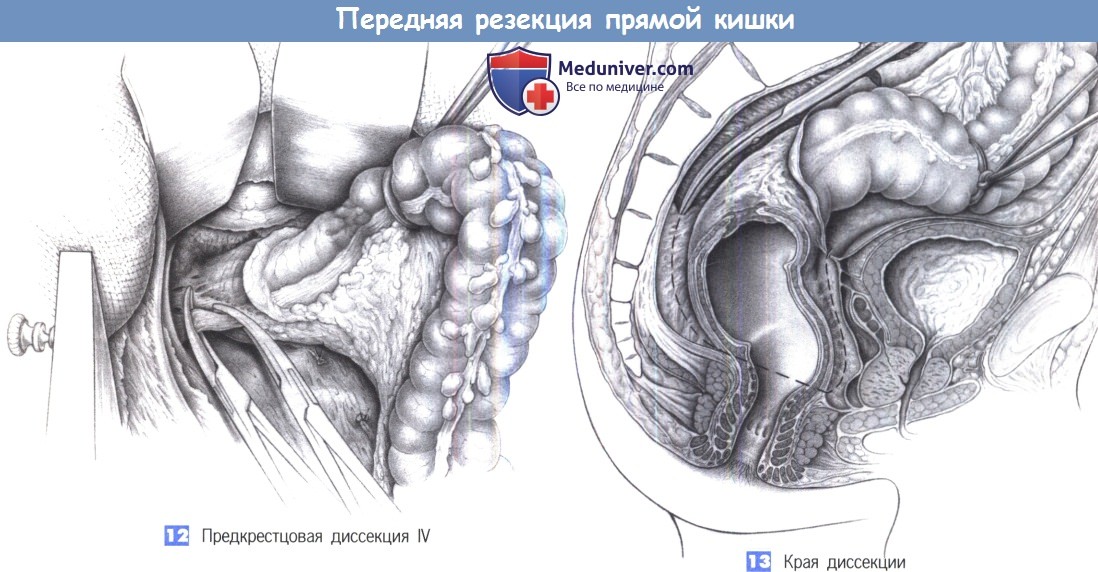
12. Предкрестцовая диссекция IV
13. Края диссекции
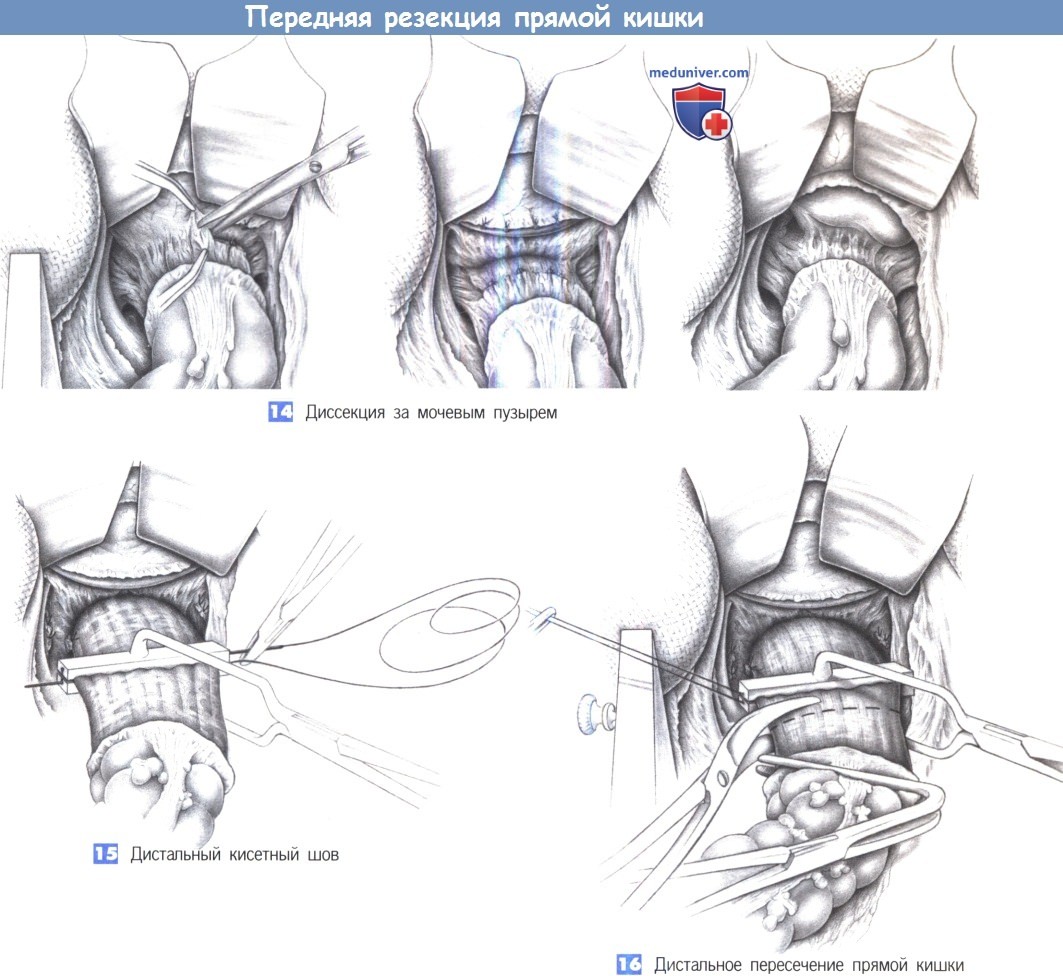
14. Диссекция за мочевым пузырем
15. Дистальный кисетный шов
16. Дистальное пересечение прямой кишки
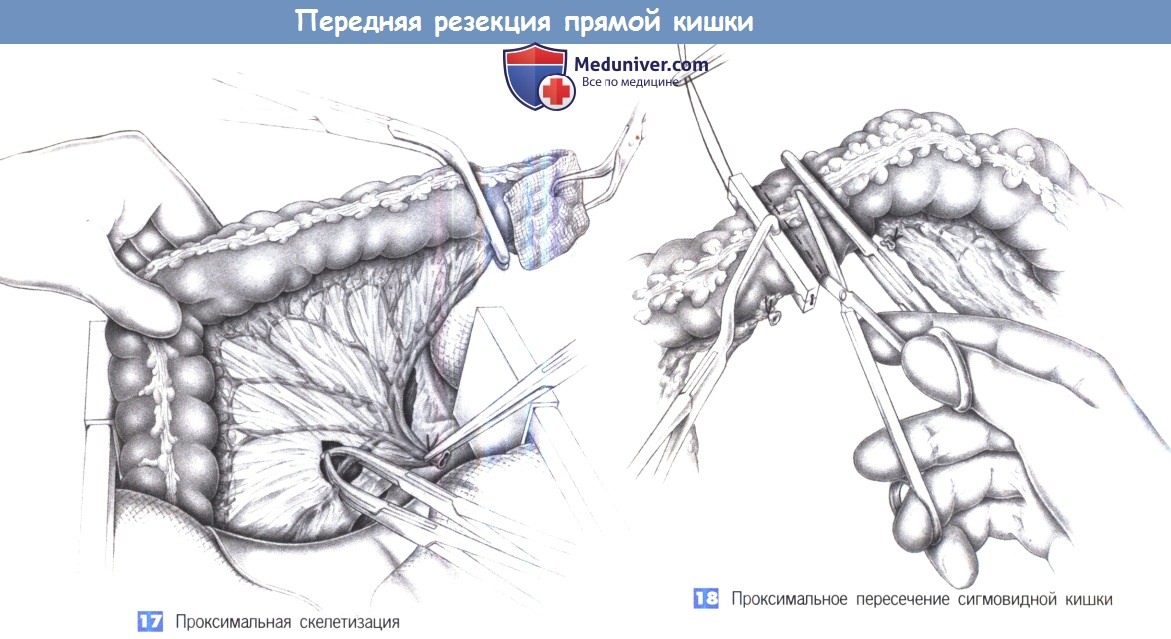
17. Проксимальная скелетизация
18. Проксимальное пересечение сигмовидной кишки
19. Дилатация просвета кишки
20. Аппаратный анастомоз I
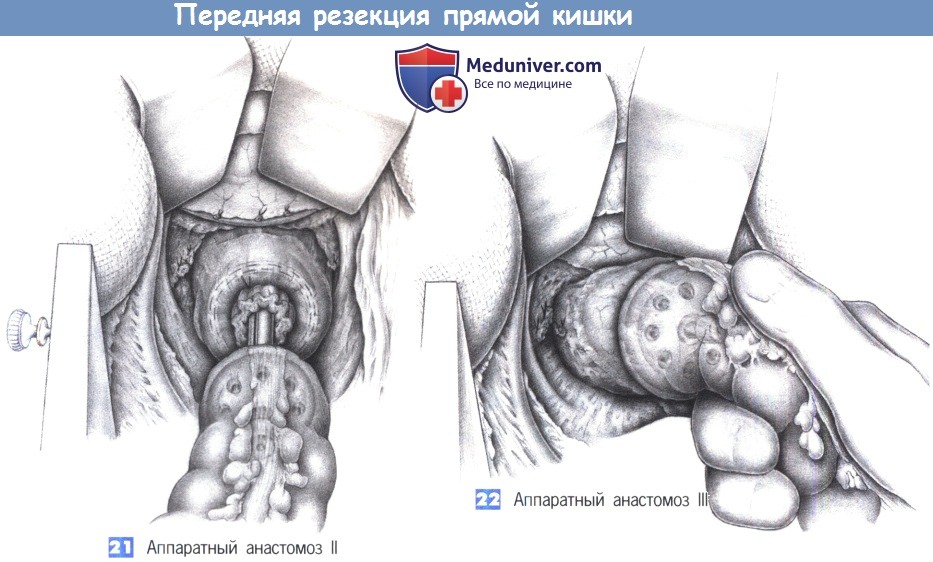
21. Аппаратный анастомоз II
22. Аппаратный анастомоз III
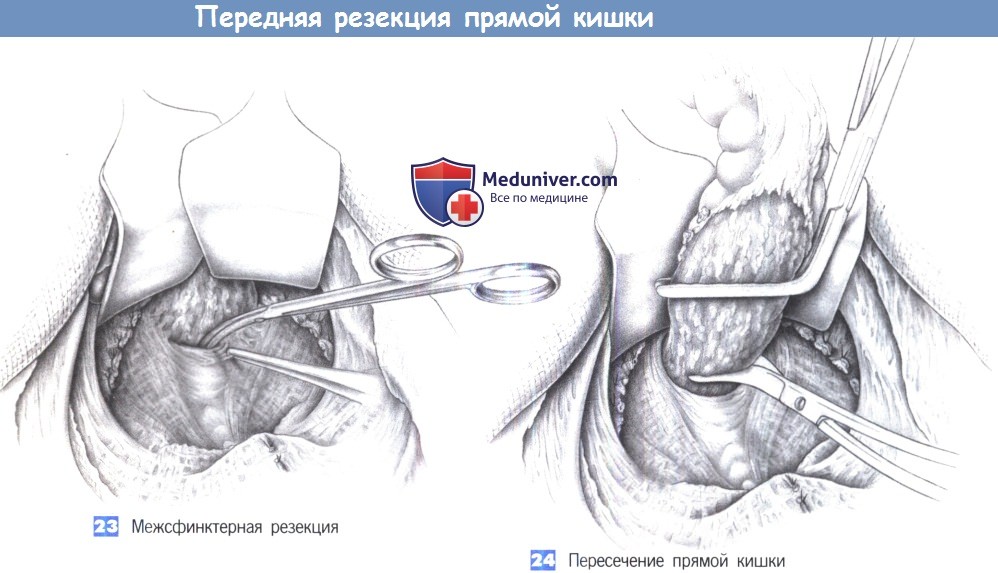
23. Межсфинктерная резекция
24. Пересечение прямой кишки
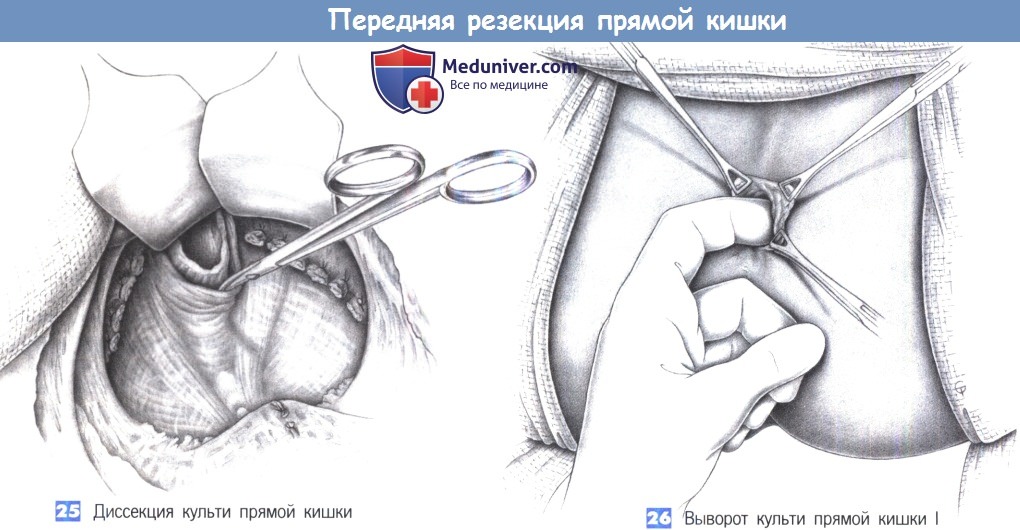
25. Диссекция культи прямой кишки
26. Выворот культи прямой кишки I
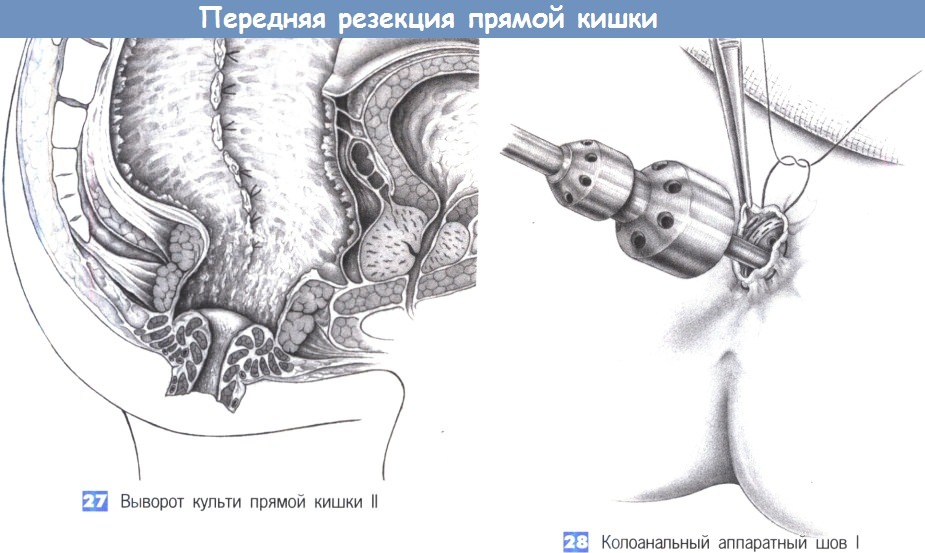
27. Выворот культи прямой кишки II
28. Колоанальный аппаратный шов I
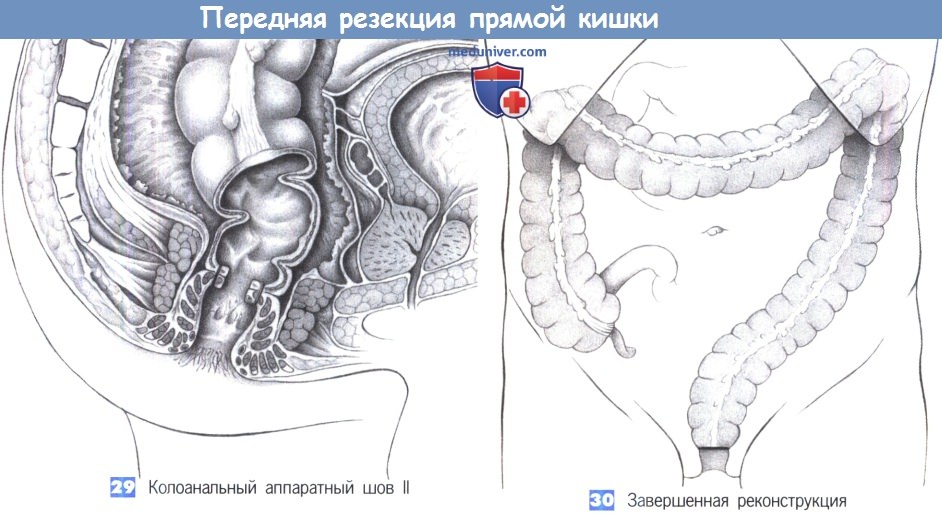
29. Колоанальный аппаратный шов II
30. Завершенная реконструкция
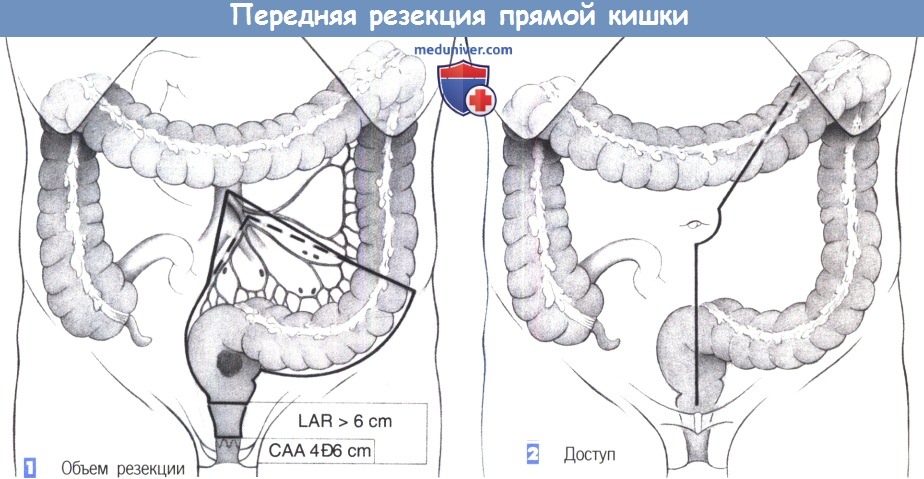
Дистальный край резекции определяется местом расположения опухоли. Образования, расположенные на б см и выше кожно-анальной линии, могут быть резецированы из брюшного доступа в ходе низкой передней резекции с сохранением функции удержания (LAR на рисунке). Более низкие опухоли, до 4 см от кожно-анальной линии, могут быть удалены с сохранением функции удержания и адекватными краями резекции только при низкой передней резекции в сочетании с колоанальный анастомозом (САА на рисунке).
При опухолях, которые врастают в сфинктеры, а также низкодифференцированных опухолях ниже 5-6 см от кожно-анальной линии резекция с сохранением функции удержания невыполнима.
2. Доступ. Доступ соответствует таковому для резекции сигмовидной кишки: нижняя срединная лапаротомия с продлением к левому реберному краю.
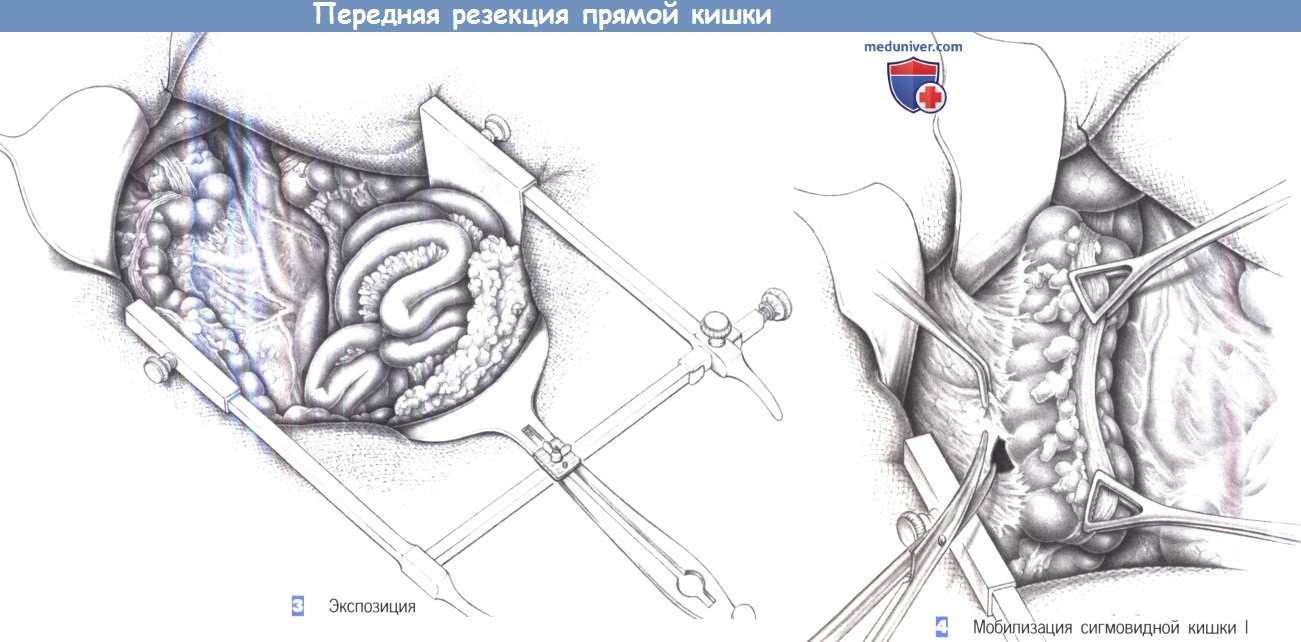
3. Экспозиция. После вскрытия брюшной полости края раны закрываются влажными брюшными полотенцами, которые при помощи шва снизу раны и зажима для операционного белья сверху раны фиксируют брюшную стенку к брюшине. Для обеспечения лучшей визуализации наиболее удобен ретрактор Голайера, так как он разводит края брюшной стенки с обеих сторон и дает возможность с помощью отдельного крючка сместить в краниальном направлении укрытые большим полотенцем тонкую кишку и сальник. Это обеспечивает широкую экспозицию нижней части корня брыжейки и малого таза для диссекции.
4. Мобилизация сигмовидной кишки I. Фактически диссекция начинается с разделения боковых прикреплений сигмовидной ободочной кишки. Ободочная кишка отводится в медиальном направлении, например, двумя зажимами Дюваля, и натянутая таким образом ткань рассекается вдоль складки брюшины. Сигмовидная кишка отделяется от боковых прикреплений по всей ее длине между нисходящей ободочной и прямой кишкой, и смещается к середине и кверху.
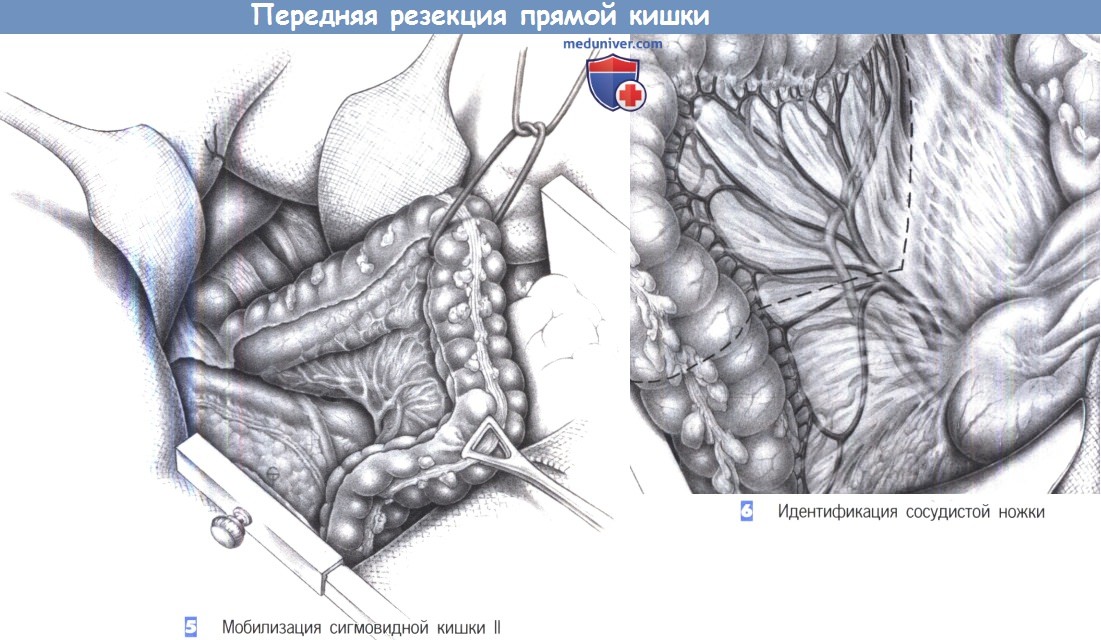
5. Мобилизация сигмовидной кишки II. Мобилизация сигмовидной кишки продолжается до подвздошных сосудов с обнажением мочеточника, пересекающего подвздошные и яичковые/яичниковые сосуды. Брюшина со всех сторон прямой кишки рассекается вниз до тазового дна. Отведение сигмовидной кишки кверху обнажает сосудистую ножку брыжейки. На этом этапе операции определяются границы резекции.
Принимается решение о выполнении высокого пересечения брыжеечной артерии непосредственно возле аорты или более низкой резекции с сохранением левой ободочной артерии. Крайний лимфатический узел у места отхождения верхней брыжеечной артерии в любом случае нужно удалить и послать на гистологическое исследование.
6. Идентификация сосудистой ножки. Выбор между резекцией с «высокой перевязкой» (радикальное пересечение нижней брыжеечной артерии возле аорты) и резекцией с «низкой перевязкой» (пересечение нижней брыжеечной артерии с сохранением левой ободочной артерии, как показано на рисунке пунктирной линией) зависит от наличия артериальной дуги Риолана. При наличии этого анастомоза высокая перевязка привела бы к расширению объема резекции с наложением анастомоза между поперечно-ободочной и прямой кишкой. Поэтому прежде, чем принять решение об уровне перевязки, необходимо оценить кровоснабжение нисходящей ободочной кишки.
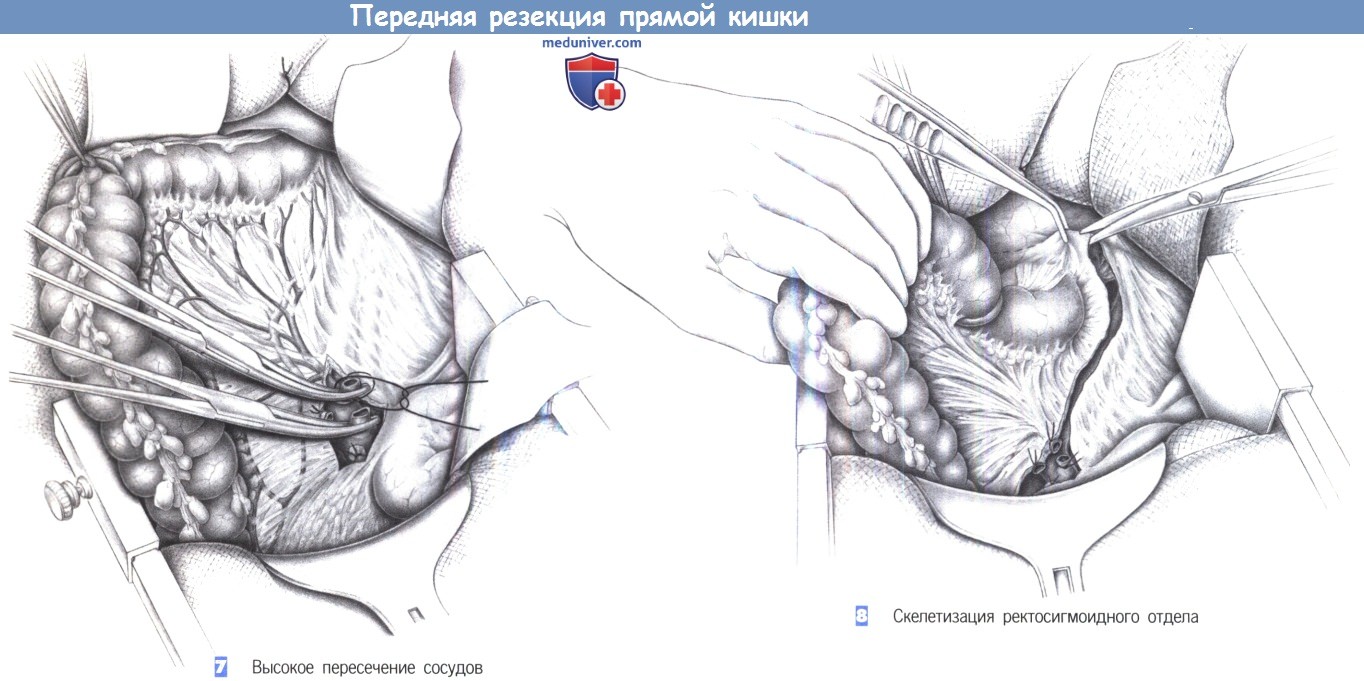
7. Высокое пересечение сосудов. Сигмовидная кишка перекрывается ниже края резекции резиновой петлей и смещается латерально. Проксимальная часть сигмовидной кишки и прямая кишка могут быть орошены цитотоксическим раствором (повидон-йодин). Радикальная резекция прямой кишки включает высокое пересечение питающих ее сосудов. Вначале нижняя брыжеечная вена пересекается между двумя зажимами Оверхольта тотчас у нижнего края поджелудочной железы и перевязывается с прошиванием. Затем пересекается нижняя брыжеечная артерия у аорты; проксимальная культя перевязывается с прошиванием.
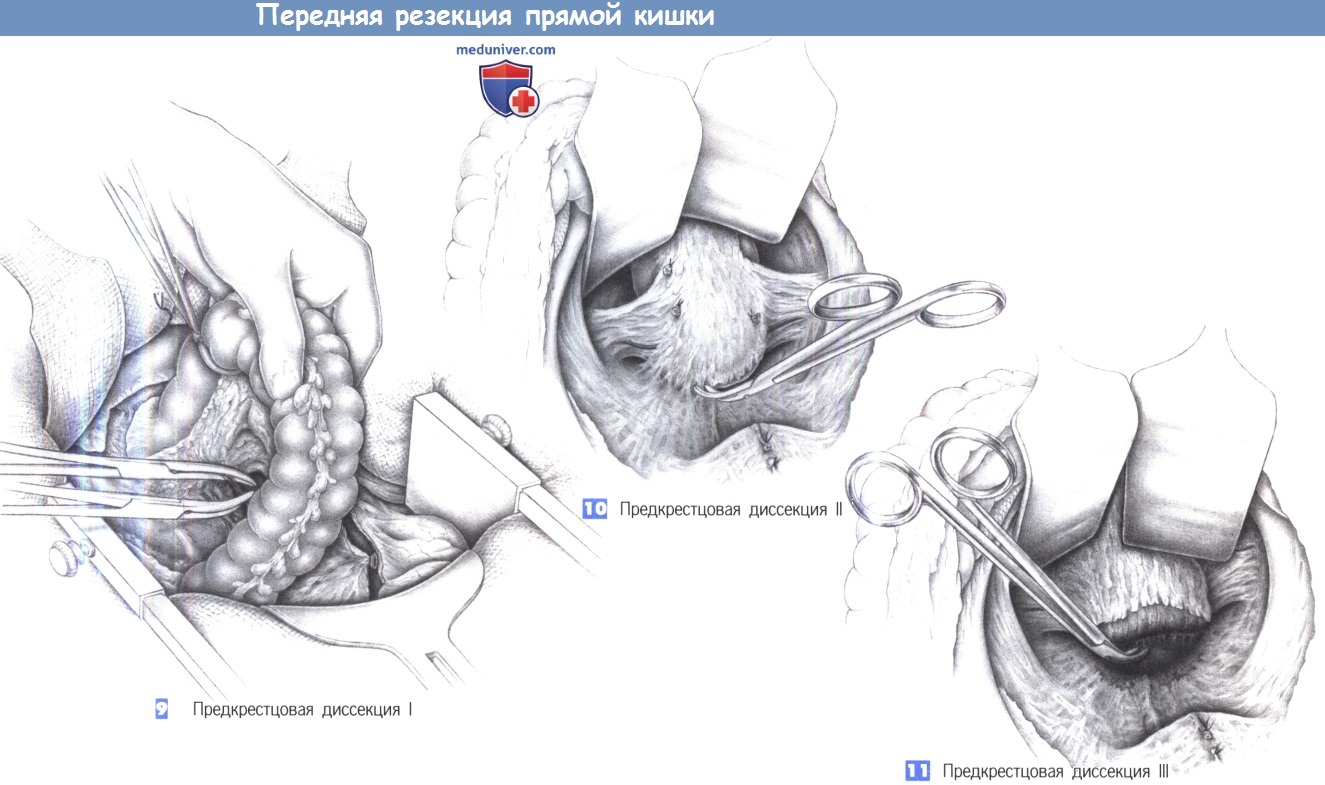
9. Предкрестцовая диссекция I. Средние крестцовые сосуды пересекаются между зажимами Оверхольта до открытия предкрестцового пространства. Кпереди от крестца создается доступ к бессосудистому позадипрямокишечному пространству, которое заполнено ретикулярной соединительной тканью.
10. Предкрестцовая диссекция II. Прямая кишка оттягивается краниально. На этом этапе операции важно поддерживать управляемую тягу на крючке, удерживаемом ассистентом, стоящим между ног пациента.
Это дает доступ к малому тазу путем оттеснения мочевого пузыря кпереди и каудально. Теперь может быть выполнено полное иссечение мезоректум режущей диатермией. В это время у входа в малый таз обнаруживаются и тщательно предохраняются два подчревных нервных ствола.
11. Предкрестцовая диссекция III. Ретракция крючками в передненижнем направлении с постепенным включением прямой кишки позволяет успешно обнажить полость таза. Предкрестцовая диссекция выполняется режущей диатермией или ножницами по бессосудистому слою. «Действия рукой, как при аутопсии» (то есть, работа выпрямленной кистью руки хирурга в полости таза с «хлюпающим звуком») является устаревшим. Режущая диатермия, ножницы и зажим являются вполне достаточными инструментами. Фасция Вальдейера с венозным сплетением позади нее расположена кзади и должна быть защищена.
13. Края диссекции. Слой для диссекции лучше всего виден в сагиттальной плоскости. Диссекция ведется непосредственно перед крестцом с сохранением предкрестцовой фасции Вальдейера от повреждения. Далее она продолжается вниз к мышечному дну таза, в область мышц, поднимающих задний проход. Спереди ретровезикально создается плоскость диссекции с сохранением фасции Денонвиллье. Семенные пузырьки и предстательная железа должны остаться покрытыми фасцией.
Край резекции при низкой передней резекции находится непосредственно над тазовым дном, в результате чего остается мобильный сегмент прямой кишки 2-3 см длиной, который можно анастомо-зировать с помощью сшивающего аппарата. Если опухоль расположена настолько низко, что край резекции вместе с необходимым отступом недостаточно безопасен, потребуется межсфинктерная резекция с колоанальным анастомозом (САА).
По завершении диссекции под фасцией Денонвиллье ясно видны семенные пузырьки. Однако если опухоль прорастает в эту область, показана более радикальная диссекция с удалением семенных пузырьков и фасции. Иногда неизбежна резекция мочевого пузыря.
15. Дистальный кисетный шов. Мобилизация прямой кишки проводится до тазового дна.
В каждом случае должна быть идентифицирована лоннопрямокишечная мыщечная петля. Если в этом положении за опухоль можно завести указательный и средний пальцы, то удаление опухоли путем низкой передней резекции возможно. Брюшно-промежностная резекция в этой ситуации не дала бы большей радикальности. На дистальную часть кишки над тазовым дном накладывается кисетный шов. Здесь можно использовать зажим для кисетного шва; в этом случае рекомендуется выбрать гибкую иглу, которую можно изогнуть во время ее извлечения в узком малом тазу.
Жесткая прямая игла ограничивает подвижность в этой области и неизбежно приводит к компромиссному решению при выборе уровня резекции.
16. Дистальное пересечение прямой кишки. Прямая кишка перекрывается изогнутым под прямым углом зажимом, который накладывается при умеренном натяжении, что позволяет выполнить рассечение прямой кишки выше зажима для наложения кисетного шва. Для этого оказались эффективны угловые ножницы. Предостережение: избегайте случайного пересечения кисетного шва. Зажим для шва не следует открывать до пересечения прямой кишки!
17. Проксимальная скелетизация. Проксимальная культя прямой кишки закрывается тампоном с повидон-йодином, который может быть фиксирован зажимом для операционного белья. Кровоснабжение кишки определяет краниальный край резекции. Скелетизация брыжейки между зажимами Оверхольта продолжается до тех пор, пока позволяет кровоснабжение. Край резекции находится в переходной зоне нисходящей и сигмовидной кишки. Кровоснабжение сверху через анастомоз Риолана должно быть тщательно оценено.
19. Дилатация просвета кишки. Проксимальный и дистальный концы кишки осторожно расширяются двумя корнцангами. Это позволяет убедиться в том, что кисетный шов был наложен правильно и в иссечении концов кишки для введения сшивающего аппарата нет необходимости.
20. Аппаратный анастомоз I. Циркулярное сшивающее устройство, обычно с головкой наковальни 31 размера, вводится трансанально. Кисетный шов на дистальной культе прямой кишки затягивается вокруг центральной штанги. Теперь на головку наковальни сшивающего устройства можно легко натянуть ранее расширенную нисходящую ободочную кишку. После затягивания второго кисетного шва подтверждается анатомически правильная ориентация проксимального конца кишки.
21. Аппаратный анастомоз II. Управляемое натяжение нисходящей ободочной кишки и трансанальное продвижение сшивающего аппарата позволяют наложить анастомоз без образования складок на кишке. Объем избыточной ткани в кисетном шве должен быть небольшим и не превышать объема впадин сшивающего устройства. Чтобы избежать перекрута, во время активации сшивающего устройства необходимо непрерывно проверять ориентацию проксимальной кишки.
22. Аппаратный анастомоз III. После того, как кольца анастомоза будут полностью прижаты друг к другу, ассистент, стоящий между ног пациента, активизирует сшивающий аппарат. После частичного открытия сшивающего устройства на два полуоборота аппарат извлекается осторожными вращательными движениями. Необходимо проверить круговую целостность обрезков ткани на штоке аппарата. Таким образом, заканчивается низкая передняя резекция. Авторы не восстанавливают брюшину тазового дна.
23. Межсфинктерная резекция. Если опухоль расположена низко и адекватный отступ при резекции из брюшного доступа не достижим, то все еще остается возможность выполнения межсфинктерной резекции.
С этой целью прямая кишка последовательно отделяется от тазового дна с созданием межсфинктерной плоскости диссекции между лонно-прямокишечной мышечной петлей и мышцей внутреннего сфинктера. Натяжение крючками вперед и вниз позволяет увидеть прямую кишку в пределах мышечной петли, что облегчает постепенную диссекцию. Диссекция выполняется ножницами или тупо указательным пальцем с тщательным предохранением лонно-прямокишечной мышцы и мышц, поднимающих задний проход. Прямая кишка должна быть со всех сторон отделена от мышечной петли. Это позволяет выполнить резекцию приблизательно на 2 см выше кожно-анальной линии.
25. Диссекция культи прямой кишки. После того, как прямая кишка резецирована, край резекции видим в пределах лонно-прямокишечной петли. Дальнейшая мобилизация заключается в разделении всех боковых прикреплений. Краевая зона резекция обычно достаточна подвижна, чтобы ее можно было вывернуть через задний проход.
26. Выворот культи прямой кишки I. После снятия ранорасширителя (риск повреждения с размозжением тканей) и перемещения пациента культя прямой кишки выворачивается через мышцы наружного сфинктера при помощи указательного пальца. Захват культи маленькими зажимами Дюваля позволяет выделить ее со всех сторон так, чтобы слизистая оболочка была прикреплена только к нижней части мышцы внутреннего сфинктера. Этот самый нижний валик мышцы внутреннего сфинктера важен для сохранения хорошего удержания. Поэтому, чтобы избежать денервации сфинктеров, все эти манипуляции должны производиться деликатно.
27. Выворот культи прямой кишки II. После полного выворота культи прямой кишки операционное поле в сагиттальной плоскости выглядит следующим образом: мышца наружного сфинктера и дистальная часть мышцы внутреннего сфинктера сохранены; фасция Денонвиллье интактна, боковые связки перевязаны отдельными лигатурами. Аппаратный анастомоз приводит к дополнительной резекции 0,5-1 см культи прямой кишки.
28. Колоанальный аппаратный шов I. Кисетный шов накладывается снаружи и включает части мышцы внутреннего сфинктера. Перед введением сшивающего устройства ЕЕА размера 31 и тугим затягиванием кисетного шва на штоке, анальное кольцо должно быть расширено. Со стороны брюшной полости нисходящая ободочная кишка натягивается на головку наковальни, и кисетный шов завязывается на штоке. Под управляемым натяжением нисходящей ободочной кишки (предостережение: избегайте перекрута кишки!), сшивающий аппарат закрывается и нисходящая ободочная кишка, таким образом, плотно соединяется с задним проходом. Анастомоз должен быть наложен без натяжения и хорошо кровоснабжаться.
29. Колоанальный аппаратный шов II. По завершении анастомоза нисходящая ободочная кишка опускается в мышцу наружного сфинктера, формируя неоректум при сохранении узкой полоски мышцы внутреннего сфинктера.
30. Завершенная реконструкция. Колоанальный анастомоз находится на 2 см выше кожноанальной линии; его можно защитить отводящей двухствольной илеостомией или трансверзостомией. Авторы все чаще и чаще обходятся без этого и накладывают отводящую стому только в случаях плохого кровоснабжения или при запланированной послеоперационной лучевой терапии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021