Диуретическая функция почек что это
Что такое диуретики простыми словами

Диуретики – это лекарственные препараты с мочегонным эффектом. При попадании в организм они препятствуют обратному всасыванию (реабсорбции) воды и растворенных в ней солей в почечных канальцах. Благодаря этому повышается скорость образования мочи и ее выделение. Говоря простыми словами, диуретики – это вещества, которые помогают организму выводить воду и соли из организма.
Специалистами доказано, что при уменьшении реабсорбции всего на 1% объем мочи удваивается. Даже при приеме лекарственных средств с незначительным эффектом пациенты отмечают учащенное и более обильное мочеиспускание.
Классификация диуретиков
По химическому составу ренальные мочегонные препараты подразделяются на несколько групп:
Самым популярным препаратом тиазидной группы является дихлотиазид. К петлевым диуретикам относят фуросемид, торасемид и буметанид. Калийсодержащими мочегонными являются триамтерен и амилорид.
К экстраренальным мочегонным относят две категории препаратов: осмотические (калия ацетат) и кислотообразующие (хлорид аммония, хлорид кальция).
Быстрый и ярко выраженный результат применения диуретиков наблюдается при приеме Фуросемида и других солевых препаратов. Благодаря мощному воздействию такие средства называют «потолочными». Они начинают действовать через 15-30 минут, а эффект сохраняется до 18 часов. Данные средства ускоряют выведение воды, хлорида калия, натрия и кальция с мочой. Петлевые мочегонные используют в комплексном лечении пациентов с хронической сердечной недостаточностью, гипертоническим кризом, отравлением, отеком легких.
У калийсберегающих препаратов и лекарств тиазидной группы диуретический эффект менее выражен по сравнению с петлевыми мочегонными. Тиазиды считаются диуретиками средней силы действия. Они начинают работать через 30-60 минут после приема и сохраняют эффект в течение 6-10 часов.
Действие калийсодержащих средств отличается от препаратов других групп. Популярным калийсберегающим диуретиком является спиронолактон. Лекарства способствуют удалению жидкости и натрия с мочой, но при этом препятствуют потере калия. Эффект от приема препарата наступает в течение нескольких часов. Чаще всего такие средства назначают в комбинации с лекарствами тиазидной группы, чтобы обеспечить мочегонный эффект и избежать дефицита калия.
Кроме фармацевтических средств, выделение мочи способны усиливать некоторые растения. Мягкий мочегонный эффект обеспечивают подорожник, береза, плоды клюквы, хвощ полевой, лист толокнянки, опунция инжирная. Из них готовят отвары и настои, используют в составе многокомпонентных аптечных фитосборов.
Подбором мочегонных лекарств и их дозировкой должен заниматься лечащий врач. Средства отличаются не только по химическому составу, но и по продолжительности воздействия на организм, наличию побочных эффектов.
Фуросемид
Когда применяются мочегонные препараты
Благодаря мочегонному действию диуретических средств их используют в комплексном лечении заболеваний и нарушений в организме, которые сопровождаются отеками. В первую очередь речь идет о болезнях сердца и сосудов. Мочегонные препараты устраняют задержку жидкости и избыток солей, что помогает:
В сочетании с другими лекарствами диуретики облегчают одышку и другие симптомы хронической сердечной недостаточности.
Кроме кардиологических заболеваний, мочегонные средства используют при лечении ряда других болезней. Диуретики применяют при хронической почечной недостаточности и нефротическом синдроме (отеки), циррозе печени, глаукоме, несахарном диабете, подагре, отечном синдроме новорожденных, неврологических заболеваниях, которые приводят к повышению внутричерепного давления.
Как принимать диуретики
Препараты для мочегонной терапии выпускаются в форме таблеток, порошков и растворов для внутривенного введения. В зависимости от клинического случая врач подбирает один препарат или комбинацию нескольких средств с разным механизмом действия.
Можно ли принимать детям?
В лечении детей мочегонные препараты можно использовать только по назначению врача. Дозировка лекарства зависит от показаний, возраста, массы тела пациента, наличия сопутствующих заболеваний.
Лечение диуретическими средствами
При назначении мочегонных препаратов врачи придерживаются принципов рациональной терапии:
Необходимо помнить о побочных эффектах диуретических средств. Случайное или намеренное злоупотребление такими лекарствами приводит к нарушению водно-электролитного баланса. При продолжительном приеме либо неправильно подобранной дозировке диуретиков повышается риск развития побочных эффектов:
Также могут наблюдаться головные и мышечные боли, тошнота, рвота, нарушения в работе органов ЖКТ, слабость и судороги, сонливость. При индивидуальной непереносимости препарата может возникнуть аллергическая реакция.
При продолжительной мочегонной терапии показан обязательный контроль калия и креатинина. При значительном отклонении этих показателей от нормы требуется коррекция дозировки диуретика или его полная отмена.
Диуретики: механизм действия, свойства и польза приёма
Диуретики выводят лишнюю жидкость из организма. Стимулируют выделение мочи путем торможения реабсорбции ионов натрия в почечных каналах. Обладают множеством полезных свойств. Широко используются в медицине для лечения нарушений и заболеваний.Препараты применяют при: периферических отеках, для нормального функционирования почек, выведения токсинов, удаления лишней жидкости из полостей, заболеваниях сердца и сосудов.
Существует несколько разных видов диуретиков, различающихся химической структурой и механизмом действия. Подразделяются на: короткодействующие солевые, калийсодержащие, таизидные. Диуретики используют для похудения. Выводят большое количество жидкости, снижают вес. Оказывают очищающее действие, выводят продукты распада. Положительно влияют на состояние кожи и здоровье организма. В период приема необходимо придерживаться определенной диеты и регулярно заниматься спортом.
История происхождения диуретиков
На протяжении многих лет ученые пытались обнаружить органические и неорганические вещества для лечения отеков. В начале 16 века использовали слабые диуретики. Такие как морской лук и каломель. В 20-х годах прошлого столетия для уменьшения отеков люди начали применять ртутьсодержащие вещества.
В 1950 году были синтезированы первые таизидные диуретики, хлортиазид и гидрохлоротиазид. Близки по химической структуре к сульфаниламидам. В 1960 году модифицирована структура веществ. Созданы более эффективные петлевые диуретики, фуросемид и этакриновая кислота. Синтезированы мочегонные средства с антикалийуретической активностью. Препараты начали широко использовать в медицине для лечения заболеваний.
Механизм действия диуретиков
Главным в механизме действия диуретиков является их влияние на почки. В первую очередь на структурно-функциональную единицу или нефрон, где происходят процессы клубочковой фильтрации, канальцевой реабсорбции и секреции. Для лучшего понимания действия диуретиков надо рассмотреть процесс функционирования почек и механизм формирования мочи.
В каждой из почек находится примерно около 1 миллиона не сообщающихся между собой образований нефронов. Состоят из сосудистого клубочка (гломерула), капсулы клубочка и канальцев. В почечном сосудистом клубочке осуществляется фильтрация плазмы из капилляров в полость капсулы. Эндотелий капилляров не даёт возможность для проникновения элементов крови и белков.
Полученный фильтрат называется первичной мочой. В последующем она проникает в канальцы почек. Процесс фильтрации в почках происходит разницы между артериальным и онкотическим давлением плазмы крови. Понижение артериального давления приводит к снижению скорости фильтрации в почках. Повышение артериального давления увеличивает скорость фильтрации.
Скорость клубочковой фильтрации зависит не только от кровоснабжения почек, но и от количества функционирующих нефронов. В среднем клубочковая фильтрация у взрослого человека составляет 100 мл в минуту. За сутки в организме человека происходит фильтрация порядка 200 литров жидкости. Мочи выделяется в среднем порядка 2-х литров. Порядка 99% первичной мочи реабсорбируется в канальцах.
Процесс реабсорбции осуществляется на всём протяжении нефрона. Для увеличения количества выделяемой мочи нужно повысить скорость клубочковой фильтрации. Процесс мочеформирования заканчивается в дистальном отделе нефрона и собирательных трубочках. Транспортные процессы регулируются гормональными влияниями. Приём диуретиков помогает повысить скорость формирования мочи. Уменьшают количество первичной мочи, которая подвергается влиянию процесса реабсорбции.
Натуральные мочегонные средства
Натуральную диуретическую диету назначают при противопоказаниях к приему препаратов. Людям, страдающим проблемами желудочно-кишечного тракта, сердца, дыхательной системы. Специалисты включают мочегонные фрукты, овощи и травы в диеты для похудения.
Продукты с мочегонным эффектом:
Продукты обладают мягким мочегонным действием. Богаты витаминами, минералами и антиоксидантами. Необходимо употреблять в сыром виде, готовить соки, смузи. При термической обработке, варке и длительном хранении энергетическая ценность снижается.
Виды диуретиков
Основная цель диуретиков заключается в ускорении выведения мочи почками и замедлении обратного всасывания. Разные виды диуретиков отличаются друг от друга механизмами действия. Диуретики выводят из организма не только лишнюю жидкость, но и важные электролиты. Такие, как: кальций, магний, натрий, калий, хлор. Важно соблюдать баланс и не увеличить самостоятельно без консультации специалиста установленные дозировки.
Существует несколько групп мочегонных препаратов:
Обладают мягким мочегонным эффектом. Действуют путем блокирования натриевых каналов эпителия. Уменьшают выведения калия почками. Используют в комплексе с другими препаратами, чтобы стимулировать мочегонное и гипотензивное действие тиазидных и петлевых диуретиков. Свести к минимуму потери калия. Увеличить выведение натрия, воды, солей.
Обладают сильным диуретическим действием. Быстродействующие диуретики представлены в виде химически разных соединений. Содержат в структуре сульфонамидную группу. Действуют в толстом сегменте восходящей части петли Генле, расположенной в почке. Оказывают расслабляющее действие на гладкую мускулатуру сосудов. Усиливают почечный кровоток. Уменьшают количество межклеточной жидкости. Повышают выведение из организма натрия, хлора, калия, магния, кальция.
Содержат сульфонамидные производные бензотиадиазина и нетиазидныесульфонамиды. Блокируют транспорт кальция и натрия в дистальных извитых канальцах. Стимулируют синтез простациклина.
Обладают специфическим механизмом действия. Задерживают обратное всасывание воды. Не воздействуют на выведение калия.
Выбор препарата для диуретической терапии: взгляд клинического фармаколога
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Диуретики — это лекарственные средства, применяемые для усиления образования мочи, выведения из организма избыточного количества воды и устранения отеков. В обзорной статье представлены клинико-фармакологические подходы к диуретической терапии, данные о применении основных классов диуретиков. Основное внимание в статье сосредоточено на эффективности и профиле безопасности петлевых диуретиков и наиболее современного препарата из данной группы — торасемида, обладающего дополнительными свойствами. Обусловленная способностью блокировать альдостероновые рецепторы возможность торможения миокардиального фиброза под действием торасемида может обеспечивать этому препарату дополнительные преимущества с точки зрения замедления прогрессирования хронической сердечной недостаточности и увеличения выживаемости больных. Эффективность и профиль безопасности торасемида практически не меняются даже при существенном снижении скорости клубочковой фильтрации. Торасемид — вероятная альтернатива фуросемиду в лечении отечно-асцитического синдрома, в т. ч. резистентного к диуретикам, у больных циррозом печени. Торасемид отличается лучшей по сравнению с другими петлевыми диуретиками переносимостью. Торасемид, очевидно, следует рассматривать как наиболее предпочтительный препарат для лечения большинства вариантов отечного синдрома, в т. ч. резистентного к стандартным вариантам диуретической терапии.
Для цитирования: Максимов М.Л., Ермолаева А.С., Кучаева А.В. Выбор препарата для диуретической терапии: взгляд клинического фармаколога. РМЖ. 2018;1(II):115-119.
1 Kazan State Medical Academy, branch of the Russian Medical Academy of Continuous Professional Education
2 Sechenov University, Moscow
Diuretics are the drugs used to enhance diuresis, remove excess amounts of water from the body and eliminate edema.
The review presents clinical and pharmacological approaches to diuretic therapy, data on the use of the main classes of diuretics. The article focuses on the efficasy and safety of loop diuretics, and the latest drug from this group — torasemide, which has additional advantages. Due to the ability of torasemide to block aldosterone receptors thus inhibiting myocardial fibrosis, this drug may provide additional benefits in terms of slowing the progression of chronic heart failure and increasing patient survival. The efficasy and safety of torasemide are practically not affected even by a significant decrease in the glomerular filtration rate. Torasemide is a probable alternative to furosemide in the treatment of edematous-ascitic syndrome, including the one resistant to diuretics, in patients with liver cirrhosis. Torasemide is better tolerated than other loop diuretics. Torasemide, obviously, should be considered as the drug of choice for the treatment of most variants of edematous syndrome, including those resistant to standard diuretic therapy.
В статье с позиции клинического фармаколога обоснован выбор препарата для диуретической терапии. Основное внимание сосредоточено на эффективности и профиле безопасности петлевых диуретиков и наиболее современного препарата из данной группы — торасемида, обладающего дополнительными свойствами.
Введение
Классификация диуретиков
Принципы рациональной терапии и выбор диуретического препарата
Правила назначения диуретиков при ХСН
Терапия начинается только при наличии симптомов недостаточности кровообращения и признаках задержки жидкости.
Назначение диуретиков должно происходить на фоне уже применяемой терапии ингибиторами ангиотензинпревращающего фермента (АПФ) и бета-адреноблокаторами.
Мочегонная терапия осуществляется только в ежедневном режиме. Прерывистые курсы мочегонной терапии приводят к гиперактивации нейрогормональных систем и росту уровня нейрогормонов.
Назначение диуретиков идет «от слабейшего к сильнейшему».
При достижении клинического эффекта (уменьшение клинических проявлений НК, увеличение толерантности к физическим нагрузкам) начинается титрация «на понижение».
Тиазидные диуретики обладают высоким профилем безопасности только в комбинации с ингибиторами АПФ, блокаторами рецепторов ангиотензина (БРА) и бета-адреноблокаторами. В современных схемах роль тиазидных диуретиков в лечении ХСН умеренна. Следует особо помнить, что при низкой скорости клубочковой фильтрации (СКФ) и клинической картине хронической почечной недостаточности (ХПН) тиазидные диуретики неэффективны.
В лечении ХСН преимущество отдается петлевым диуретикам с большим периодом полувыведения (Т ½) и плейотропными эффектами. Комбинация диуретиков у пациентов с ХСН возможна только в ситуации, когда нет ХПН, а уровень калия — нормальный или пониженный. Строго обязателен лабораторный контроль уровня калия и креатинина. При уровне калия более 5,0–5,5 ммоль/л доза уменьшается на 50%. При более значимом отклонении от нормы — более 5,5 ммоль/л — проводится коррекция дозы вплоть до отмены препарата. После снижения дозы на 50% повторное увеличение дозы возможно спустя 1 мес. при условии стойкой нормокалиемии. При стабильном состоянии и отсутствии колебаний уровня креатинина контроль уровня калия должен осуществляться 1 раз в 3–6 мес. Необходимо помнить, что сочетание ингибиторов АПФ и калийсберегающих диуретиков всегда должно рассматриваться как приводящее к гиперкалиемии [11–13].
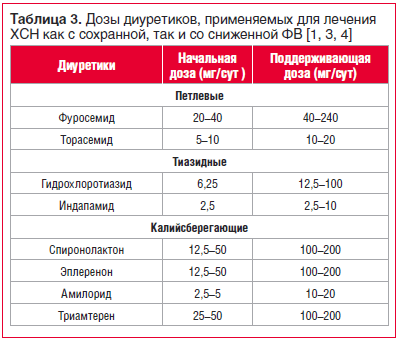
В таблице 3 представлены рекомендуемые начальные и поддерживающие дозы диуретиков, применяемых для лечения ХСН с сохранной и сниженной фракцией выброса (ФВ) [1, 3, 4].
Петлевые диуретики
Возможности применения торасемида в клинической практике
Только для зарегистрированных пользователей
Мочегонные препараты и снижение веса
Как же хочется убрать лишние килограммы быстро! И кажется логичным принять мочегонную таблетку и «слить» 1,5-2 кг за пару дней! И многие делают так, особенно в преддверии какого-то важного события или открытия пляжного сезона.
Но, давайте, разберемся, так ли все просто.
Что такое мочегонные препараты?
Мочегонные препараты являются лекарствами и применять их без прямого назначения не следует.
Мочегонные препараты (диуретики) – настоящие лекарственные препараты. У них есть четко обозначенные, подтвержденные большими исследованиями показания. Они помогают лечить сердечную недостаточность, артериальную гипертонию, болезни почек, некоторые заболевания легких. Назначение диуретиков порой спасает жизнь.
Человеку с лишним весом врачом могут быть назначены препараты этой группы, если для этого есть медицинские показания – заболевания сердца, почек. В первые дни приема будет и желаемое снижение веса за счет удаления избыточной жидкости. Ключевое слово «избыточной».
Принцип работы мочегонных препаратов – увеличение выведения жидкости через почки, стимуляция их работы. По точке приложения диуретики разделяются на классы: петлевые, калийсберегающие, тиазидные, ингибиторы карбоангидразы, осмотические.
Что за собой влечет применение мочегонных препаратов?
Ни в одном руководстве к их использованию нет такого показания к применению, как «снижение веса». При этом есть перечень побочных действий и противопоказаний, связанных с потерей как жидкости, так и солей (калия, магния, натрия).
Бесконтрольный прием диуретиков опасен осложнениями:
Описаны даже смертельные исходы при непродуманном использовании препаратов этой группы.
Несмотря на то, что человек на 2-3 состоит из воды, считать ее лишней в большинстве случаев нельзя и пытаться «выгнать» в погоне за быстрым изменением цифры на весах особенно.
Подводя итог: все лекарственные формы мочегонных препаратов должны приниматься строго по назначению врача!
Если есть объективная причина снижать массу тела (а мочегонные часто используют пациенты с анорексией – без необходимости терять вес), то целью будет потеря жировой ткани. А любой «водувыводящий» метод никак не затронет эту самую ткань.
Эффективность мочегонных препаратов против избыточного веса
После приема мочегонных препаратов вес, действительно, уменьшается довольно быстро. Но также быстро возвращается снова.
Длительный прием препаратов этой группы без медицинских показаний чреват тяжелыми осложнениями. И никакое платье, в которое непременно нужно поместиться завтра, не стоит здоровья.
Волшебной таблеткой для стойкого снижения веса могут быть только адекватное питание и регулярная физическая нагрузка.
Лучшее лекарство против избытка веса — регулярные физические упражнения.
Что же делать, если признаки задержки жидкости все-таки есть: небольшая отечность кистей, лодыжек, становятся тесными к вечеру привычные туфли?
Такие явления часто встречаются в жаркую погоду, после соленой пищи, в предменструальный период.
Есть несколько естественных способов уменьшить количество жидкости в организме:
Чтобы не допустить накопления лишней жидкости полезно включать в диету продукты, обладающие мягким мочегонным действием. В основном он связан c солями калия, а также с другими, специфичными для каждого, компонентами, относящимся к полифенолам, антоцианам.
Употребление каких продуктов станет профилактикой нежелательных отеков:
Многие натуральные продукты можно использовать для регулировки водного баланса в организме, хотя у здорового человека организм с этим справляется самостоятельно.
Как еще можно наладить водный баланс в организме
Конечно, быстрого и заметного мочегонного эффекта при употреблении в разумных количествах они не окажут, это не лекарства. Но свой вклад в сохранение водного баланса внесут. А ломтики огурца и листья капусты можно даже прикладывать к проблемным отечным зонам — голени и нижним векам.
Относительно безопасно с мочегонной целью можно использовать различные травяные сборы. Они могут быть собраны самостоятельно или приобретены готовыми в аптеке. Научных доказательств их эффективности нет и работать они могут неодинаково у разных людей.
Мочегонным эффектом обладают:
Но даже в случае растительных препаратов нужно соблюдать рекомендованную дозировку, пропорции и принимать курсом не более 5-7 дней подряд.
Если все домашние средства испробованы, а отечность сохраняется или сопровождается другими симптомами (одышка, частое мочеиспускание и др.) – обязательно обратитесь к врачу, чтобы не пропустить более серьезную причину задержки жидкости.
Диуретическая функция почек что это
А.И. Дядык, Т.Е. Куглер, Е.В. Щукина, И.В. Ракитская, С.Р. Зборовский, Ю.В. Сулиман
Донецкий Национальный медицинский университет им. Максима Горького, Донецк
Сегодня диуретики являются одним из распространенных классов лекарственных препаратов, используемых в медицинской практике, включая внутренние болезни, неврологию, эндокринологию, урологию, офтальмологию и другие медицинские специальности. Такой широкий спектр их применения объясняется рядом факторов, включающих наличие нескольких классов диуретических препаратов, которым присущи различные механизмы действия, клиническая эффективность и низкий риск развития тяжелых побочных эффектов.
Проведенные в последние десятилетия интенсивные экспериментальные и клинические исследования [1–3], посвященные механизму действия диуретиков, их фармакокинетике и фармакодинамике, взаимодействию с другими лекарственными препаратами, клинической эффективности, развитию диуретической резистентности (ДР), позволили существенно улучшить подходы к проведению диуретической терапии (ДТ).
К достижениям ДТ следует отнести:
Вместе с тем остается много проблем ДТ, которые включают:
Применение диуретиков нередко сопровождается индукцией гомеостатических механизмов, лимитирующих их диуретический эффект и способствующих развитию ДР, суть которых заключается в недостаточном диуретическом (натрийуретическом) ответе или его отсутствии. Общепринятое определение понятия «диуретическая резистентность» отсутствует. В частности, M. Erstein и соавт. [5] определяют ДР как неспособность экскретировать по меньшей мере 90 ммоль натрия в течение 72 часов на 160 мг перорального фуросемида (по 80 мг×2 раза в сутки).
Частота развития ДР, по данным различных сообщений, составляет 20–30% и более, что связывают со многими факторами, включающими неоднозначный подход к определению понятия ДР, выбор диуретика и способа его применения, вариабельность дозировок и продолжительности применения диуретических препаратов [1–3, 17, 18]. Ведущие причины развития ДР показаны в таблице [2].
Снижение диуретического ответа также может быть следствием т.н. псевдорезистентности, к причинам которой можно отнести неправильный диагноз, несоблюдение больным водно-солевого режима, высокую вариабельность в биодоступности диуретиков не только для различных больных, но и для одного и того же больного с течением времени. Например, биодоступность перорального фуросемида колеблется от 10 до 90–100% [1, 2, 10].
Как показано в таблице, одной из причин развития «истинной» ДР служит нарушение поступления диуретиков в активной форме в просвет канальцев вследствие фармакокинетических и/или фармакодинамических причин, включающих снижение биодоступности диуретика в результате нарушения его абсорбции при пероральном приеме вследствие отека кишечника (системные отеки различного генеза) [19, 20]; снижение скорости клубочковой фильтрации (СКФ) и/или почечного кровотока вследствие нарушения почечной перфузии, что ведет к снижению секреции диуретика в просвет канальцев (ОПП, ХБП) [21]; чрезмерную реабсорбцию натрия в проксимальном нефроне (в частности, в петле Генле) в связи с активацией РААС и СНС; феномен «торможения» («braking phenomenon»); феномен «отскока»/«рикошета» («rebound sodium retention») [9, 10, 18]; почечную адаптацию («адаптация нефронов») [22, 23]; повышение ретенции натрия и воды в дистальных канальцах и собирательных трубочках, обусловленное вторичным гиперальдостеронизмом и влиянием вазопрессина [4, 9, 24]; лекарственное взаимодействие (прием НПВС, глюкокортикоидов, нефротоксических антибиотиков и др.) [25]. Приведенные выше факторы формирования ДР нередко представлены в различных комбинациях.
«Феномен торможения» («braking phenomenon») означает острое (в течение нескольких часов или дней) снижение диуретической активности при повторных приемах ПД [1, 26]. В эксперименте показано, что такое снижение натрийуретического ответа может быть обусловлено двумя факторами: 1) снижением реабсорбции NaCl в петле Генле и 2) повышением реабсорбции NaCl в дистальных канальцах. Кроме того, даже единственный прием ПД может вести к алкалозу («contraction alkalosis») и способности развития «феномена торможения» [2, 10].
Гипертрофии дистальных канальцев отводится важное место в развитии феномена «отскока»/«рикошета» с почечной ретенцией натрия («rebound sodium retention»), который развивается при длительном приеме ПД и сопровождается увеличением реабсорбции Na+ в дистальном сегменте нефрона [9, 10].
Почечная адаптация («адаптация нефронов») развивается при хроническом приеме ПД и характеризуется гипертрофией и гиперфункцией тубулярных эпителиальных клеток дистальных канальцев, что ведет к увеличению реабсорбции натрия в них, а следовательно, к снижению диуретического ответа [10, 22, 23].
Профилактика/устранение ДР
При проведении ДТ следует оценивать такие параметры фармакокинетики, как биодоступность, пути метаболизма и время полувыведения, играющие ключевую роль в выборе класса диуретиков, их дозировок и путей введения [1, 2, 17]. Лечебные подходы, базирующиеся на превентировании/устранении ДР, включают «натрийуретическую» стратегию, «ненатрийуретическую» стратегию и ультрафильтрацию [27, 28].
«Натрийуретическая» стратегия подразумевает:
«Ненатрийуретические» подходы включают:
ДР при сердечной недостаточности
Применение ПД при сердечной недостаточности часто сопровождается развитием резистентности к ним в связи с дисрегуляторными процессами, включающими активацию РААС и СНС, что ведет к снижению почечного кровотока, а следовательно, к уменьшению поступления диуретика в восходящий толстый отдел петли Генле [16, 18, 35–37].
Активация РААС и СНС, нарастающая при применении диуретиков, в комбинации со снижением почечного кровотока ответственна за развитие ДР. В свою очередь ДР ассоциируется с увеличением регоспитализаций и неблагоприятным прогнозом [16, 38–41].
Наличие ХБП, часто развивающейся при тяжелой сердечной недостаточности, способствует развитию ДР. Снижение почечной перфузии вследствие активации РААС и СНС, обусловленной применением диуретиков, «наслаивающееся» на уже существующую ХБП, способствует развитию ДР, требующей в свою очередь прогрессивного повышения дозировок диуретиков, а следовательно, дальнейшей активации нейрогормональной системы, прогрессирующему ухудшению функции почек и развитию кардиоренального синдрома [18, 41].
Кардиоренальный синдром характеризуется тяжелой кардиоренальной дисрегуляцией, ведущей к состоянию, при котором терапия (в частности, диуретическая), направленная на уменьшение/устранение симптомов застоя, присущих ХСН, становится малоэффективной вследствие дальнейшего снижения функции почек [42]. По мнению E. Brounwald [16], ДР является как «маркером», так и «игроком» независимо от особенностей патофизиологических механизмов. Представлены убедительные доказательства, что развитие ДР является крайне неблагоприятным прогностическим «маркером» у больных ХСН. По данным клинического исследования, проведенного M. Valente и соавт. [43], установлена независимая ассоциация между ДР и наличием одышки, увеличением частоты госпитализаций, тяжестью сердечной недостаточности и снижением функции почек.
Вызванная петлевыми и тиазидовыми диуретиками потеря Na+ ведет к снижению ЭАОК, что стимулирует неосмотическое освобождение вазопрессина, активирует его V2-рецепторы и реабсорбцию воды. Вследствие неосмотической стимуляции вазопрессина индуцируется реабсорбция воды, что приводит к гиперосмолярности мочи и играет определенную роль в развитии рефрактерности к диуретикам [33]. Антагонисты V2-рецепторов вазопрессина способствуют увеличению «водного» диуреза («aquaresis»). В ряде исследований показано увеличение диуреза при применении толваптана дополнительно к ПД у больных, где имела место ДР [33, 34, 44–46].
За последние годы (2012–2014) опубликованы результаты исследований японских кардиологов, посвященных ведению больных сердечной недостаточностью. K. Dohi и соавт. [44] в своем обзоре приводят данные о благоприятном действии толваптана на больных сердечной недостаточностью, резистентных к диуретической терапии ПД и/или тиазидовыми диуретиками: 7-дневное применение толваптана существенно увеличивало диурез и обеспечивало снижение массы тела в отсутствие влияния на артериальное давление, частоту сердечных сокращений. Примечательно, что у пациентов не наблюдалось явной симптоматической гипернатриемии во время лечения, главным образом из-за смещения жидкости из интерстициального пространства во внутрисосудистое после обеспечения адекватного диуреза. Больных острой декомпенсированной сердечной недостаточностью применение толваптана в комбинации с ПД приводило к более существенному повышению диуреза по сравнению с самостоятельным приемом фуросемида. Кроме того, у больных, принимавших толваптан, не отмечено случаев развития ОПП, а также имело место снижение летальности в течение 180 дней наблюдения.
В японских рекомендациях, посвященных лечению пациентов с острой декомпенсированной сердечной недостаточностью, отмечается возможность применения толваптана при наличии симптомов сердечной недостаточности, сохраняющихся, несмотря на оптимальную диуретическую терапию ПД. В данных рекомендациях также показано применение предсердного натрийуретического пептида – карперитида, обладающего вазодилататорным и натрийуретическим свойствами, дополнительно к ПД и толваптану с целью профилактики или устранения ДР [45, 47–49]. С целью увеличения диуреза при ДР приемлемо также применение вазодилататоров (в частности, нитроглицерина) в комбинации с ПД пациентами с острой декомпенсированной сердечной недостаточностью при нормальном или повышенном артериальном давлении [47–49].
ДР при ХБП
Действие диуретиков (за исключением калийсберегающих) осуществляется после их поступления в просвет канальцев (люминальное пространство). Секреторная способность проксимальных почечных канальцев определяет количество, а значит, и активность диуретиков, поступающих далее в дистальные отделы нефрона [3]. Снижение почечного кровотока и в меньшей мере СКФ лимитируют поступление петлевых и тиазидовых диуретиков в просвет канальцев, а следовательно, и их диуретическое действие. В связи с этим при ХБП III стадии необходимо увеличивать дозу диуретика, чтобы его количество в интратубулярной жидкости оказалось достаточным для достижения оптимального диуретического ответа.
Смена одного класса диуретиков на другой, а также смена препаратов внутри одного класса могут приводить к увеличению диуретического ответа. Так, тиазидовые диуретики занимают определенное место в диуретической терапии больных ХБП I–III стадий [5, 6]. При более существенном нарушении функции почек (СКФ менее 30 мл/мин – ХБП IV–V стадий) диуретическое действие тиазидовых диуретиков существенно снижается и преимущество следует отдавать комбинации тиазидовых диуретиков с ПД [1, 6, 9, 10]. ПД являются диуретиками выбора для больных ХБП IV–V стадий. Они способны осуществлять диуретическое действие при СКФ менее 30 мл/мин, что особенно важно при увеличении экстрацеллюлярного объема жидкости (в частности, при артериальной гипертензии и ХСН), часто наблюдаемых при ХБП [50].
ДР при нефротическом синдроме
НС характеризуется четырьмя кардинальными проявлениями, включающими:
В основе развития НС лежит повышение проницаемости клубочкового фильтра для белков и других компонентов крови. Многочисленные заболевания, патологические состояния, лекарственные препараты и токсические вещества способны посредством различных механизмов повреждать гломерулярные структуры (эндотелий, базальную мембрану и подоциты), обусловливая нарушение физиологических свойств гломерулярного аппарата и вторично-канальцевой системы.
Патофизиология отеков при НС в отличие от таковой при ХСН неоднозначна и во многом определяется особенностями поражения почечных структур [51]. На протяжении многих лет доминирующая точка зрения включала следующие звенья формирования «нефротических отеков»: большая (массивная) протеинурия →гипо- и диспротеинемия (в частности, гипоальбуминемия) →снижение коллоидно-осмотического давления белков плазмы →нарушение равновесия Старлинга →увеличение выхода жидкой части крови в интерстициальное пространство →гиповолемия за счет снижения объема циркулирующей плазмы →активация РААС, симпатической и других вазопрессорных систем → увеличение реабсорбции натрия и воды в канальцевом аппарате →отеки [53]. Однако ряд экспериментальных и клинических данных [2, 3, 53] ставит под сомнение целостность этой точки зрения и свидетельствует о более сложных и неоднозначных механизмах формирования «нефротических отеков».
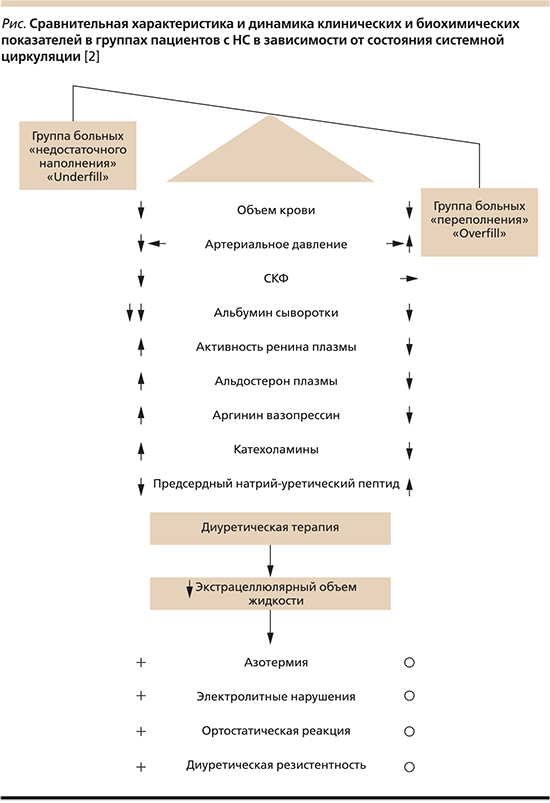
В последние годы патофизиология отеков при НС рассматривается с двух позиций, включающих «недостаточное наполнение» («underfill») системной циркуляции и ее «переполнение» («overfill») [2]. На рисунке показаны различия клинических и биохимических показателей при НС в зависимости от наполнения системной артериальной циркуляции.
ПД, используемые с целью уменьшения/устранения отеков у больных НС, занимают ведущее место в лечебной тактике [14, 15, 54]. Однако их применение нередко характеризуется развитием ДР.
Развитие ДР при НС обусловлено рядом механизмов, включающих [14] тесную интратубулярную связь профильтрованного ПД с альбумином, в результате чего связанный диуретик становится неактивным; снижение СКФ и почечного кровотока, нарушающие поступление ПД в петлю Генле; увеличение реабсорбции Na+ в восходящем отделе петли Генле; резистентность к ПД на клеточном уровне; повышение диффузии диуретика в экстрацеллюлярное пространство в связи с низкими уровнями альбумина сыворотки крови.
При тяжелом НС, характеризующемся «недостаточным наполнением» («underfill») (особенно при ДТ), наблюдается существенная стимуляция активности ренина плазмы, ведущая к гиперальдостеронизму, а следовательно, к увеличению реабсорбции Na+ в дистальных канальцах и собирательных трубках. Длительное применение ПД приводит к снижению реабсорбции Na+ в восходящем отделе петли Генле (т.н. феномен ускользания – «escape»), а следовательно, к повышению его поступления в дистальный сегмент нефрона, что приводит к гипертрофии его структур, обусловливающей увеличение реабсорбции натрия, и развитию ДР [14, 15, 55–57].
Особенности ДТ при НС включают:
1. Brater D.C. Update in diuretic therapy: clinical pharmacology. Sem. Nephrol. 2011;31(6):483–94.
2. Ellison D.H., Hoorn E.J., Wilcox C.S. Diuretics. Hypertension and the Kidney. 2012;50:1879–916.
3. Sica D.A. Diuretic use in renal disease. Nat. Rev. Nephrol.2011;8(2):100–9.
4. Shchekochikhin D., Ammary F.A., Lindenfeld J., Schrier R. Role of diuretics and ultrafiltration in congestive heart failure.Pharmaceuticals. 2013;6:851–66.
5. Fliser D., Schröter M., Neubeck M., Ritz E. Coadministration of thiazides increases the efficacy of loop diuretics even in patients with advanced renal failure. Kidney Int. 1994;46:482–88.
6. Jentzer J.C., DeWald T.A., Hernandez A.F. Combination of loop diuretics with thiazide-type diuretics in heart failure. J. Am. Coll. Cardiol. 2010;56:1527–34.
7. Knauf H., Mutschler E. Diuretic effectiveness of hydrochlorothi- azide and furosemide alone and in combination in chronic renal failure. J. Cardiovasc. Pharmacol. 1995;26:394–400.
8. Wollam G.L., Tarazi R.C., Bravo E.L., Dustan H.P. Diuretic potency of combined hydrochlorothiazide and furosemide therapy in pa- tients with azotemia. Am. J. Med. 1982;72:929–38.
9. Asare K. Management of loop diuretic resistance in the intensive care unit.Amer. J. Health-Syst. Pharm. 2009;66:1635–40.
10. Vazir A., Cowie M.R. The use of diuretics in acute heart failure: Evidence based therapy? World J. Cardiovasc. Dis. 2013;3:25–34.
11. Aditya S., Rattan A. Vaptans: A new option in the management of hyponatremia. Int. J. Appl. Basic. Med. Res. 2012;2(2):77–83.
12. Narayen G., Mandal S.N. Vasopressin receptor antagonists and their role in clinical medicine. Ind. J. Endocrinol. Metab. 2012;16(2):183–91.
13. Verbalis J.G., Goldsmith S.R., Greenberg A., Schrier R.W., Sterns R.H. Hyponatremia treatment guidelines 2007: expert panel recommendations. Am. J. Med. 2007;120(11 Suppl. 1):1–21.
14. Kalra O.P., Amitesh Aggarwal. Rational use of diuretics and pathophysiology of edema. Med. Update. 2012;22:601–10.
15. Aрутюнов Г.П. Диуретики в повседневной практике. Сердце. 2008;7(5):360–66.
16. Braunwald E. Responsiveness to loop diuretics in heart failure. Eur. Heart J. 2014;35:1235–37.
17. Мухин Н.А., Фомин В.В., Пулин А.А. Проблема резистентности к диуретикам: причины и возможные пути решения. Справочник поликлинического врача.2011;2:29–32.
18. Tuttolomondo A., Pinto A., Parrinello G., Licata G. Intravenous high-dose furosemide and hypertonic saline solution for refractory heart failure and ascites. Semin. Nephrol. 2011;31(6):513–22.
19. Brater D.C., Day B., Burdette A., Anderson S. Bumetanide and furosemide in heart failure. Kid. Int. 1984;26:183–89.
20. Vasko M.R., Cartwright D.B., Knochel J.P., Nixon J.V. Furosemide absorption altered in decompensated congestive heart failure. Ann. Int. Med. 1985;102:314–18.
21. De Silva R., et al. Incidence of renal dysfunction over 6 months in patients with chronic heart failure due to left ventricular systolic dysfunction: Contributing factors and relationship to prognosis. Eur. Heart J. 2006;27:569–81.
22. Stanton B.A., Kaissling B. Adaptation of distal tubule and collecting duct to increased Na delivery. II. Na+ and K+ transport. Am. J. Physiol. 1988;255:F1269–F1275.
23. Kaissling B., Stanton B.A. Adaptation of distal tubule and collecting duct to increased sodium delivery. Am. Physiciol. 1988;255:F1256-F1268.
24. Bansal S., Lindenfeld J.A., Schrier R.W. Sodium retention in heart failure and cirrhosis: Potential role of natriuretic doses of mineralocorticoid antagonist? Circ. Heart Fail. 2009;2:370–76.
25. Bartoli E., Arras S., Faedda R., Soggia G. Blunting of furosemide diuresis by aspirin in man. J. Clin. Pharmacol. 1980;20:452–58.
26. Almeshari K., Ahlstrom N.G., Capraro F.E., Wilcox C.S. A volume-independent component to postdiuretic sodium retention in humans. J. Am. Soc. Nephrol. 1993;3:1878–83.
27. Costanzo M.R., Guglin M.E., Saltzberg M.T., Jessup M.L., Bart B.A., Teerlink J.R., Jaski B.E., Fang J.C., Feller E.D., Haas G.J., Anderson A.S., Schollmeyer M.P., Sobotka P.A. Ultrafiltration versus intravenous diuretics for patients hospitalized for acute decompensated heart failure. J. Am. Coll. Cardiol. 2007;49:675–83.
28. Kazory A., Bellamy F.B., Ross E.A. Ultrafiltration for acute decompensated heart failure: Financial implications. Int. J. Cardiol. 2012;154:246–49.
29. Masuyama T., Tsujino T., Origasa H., Yamamoto K., Akasaka T., Hirano Y., Ohte N., Daimon T., Nakatani S., Ito H. Superiority of long-acting to short-acting loop diuretics in the treatment of congestive heart failure. Circ. J. 2012;76:833–42.
30. Harada K., Izawa H., Nishizawa T., Hirashiki A., Murase Y., Kobayashi M., Isobe S., Cheng X.W., Noda A., Nagata K., Yokota M., Murohara T. Beneficial effects of torasemide on systolic wall stress and sympathetic nervous activity in asymptomatic or mildly symptomatic patients with heart failure: Comparison with azosemide. J. Cardiovasc. Pharmacol. 2009;53:468–73.
31. Elkayam U., Hatamizadeh P., Janmohamed M., Mehra A. Renal vasodilatory action of dopamine in patients with heart failure: magnitude of effect and side of action.Circulation. 2008;117:200–5.
32. Giamouzis G., Butler J., Starling R.C., Karaya-nnis G., Nastas J., Parisis C., Rovithis D., Economou D., Savvatis K., Kirlidis T., Tsaknakis T., Skoularigis J., Westermann D., Tschöpe C., Triposkiadis F. Impact of dopamine infusion on renal function in hospitalized heart failure patients: results of the dopamine in acute decompensated heart failure (DAD-HF). J. Cardiac. Fail. 2010;16:922–30.
33. Gheorghiade M., Konstam M.A., Burnett J.C., Grinfeld L., Maggioni A.P., Swedberg K., Udelson J.E., Zannad F., Cook T., Ouyang J., Zimmer C., Orlandi C. Short-term clinical effects of tolvaptan, an oral vasopressin antagonist, in patients hospitalized for heart failure: the everest clinical trial. J. Amer. Med. Ass. 2007;297:1332–43.
34. Konstam M.A., Gheorghiade M., Burnett J.C., Grinfeld L., Maggioni A.P., Swedberg K., Udelson J.E., Zannad F., Cook T., Ouyang J., Zimmer C., Orlandi C. Effects of oral tolvaptan in patients hospitalized for worsening heart failure: The EVEREST outcome trial. J. Amer. Med. Ass. 2007;297:1319–31.
35. Shlipak M.G., Massie B. The clinical challenge of cardiorenal syndrome. Circulation. 2004;110:1514–17.
36. Neuberg G.W., Miller A.B., O’Connor C.M., Belkin R.N., Carson P.E., Cropp A.B., Frid D.J., Nye R.G., Pressler M.L., Wertheimer J.H., Packer M. Diuretic resistance predicts mortality in patients with advanced heart failure. Am. Heart J. 2002;144:31–8.
37. Von Lueder T.G., Atar D., Krum H. Diuretic use in heart failure and outcomes. Clin. Pharm. Ther. 2013;94:490–98.
38. Чукаева И.И., Орлова Н.В., Соловьева М.В. Диуретическая терапия пациентов с хронической сердечной недостаточностью: возможность улучшить качество жизни пациента. Consilium Medicum. 2014;16(5):51–5.
39. Eshaghian S., Horwich T.B., Fonarow G.C. Relation of loop diuretic dose to mortality in advanced heart failure. Amer. J. Cardiol. 2006;97:1759–64.
40. Hasselblad V., Gattis Stough W., Shah M.R., Lokhnygina Y., O’Connor C.M., Califf R.M., Adams K.F. Jr. Relation between dose of loop diuretics and outcomes in a heart failure population: results of the ESCAPE trial. Eur. J. Heart Fail. 2007;9:1064–69.
41. Bock J.S., Gottlieb S.S. Cardiorenal syndrome: New perspectives. Circulation. 2010;121:2592–600.
42. Haewood J.T. The cardiorenal syndrome: lessons from the ADHERE database and treatment options. Heart Fail Rev. 2004;9:195–201.
43. Valente M.A.E., Voors A.A., Damman K., Van Veldhuisen D.J., Massie B.M., O’Connor C.M., Metra M., Ponikowski P., Teerlink J.R., Cotter G., Davison B., Cleland J.G., Givertz M.M., Bloomfield D.M., Fiuzat M., Dittrich H.C., Hillege H.L. Diuretic response in acute heart failure: clinical characteristics and prognostic significance. Eur. Heart J. 2014;35:1284–93.
44. Berl T. Vasopressin antagonists. N. Engl. J. Med. 2015;372(23):2207–16.
45. Dohi K., Ito M. Novel diuretic strategies for the treatment of heart failure in Japan. Official J. Jap. Circ. Soc. 2014;78(8):1816–23.
46. Li Y.R. Diuretics. Cardiovascular Diseases. New Jersey: John Wiley and Sons. 2015;7:127–46.
47. McMurray J.J.V., Adamopoulos S., Anker S.D., et al. ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2012. Eur. Heart J. 2012;33:1787–847.
48. Yancy C.W., Jessup M., Bozkurt B., et al. on behalf of the American College of Cardiology Foundation; American Heart Association Task Force on Practice Guidelines. 2013 ACCF/AHA duideline for the management of heart failure: a report of the American College of Cardiology Foundation/American Heart Association Task on Practice Guidelines. J. Amer. Coll. Cardiol. 2013;62:147–239.
49. JCS Joint Working Group. Guidelines for treatment of acute heart failure (JCS 2011): Digest version. Circ. J. 2013;77:2157–201.
50. Dussol B., Moussi-Frances J., Morange S., Somma-Delpero C., Mundler O., Berland Y. A randomized trial of furosemide vs hydrochlorothiazide in patients with chronic renal failure and hypertension. Nephrol. Dial. Transplant. 2005;20:349–53.
51. Дядык А.И., Дядык Е.А. Руководство по нефрологии. К., 2011. C. 1–600.
52. De Seigneux S., Martin P.Y. Management of patients with nephrotic syndrome. Swiss. Med. WKLY.2009;139(29–30):416–22.
53. Rose B.D. Mechanism and treatment of edema in nephrotic syndrome.2001.
54. Батюшин М.М., Кастанаян А.А., Воробьев Б.И. Отечный синдром: вопросы диуретической терапии. Справочник поликлинического врача.2013;1:59–65.
55. Loon N.R., Wilcox C.S., Unwin R.J. Mechanism of impaired natriuretic response to furosemide during prolonged therapy. Kidney Int.1989;36:682–89.
56. Ellison D.H., Velazquez H., Wright F.S. Adaptation of the distal convoluted tubule of the rat: structural and functional effects of dietary salt intake and chronic diuretic infusion. J. Clin. Invest.1989;83:113–26.
57. Kobayashi S., Clemmons D.R., Nogami H., et al. Tubular hyperthrophy due to work load induced by furosemide is associated with increases of IGF-1 and IGFBP-1. Kidney Int.1995;47:818–28.
58. Ghafari A., Mehdizadeh А., Alavi-Darazam I., Rahimi E., Kargar C., Sepehrvand N. Co-administration of albumin-furosemide in patients with the nephrotic syndrome. Saudi J. Kid. Dis. Transpl. 2011;22(3):471–75.
59. Duffy M., Shashank J., Harrel N., Kothari N. Albumin and furosemide combination for management of edema in nephrotic syndrome: a rewiew of clinical studies Cell. 2015;4:622–30.