Для чего человеку копчик
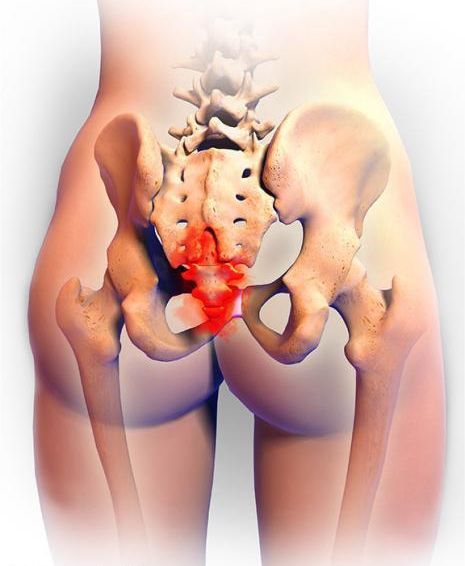
Боль в спине в области копчика
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний позвоночника. Читайте подробнее на странице Лечение позвоночника.
Порядка 25% пациентов, обращающихся за врачебной помощью, жалуются, что у них болит спина в области копчика. Хронический болевой синдром существенно ухудшает качество жизни, оказывая негативное влияние на сон и дневную активность. И только грамотная поэтапная диагностика и подбор оптимальной схемы лечения позволяют достичь положительной динамики.
Рассказывает специалист «Лаборатории движения»
Дата публикации: 23 Сентября 2021 года
Дата проверки: 30 Ноября 2021 года
Содержимое статьи
Причины болей в спине в области копчика
В клинической терминологии копчиковая боль имеет название кокцигодиния. Существует множество причин, способных спровоцировать её развитие:
У женщин болевой синдром в замыкающей части позвоночника регистрируется гораздо чаще, чем у мужчин. Это объясняется большей ротацией и более широким тазом. В отдельных случаях боль в копчике при лежании на спине, сидении и движении обуславливается патологическими процессами в тазовой области или в прямой кишке.
Разновидности кокцигодинии
В соответствии с распространенной классификацией копчиковая боль подразделяется на 4 группы:
Клинические признаки
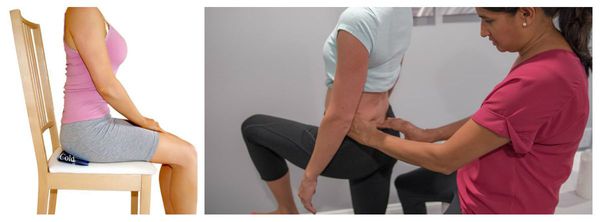
Боль в спине в области копчика – это не болезнь, а симптом, сигнализирующий о наличии патологического процесса. Она может быть постоянной или приступообразной, распирающей, ноющей, тянущей, локальной или распространенной на близлежащие зоны. Болезненность усиливаться при движении, в горизонтальном или сидячем положении, при физических нагрузках, сексуальных контактах. При вставании интенсивность боли снижается или полностью исчезает. Нередко когцигодиния возникает на фоне переохлаждения, переутомления, стресса. Если она связана с функциональными расстройствами или воспалительными процессами в области малого таза, при сидении формируется асимметрия опороспособности.
К какому врачу обратиться
Людям, у которых болит позвоночник в области копчика, достаточно сложно определиться с выбором специалиста. Это мультифакторная проблема решается силами неврологов, ортопедов, колопроктологов, урологов, гинекологов, хирургов и пр. Для выявления истинной причины боли и разработки оптимальной схемы лечения концигодинии, необходимо всестороннее обследование.
Вакцинация от коронавируса: что надо знать о нежелательных эффектах
Вокруг вакцинации от коронавируса идут ожесточенные споры. Противники говорят о том, что она ведет к бесплодию и другим необратимым изменениям здоровья. Разбираемся, как обстоят дела на самом деле.
После болезни формируется естественный, но краткосрочный иммунитет к вирусу, но при этом есть риск повторно тяжело перенести инфекцию, получить осложнения и заразить близких.
Вакцина — более безопасный способ защититься от COVID-19. Вакцинация формирует более стойкий иммунитет к вирусу, уменьшает риски тяжелого течения и распространения инфекции от человека к человеку.
«Спутник V» — векторная вакцина. Для точной доставки вируса в транспортном качестве используется другой вирус из семейства аденовирусов. Их геном хорошо изучен, а методика разработки вакцин на его основе давно отработана. С помощью генной инженерии аденовирус лишается способности размножаться, и в него встраивается часть коронавируса. После попадания в организм эта часть распознается и запоминается иммунной системой. Это позволяет получить защиту без заражения и рисков коронавирусной инфекции. Но у этого метода есть один недостаток.
Если человек уже болел аденовирусом, то при встрече с ним иммунная система может сразу его уничтожить, и вакцина не сработает. Чтобы этого не произошло, разработчики «ГамКовидВака» (другое название «Спутника V») использовали два типа аденовируса. Сначала вводят вакцину на основе более редкого аденовируса 26 типа, во второй раз используется другой представитель семейства. Такой способ не только увеличивает эффективность вакцинации, но и увеличивает продолжительность иммунной защиты организма.
Почему возникают нежелательные явления после прививки от коронавируса
Вакцина знакомит иммунную систему с вирусом, и в ответ на чужеродное вмешательство запускается иммунный ответ.
Происходит местная реакция — в ответ на повреждение кожи и введение вакцины туда устремляются клетки первой линии обороны. Они должны предотвратить распространение инфекции, которая смогла преодолеть кожный барьер. Это проявляется отеком и краснотой в месте укола.
Затем вакцина попадает в кровь. Это заставляет иммунитет реагировать на возможную угрозу и запускает защитные механизмы. Вырабатываются антитела, чтобы запомнить и уничтожить вторгшийся вирус. Кроме этого, организм стремится ослабить неприятеля и не дать вирусу быстро размножиться, пока антитела ищут способ уничтожения врага. Один из способов — нагревание организма, так как многие вирусы не переносят высокую температуру окружающей среды.
Все вместе это может вызвать типичную реакцию: температуру, мышечную слабость, головную боль. Насколько сильно будут выражены нежелательные явления, зависит не столько от вакцины, сколько от индивидуальных особенностей организма. Ведь одну и ту же инфекцию один человек переносит спокойно, а другой — с температурой под сорок. У большинства пациентов после вакцинации никаких реакций не возникает.
Какие нежелательные явления может вызвать вакцина «Спутник V» («ГамКовидВак»)
У 15-20% вакцинированных встречается гриппоподобный синдром (головная или мышечная боль, недомогание) или болезненность в месте инъекции. Серьезные нежелательные явления после вакцинации «ГамКовидВак» наблюдаются редко. У 0,001% была тяжелая анафилактическая реакция. Это один человек на сто тысяч привитых.
В GMS Clinic вакцинация идет с января 2021 года, привито более 5 тыс. человек, нежелательные явления отмечались менее чем у 15%. Чаще наблюдались: подъем температуры тела, болезненность в месте инъекции, подъем артериального давления. Большинство этих явлений нельзя отнести к серьезным, поэтому пациенты смогли успешно получить второй компонент вакцины. Один раз была сильная аллергическая реакция. Этому пациенту второй компонент не вводился. Симптомы благополучно ушли, но для дальнейшей вакцинации этому пациенту, вероятнее всего, будет рекомендован другой препарат.
Нежелательные реакции обычно проходят в течение трех дней после вакцинации. Их интенсивность и длительность зависят от разных факторов и говорят о реакции иммунной системы. К частым и неопасным нежелательным явлениям относятся:
Нежелательные явления в виде повышения температуры тела или местных проявлений в месте инъекции, как правило, проходят максимум через три дня. Если нежелательные эффекты сильно беспокоят, можно принять препарат из группы нестероидных противовоспалительных средств (НПВС), например парацетамол или ибупрофен. К месту укола можно приложить прохладный компресс.
Любой лекарственный препарат, включая вакцины, может вызвать аллергические реакции. Ни один производитель, если он не шарлатан, не забудет указать возможность аллергической реакции в инструкции по применению лекарственного препарата. Также аллергическую реакцию может вызвать любой пищевой продукт, любая молекула тяжелее соли. Если возникло подозрение на аллергию, следует обратиться к доктору.
Нежелательные эффекты других российских вакцин
«КовиВак»
Это инактивированная вакцина. То есть в организм доставляется убитый коронавирус. Это старая и испытанная технология, по ней сделано много вакцин от вирусных заболеваний: полиомиелита, гриппа и других. Мертвые вирусы не могут вызвать заболевание, но их попадания достаточно, чтобы организм научился их распознавать. В итоге при попадании живого вируса от зараженного человека сильный иммунный ответ формируется сразу.
Для усиления иммунного ответа в «КовиВак» добавили гидроксид алюминия. В одной дозе содержится до 0,5 мг. Эта доза намного меньше допустимой.
В инструкции к препарату сказано, что редко вакцина может вызвать головную боль и кратковременное повышение температуры. Чаще встречается боль и уплотнение в месте инъекции.
«ЭпиВакКорона»
Эта вакцина отличается от «Спутника V» и «КовиВак» тем, что при ее создании не используются вирусы. В организм вводятся не убитые или обезвреженные частицы вируса, а искусственно созданные белки. По ним иммунная система тренируется узнавать настоящие вирусы. Такой способ создания уменьшает реактогенность вакцины, поэтому она рекомендована для вакцинации пожилым или ослабленным людям.
В публикации в российском журнале «Инфекция и иммунитет» разработчики вакцины утверждают, что из нежелательных явлений отмечалась только небольшая боль в месте введения. А головной боли, мышечной слабости и других общих проявлений вакцина «КовиВак» не вызывает.
Какая доза вакцины переносится тяжелее
«Спутник» — двухэтапная вакцина. Первое введение вакцины вызывает нестойкую иммунную реакцию, а вторая доза закрепляет результат. Такой способ введения увеличивает эффективность вакцины и продолжительность защиты организма. Интервал между вакцинами должен быть от 21 дня или немного больше. Отклонение в несколько дней (в ту или иную сторону) опасности не представляет.
Считается, что на введение вакцины сильнее реагируют молодые и здоровые пациенты, но официальных данных нет. Нежелательные явления во второй раз могут быть сильнее, чем после первой дозы, а могут быть и слабее. Это нормальная реакция, которая может быть связана с другим типом аденовируса.
Обычно пожилые люди переносят вакцинацию лучше, чем молодые. Риск появления такого нежелательного явления, как повышенная температура тела, значительно уменьшается с возрастом.
Когда нужно обратиться к врачу
После вакцинации лучше подождать полчаса, а не уходить сразу. Это нужно, чтобы убедиться в отсутствии аллергической реакции. Если стало тяжело дышать, появилось ощущение сильного сердцебиения, шум в ушах, сыпь, головокружение или начался отек лица, нужно обратиться в пункт вакцинации за медицинской помощью.
Нужно также обратиться к врачу, если после прививки:
Зачем заполнять дневник вакцинации на «Госуслугах»
На сайте госуслуг можно зарегистрировать возможные нежелательные явления. Это нужно для того, чтобы собрать как можно больше статистики и сделать более масштабные выводы о безопасности вакцины. Особенно это важно, если введение вакцины в отдельно взятом случае сопровождается серьезными нежелательными реакциями.
В большинстве случаев нежелательные явления от прививки проходят через короткое время без вреда, в отличие от коронавирусной инфекции. Пока не зарегистрировано ни тяжелых осложнений, ни смертельных случаев, достоверно связанных со «Спутником V» или другими российскими вакцинами.
Мифы о вакцинации от COVID-19
Нежелательные явления — это нормальные возможные последствия введения любой вакцины. Но кроме обычных и тщательно изученных эффектов, есть мнение, что «Спутник V» может вызывать неожиданные долгосрочные последствия:
Миф № 1: вакцина вызывает бесплодие
Ни одна из известных вакцин не влияет на репродуктивную функцию мужчин или женщин. Вопрос безопасности для потомства остается одним из важнейших для разработчиков лекарственных препаратов, в том числе вакцин. Это относится к серьезным нежелательным явлениям. Поэтому при минимальных сомнениях препарат не пройдет 1 фазу клинических испытаний на лабораторных животных. В этом случае дальнейшие разработки будут прекращены. Вакцины, прошедшие вторую и третью фазу, гарантировано безопасны для будущих родителей.
Нет никаких доказательств, что хоть одна вакцина вызывает проблемы с фертильностью. А вот как отреагирует организм беременной женщины на коронавирусную инфекцию — большой вопрос.
Миф № 2: вакцина влияет на ДНК
Ни одна из зарегистрированных сегодня вакцин не способна встраиваться в ДНК. Вакцины не проникают в клеточное ядро, где находится ДНК. Поэтому она в безопасности. Происхождение этого мифа науке неизвестно.
Миф № 3: от вакцины можно заразиться коронавирусом и получить положительный тест ПЦР
Вакцина не вызывает активное заболевание, а стимулирует специфический иммунитет другими способами. ПЦР после прививки будет положительной, только если заразиться до вакцинации. Чем раньше привиться, тем быстрее сформируется специфический иммунитет. Единственный риск, который я вижу, — это кратковременное повышение температуры тела. Оно может быть выявлено, например, в аэропорту и помешать отлету. Поэтому в идеале привиться следует за два-три дня до авиаперелета.
Миф № 4: при хронических заболеваниях нельзя прививаться
В этом случае перед вакцинацией лучше проконсультироваться с лечащим врачом. При обострении хронического заболевания, возможно, прививку следует отложить. А возможно, и нет. Но сами по себе хронические болезни не относятся к противопоказаниям. Наоборот, при них сильно увеличиваются риски тяжело перенести коронавирусную инфекцию. В этом случае безопаснее вакцинироваться и защитить ослабленный организм.
Заключение
«Спутник V» — вакцина, подтвердившая свою эффективность и безопасность в международных исследованиях.
Пока лекарства от коронавирусной инфекции нет, вакцинация значительной части общества — единственный способ остановить распространение пандемии и вернуться к нормальной жизни. Достаточно посмотреть на многие страны Европы: благодаря массовой вакцинации ограничительные меры значительно смягчились. Открываются рестораны, фитнес-клубы, отменяется обязательное ношение масок в супермаркетах. Полагаю, мы все об этом мечтаем.
Что такое кокцигодиния? Причины возникновения, диагностику и методы лечения разберем в статье доктора Гавриловой Т. А., лазерного хирурга со стажем в 13 лет.
Определение болезни. Причины заболевания
Кокцигодиния, или анокопчиковый болевой синдром — это группа заболеваний, объединённых таким симптомом, как боль в заднем проходе, области промежности и копчике, которая может иррадиировать в крестец, ягодицы и половые органы. Эти боли могут беспокоить человека в течение всей жизни, временно пропадая и возвращаясь. Заболевание часто является хроническим.
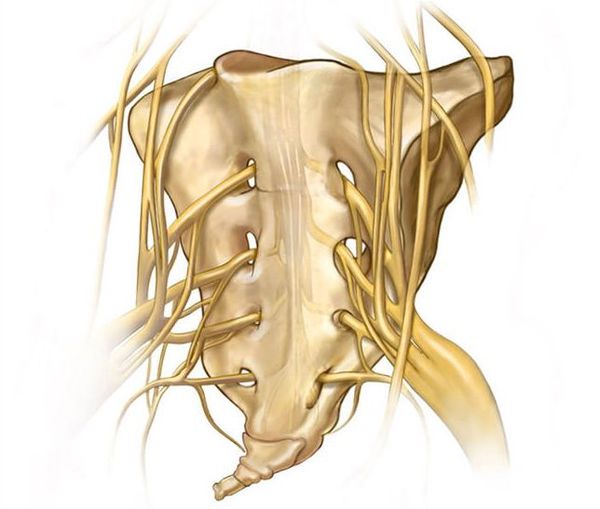
Копчик — самый нижний конечный фрагмент позвоночника. Он представляет собой слияние 4-5 позвонков, прикреплённых к крестцовому отделу посредством хрящевого диска. Особенностью это соединения является отсутствие между позвонками желеобразной структуры — пульпозного ядра. Поэтому в норме движение в суставе отсутствует, а основная причина проявлений болей при данном заболевании — повреждение, ущемление нервов, расположенных в копчиковой и крестцовой зоне.
Выделяют также идиопатическую кокцигодинию, т.е. не связанную с другими патологическими состояниями. Важную роль в её возникновении играет эмоциональное напряжение и стрессы.
Часто боли возникают у людей, вынужденных длительное время находиться в положении сидя: бухгалтеров, программистов, офисных работников. Это связано с дегенеративными изменениями и статической деформацией копчика.
Симптомы кокцигодинии
Больной становится осторожным в движениях, в положении сидя чаще перемещает вес тела на одну ягодицу, передвигается плавно. Такие изменения при нагрузке на мышцы и суставы влекут за собой сколиотические изменения позвоночника, деформацию суставов, перенапряжение мышц.
Заболевание носит хронический характер, обострения провоцируются стрессовыми ситуациями, общим переохлаждением, чрезмерной или непривычной физической нагрузкой. Существует сезонность заболевания.
Патогенез кокцигодинии
Слово «копчик» происходит от древнегреческого слова «κόκκυξ» — «кукушка», что говорит о его клювовидной форме. Ранее в области копчика был хвост, с помощью которого человек мог цепляться за ветви. Также хвост служил органом равновесия, с его помощью распределялась нагрузка на кости и мышцы таза. Человеческие эмбрионы до сих пор на определённом этапе развития имеют хвост, который потом перестаёт выступать над поверхностью тела.
Основные роли копчика:
Особенностью крестца и копчика является губчатое строение их костной ткани. Она состоит из разнонаправленных костных пластинок с обильным кровоснабжением. Это строение обеспечивает лёгкость конструкции, поддерживающей все органы малого таза.
Существует процент пациентов, у которых появление анокопчикового болевого синдрома не связано ни с одним из перечисленных патогенетических процессов. В связи с этим вопрос проявления кокцигодинии до сих пор актуален, а этиопатогенитические факторы изучены не полностью.
Классификация и стадии развития кокцигодинии
Единой классификации кокцигодинии на сегодняшний день не существует. Мы рассмотрим самые распространённые из них.
Антадзе А. А. в 1986 году структурировал данное заболевание по-иному, предложив объединить некоторые группы причин:
Существенных отличий в предложенных классификациях нет. В настоящее время доктор на своё усмотрение определяет, какой из них пользоваться.
Осложнения кокцигодинии
В связи с неравномерным распределением веса при опоре в положении сидя возникает асимметрия, ведущая к сколиотическим изменениям позвоночника (сколиозу), идёт нагрузка на суставы малого таза и нижних конечностей.
На фоне длительного болевого синдрома возникает депрессия и страх «неизлечимого заболевания». Периодически возникающие фобические состояния порой требуют специализированной психотерапии.
В литературе зафиксированы случаи образования хронических язв на ногах на фоне ангионевроза (нарушение иннервации сосудистой стенки) нижних конечностей, причём боли, начинаясь в крестцово-копчиковой области, распространялись на стопы.
Диагностика кокцигодинии
В обязательный перечень исследования входит ректальный пальцевой осмотр. При кокцигодинии проявляется болезненность при исследовании в области копчика, определяется тугой тяж (шнуровидное уплотнение) крестцово-остистой связки. Данное исследование позволяет оценивать состояние мышц малого таза, присутствие в них гипертонуса (перенапряжения).
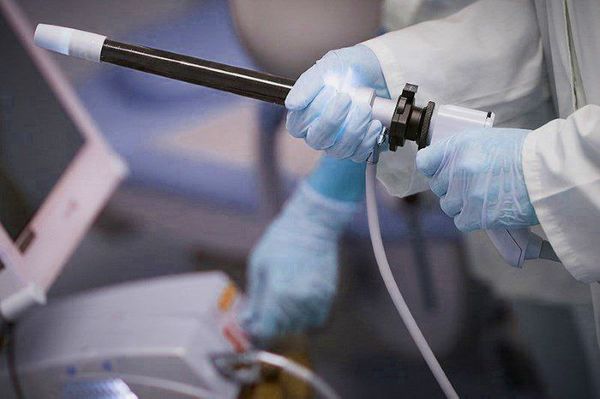
Также всем назначается ректороманоскопия — исследование слизистой оболочки прямой кишки и иногда части сигмовидной кишки с помощью ректороманоскопа. Его проведение необходимо для исключения патологии прямой кишки, а также определения наличия опухолей. Ректороманоскопия должна выполняться на пустой желудок. Перед исследованием кишечник нужно очистить с помощью клизм.
В неясных случаях возможно дополнительно привлечение других методов диагностики. К ним можно отнести:
Лечение кокцигодинии
Данное заболевание крайне плохо поддаётся лечению. Результат терапии часто зависит от причины проявления болей. Хороший эффект даёт именно комплексная терапия.
К формам лечения можно отнести:
Медикаментозная терапия
Основная группа препаратов данного вида лечения — это нестероидные противовоспалительные средства (НПВС). Они не только борются с воспалением, но и позволяют устранить боль. Их желательно вводить ректально, т. е. использовать в виде свечей или микроклизм.
Не последнее место в лечении кокцигодинии занимают препараты группы миорелаксантов. Они позволяют снизить тонус мышц. Применяют антидепрессанты, так как они пролонгируют и усиливают действие обезболивающих средств. Также их принимают в связи с тем, что на фоне постоянной боли возникают фобии и депрессивный синдром.
Мануальная терапия
Физиотерапия
При системном подходе они ускоряют процесс расслабления тонической мускулатуры мышц тазового дна.
Хирургическое лечение
Операция при кокцигодинии проводится только в случае перелома или вывиха копчика, а также при неэффективности консервативной терапии. Видов оперативного лечения существует несколько. Самые распространённые — кокцигэктомия (удаление копчика) и ламинэктомия (удаление части копчика). В последнее время операции проводятся путём локального радиочастотного воздействия (радиочастотной абляции).
Лечение кокцигодинии, особенно хронической, протекающей длительное время, требует большого терпения от больного и от врача. Многое зависит от доверия пациента: ему необходимо объяснять, что процесс является доброкачественным, призвать к спокойствию и терпению.
Прогноз. Профилактика
Проблема кокцигодинии на современном уровне решена не полностью. Часто результаты лечения многофакторны и зависят от причины возникновения заболевания.
В профилактике заболевания большую роль играет образ жизни. Необходимо донести до больного о необходимости соблюдения правильного расположения при положении сидя, а также перерывов в работе. Большую роль играет лечебная физкультура, которая правильно задействует мышцы скелета.
Своевременное обращение к доктору при падениях, травмах в области малого таза ведёт к быстрому купированию процессов локального воспаления, и, как следствие, уменьшает возможность образования рубцов и спастических изменений в малом тазу.
Правильное ведение родов и беременности, умение вовремя распознать клинически узкий таз минимизирует возможность травматизации тканей копчика.
Профилактические беседы о правильной осевой нагрузке на позвоночник, проводимые в школе и на больших предприятиях, могут помочь людям сформировать правильные привычки, а значит снизить вероятность развития дегенеративных процессов в малом тазу и предотвратить возникновение кокцигодинии.
Почему копчик, зуб мудрости и аппендикс больше не нужны человеку
Эволюция человека –– путь от обезьяноподобного предка к современному жителю мегаполиса. Процесс адаптационных изменений занял около 6 млн лет, но даже за это время человек не успел избавиться от всех следов своих предков. «Хайтек» рассказывает о том, как у человека появляются новые органы и рудименты.
Читайте «Хайтек» в
Когда человек стал прямоходящим?
Люди относятся к отряду приматов, физические свойства и, что более достоверно, их генетический код показывает, что Homo Sapiens (человек разумный) тесно связан с другими представителями гоминоидов –– большими обезьянами. Человек, шимпанзе –– включая бонобо, или карликовых шимпанзе –– и горилла имеют общего предка, который жил на Земле около 6–8 млн лет назад. Древнейшие человеческие окаменелости нашли в Африке, ученые датировали находку периодом от 6 до 2 млн лет назад.
Более 4 млн лет назад у человека появился первый признак, ставший характерным для людского естества. Примат начал ходить на двух ногах. Сложный и крупный мозг, способности к языкам и творчеству появились значительно позднее. Самые большие апгрейды –– символическое мышление, искусство и появление культурного разнообразия –– стали атрибутом человечества лишь 100 тыс. лет назад.
Что делает мутацию нормой?
Процесс эволюции –– это ряд естественных изменений, которые приводят к появлению новых популяций организма, адаптации к окружающей среде или вымиранию. Все ныне живущие виды так или иначе эволюционировали от своих первопредков.
У животных, которые размножаются половым путем, термин «вид» относится к определенной группе особей. Ее члены регулярно скрещиваются и дают плодовитое потомство. Каждый вид классифицируется научным названием, которое состоит из двух частей — рода и видового названия. Для современных людей это Homo Sapiens.
Эволюция происходит, когда случается изменение в генетическом материале –– химической молекуле ДНК. Она наследуется от родителей и варьируется в пределах популяции. Гены представляют собой сегменты ДНК, которые обеспечивают химический код для производства белков.
Информация, которая содержится в ДНК, может меняться из-за мутаций. Способ выражения некоторых генов, то есть то, как они влияют на организм или поведение особи, тоже может меняться. От генов зависит, как тело и поведение организма формируются в течение его жизни. Генетические характеристики, которые наследуются особями, влияют на выживание и размножение организма.
Эволюция не меняет одного-единственного человека. Вместо этого унаследованные качества начинают характеризовать целую популяцию. Родители передают измененные гены своим потомкам, что в итоге делает мутацию нормой. В результате дети уже имеют механизмы адаптации и более успешно выживают, размножаются и функционируют в окружающей среде.
Что происходит с популяцией, у которой возникли генетические изменения?
Генетические изменения меняют общий образ жизни вида: то, что особи едят, где они живут и как развиваются. Эволюция человека случилась, потому что новые генетические изменения в популяции предков способствовали появлению новых адаптационных способностей и паттернов существования.
Ученые до сих пор не знают, каким был последний общий предок человека и шимпанзе. Причем «недостающим звеном» этот вид не называют. Такое название подразумевало бы, что эволюция идет упорядоченным и линейным образом, как уже прочерченная дорожка.
«Это создает ощущение, что существует одна переходная форма, которая магическим образом устраняет разрыв между обезьяной и человеком», –– говорит Крис Стрингер, глава отдела палеоантропологии Лондонского музея естествознания.
Любая эволюционная теория доказывает то, что эволюция есть. Разнятся лишь методологии исследований, от которых и зависит конкретный взгляд на эволюцию.
Самые популярные научные теории — дарвиновская теория эволюционного отбора, теория бессмертного гена Докинза. Существует и огромное количество антинаучных теорий, о которых «Хайтек» писал в большом материале. Прочесть его можно здесь.
Реальность куда сложнее: некоторые признаки могут незаметно развиваться годами, другие никогда не разовьются из зачаточной стадии. Смешение разных популяций одного вида делает эволюционный процесс разнообразнее и запутаннее. Древо жизни больше напоминает густой колючий кустарник.
Эволюция –– процесс постоянный, а потому вид Homo Sapiens до сих пор видоизменяется. Человек лишается одних рудиментов, приобретает новые черты и продолжает адаптироваться к окружающей среде с помощью новых трансформаций.
Что такое рудименты и почему они больше не нужны?
Некогда полезные признаки, которые вид приобрел благодаря эволюции, в итоге становятся бесполезными — это рудименты. Их зачатки формируются у плода еще в материнской утробе, но остаются с особью до самой смерти. Этим рудименты отличаются от провизорных органов, которые исчезают до рождения существа.
Почти каждый человек обладает набором разных органов и рефлексов, которые уже никогда не пригодятся в повседневной жизни. Это не атавизмы, которые лишь изредка проявляются у некоторых представителей вида: человека с четырьмя сосками мы встречаем редко, зато копчик есть у каждого. И это не единственный рудиментарный признак нашего организма.
Термин «рудимент» появился в науке в конце XVIII — начале XIX века. Его активно развивали французские натуралисты Этьен Жоффруа Сент-Илер и Жан-Батист Ламарк. Их работу продолжил Чарльз Дарвин, который перечислил несколько рудиментов в своей книге «Происхождение человека»: аппендикс, копчик и зубы мудрости.
В 1893 году немецкий анатом Роберт Видерсгейм написал книгу «О строении человека как доказательстве его прошлого», в которой указал список рудиментов. По его мнению, у человека есть 86 рудиментарных органов, к которым он ошибочно относил тимус и гипофиз. Сегодня список Видерсгейма изменен и дополнен.
Тимус (вилочковая железа) — орган лимфопоэза человека и многих видов животных, в котором происходит созревание, дифференцировка и иммунологическое «обучение» T-клеток иммунной системы.
Гипофиз — мозговой придаток в форме округлого образования, расположенного на нижней поверхности головного мозга в костном кармане, называемом турецким седлом, вырабатывает гормоны, влияющие на рост, обмен веществ и репродуктивную функцию. Является центральным органом эндокринной системы; тесно связан и взаимодействует с гипоталамусом.
Зачем современному человеку нужен копчик?
Копчик –– нижний отдел позвоночника, который представляет собой три или пять вместе сросшихся позвонков. Этот костный выступ напоминает человеку о том, что у его предков существовали хвосты. При этом копчик неправильно называть абсолютно бесполезным отростком.
К передним отделам копчика крепятся связки и мышцы, которые помогают функционировать мочеполовой системе и дистальным отделам толстого кишечника. Они, в свою очередь, связаны с заднепроходно-копчиковой связкой, а еще копчиковой, подвздошно-копчиковой и лобково-копчиковой мышцами, которые вместе образуют мышцу, поднимающую задний проход. К копчику же крепится большая часть мышечных пучков большой ягодичной мышцы, благодаря которой у человека разгибается бедро. Наконец, с помощью копчика человек неосознанно снижает физическую нагрузку на таз.
Почему исчезают зубы мудрости?
Еще один рудимент находится в человеческом рту. Зубы мудрости часто доставляют своим обладателям неудобства в виде боли и внеплановых походов к стоматологу. Причиной их появления была необходимость пережевывать твердую и необработанную пищу. Вместе с переселением человека из Африки изменился и его рацион: более разнообразная пища сделала третьи моляры, или зубы мудрости ненужными и болезненными рудиментами. Сегодня у взрослых людей эти вырастающие относительно поздно и уж точно последними моляры часто отсутствуют.
Какие функции сегодня выполняют аппендикс и миндалины?
Другой рудимент, который приходится извлекать из человеческого организма хирургическим путем, –– аппендикс, имеющий свойство некстати воспаляться, но, конечно, это его не прямая функция. Когда-то аппендикс помогал предкам-приматам переваривать растения, богатые клетчаткой. Некоторые ученые считают, что и сегодня современные человеческий аппендикс может играть роль «склада» для хороших, способствующих пищеварению бактерий.
Иногда человеку удаляют миндалины, которые размещаются в глотке и должны защищать организм от вдыхаемых или проглатываемых патогенных микроорганизмов. На деле они часто накапливают инфекции и воспаляются, становясь, например, причиной хронического тонзиллита.
Онтогенез –– процесс индивидуального развития организма, который начинается в момент зачатия. Термин придумал немецкий ученый Эрнст Геккель, который также ввел понятие филогенеза –– истории развития всего вида.
Параллельно с другим немецким зоологом Фрицем Мюллером Геккель придумал биогенетический закон: «Онтогенез — есть быстрое и краткое повторение филогенеза». Он означает, что процесс развития эмбриона повторяет этапы эволюции организма от предкового состояния до актуальной формы вида.
Сегодня теория Геккеля признана ненаучной: в формулировке перепутаны причины и следствия. Филогенез представляет собой последовательность множества онтогенезов, которые могут сильно отличаться друг от друга. Рекапитуляция, то есть повторение этапов, может быть лишь частичным –– этот тезис также разрушает доказательную базу теории Геккеля.
Шевелить ушами — это нормально?
Также человеку почти не нужны аурикулярные или внешние мышцы уха. Это система, которая включает переднюю ушную мышцу, верхнюю ушную мышцу и заднюю ушную мышцу. Вместе они контролируют ушную раковину –– видимую часть уха. У множества млекопитающих от движения ушей зависит широта контроля территории, выражение эмоций и локализация звука. Если этот рудимент хорошо развит, то обладатель признака может щегольнуть редким умением шевелить ушами. Но и в неспособности дернуть ухом нет ничего жуткого: Дарвин предполагал, что люди обходятся без подвижных ушей, потому что компенсируют это подвижностью головы.
Откуда у человека появились мурашки?
Другой забавный рудиментарный опыт хотя бы раз в жизни испытывали все люди. «Гусиная кожа», «мурашки по коже» –– все это синонимы пилоэрекции. Это невольное сокращение небольших гладких мышечных волокон. Обычно такой эффект наблюдается в стрессовых ситуациях или на холоде. Гладкая мускулатура поднимает волосяные фолликулы –– тонкие волоски на человеческих конечностях.
Пилоэрекция свойственна и другим млекопитающим, причем большая «волосатость» делает этот навык эффективнее. Если существу холодно, поднятые волоски позволяют изолировать воздух и сохранять тепло ближе к телу. Стресс же может быть вызван внешним агрессором –– тогда распушенный мех визуально увеличивает размеры животного и, в лучшем случае, пугает врага.
Наконец, в глазу у человека есть слезное мясцо –– рудиментарный остаток мигательной перепонки, которая и сейчас есть у земноводных, рептилий и некоторых птиц. Это небольшая складка ткани, расположенная во внутреннем углу глаза. У рептилий мембрана полупрозрачна и служит для увлажнения глаза и удаления соринок. Все люди имеют этот рудимент и точно так же все не умеют использовать его по прямому, двигательному назначению.
Что нового получил человек?
В человеческом теле немало рудиментов, но там все еще есть пространство для эволюционного маневра. Новые органы продолжают формироваться: недавно у человека был обнаружен «интерстиций» (от лат. interstitium — «Хайтек) — пространство под кожей и между органами. Оно окружает артерии, мышцы, пищеварительный и мочевыводящие пути.
В 2018 году группа американских ученых опубликовала исследование в журнале Scientific Reports. Эндоскописты Перос Бениас и Дэвид Карр-Лок обнаружили зачаток нового органа случайно: они проводили исследование желчного протока пациента нью-йоркского медицинского центра Mount Sinai Beth. Затем материалы были переданы Нилу Тейзу, профессору медицинского факультета Нью-Йоркского университета. Он и стал автором статьи.
В основе исследования лежала новая методика, которая называется конфокальной лазерной эндомикроскопией. Для осмотра обычный эндоскоп оснастили небольшим зондом с камерой: крошечный зонд проникает в микроскопические образцы тканей, подсвечивая фрагменты лазером. Отраженные флуоресцентные диаграммы, отраженные от ткани, анализируется специальными датчиками. Раньше интерстиций не могли найти из-за того, что изучали фрагменты мертвой, а не живой ткани.
Ученые обнаружили вместо плотной соединительной ткани ранее не известные им полости. Интерстиций находится почти везде, где в теле человека можно найти мягкую ткань. Он представляет собой слой заполненных жидкостью отсеков, которые соединены вместе сетью коллагена и эластина, гибкого белка.
Ткань была спрятана у всех на виду из-за того, что раньше к ней не применялось специальных способов гистологического исследования. Для дальнейшего изучения образцы ткани тонко нарезают и обрабатывают химическими веществами, которые выделяют ключевые компоненты ткани. Лишняя жидкость иссушается, а лишенные влаги отсеки разрушаются.
Открытие показало, где может находиться 20% воды организма, которые ранее располагались в неизвестных клетках организма. Внутри интерстиция может находиться около 10 литров жидкости.
Нил Тейз говорит, что новая ткань действует как амортизатор –– это не слишком жесткая, но достаточно упругая ткань, которая может сжиматься и вновь заполняться ячейками. Согласно теории Тейза, интерстиций может быть источником лимфы, которая движется через лимфатическую систему и поддерживает иммунитет. Возможно, что ее изучение поможет понять механизм распространения рака.