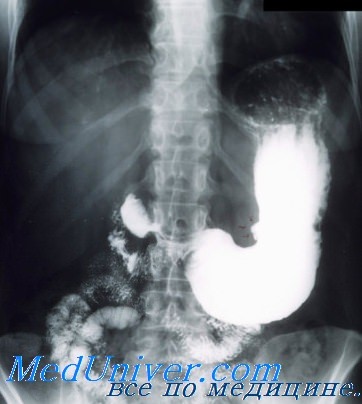
Для чего характерен симптом ниши
Для чего характерен симптом ниши
Локальное уменьшение или полное исчезновение тени на ограниченном участке силуэта контрастированного органа — это есть симптом «дефекта наполнения». Патоморфологическои основой этого симптомокомплекса является дополнительное образование, вдающееся в просвет полостного органа и соответственно суживающее или полностью закрывающее эту полость.
В результате полость, занятая дополнительным образованием, не может полностью заполниться контрастной массой, и его тень проявляется как бы с изъяном (т. е. с дефектом тени), просветлением на месте имеющегося внутри образования. Дефект наполнения — это «плюс ткань — минус тень» (обратно симптому ниши, где «плюс тень — минус ткань»). Дефект наполнения чаще всего бывает опухолевого характера, но может быть обусловлен и камнями в просвете органа (желчный пузырь), каловыми камнями в кишечнике, клубками аскарид, инородными телами и другими образованиями объемного характера.
Рентгенологически симптом «дефекта наполнения» определяется участками просветления в общей тени контрастированного органа, если дефект занимает срединное, центральное положение.
Если дефект наполнения занимает краевое положение, по контуру тени, то он будет выявляться в виде краевого дефекта, отсутствия тени на этом участке. При расположении дефекта наполнения в дистальных отделах исследуемого органа будет определяться та часть контрастированной полости, где сохранился просвет, а там, где дефект наполнения будет отсутствие тени, орган будет иметь форму как бы с резецированной (ампутированной) дистальной частью.
При исследовании желудочно-кишечного тракта, когда то или иное образование закрывает просвет пищеварительной трубки, часто будет выявляться такая картина: остановка продвижения контрастного вещества, а дальше тени бария нет; в большинстве случаев отсутствие тени органа происходит за счет симптома «дефекта наполнения».
Таким образом, различают следующие дефекты наполнения: краевой (по контуру), срединный — центральный и на протяжении (с захватом определенной части исследуемого органа по всей его ширине).
При обнаружении симптома «дефект наполнения» необходимо безотлагательно дать характеристику его формы, очертаний, месторасположения, а также состояния структуры рельефа слизистой вокруг. Эти показатели имеют дифференциально-диагностическое значение. При злокачественных опухолях чаще всего наблюдается краевое расположение дефекта наполнения, контуры его неровные, зазубренные, в некоторых участках нечеткие, форма неправильная, складки слизистой вокруг в основном бывают изменены в виде атипического рельефа.
Дефект наполнения при доброкачественных опухолях в большинстве случаев имеет центральное расположение, четкие ровные контуры, правильную округлую форму и сохраненный, почти неизмененный рельеф складок слизистой вокруг.
Симптомы «дефект наполнения и ниши» и «ниша в дефекте наполнения». Первый симптом встречается нередко и характеризуется наличием просветления — отсутствием тени (дефект наполнения), который сразу же обращает на себя внимание исследователя. При дальнейшем обследовании в середине этого дефекта выявляется контрастное пятно — «ниша». Последняя может располагаться асимметрично, редко бывает одиночной и, как правило, имеет неправильную форму. Патоморфологической основой симптома «дефекта наполнения и ниши» является распадающаяся опухоль, изъязвленная карцинома — блюдцеобразный рак желудка, пищевода.
Ниши после кесарева сечения (истмоцеле)
Содержание:
С увеличением частоты кесаревых сечений, а также с улучшением качества и распространением ультразвуковой диагностики, качество обследования рубца на матке стало неизменно расти от года к году. В последние годы в литературе и на гинекологических конференциях самого высокого уровня все больше и больше стало уделяться внимание такому понятию, как «ниши» в области рубца после кесарева сечения, другое название истмоцеле.
Что же такое «ниша»?
Откуда берется ниша?
Дефект и его последствия были впервые описаны в 1995 году доктором Хью Моррисом, который изучал матки после гистерэктомии у 51 женщины с кесаревым сечением в анамнезе (в большинстве случаев более одного). Доктор Моррис пришел к выводу, что рубцовая ткань у этих пациенток способствовала значительным патологическим изменениям и анатомическим нарушениям, которые, в свою очередь, приводили к появлению множества клинических симптомов, включая меноррагию, дисменорею, диспареунию и тазовую боль, не поддающуюся лечению.
Почему ниша может вызывать симптомы?
Вопрос остается не до конца изученным. Считается, что в нише может задерживаться менструальное содержимое, а также плохо отторгаться функциональный слой эндометрия, что способствует хроническому воспалению, патологической сократительной активности матки. Кроме того, в образовавшейся «складке эндометрия» часто находят микрополипы. Также, определенную роль играет фиброзная рубцовая ткань, которая нарушает перистальтическую волну матки и может быть причиной болевого синдрома. Еще одной причиной болевого синдрома может быть ятрогенный аденомиоз, который является частым спутником симптомных ниш.
Какие проявления ниш (истмоцеле)?
Некоторые исследователи наличие указанных симптомов и ниши называют «синдромом рубца после кесарева сечения».
Диагностика
Кроме того, можно применять МРТ, гистеросальпингографию и гистероскопию. Наиболее качественная визуализация достигается в период ранней пролиферативной фазы (сразу же после окончания менструации).
На УЗИ продемонстрирован выраженный дефект
МРТ пациентки с истмоеле, АМК и бесплодием
МРТ пациентки с истмоцеле и выраженным болевым синдромом
Лечение
Лечение зависит от наличия и выраженности симптомов ниши, репродуктивных планов пациентки и толщины миометрия в области наибольшего углубления истмоцеле.
Существуют следующие основные методы лечения истмоцеле:
Недавний систематический обзор минимально инвазивной терапии симптомов, связанных с истмоцеле, показал хорошие результаты во всех 12 включенных исследованиях, но не дал ответов в пользу того или иного метода лечения. Исследования показывают значительное снижение частоты аномальных маточных кровотечений и боли, а также высокий уровень удовлетворенности у большинства пациенток после гистероскопической или лапароскопической резекции ниши с низкой частотой осложнений (BJOG 2014, 121: 145-6).
1. Снижение частоты кесаревых сечений.
2. Использовать методики ушивания с наименьшим риском формирования ниш.
«Ниши» рубца на матке после кесарева сечения: диагностика, лечение и исходы
ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России, Москва, Россия
В настоящее время частота кесарева сечения (КС) остается на высоком уровне и не имеет тенденции к снижению, а значит, акушер-гинеколог все чаще будет встречать в своей повседневной практике пациенток с несостоятельным рубцом на матке. Согласно последним данным, распространенность «ниш» составляет около 60% среди пациенток, перенесших одно КС, и достигает 100% после трех КС. Объективная оценка состояния рубца на матке после КС представляет значительный интерес еще на этапе прегравидарной подготовки. В случае подтвержденного диагноза несостоятельности рубца на матке планирование беременности возможно только после проведения хирургического лечения – пластики послеоперационного рубца на матке. На сегодняшний день не существует исследований, сравнивающих эффективность хирургических подходов с точки зрения акушерских и гинекологических исходов, как нет и рекомендаций по выбору хирургической тактики для женщин с признаками «ниш» в рубце на матке, планирующих беременность. Для более полного изучения проблемы необходимо проведение дополнительных исследований.
Частота родоразрешения путем операции кесарева сечения (КС) в последние годы в России и за рубежом достигает 30% и не имеет тенденции к снижению [1–3]. В сложившихся условиях вопросы диагностики и тактики ведения больных с рубцом на матке приобретают особое значение. Обусловлено это, прежде всего, тем, что последующая беременность у указанных пациенток может сопровождаться следующими тяжелыми осложнениями: разрывом матки на любом сроке гестации, врастанием плаценты в рубец, а также ранее крайне редким, но в последнее время чаще встречающимся осложнением – эктопической беременностью в рубце (в зарубежной литературе – сesarean scar pregnancy) [4–7]. Таким образом, для врача акушера-гинеколога одной из первостепенных становится задача диагностики состоятельности рубца на матке и определения тактики ведения пациенток с признаками его несостоятельности.
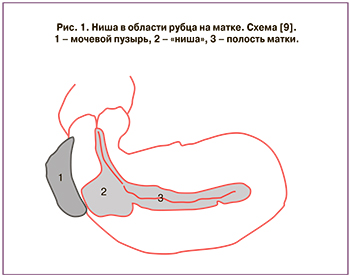
Согласно последним данным, распространенность «истмоцеле» составляет около 60% среди пациенток, перенесших одно КС, и достигает 100% после трех КС [12]. Исследователи определяют «нишу» как анатомический дефект – дивертикул на передней стенке тела матки в области рубца с истончением миометрия хотя бы на 2 мм (рис. 1) [9].
Течение процессов репарации в матке после КС определяет морфофункциональную состоятельность нижнего ее сегмента при последующих беременностях и родах. Известно, что при заживлении матки могут наблюдаться два типа регенерации: субституция, представляющая собой неполноценную регенерацию, и реституция, при которой рубец клинически не выявляется [13]. Исследователи выделяют несколько групп факторов, влияющих на формирование полноценного рубца [9, 13–20]:
Считается, что основными причинами, приводящими к развитию несостоятельного рубца на матке, служат послеоперационные гнойно-септические осложнения в раннем послеоперационном периоде, прерывание беременности или наличие любых внутриматочных вмешательств в течение первого года после КС. Временной интервал после КС имеет определяющее значение для формирования полноценного рубца на матке. В среднем полное морфологическое формирование рубца на матке наблюдается через 8–12 месяцев после операции КС [13].
Предикция
Перед исследователями сегодня встает вопрос предикции несостоятельного рубца на матке. Так, отечественные авторы показали высокую частоту выявления несостоятельного рубца на матке у пациенток с недифференцированной ДСТ, а также значительную степень корреляции между формированием несостоятельного рубца на матке и такими клиническими проявлениями ДСТ, как миопия высокой степени и пролапс митрального клапана [21, 22].
Применение гистероскопии и лапароскопии в лечении дефекта (ниши) в области рубца после кесарева сечения у симптомных пациенток
Актуальность:
Во всем мире увеличиваются показатели частоты кесарева сечения. Термин «ниша» описывает наличие гипоэхогенной области в миометрии нижнего сегмента матки, что отражает «прерывание» миометрия в месте рубца после предыдущего кесарева сечения. Дефект рубца после кесарева сечения связан с такими симптомами, как аномальное маточное кровотечение, бесплодие и осложнения при последующей беременности, включая риск разрыва и истинного приращения плаценты. Это может также увеличить частоту осложнений во время гинекологических процедур: введение ВМС, удалении остатков хоральной/плацентарной ткани, гистероскопии и риск эктопической беременности в месте рубца.
Цель исследования:
Оценить применение хирургических методов для устранения дефекта ниши у симптомных пациенток, с учетом оперативных осложнений, купирования симптомов, толщины нижнего сегмента и фертильности.
Методы:
Пациенты были отобраны в период с августа 2015 года по март 2017 года.
Критерии включения:
Пациентки с одной операцией кесарева сечения в анамнезе при наличии симптомов: аномальные маточные кровотечения, дисменорея, диспареуния, бесплодие.
Критерии исключения:
Бессимптомные пациенты. Отсутствие в анамнезе кесарева сечения.
Результаты:
Симптоматические артериальные гипертензии
Симптоматические, или вторичные, артериальные гипертензии (СГ) — это такие формы повышения артериального давления (АД), которые причинно связаны с определенными заболеваниями или повреждениями органов (или систем), участвующих в регуляции АД.
Частота симптоматических артериальных гипертензий составляет 20 — 35% от всех больных АГ, госпитализированных по поводу повышенного АД.
Классификация
Существует множество классификацией СГ. Все их объединяет выделение четырех основных групп СГ:
Возможно сочетание нескольких (чаще двух) заболеваний, потенциально способных привести к артериальной гипертензии, например: диабетический гломерулосклероз и хронический пиелонефрит, атеросклеротический стеноз почечных артерий и хронический пиело- или гломерулонефрит; опухоль почки у пациента, страдающего атеросклерозом аорты и мозговых сосудов и т. п. Однако и с приведенными добавлениями классификация не является исчерпывающей.
Этиология
Этиологическими факторами для СГ являются многочисленные заболевания, сопровождающиеся развитием АГ как симптома. Описано более 70 подобных заболеваний.
Реноваскулярные (вазоренальные) АГ относятся к почечным СГ.
Патогенез
Механизм развития СГ при каждом заболевании имеет отличительные черты. Они обусловлены характером и особенностями развития основного заболевания. Так, при почечной патологии и реноваскулярных поражениях пусковой фактор — это ишемия почки и доминирующий вследствие этого механизм повышения АД: рост активности прессорных и снижение активности депрессорных почечных агентов.
При эндокринных заболеваниях первично повышенное образование некоторых гормонов является непосредственной причиной повышения АД. Вид гиперпродуцируемого гормона: альдостерон или другой минералокортикоид, катехоламины, СТГ, АКТГ и глюкокортикоиды — зависит от характера эндокринной патологии.
При органических поражениях ЦНС создаются условия для ишемии центров, регулирующих АД, и нарушений центрального механизма регуляции АД, вызванного не функциональными (как при гипертонической болезни), а органическими изменениями.
При гемодинамических СГ, обусловленных поражением сердца и крупных артериальных сосудов, механизмы повышения АД не представляются едиными и определяются характером поражения. Они связаны с:
Клиническая картина
Клинические проявления при симптоматической гипертензии в большинстве случаев складываются из симптомов, обусловленных повышением АД, и симптомов основного заболевания.
В такой ситуации предположения о симптоматическом характере АГ возникают при:
По характеру течения СГ, как и гипертоническую болезнь, разделяют на доброкачественные и злокачественные. Синдром злокачественной АГ встречается в 13 — 30% всех СГ.
Почечные (нефрогенные) гипертензии
Почечные АГ наиболее частая причина СГ (70 — 80%). Они подразделяются на АГ при заболеваниях паренхимы почек, реноваскулярные (вазоренальные) гипертензии и АГ, связанные с нарушением оттока мочи. Большую часть почечных АГ представляют заболевания с ренопаренхиматозной и вазоренальной патологией.
Клиническая картина многочисленных заболеваний, сопровождающихся АГ почечного генеза, может проявляться следующими синдромами: АГ и патологией мочевого осадка; АГ и лихорадкой; АГ и шумом над почечными артериями; АГ и пальпируемой опухолью брюшной полости; АГ (моносимптомно).
Эти синдромы могут быть выявлены на разных этапах диагностического поиска.
В задачу I этапа диагностического поиска входят: 1) сбор сведений о перенесенных ранее заболеваниях почек или мочевыводящей системы; 2) целенаправленное выявление жалоб, встречающихся при почечной патологии, при которой гипертензия может выступать как симптом.
Указания на имеющуюся у больного патологию почек (гломеруло- и пиелонефрит, мочекаменная болезнь и т. д.), связь ее с развитием АГ позволяют сформулировать убедительную предварительную диагностическую концепцию.
При отсутствии характерного анамнеза наличие жалоб на изменение цвета и количества мочи, дизурические расстройства, появление отеков помогают связать повышение АД с почечной патологией без определенных высказываний о характере поражения почек. Эти сведения необходимо получить на последующих этапах обследования больного.
Если больной предъявляет жалобы на лихорадку, боли в суставах и животе, повышение АД, можно заподозрить узелковый периартериит — заболевание, при котором почки являются лишь одним из органов, вовлеченных в процесс.
Сочетание повышенного АД с лихорадкой характерно для инфекции мочевыводящих путей (жалобы на дизурические расстройства), встречается и при опухолях почек.
На II этапе диагностического поиска выявляют симптомы, обусловленные повышением АД (описаны ранее) и основным заболеванием.
Наличие выраженных отеков при соответствующем анамнезе делает предварительный диагноз гломерулонефрита более достоверным. Возникают предположения об амилоидозе.
При физикальном обследовании больного может быть обнаружен систолический шум над брюшной аортой у места отхождения почечных артерий. Возможно предположение о реноваскулярном характере АГ. Уточненный диагноз может быть поставлен по данным ангиографии.
Обнаружение при пальпации живота опухолевого образования у больных АГ позволяет предположить поликистоз почек, гидронефроз или гипернефрому.
Таким образом, на II этапе диагностического поиска могут возникнуть новые предположения о заболеваниях, обусловивших развитие АГ, и подтвердиться диагностические концепции I этапа.
На основании оценки выявленных синдромов можно высказать следующие предположения о заболеваниях, сопровождающихся АГ почечного генеза.
На III этапе диагностического поиска производят: а) обязательное обследование всех больных (см. «Гипертоническая болезнь»); б) специальные исследования по показаниям.
Исследования по показаниям включают:
количественную оценку бактериурии, суточной потери белка с мочой; суммарное исследование функции почек;
раздельное исследование функции обеих почек (изотопная ренография и сканирование, инфузионная и ретроградная пиелография, хромоцистоскопия);
УЗИ почек; компьютерную томографию почек;
контрастную ангиографию (аортография с исследованием почечного кровотока и каваграфия с флебографией почечных вен); исследование крови на содержание ренина и ангиотензина. Показания к проведению того или иного дополнительного исследования зависят от предварительного диагностического предположения и результатов рутинных (обязательных) методов обследования.
Для подтверждения (или исключения) пиелонефрита необходимы не только повторные, многократные анализы утренней порции и суточной мочи, но и проведение дополнительных исследований. В сомнительных случаях для окончательного диагноза латентно протекающего пиелонефрита или гломерулонефрита производят биопсию почки.
Нередко патологический процесс в почках многие годы протекает скрыто и сопровождается минимальными и непостоянными изменениями мочи.
Исследования — биопсия почки и ангиография — проводятся по строгим показаниям.