Для чего кислородные маски при ковиде
Оксигенотерапия повреждает микробиом легких: новое звено патогенеза Covid-19
Несмотря на то, что легкие считаются относительно «чистыми и свободными» от бактерий, в них существует определенный баланс микробиоты, который может нарушаться при проведении оксигенотерапи
Одним из ключевых признаков Covid-19 является одышка, которая вызывается значительным снижением уровня кислорода в крови. Во время госпитализации такие пациенты получают оксигенотерапию для нормализации уровня кислорода.
Несмотря на то, что легкие считаются достаточно «чистыми и свободными» от бактерий, в них существует определенный баланс микробиоты. Новое исследование указывает на то, что оксигенотерапия может негативным образом воздействовать на этот баланс.
«Кислород в избыточном виде является токсином. Если поместить лабораторное животное в среду с 100% кислородом, то оно погибнет в течение 5 дней, при этом будут развиваться повреждения легких, схожих с таковыми при Covid-19 или легочной недостаточности другой этиологии», – рассуждают авторы исследования.
Пациенты в интенсивной терапии получают высокие дозы кислорода на протяжении длительного времени. Ученые решили исследовать, как при этом меняется состав и жизнедеятельность микроорганизмов легких. Различные бактерии достаточно слабо различаются в том, как они реагируют на высокие дозы кислорода.
Была проведена серия экспериментов на здоровых лабораторных мышах. Изменения оказались ровно такими, как предполагали ученые: кислород-толератные бактерии, такие как стафилококки, распространялись в этой среде куда активнее остальных.
Следующий вопрос заключался в том, какое из изменений происходит первым – повреждение легочной ткани или изменения микробиомных взаимоотношений? Оказалось, что микробиом реагировал на оксигенотерапию уже в течение первого дня, в то время как повреждения легких развивались только после 3 дня.
В последнем эксперименте ученые сравнили 2 группы генетически идентичных мышей, получавших оксигенотерапию: со стерильными легкими и с обычным легочным микробиомом. Первая группа не демонстрировала легочных повреждений, характерных для второй группы с естественной микрофлорой в легких.
Это исследование указывает на то, что в патогенезе легочных повреждений при Covid-19 у пациентов, получающих оксигенотерапию, по-видимому, определенную роль играет легочный микробиом.
Тем не менее, результаты использования антибиотиков оказались неожиданными: применение ванкомицина, обладающего эффективностью против грамположительных стафилококков, не повлияло на возникновение легочных повреждений, в отличие от цефтриаксона, направленного на грамотрицательные бактерии.
Авторы работы настаивают на том, чтобы на основании их данных не проводилось никаких изменений актуальных протоколов лечения, в особенности оксигенотерапии. Необходимо проведение рандомизированных контролируемых исследований для получения уверенных клинических рекомендаций.
Коронавирус и ИВЛ: как лечат самых тяжелых пациентов
— На какие сутки обычно развивается коронавирусная пневмония, требующая серьезной медицинской помощи? Часто слышу, что поражение легких начинается еще до первых симптомов заболевания.
Степень тяжести и распространенность воспалительного процесса в легких напрямую зависят от так называемой вирусной нагрузки, то есть количества вирусных частиц, которые попали в организм человека. Свою роль играют и состояние иммунной системы, генетические особенности, наличие сопутствующих заболеваний. Соответственно, чем больше вирусных частиц, слабее иммунитет, тем быстрее развивается и тяжелее протекает процесс. Хронические заболевания или какие-то генетические особенности, врожденные патологии тоже могут привести к более тяжелому течению COVID-19.
Действительно, поражение легких начинается еще до появления первых симптомов заболевания, но это вполне закономерно. Не будет клинических симптомов, если нет поражения. Я бы сформулировала эту мысль по-другому: главной особенностью COVID-19 является то, что имеющаяся у пациента клиническая картина часто не соответствует степени поражения легких. Этот феномен проявляется, например, неожиданными находками двусторонних пневмоний при случайно выполненных рентгенографии или компьютерной томографии легких. То есть человек чувствует себя хорошо, серьезных жалоб нет, а обратился в учреждение здравоохранения с каким-то другим заболеванием, ему выполнили КТ или рентген и нашли пневмонию. При этом характерных признаков воспаления (кашля, температуры, одышки) не было. Эта особенность коронавирусной инфекции и ставит ее в уникальное положение, когда приходится предпринимать комплекс шагов для своевременного выявления.
— В ситуации, если это случайно выявленная пневмония, она протекает легко или может перейти в тяжелую форму?
К слову, на многих смартфонах, фитнес-трекерах, умных часах есть функция пульсоксиметра. Например, в некоторых моделях смартфонов на задней панели рядом с камерой находится датчик сердечного ритма. К нему надо приложить палец и с помощью установленного приложения измерить уровень сатурации и частоту сердечных сокращений.
— В каких случаях принимается решение о подключении пациента с COVID-19 к аппарату искусственной вентиляции легких? Речь идет о пограничных состояниях?
— В принципе некорректно сравнивать летальность среди тех пациентов, которые находились на аппарате искусственной вентиляции легких, и тех, которые обошлись без ИВЛ. Это две совершенно разные группы. В аппаратном дыхании нуждаются люди, которые по каким-то причинам не могут дышать самостоятельно, у них критически нарушен газообмен в легких: кислород не может перейти из легочной альвеолы в кровь, а углекислый газ, наоборот, из крови в альвеолу. Это угрожающая жизни ситуация, поэтому перевод на ИВЛ действительно в какой-то мере последний шанс на спасение.
Что касается SARS-COV-2, который вызывает COVID-19, на сегодня лекарственных средств с хорошей доказательной базой против этого вируса нет. Мы уповаем на ответ собственной иммунной системы человека. Аппаратная поддержка (по сути, искусственное жизнеобеспечение) дает время организму справиться с вирусной нагрузкой.
— Есть ли методы, позволяющие отсрочить перевод пациентов с коронавирусом на искусственную вентиляцию легких?
На ИВЛ переводятся только те пациенты, у которых кислородотерапия с помощью носовых катетеров или лицевой маски и поворот на живот были неэффективны. Если эти меры не позволяют добиться улучшения оксигенации, мы принимаем решение о переводе на аппаратное дыхание, что позволяет моделировать функцию дыхания и увеличить процент кислорода в подаваемой смеси.
— Пожалуй, только высококлассный специалист четко знает, когда человека нужно переводить на ИВЛ. Ведь промедление, как и спешка, может сыграть не в пользу человека.
— Действительно, это должны быть высококвалифицированные анестезиологи-реаниматологи со стажем. На самом деле есть ряд еще более тонких и информативных показателей, кроме сатурации. Например, в реанимационных отделениях мы берем артериальную кровь для проведения лабораторных исследований, анализируются ее кислотно-основное состояние и газовый состав. Если парциальное напряжение кислорода меньше определенного уровня, это является абсолютным основанием для перевода на искусственную вентиляцию легких.
— А проводится ли обучение врачей в регионах? Ежедневно появляются новые знания по ведению коронавирусных пациентов, этот опыт важно донести до коллег.
— За каждым регионом закреплены консультанты, которые оказывают методологическую и практическую помощь, при необходимости могут выехать в конкретную больницу. Например, я закреплена за Гомельской областью. Кроме того, мы записываем видеолекции для докторов. Работы много, но она слаженная, врачи знают, что им делать.
Что касается перевода на ИВЛ, после 2009 года, когда была вспышка пневмоний, вызванных свиным гриппом, наша служба получила уникальный опыт. За эти годы мы очень далеко шагнули. В Беларуси накоплены знания и методики выхаживания пациентов с тяжелыми респираторными дистресс-синдромами, поэтому к этой пандемии мы были хорошо подготовлены. Аппаратов искусственной вентиляции легких у нас достаточно, есть квалифицированные кадры.
По данным наших зарубежных коллег, и мы это видим тоже, частота тромбозов у пациентов с COVID-19, находившихся в отделениях реанимации и интенсивной терапии, составляет порядка 30%. То есть у каждого третьего пациента с тяжелым течением COVID-19 имеют место какие-либо тромботические осложнения. Это могут быть тромбозы глубоких вен, тромбоэмболия легочной артерии, острый коронарный синдром, инфаркты или ишемические инсульты. Еще одной особенностью коронавирусной инфекции является то, что при COVID-19 отмечается полиорганность повреждения. То есть страдают не только легкие, но и сердце, и почки, и нервная система. А в этом случае ИВЛ не поможет, нужно улучшать реологические свойства крови.
— Многих ли пациентов удается отключить от ИВЛ и перевести в палату?
— Вопреки распространенному среди обывателей мнению, ИВЛ не приговор, отключить от аппарата удается достаточно много пациентов. Однако нужно понимать, что процесс отлучения может занимать до двух третей всего времени нахождения на искусственной вентиляции легких. Снять пациента с ИВЛ непросто, это искусство.
У человека, которого в критическом состоянии перевели на аппаратное дыхание, в течение нескольких дней развивается атрофия мышц. Особенно это касается пожилых людей, которым и так свойственна возрастная естественная потеря массы и силы мышц. Если пациент неделю находился на ИВЛ, заставить его мышцы снова работать становится очень сложно. Процесс отлучения пожилых от искусственной вентиляции легких занимает дни, недели. Обязательно приходит реабилитолог, делаем гимнастику и т.д.
— Как проходит отлучение пациента от ИВЛ? Есть ли какие-либо техники тренировки дыхания?
Процесс отлучения от аппарата постепенный. Как я отмечала, он может занимать от нескольких дней до нескольких недель в зависимости от возраста пациента, тяжести заболевания. Сначала мы тренируем дыхание с помощью аппарата, постепенно изменяя параметры. Условно говоря, здоровый человек делает 16 вдохов в минуту. Мы выставляем специальный режим вентиляции, чтобы аппарат дышал за пациента 12 раз, а остальные четыре вдоха он делал сам. Затем начинаем снижать аппаратную поддержку и в итоге выставляем режим спонтанного дыхания. И только тогда, когда у человека появляются силы, ставится вопрос о том, чтобы полностью снять его с ИВЛ.
— Нуждаются ли пациенты с COVID-19 после этого в длительной реабилитации?
— Все пациенты, которые проходят через критические состояния в реанимации, в том числе после пневмоний, нуждаются в длительной реабилитации. И легкие нужно восстановить, и оправиться от стресса. У нас ежегодно есть пациенты с тяжелыми пневмониями, дистресс-синдромами, система их реабилитации хорошо налажена.
— Может ли экстракорпоральная мембранная оксигенация (ЭКМО) стать альтернативой ИВЛ при лечении коронавирусных пациентов?
— ЭКМО широко применяется, в частности, в кардиохирургии. Что касается тяжелых форм ОРДС, экстракорпоральная мембранная оксигенация показана пациентам с тяжелыми его формами, когда кислород не проходит из альвеол в кровь, то есть при неэффективности поддержания газообмена с помощью ИВЛ. Однако эта процедура непростая, очень дорогая и требует специально подготовленного персонала. Ни в одной стране мира ЭКМО не является панацеей и не может служить полноценной альтернативой ИВЛ, потому что тяжесть состояния связана не только с респираторными нарушениями, но и тромбозами, тромбоэмболиями и диссеминированным внутрисосудистым свертыванием крови.
Метод может точечно использоваться в отдельных случаях при ряде условий. При COVID-19 ЭКМО на сегодня используется нечасто. С момента начала эпидемии пациентам с подтвержденным диагнозом во всем мире проведено более 800 таких процедур, в том числе свыше 200 в Европе. С учетом количества заболевших это очень маленький процент.
— По прогнозам экспертов, коронавирусом переболеет большая часть земного шара. К счастью, 80-85% перенесут заболевание бессимптомно или в легкой степени. Какие рекомендации можно дать населению, чтобы не допустить тяжелого течения болезни и, соответственно, не попасть на ИВЛ?
Избежать встречи с вирусом будет трудно. Сейчас многие эксперты действительно прогнозируют, что около 70% населения земного шара переболеют. Этот вирус имеет тенденцию встроиться в обычную сезонную заболеваемость, поэтому не встретим его сегодня или завтра, встретим через год. В любом случае нужно постараться снизить вирусную нагрузку с помощью тех рекомендаций, которые дает наша система здравоохранения. Это очень простые правила, которые можно соблюдать и при этом работать и жить активной жизнью.
Например, группе риска в общественных местах желательно носить маски. Здоровым людям, кто не входит в группу риска, это не обязательно. Вместе с тем призываю к ответственности: если вы чувствуете себя плохо, вам не здоровится, проявите уважение к обществу и тоже наденьте маску, чтобы не заразить тех, кто находится рядом с вами.
Если вы не равнодушны и заботитесь об экологии, пользуйтесь в быту многоразовыми масками. Сейчас их в магазинах полно, на любой вкус и цвет, и стоят недорого. Неприятно видеть кучи выброшенных масок, валяющихся на земле возле лечебных учреждений, магазинов, во дворах. Да и в океане уже плавают тонны масок.
Кислородные маски при коронавирусе
Кислородная маска для дыхания при коронавирусе – одна из известных методик лечения. Они используются при дыхательной недостаточности средней тяжести и демонстрируют высокую эффективность. Маски применяются в больницах, под контролем лечащего врача. Однако, пациентам полезно ознакомиться с инструкциями, как правильно пользоваться этим устройством, а также с принципом его работы.
Устройство кислородной маски
Кислородная маска – это медицинское оборудование, которое обеспечивает прямой доступ кислорода из резервуара непосредственно в легкие. Подобные устройства используются во всех сферах, где существует риск дыхательной недостаточности вследствие заболеваний либо факторов внешней среды. Так, в продаже есть варианты для обеспечения авиабезопасности, для работы в условиях загрязненного воздуха, а также для лечения больных с различными патологиями дыхательной системы.
Кислородная маска представляет собой устройство, которое закрывает нос и рот пациента. С ее помощью происходит подача кислорода в дыхательные пути во время вдоха. При выдохе углекислый газ выводится в окружающую среду. В ее строении выделяют несколько основных элементов.
Показания к применению
Кислородная терапия назначается при различных заболеваниях и состояниях, при которых снижается дыхательная функция. Она проводится в больницах, под контролем врачей, поскольку избыток этого газа также может нанести вред пациенту. Важно контролировать уровень поступаемого оксигена и его концентрацию в крови.
Кислородные маски эффективны при различных заболеваниях дыхательной системы, при острых и хронических состояниях, также они используются в отделениях реанимации. Также их применение оправдано при анафилактическом шоке, отравлениях, судорожном синдроме, травмах, которые сопровождаются массивными кровопотерями. Эти состояния сопровождаются снижением объема циркулирующей крови либо гемоглобина, обогащенного кислородом.
При коронавирусе решение о необходимости оксигенотерапии принимает врач. Показаниями к ее назначению могут быть:
Для выбора метода терапии информативен показатель сатурации. Он указывает на соотношение насыщенного кислородом гемоглобина к общему количеству гемоглобина в крови. У здорового человека этот показатель находится в пределах 95–99%. Если при коронавирусе он снижается до 92% и меньше, это говорит о необходимости госпитализации и проведения кислородной терапии.
Как правильно пользоваться кислородными масками
Оксигенотерапия помогает при коронавирусе только при правильном использовании маски. Она должна быть изготовлена из гипоаллергенного материала, который не вызывает раздражения, особенно при длительном применении. Важно, чтоб она плотно прилегала к коже лица и подходила по размеру. Ее размещают так, чтоб она полностью закрывала нос и рот, а затем фиксируют к голове при помощи ремней. Затем ее подключают к резервуару кислорода, который будет подаваться для дыхания.
Кислородными масками небезопасно пользоваться в домашних условиях. Процедура проходит под контролем врачей, с учетом постоянной динамики показателей. При восстановлении уровня сатурации до 93–95% оксигенотерапию прекращают. Кроме того, для каждого пациента врач подбирает индивидуальный режим применения маски, в зависимости от тяжести дыхательной недостаточности.
Использование при коронавирусе и эффективность
Коронавирус – опасное инфекционное заболевание, которое поражает органы дыхательной системы. Вирус проникает в организм с воздухом, а затем распространяется к бронхам и легким, вызывает прогрессирующую пневмонию. Болезнь представляет опасность для жизни пациента, поскольку уровень кислорода в крови быстро снижается, развивается длительная гипоксия. Это приводит к общему ухудшению самочувствия, обострению хронических заболеваний и другим осложнениям.
Оксигенотерапия показана для пациентов с течением коронавирусной инфекции средней тяжести. После курса лечения можно отметить следующие результаты:
Виды кислородных масок
В продаже представлены разные виды масок, которые подходят для медицинского использования. Они отличаются по строению и функциональности, поэтому для каждого случая можно подобрать оптимальный вариант.
| Тип маски | Особенности | Назначение |
| Простая | Крепится на голове пациента с помощью ремня. Подача кислорода осуществляется через трубку на нижней части. Также предусмотрены отверстия, по которым заходит воздух из окружающей среды и выводится углекислый газ. | Подходит при низких расходах кислорода, рекомендуется для длительного применения. |
| Маска Вентури | В нижней части расположен клапан, который регулирует поступление кислорода. Он позволяет рассчитать точное количество газа, поступающего в дыхательные пути пациента. | Рекомендуется для пациентов с дыхательной недостаточностью, в том числе при коронавирусе. Подходит при больших расходах и высокой концентрации кислорода. |
| Маска-резервуар | Содержат резервуар, в котором накапливается углекислый газ либо находится дополнительный объем кислорода. В первом варианте газ перерабатывается и используется повторно для дыхания. Во втором случае применяется запас чистого кислорода. | Подходят для большого количества воздуха (до 50 л в минуту). |
Полезные советы
Совет № 1
При коронавирусе у пациента остается возможность выбирать место лечения. Если необходима госпитализация, важно обратиться в больницу, где есть оборудование для оксигенотерапии. В эту группу входят кислородные маски и аппараты для искусственной вентиляции легких. Решение о необходимости их применения принимает лечащий врач, но доступ к ним может стать решающим элементом комплексной схемы терапии.
Совет № 2
Кислородные маски доступны к покупке. Если врач рекомендует приобрести конкретную модель, которая отсутствует в ассортименте лечебного учреждения, такое решение оправдано. Для детей и подростков важно подобрать вариант, максимально подходящий по размеру. Пациентам, склонным к проявлению аллергических реакций, необходимо контактировать только с безопасными гипоаллергенными материалами.
Совет № 3
Кислородная терапия проводится в условиях больницы. В продаже можно найти аналоги масок для домашнего использования, но они не покажут достаточную эффективность. Коронавирус – это опасное заболевание, которое может приводить к значительному ухудшению дыхательной функции и другим осложнениям. Поэтому при его проявлениях важно обращаться к опытным врачам и не заниматься самолечением.
Частые вопросы
Насколько кислородные маски эффективны при коронавирусе?
Оксигенотерапия является одной из составляющих комплексной схемы лечения. Она позволяет обеспечить достаточный доступ кислорода к клеткам и тканям в условиях дыхательной недостаточности. Ее применение оправдано при коронавирусе и позволяет избежать опасных осложнений.
Какие маски считаются лучшими?
В продаже есть большое количество различных кислородных масок, но подходящий вариант подберет только лечащий врач. Важно, чтоб он подходил по размеру и был выполнен их качественных материалов. Врачи рекомендуют модели из эластичного силикона либо полимеров. Они обеспечивают лучший контакт с поверхностью кожи, по сравнению с пластиковыми изделиями.
Можно ли пользоваться кислородными масками дома?
В продаже есть маски и мобильные кислородные концентраторы. Их можно использовать в период реабилитации после коронавируса, а также при дыхательной недостаточности. Однако, это дорогостоящее приобретение, и его покупка не оправдана. Кроме того, домашнее оборудование отличается от профессионального мощностью и наличием дополнительных функций.
Оксигенотерапия при коронавирусе
Как используется лечение кислородом при коронавирусе
Нужно сразу отметить, что кислород применяется лишь как вспомогательный метод терапии — респираторная поддержка. Он не способен вылечить инфекцию и лишь устраняет гипоксемию (низкое содержание кислорода в крови).
В клиниках применяют несколько методик, нацеленных на борьбу с острой дыхательной недостаточностью. Это кислородная терапия с использованием маски, высокопоточная назальная кислородотерапия, неинвазивная вентиляция легких (НИВЛ) и инвазивная искусственная вентиляция легких (ИВЛ). Конкретный способ кислородной терапии при коронавирусе подбирается в зависимости от тяжести состояния пациента.
Метод кислородотерапии при ковиде
Дыхательная недостаточность средней тяжести
Кислородотерапия с использованием маски или канюль
Средне-тяжелое и тяжелое состояние
Высокопоточные канюли или НИВЛ
Тяжелая и крайне тяжелая дыхательная недостаточность
Искусственная вентиляция легких с интубацией трахеи
Какая доза кислорода нужна пациентам с COVID-19
Тяжелобольные пациенты с сатурацией ниже 92 % должны проходить лечение коронавируса кислородом в больнице. Для насыщения крови необходимо подключаться к кислородным концентраторам мощностью более 5 литров в минуту. Как правило, врачи сначала используют высокопоточные канюли. При падении показателя сатурации ниже 85 % пациента забирают в реанимацию и начинают искусственную вентиляцию легких. Аппаратная терапия нужна, чтобы пережить жизнеугрожающее состояние. Тяжелым больным с COVID-19 регулярно измеряют показатель воздуха в крови, чтобы вовремя отследить изменения и предпринять меры.
Больные со средней формой дыхательной недостаточности также получают кислород через канюли или маски, подсоединенные к концентратору. Производительность последнего составляет 1-4 литра в минуту. Врачи рекомендуют начать кислородотерапию при коронавирусе, если сатурация упала ниже 95 %. Помимо подачи кислорода желательно перевернуть пациента на живот, в так называемую прон-позицию.
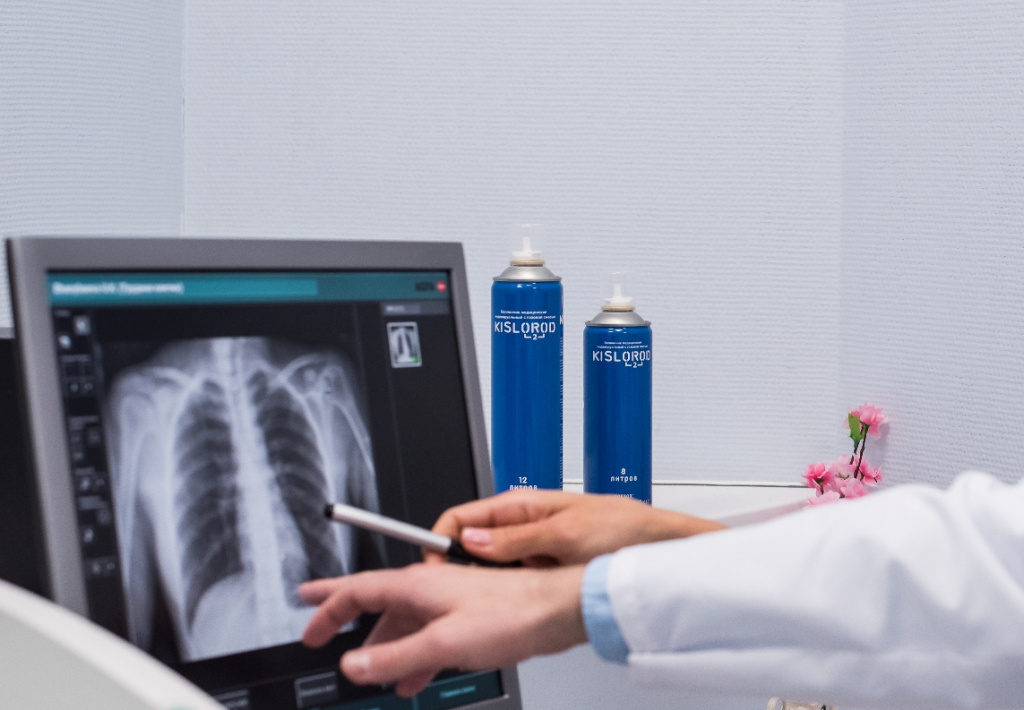
Если у человека легкая форма COVID-19, то его, как правило, не увозят в больницу. Получать кислород на дому при коронавирусе можно для профилактики гипоксемии, используя кислородный баллончик. В нем находится концентрированная смесь с содержанием кислорода в 4 раза выше, чем в атмосферном воздухе. Такие ингаляции помогают за считанные секунды насытить кровь O2 и улучшить общее состояние организма.
Последствия COVID-19 для легких
Исследования показали, что при интенсивной лечебной терапии воспаление в легких начинает рассасываться через 14-20 дней после начала болезни. При средней и тяжелой форме пневмонии на фоне COVID в первые 2-3 месяца после отрицательного теста наблюдается снижение легочной функции. Оно может достигать 30 %. Причина в том, что новая волокнистая ткань, которая восстанавливается вместо поврежденной, не способна раскрываться полностью.
Тяжелым последствием короновируса может стать легочный фиброз. Это рубцевание легочной ткани, приводящее к ухудшению прохождения кислорода по альвеолам и, как следствие, нарушению функции дыхания. При фиброзе больной обязательно должен встать на учет к пульмонологу.
Как оценивают работу легких после COVID-19
Понять, что после ковида нужна кислородная терапия или другие методы поддержки организма, можно по следующим признакам:
Для оценки дыхательных функций лечащий врач может использовать следующие виды диагностики:
Оксигенотерапия при восстановлении после коронавирусной инфекции
Лечение кислородом при ковиде будет полезно и на этапе восстановления после заболевания. Поврежденные легкие хуже обогащают кровь О2. Для ее насыщения, а также общего укрепления организма и разработки легких используются все доступные методы:
Прогулки на свежем воздухе, умеренные занятия спортом.
Кислородотерапия с использованием кислородных баллончиков, кислородных подушек, домашних концентраторов.
Некоторые из этих методов имеют большее воздействие, чем другие. Например, использование медицинского кислорода на дому при восстановлении после ковида помогает укрепить иммунитет, наполнить тело энергией, прояснить голову, повысить концентрацию внимания. Такая оксигенотерапия особенно полезна для пожилых людей или больных, перенесших COVID-19 в тяжелой форме. Они быстро теряют силы, и прогулки их изматывают. Кислородные баллоны выглядят наиболее удобным в использовании, недорогим и простым вариантом терапии: они способны заменить времяпрепровождение на свежем воздухе до тех пор, пока организм не окрепнет.