Для чего назначают амлодипин вместе с бисопрололом
Возможности бисопролола в терапии сердечно-сосудистых заболеваний
Бисопролол относится к самым высококардиоселективным бета-адреноблокаторам. Рассмотрены преимущества применения бисопролола при артериальной гипертензии, его использование при различных формах ишемической болезни сердца и выбор качественного препарата.
Bisoprolol is related to the most high-cardioselective beta-blockers. The advantages of bisoprolol use in arterial hypertension were considered, as well as its use in different forms of ischemic heart disease, and selection of high-quality medication.
В реальной клинической практике бета-адреноблокаторы (БАБ) — одни из наиболее широко используемых лекарственных средств в терапии сердечно-сосудистых заболеваний (ССЗ). Вопросы выбора БАБ по-прежнему сохраняют свою актуальность.
Как известно, бета-1-селективные АБ превосходят неселективные: они значительно меньше повышают периферическое сосудистое сопротивление, в большей степени уменьшают выраженность вазоконстрикторной реакции на катехоламины и, следовательно, более эффективны у курящих, реже вызывают гипогликемию у больных сахарным диабетом (СД), реже вызывают синдром отмены. Бета-1-селективные АБ могут применяться у больных с обструктивными заболеваниями легких, в меньшей степени изменяют липидный состав крови.
К одному из самых высококардиоселективных БАБ относится бисопролол (Бидоп). Сродство бисопролола к бета-1-адренорецепторам в 75 раз выше, чем к бета-2-адренорецепторам. В стандартной дозе препарат почти не оказывает блокирующего действия на бета-2-адренорецепторы и поэтому лишен многих нежелательных эффектов. Бисопролол в терапевтических дозировках (2,5–10,0 мг/сут) не вызывает бронхоспазма и не нарушает дыхательную функцию у лиц с хронической обструктивной болезнью легких (ХОБЛ). Кроме того, бисопролол не ухудшает функцию почек и внутрипочечную гемодинамику, не влияет на углеводный обмен и не повышает содержание холестерина и липопротеидов в плазме крови [1].
Данные свойства обусловливают применение бисопролола при различных ССЗ, в первую очередь при артериальной гипертензии (АГ) и ишемической болезни сердца (ИБС).
Преимущества бисопролола при артериальной гипертензии
Основными показаниями при применении БАБ у больных АГ являются: ИБС, инфаркт миокарда в анамнезе, хроническая сердечная недостаточность (ХСН), тахиаритмии, глаукома [2].
По антигипертензивной активности бисопролол не уступает другим БАБ и по ряду показателей превосходит их. Двойное слепое рандомизированное исследование BISOMET показало, что бисопролол, как и метопролол, снижает артериальное давление (АД) в покое, однако значительно превосходит метопролол по влиянию на систолическое АД и частоту сердечных сокращений (ЧСС) при физической нагрузке [3]. Выраженная эффективность бисопролола у пациентов, ведущих активный образ жизни, побуждает назначать препарат более молодым пациентам с АГ.
В этой связи следует напомнить о мифах про влияние БАБ на эректильную функцию. Часто прием БАБ связывают с возможностью возникновения сексуальной дисфункции. В отношении бисопролола убедительно доказано отсутствие негативного влияния на сексуальную функцию у мужчин. Данное свойство бисопролола повышает приверженность к лечению молодых пациентов-мужчин, которые начинают страдать АГ в активные годы жизни. В исследовании L. M. Prisant и соавт. продемонстрировано, что частота сексуальной дисфункции при приеме бисопролола не отличалась от таковой при приеме плацебо [4].
При сравнении бисопролола с антагонистами кальция (нифедипин) и ингибиторами ангитензинпревращаюшего фермента (ИАПФ) (эналаприл) выяснилось, что он обладает не меньшей антигипертензивной активностью. Более того, в сравнительном рандомизированном исследовании бисопролол (10–20 мг/сут) приводил к достоверному уменьшению индекса массы миокарда левого желудочка (ММЛЖ) на 11%, что было идентично эффекту ИАПФ (эналаприл, 20–40 мг/сут) [5].
В другом исследовании изучали эффективность бисопролола в дозах 5–10 мг у больных АГ и гипертрофией миокарда левого желудочка (ГЛЖ). Через 6 месяцев индекс ММЛЖ достоверно уменьшился на 14,6%, толщина миокарда задней стенки левого желудочка (ЛЖ) и межжелудочковой перегородки на 8% и 9% соответственно, а объем полостей и фракция выброса ЛЖ не изменились. При этом регресс гипертрофии ЛЖ нельзя было объяснить одним лишь гипотензивным действием, у 5 пациентов, не достигших нормальных цифр АД, также отмечалось снижение индексов ММЛЖ [6].
Оценка органопротекторных свойств, в том числе влияния различных антигипертензивных препаратов на жесткость артериальной стенки, в настоящее время является предметом активного изучения и дискуссий. С учетом открытия новых маркеров сердечно-сосудистого риска приведем данные о влиянии бисопролола на центральное давление, пульсовое давление и жесткость сосудистой стенки. Жесткость сосудистой стенки — это один из главных факторов, определяющих пульсовое АД. И жесткость сосудистой стенки, и пульсовое давление тесно коррелируют с такими конечными точками, как сердечно-сосудистая смертность, инфаркт миокарда и инсульт. Еще более тесную взаимосвязь с сердечно-сосудистым риском имеет центральное, или аортальное, пульсовое давление [7].
Бисопролол в дозе 10 мг у пациентов с АГ приводил к достоверному снижению скорости пульсовой волны, а также улучшению эластичности плечевой артерии.
В исследовании ADLIB изучались эффекты различных классов антигипертензивных препаратов (амлодипин 5 мг, доксазозин 4 мг, лизиноприл 10 мг, бисопролол 5 мг и бендрофлуметиазид 2,5 мг) на показатели жесткости сосудистой стенки — центральное давление, отраженную волну и индекс аугментации. Наиболее выраженное снижение АД на плечевой артерии вызывал лизиноприл и бисопролол. Бисопролол наравне с лизиноприлом и амлодипином снижал центральное АД. При этом бисопролол оказывал противоположное влияние на индекс аугментации и скорость отраженной волны: индекс аугментации был выше при применении других препаратов, а скорость отраженной волны была максимальной при лечении бисопрололом [8].
Нельзя не остановиться на аспектах лечения АГ у тучных пациентов. АГ диагностируется у 88% больных с абдоминальным типом ожирения [9].
Несмотря на то, что БАБ относятся к основному классу препаратов в лечении АГ, ожирение и метаболический синдром не служат преимущественным показанием для их назначения, хотя использование БАБ у тучных пациентов имеет патогенетическое обоснование, учитывая ключевую роль гиперактивности симпатической нервной системы в развитии АГ при ожирении.
Боязнь назначить БАБ пациенту с метаболическим синдромом обусловлена опасениями ухудшения течения СД. БАБ обладают разным продиабетогенным потенциалом. Так, на фоне приема бисопролола и небиволола у больных АГ и СД не отмечалось изменения уровня глюкозы в крови, тогда как лечение с помощью атенолола приводило к достоверному повышению ее уровня. Было выявлено, что бисопролол не изменяет уровень глюкозы в крови у больных СД, при этом не требуется коррекции доз гипогликемических средств, что свидетельствует о его метаболической нейтральности [10].
Исследования с участием больных СД, проведенные с бисопрололом, показали, что благодаря высокой селективности препарат не оказывает существенного влияния на углеводный и липидный обмен и может применяться у больных СД.
Положительным свойством бисопролола для назначения тучным пациентам с АГ служит его уникальная возможность растворяться как в жирах, так и в воде (амфифильность). Бисопролол в связи с амфифильными свойствами на 50% подвергается биотрансформации в печени, остальная часть выводится почками в неизмененном виде. Учитывая частое наличие у больных метаболическим синдромом «скомпрометированной» печени в виде неалкогольной жировой болезни печени, применение бисопролола оправдано для лечения АГ у данной категории пациентов. Амфифильность обусловливает сбалансированный клиренс бисопролола, что объясняет низкую вероятность его взаимодействия с другими препаратами и большую безопасность при применении у больных с умеренной печеночной или почечной недостаточностью [11].
Полиморбидность и наличие у одного пациента одновременно ХОБЛ и ССЗ заставляет тщательно подходить к выбору БАБ. Установлено, что назначение БАБ пациентам с ХОБЛ, перенесшим инфаркт миокарда, снижает риск смертности на 40% (по сравнению с аналогичной группой пациентов без назначения БАБ). По данным S. Chatterjece, у больных с бронхиальной астмой изменения бронхиальной проходимости на фоне приема 10 и 20 мг бисопролола достоверно не отличались от таковых на фоне плацебо [12].
Кардиоселективный БАБ бисопролол у пациентов с ССЗ и сопутствующей ХОБЛ не оказывает отрицательного влияния на бронхиальную проходимость и улучшает качество жизни больных, тогда как менее селективные атенолол и метопролол ухудшали проходимость дыхательных путей у данной категории пациентов [13].
Применение бисопролола при различных формах ИБС
Отечественные рекомендации по диагностике и лечению ИБС [14] рассматривают БАБ как препараты первого ряда для лечения различных форм ИБС, в том числе служат необходимым компонентом терапии больных с инфарктом миокарда в анамнезе и ХСН. Именно в этих клинических ситуациях БАБ способны улучшить прогноз пациентов.
Антиангинальные свойства позволяют назначать бисопролол для профилактики ангинозных приступов пациентам со стабильной стенокардией напряжения. В многоцентровом клиническом исследовании TIBBS (Total Ischemic Burden Bisoprolol Study) продемонстрировано, что бисопролол эффективно устраняет эпизоды преходящей ишемии миокарда у больных стабильной стенокардией и увеличивает вариабельность сердечного ритма [15]. В этом исследовании также показано влияние на улучшение прогноза при ИБС на фоне применения бисопролола. Доказано, что частота сердечно-сосудистых событий на фоне терапии бисопрололом достоверно ниже, чем при приеме нифедипина и плацебо.
Было также установлено, что по антиангинальной эффективности бисопролол сравним с атенололом, бетаксололом, верапамилом и амлодипином. В других исследованиях доказано, что бисопролол эффективнее предотвращает возникновение ангинозных приступов и в большей степени увеличивает толерантность к нагрузкам, чем изосорбида динитрат (используемый в виде монотерапии) и нифедипин. У больных стабильной стенокардией бисопролол может использоваться в сочетании с другими антиангинальными средствами (в частности, с нитратами и антагонистами кальция).
Установлено, что бисопролол значимо снижает риск инфаркта миокарда и смертности от ССЗ у пациентов, перенесших оперативные вмешательства на магистральных артериях. В качестве средства вторичной профилактики инфаркта миокарда оправдано применение бисопролола у стабильных больных, перенесших инфаркт миокарда (начиная с 5–7 суток заболевания) [16].
Выбор бисопролола
Учитывая широкий ассортимент лекарственных средств на российском рынке и необходимость адекватного выбора, весьма актуальна проблема взаимозаменяемости оригинальных препаратов на генерические по экономическим соображениям. Основное ограничение в повсеместном использовании оригинальных лекарственных средств — их высокая стоимость. С другой стороны, хорошо известен факт высокой эффективности оригинального препарата. При выборе генерика необходимо иметь данные о терапевтической биоэквивалентности оригинальному препарату. Для доказательства терапевтической эквивалентности требуется проведение клинического изучения генерика с выполнением сравнительных клинических исследований с оригинальным препаратом с целью изучения его эффективности и безопасности.
Подробнее остановимся на данных клинических исследований с участием российских пациентов с АГ и ИБС по оценке эффективности препарата Бидоп (бисопролол).
В 2012 г. К. В. Протасовым и соавт. проведено сравнение клинической эффективности и безопасности оригинального и генерического препаратов бисопролола для больных АГ и пациентов со стенокардией напряжения. Обследованы 30 больных АГ 1–2 степеней (средний возраст — 47 лет). Пациенты были рандомизированы в группы оригинального бисопролола и препарата Бидоп, которые назначали в стартовой дозе 5 мг/сут. Через 6 недель лечения и 2 недели отмывочного периода препарат заменили на альтернативный, после чего терапию продолжили до 6 недель. Схема исследования представлена на рис.
Исходно, на 2-й и 6-й неделях терапии регистрировали АД, ЧСС, нежелательные побочные реакции, анализировали результаты самостоятельного контроля АД (СКАД). Исходно и на 6-й неделе проводили суточное мониторирование АД (СМАД). К 6-й неделе лечения офисное АД достоверно снизилось в группе оригинального бисопролола на 23,0/10,5 мм рт. ст., в группе генерика — на 21,2/10,0 мм рт. ст., межгрупповые различия недостоверны. Целевой уровень АД (
О. Н. Корнеева, кандидат медицинских наук
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
Комбинированная терапия – не только повышение эффективности антигипертензивной терапии, но и удобство для пациентов
Проблема эффективного лечения гипертонической болезни (эссенциальной артериальной гипертонии — АГ) продолжает оставаться актуальной, несмотря на появление высокоэффективных антигипертензивных препаратов. Необходимость снижения артериального давления (АД)
Проблема эффективного лечения гипертонической болезни (эссенциальной артериальной гипертонии — АГ) продолжает оставаться актуальной, несмотря на появление высокоэффективных антигипертензивных препаратов. Необходимость снижения артериального давления (АД) до целевых величин была известна давно. Еще в достаточно раннем исследовании HDFP [1] при 5-летнем наблюдении за 10940 больными (в возрасте 30–69 лет) с диастолическим АД (ДАД) > 90 мм рт. ст., получавшими «систематическое» лечение «старыми» препаратами по так называемой «ступенчатой» схеме (хлорталидон или триамтерен, резерпин или метилдопа, гидралазин, гуанетидин) было показано снижение смертности от всех сердечно-сосудистых заболеваний на 17% по сравнению с больными, леченными «обычным» методом. Повторное обследование спустя 12 лет показало, что в группе «систематически» леченных гипертрофия левого желудочка была менее выраженной.
Однако количество «респондеров» (лиц, у которых были получены целевые величины АД) в различных исследованиях, получавших один антигипертензивный препарат, было весьма невелико. Так, в работе [2] было показано, что среди больных АГ, получавших один препарат, адекватное снижение диастолического давления было достигнуто лишь в 37% случаев. Авторы полагают, что одной из причин неудовлетворительного результата явилась именно монотерапия, не позволяющая «блокировать» различные механизмы, ответственные за подъем АД. Подобное заключение еще раз ставит перед лечащим врачом ряд вопросов: следует ли все же отдать предпочтение монотерапии или же комбинировать препараты различных групп друг с другом. Следует подчеркнуть, что «удобство» лечения играет не последнюю роль в неукоснительном следовании больного предписаниям врача. Все еще бытующая среди практических врачей тенденция к «монотерапии» АГ с помощью препаратов пролонгированного действия могла бы быть полностью принята, если бы не два обстоятельства: одно из них уже упомянуто выше; а другое заключается в том, что у части больных полная доза того или иного препарата (назначаемая при невысоком эффекте при средних дозах) вызывает появление побочных действий, что также не способствует следованию больного рекомендациям врача. С другой стороны, сами врачи (учитывая необязательную вероятность появления побочных действий при назначении полной дозы антигипертензивного препарата) проводят так называемую «субоптимальную» терапию малыми дозами, не обеспечивающими нормализацию АД. Наконец, у ряда больных после нескольких месяцев лечения (а иногда и раньше) возникает «эффект ускользания», выражающийся в постепенном снижении эффективности применяемого лечения. Все это объясняет тот факт, что при наблюдении за 1292 больными гипертонической болезнью (мужчинами), с исходным диастолическим давлением 95–109 мм рт. ст., получавшими монотерапию в течение 1 года [3], величины этого показателя ниже 90 мм были получены лишь у 40–60% больных. Последнее обстоятельство особенно важно и, по-видимому, может быть объяснено тем, что в ответ на прием одного антигипертензивного средства у больных гипертонической болезнью происходит «запуск» (или усиление активности) механизмов, противодействующих понижению АД.
В настоящее время приоритет принадлежит комбинированной терапии. Основные принципы комбинированной терапии были сформулированы еще в 1988 г. (M. Epstein и J. Oster) и заключались в следующем:
Эти принципы оказались весьма жизнеспособными и способствовали не только укреплению позиций концепции комбинированной терапии, но также привели к появлению на фармацевтическом рынке самых различных сочетаний лекарственных препаратов.
В настоящее время имеется достаточно много комбинаций антигипертензивных препаратов (два препарата в одной таблетке). Обращает на себя внимание тот факт, что в большинстве комбинаций присутствует тиазидный или тиазидоподобный диуретик, что, вероятно, связано с тем, что добавление этого препарата не только усиливает действие первого препарата (к которому добавляется диуретик), но и позволяет более быстро получить антигипертензивный эффект.
Среди таких комбинаций присутствует сочетание b-адреноблокатора и тиазидного диуретика: атенолол + хлорталидон — 50/100 мг + 12,5/25 мг, метопролол + гидрохлоротиазид (ГХТЗ) — 50/100 мг + 25/50 мг, бисопролол + ГХТЗ — 2,5/5/10 мг + 12,5–25,0 мг. Комбинация ингибитора ангиотензин-превращающего фермента (ИАПФ) и диуретика также пользуется большой популярностью, среди них наиболее распространены следующие комбинации: каптоприл 25, 50 мг + ГХТЗ 12,5 мг, цилазаприл 5 мг + ГХТЗ 12,5 мг; эналаприл 10, 20 мг + ГХТЗ 12,5, 25 мг; лизиноприл 10/20 мг + ГХТЗ 12,5/25 мг; рамиприл 5 мг + фуросемид 20 мг; периндоприл 2/4 мг + индапамид 0,625/1,25 мг. Комбинации блокатора рецепторов к ангиотензину II с диуретиком также присутствуют на фармацевтическом рынке, это комбинация лозартана и ГХТЗ, валсартана с ГХТЗ, ирбесартана и ГХТЗ.
Многочисленные рандомизированные клинические исследования и опыт реальной клинической практики показали все преимущества комбинированной терапии, которые могут быть суммированы следующим образом:
Таким образом, все пациенты, принимавшие участие в исследовании, хорошо реагировали на прием препаратов, у большинства больных АД нормализовалось или существенно снизилось. Эффективность в группе комбинированной терапии во время ожидаемого максимального эффекта превосходила аналогичные показатели в группах монотерапии. Весьма существенно, что данное исследование доказало большую эффективность в снижении САД по сравнению с монотерапией. Общеизвестно, что САД находится в более тесной связи с развитием различных осложнений, наблюдаемых у больных АГ, нежели ДАД, к тому же эффективность различных препаратов в снижении САД менее выражена, чем при снижении ДАД. Практические врачи знают, как сложно снизить САД менее 140 мм рт. ст., особенно у пациентов старшей возрастной группы.
В отечественном исследовании [6] 42 больных АГ со 2-й степенью повышения АД были разделены на три группы, одна из которых получала монотерапию амлодипином (Нормодипином) в среднем 8,9 ± 0,6 мг/сут, другая — монотерапию лизиноприлом (Диротоном) в средней дозе 17,5 ± 1,4 мг/сут, третья — комбинацию Нормодипина (6,8 ± 0,7 мг/сут) и Диротона (8,7 мг/сут). Спустя 12 недель комбинированная терапия Нормодипином и Диротоном привела к достоверно большему снижению АД, нежели в группах больных, получавших монотерапию. Существенно, что у больных, получавших комбинацию препаратов, был больший индекс Е/А, показатели эндотелий-зависимой вазодилатации (ЭЗВД) также были большими у больных, получавших комбинацию Нормодипина и Диротона.
В другом исследовании [7] лечение 40 больных с рефрактерной АГ (ранее получавших не менее трех препаратов) комбинацией Нормодипина (10 мг) и Диротона (20 мг) привело к снижению АД менее 140/90 мм рт. ст. в 92% случаев. Добавление небольшой дозы гидрохлоротиазида (12,5 мг) привело к нормализации АД у всех больных.
Таким образом, комбинация лизиноприла (Диротона) и амлодипина (Нормодипина) весьма благоприятна в силу следующих обстоятельств:
Таким образом, комбинированная терапия с помощью препаратов с фиксированными дозами (два препарата в одной таблетке) имеет ряд преимуществ для больного: простота дозирования, удобство однократного приема. Для врача также имеется ряд положительных сторон в виде уверенности в желании больного следовать предписанным рекомендациям (compliance), возможности обходиться меньшими дозами входящих в состав таблетки препаратов и меньшей вероятности появления дозозависимых побочных эффектов. На современном этапе воззрений на терапию артериальной гипертонии (гипертонической болезни) принцип комбинированной терапии следует признать приоритетным, при этом комбинация двух препаратов в одной таблетке является весьма удобной для больных, что увеличивает приверженность пациентов к постоянному лечению. Это убедительно подтверждается как зарубежными [8, 9], так и отечественными исследованиями [10].
Литература
В. И. Маколкин, доктор медицинских наук, профессор, член-корреспондент РАМН
ММА им. И. М. Сеченова, Москва
Для чего назначают амлодипин вместе с бисопрололом
В настоящее время ни у кого не вызывает сомнений [1], что главной задачей при лечении
пациента с артериальной гипертензией (АГ) является достижение целевого уровня артериального давления(АД). Именно снижение АД приводит к уменьшению частоты сердечно-сосудистых заболеваний и смертности. В исследовании HOT (Hypertension Optimal Treatment) [11] впервые был
определен т. н. целевой уровень АД, т. е. такие цифры АД, при которых риск сердечно-сосудистых осложнений, например инфаркта миокарда, инсульта и сердечной недостаточности, сведен к минимуму.
Комбинированная антигипертензивная терапия позволяет сразу воздействовать на большее количество самых различных звеньев патогенеза АГ (активацию ренин-ангиотензинальдостероновой и симпатоадреналовой систем, нарушение функции эндотелия и почек, гипертрофию миокарда и сосудистой стенки). Таким образом, именно комбинированная антигипертензивная терапия в наибольшей степени решает проблему многофакторности АГ. Клиническим следствием этого является более высокая эффективность лечения (на 20–30 % по сравнению с монотерапией).
В настоящее время большинству врачей хорошо известны оптимальные комбинации антигипертензивных препаратов: ингибиторы ангиотензинпревращающего фермента (ИАПФ)/антагонисты рецепторов ангиотензина II (АРАII) и диуретики, блокаторы кальциевых каналов (БКК) и ИАПФ/АРАII, β-адреноблокаторы (β-АБ) и БКК.
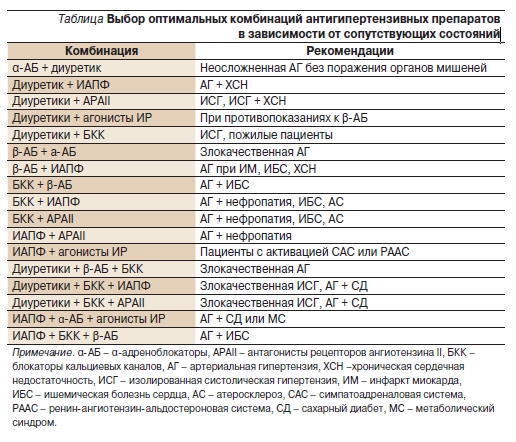
Европейское общество по артериальной гипертензии [8] дало четкие рекомендации по дифференцированному применению комбинированной терапии (см. таблицу).
В российских рекомендациях Всероссийского научного общества кардиологов по диагностике и лечению АГ комбинация β-АБ и дигидропиридинового БКК также рассматривается как рациональная терапия, рекомендуемая при ИБС, атеросклерозе сонных и коронарных артерий, тахиаритмии, изолированной систолической АГ и пожилым пациентам.
В настоящее время на отечественном фармацевтическом рынке присутствует более 50 различных фиксированных комбинаций антигипертензивных препаратов, что, с одной стороны, дает практическому врачу большую воз-можность фармакотерапевтического маневра, с другой – требует дифференцированного и патогенетически обоснованного выбора конкретной комбинации.
Одним из ключевых звеньев патогенеза АГ как в ее оригинальной мозаичной теории [13], так и в ее современной модификации [17] признается нарушение гемодинамики и повышение частоты сердечных сокращений (ЧСС). Более того, если рассматривать повышение АД при АГ как результат несоответствия величины сердечного выброса (произведение ЧСС и ударного объема) и сосудистого сопротивления, то становится очевидным, что оптимальный гемодинамический путь снижения АД
лежит через нормализацию этих показателей. С этой позиции становится очевидным, что большинство имеющихся фиксированных комбинаций уменьшают либо вазоконстрикцию (ИАПФ/АРА + БКК), либо вазоконстрикцию и гиперволемию (ИАПФ/АРА + диуретики), в то время как комбинация β-АБ + БКК уменьшает кардиальный гиперкинетический синдром и вазоконстрикцию, α-, β-АБ +
диуретики – гиперкинетический синдром и гиперволемию. Таким образом, комбинации с использованием β-АБ позволяют решать проблемы (в т. ч. и гиперактивацию САС), которые не могут решать другие комбинации, и обладают синергизмом в гемодинамических эффектах (рис. 1).
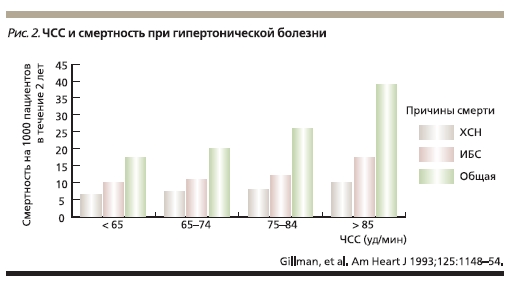
В настоящее время очевидно, что величина ЧСС при АГ имеет важное прогностическое значение (рис. 2). Так же как и хорошо известные риски при АГ, высокая ЧСС в покое – менее известный, но значимый фактор риска развития сердечно-сосудистых заболеваний и смерти от любой причины [18]. Во многих долгосрочных проспективных исследованиях было отмечено, что при наличии высокой
ЧСС возрастают риски смерти от любой причины, развития сердечно-сосудистого заболевания и внезапной смерти пациентов с подтвержденной или предполагаемой ИБС, пациентов, перенесших ИМ и пациентов с АГ. Причем у пациентов с АГ в целом ЧСС в покое выше, чем у похожих по характеристикам нормотензивных пациентов. И наоборот, низкая ЧСС в покое ассоциируется с меньшим риском развития ИБС и внезапной смерти. Данные Фремингемского исследования (Framingham Heart Study) с периодом наблюдения 36 лет показали, что пациенты с АГ и высокой ЧСС в покое подвергаются намного большему риску развития сердечно-сосудистых заболеваний, ИБС и смерти от любой причины, чем пациенты с меньшими значениями ЧСС [18]. Кроме того, кластеризация (группировка) факторов риска развития ИБС у людей с высокой ЧСС в покое свидетельствует, что
симпатическая гиперактивность также вносит вклад в повышение сердечно-сосудистой смертности, наблюдаемое среди лиц с тахикардией [14].
При этом доказано, что профилактический прием β-АБ уменьшает риск повторного ИМ, внезапной смерти и смерти от любой причины; эти эффекты коррелируют со снижением ЧСС,
что дает убедительные основания использовать препараты, снижающие ЧСС.
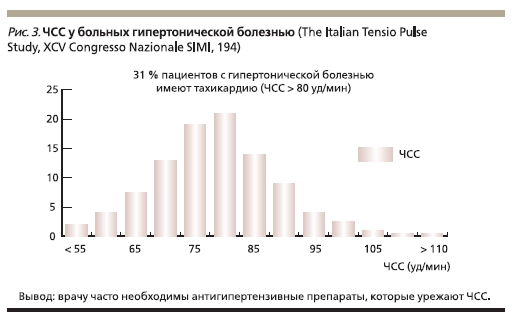
Логичен такой вопрос: насколько часто среди пациентов с АГ встречаются потенциальные кандидаты на терапию комбинацией β-АБ и БКК? По-видимому, приблизительно 30 % пациентов с АГ в режиме моно- или комбинированной терапии требуются БКК (рис. 3). По данным Tecumseh study, треть пациентов с АГ имеет “гиперкинетический” тип кровообращения (тахикардия и повышение сердечного выброса), который сочетается с повышением уровня норадреналина плазмы.
Помимо всего механизм антигипертензивного действия β-АБ обусловлен самыми различными причинами:
• уменьшением сердечного выброса в результате ослабления сократительной способности миокарда левого желудочка и урежения ЧСС;
• торможением секреции ренина;
• перестройкой барорефлекторных механизмов дуги аорты и каротидного синуса;
• увеличением высвобождения вазодилатирующих веществ (простагландинов Е2 и I2, оксида азота,
предсердного натрийуретического фактора и др.);
• уменьшением общего периферического сосудистого сопротивления;
• влиянием на сосудодвигательные центры продолговатого мозга.
То есть этот класс препаратов располагает возможностью оказывать положительное влияние на РААС наряду со способностью подавлять активность САС.
При применении β-АБ в качестве антигипертензивных средств необходимо помнить, что их эффект достигает максимума к концу 3-й недели. На 1-й неделе на терапию β-АБ отвечают около 30 % больных, на второй – 65 %, поэтому судить об эффективности антигипертензивной терапии β-АБ
следует лишь к концу 2–3-й недели. Необходимо подчеркнуть, что комбинация β-АБ и БКК имеет хорошую доказательную базу применения при АГ в виде исследования HOT, в котором она была использована. При этом более 30 % пациентов в этом исследовании достигли целевого АД именно на
ней. Кроме этого была показана перспективность применения ацетилсалициловой кислоты на ее фоне. Такое сочетание препаратов обеспечивает уменьшение тахикардии, активации САС (β-АБ) и уменьшение вазоконстрикции (БКК). В недавно завершившемся исследовании ACCORD для достижения целевого АД в группе интенсивной терапии β-АБ назначили 54 % пациентов, а в группе стандартной терапии – 33 %.
Комбинация бисопролола и амлодипина представляется на сегодняшний день наиболее современной и безопасной среди других комбинаций β-АБ и БКК в силу особенностей препаратов, ее составляющих.
В настоящее время амлодипин – представитель БКК из подгруппы дигидропиридинов, прочно занял
одну из лидирующих позиций среди массы антигипертензивных препаратов. Это обусловлено не только клинико-фармакологическими особенностями препарата, но и имею-щейся в настоящее время его доказательной базой применения при АГ. В механизме действия дигидропиридиновых БКК основной является способность вызывать дилатацию периферических артерий. В отличие от недигидропиридиновых БКК — верапамила и дилтиазема — дигидропиридиновые БКК в незначительной степени влияют на сократимость миокарда и вообще не влияют на функцию синусового узла и атриовентрикулярную проводимость. Эти их свойства в значительной степени определяют особенности клинического применения.
Амлодипин обладает весьма длительным периодом полувыведения
(35–45 часов), что гарантирует поддержание постоянного уровня его концентрации в крови. По той же причине на фоне приема амлодипина гораздо реже возникают побочные эффекты, типич-
ные для короткодействующих БКК [3]. К несомненным достоинствам амлодипина можно отнести наличие у него антиангинального эффекта, подтвержденного результатами исследования CAPE больных стабильной стенокардией напряжения.
Наиболее важными с позиций доказательной медицины исследованиями по применению амлодипина при АГ стали:
• TOMHS, в котором сравнивалась эффективность различных классов антигипертензивных препаратов в отношении больных мягкой АГ. При одинаковой эффективности с β-АБ, диуретиками, ИАПФ и α-АБ амлодипин обеспечивал наилучшую приверженность пациентов лечению;
• ALLHAT, убедительно продемонстрировавшее эффективность и безопасность применения амлодипина
для пациентов с АГ при сравнении с диуретиком и ИАПФ;
• VALUE, в которое были включены 15 245 больных АГ старше 50 лет, имевших повышенный риск
сердечно-сосудистых осложнений, продемонстрировало, что гипотензивный эффект амлодипина более
выражен, особенно в первые месяцы лечения, по сравнению с валзартаном;
• ASCOT-BPLA, в котором сравнивалось влияние двух терапевтических тактик на частоту развития
сердечно-сосудистых осложнений у 19 257 пациентов с АГ и тремя и более факторами риска сердечно-
сосудистых заболеваний [5]. Было доказано, что терапия, основанная на амлодипине, привела к достовер-ному снижению частоты фатальных и нефатальных инсультов, общих сердечно-сосудистых исходов или процедур реваскуляризации, общей смертности и частоты развития новых случаев СД и почечной недостаточности.
Еще одним несомненным достоинством амлодипина является тот факт, что он убедительно доказал наличие у него антиатеросклеротического эффекта. Этот факт основательно подтвержден результатами PREVENT и CAMELOT. Помимо всех вышеперечисленных исследований важное место в понимании роли амлодипина в лечении пациентов с сердечно-сосудистой патологией занимает исследование PRAISE, в котором препарат добавляли к стандартной терапии сердечной недостаточности у больных с выраженными нарушениями сократительной функции левого желудочка (фракцией выброса менее 30 %) и при этом не выявили негативного влияния на жесткие конечные точки. Естественно, это не означает, что амлодипин рекомендуется пациентам с ХСН, но это
дает возможность и не драматизировать возможные негативные последствия его применения этой категорией пациентов [17].
Важно отметить, что сочетание амлодипина и аторвастатина наиболее оптимально для реализации синергетического взаимодействия. В одном из исследований было показано, что именно комбинация амлодипина и аторвастатина в наибольшей степени обеспечивает не только достижение целевого уровня липидов, но и АД [8]. Объяснением этого факта служит благоприятное влияние комбинации амлодипин + аторвастатин на уровень интерлейкина-6, фактора некроза опухоли α и на чувствительность к инсулину (инсулинорезистентность). Таким образом, комбинация амлодипин + аторвастатин не только обладает более выраженным антигипертензивным эффектом, но и значительно сильнее уменьшает проявления инсулинорезистености и воспаления. Многие авторы считают, что возможно взаимодействие между амлодипином и статинами на молекулярном уровне,
которое приводит к стабилизации атеросклеротической бляшки и обусловливает более выраженное снижение риска коронарных событий [8].
На протяжении ряда лет не утихают споры о целесообразности применения β-АБ при ряде сердечно-сосудистых заболеваний, в т. ч. при АГ. Во-первых, критичные по отношению к β-АБ мета-анализы фактически касаются “старых” β-АБ, прежде всего атенолола [3, 5, 7]. Никакой компрометации более современных представителей этого класса (бисопролола, карведилола, небивилола) не было. Во-вторых, по ряду ключевых для антигипертензивного препарата характеристик (кардиоселективность, длительность действия, метаболическая нейтральность и т. д.) бисопролол занимает лидирующие позиции. В-третьих, он обладает одной из наиболее мощных доказательных баз целесообразности своего применения пациентами с сопутствующей сердечной недостаточностью различных функциональных классов (исследования CIBIS). Следовательно, бисопролол радикально отличается от атенолола и других “старых” β-АБ, которые поставили под сомнение целесообразность их применения лицами с АГ и высоким риском сердечно-сосудистых осложнений.
Бисопролол является одним из самых высокоселективных β-АБ. Так, его селективность к β1-адренорецепторам более чем втрое превосходит таковую у метопролола. Длительный период полувыведения бисопролола делает возможным его однократный прием (необходимо отметить, что по своим фармакокинетическим характеристикам он близок к амлодипину, что делает их сочетание в комбинации особенно рациональным). Благодаря высокой кардиоселективности бисопролол практически не оказывает отрицательного влияния на гладкую мускулатуру бронхов, периферических артерий, углеводный и липидный обмены [1]. Двойной путь выведения бисопролола позволяет назначать его пациентам с нарушениями почечной или печеночной функций. Важно отметить, что биспролол в бóльшей степени (на 23 %), чем метопролол, предотвращает повышение АД при физической нагрузке (исследование BISOMET) [10]. Бисопролол столь же эффективно уменьшает гипертрофию левого желудочка при АГ, как и ИАПФ эналаприл [9]. Важно отметить, что в исследовании BIMS (Bisoprolol International Multicenter Study) при сравнении антигипертензивной эффективности среди курящих больных АГ бисопролол и атенолол оказались эффективными в
отншении этой группы пациентов в 80 и 52 % случаев соответственно [4].
Наиболее важными с позиций доказательной медицины исследованиями по применению бисопролола стали:
• CIBIS (Cardiac Insufficiency Bisoprolol Study) – при анализе групп больных ХСН ишемического генеза и в группе пациентов с застойной кардиомиопатией в подгруппах приема бисопролола общая смертность была более чем в 2 раза ниже по сравнению с подгруппой плацебо [2];
• CIBIS II продемонстрировало, что стартовая монотерапия бисопрололом с последующим переводом на комбинированную терапию с эналаприлом по сравнению с традиционным обратным назначением
препаратов (старт – с монотерапии эналаприлом с последующим присоединением бисопролола) обладает аналогичной эффективностью и безопасностью [6];
• MIRSA-исследование показало, что бисопролол уменьшает суммарную ишемическую нагрузку и улучшает прогноз пациентов с ИБС [7].
• TIBBS продемонстрировало, что у больных стабильной стенокардией бисопролол уменьшает число эпизодов ишемии миокарда, общую продолжительность ишемии миокарда и достоверно снижает число ишемических атак в утренние часы. При этом те пациенты, у которых в результате лечения полностью устранялась транзиторная ишемия миокарда, имели более низкий риск смерти по сравнению с больными, у которых сохранялись ишемические эпизоды.
Бисопролол также продемонстрировал высокую эффективность при лечении желудочковых и наджелудочковых экстрасистол, при постоянной форме мерцательной аритмии [15]. Таким образом, имеется достаточно патогенетических и клинико-фармакологических предпосылок к использованию синергизма амлодипина и бисопролола в комбинации, и она недавно появилась в России под названием Конкор АМ. Весьма интересен уже имеющийся опыт ее применения. В недавно проведенном исследовании собирали данные из реальной практики по эффективности и безопасности бисопролола и амлодипина в комбинированной терапии при АГ 2-й степени [16]. Это исследование было открытым, проспективным с участием 801 взрослого пациента из 169 медицинских центров с впервые диагностированной АГ 2-й степени. Пациенты получали фиксированную комбинацию амлодипина 5 мг и бисопролола 5 мг по 1 таблетке 1 раз в сутки. Пациентов считали ответившими на лечение, если у них достигалось целевое АД
1. Чазова И.Е., Бойцов С.А., Небиеридзе Д.В. Основные положения проекта второго пересмотра рекомендаций ВНОК по профилактике, диагностике и лечению артериальной гипертензии // Кардиоваск. терапия и профилактика 2004. № 4. С. 90–8. 2. A randomized trial of beta-blockade in heart
failure. The Cardiac Insufficiency Bisoprolol Study (CIBIS). CIBIS Investigators and Committees.
Circulation 1994;90(4):1765–63.
3. Beevers DG. The end of blockers for uncomplicated hypertension? Lancet 2005; DOI:1.
4. Buhler FR, Berglund G, Anderson OK, et al. Double-blind comparison of the car-dioselective beta-blockers bisoprolol and atenolol in hypertension: the Bisoprolol International Multicenter Study (BIMS). J Cardiovasc
Pharmacol 1986;8(Suppl. 11):122–27.
5. Carlberg B, Samuelsson O, Lindholm LH. Atenolol in hypertension: is it a wise choice? Lancet 2004;364:1684–89.
6. CIBIS-II Investigators and Committees. The Cardiac Insufficiency Bisoprolol Study II(CIBIS-II): a randomized trial. Lancet 1999; 353(9146):9–13.
7. DeMuinck ED, Buchner-Moell D, van de Ven LL, Lie KI. Comparison of the safety and efficacy of bisoprolol versus atenolol in stable exercise-induced angina pectoris: a Multicenter International Randomized Study of Angina pectoris (MIRSA). J Cardiovasc Pharmacol 1992;19(6):870–75.
8. van Zweiten PA. Beneficial combinations of two or more antihypertensive drugs. European Society of Hypertension Scientific Newsletter 2003;4(16).
9. Gosse P, Roudaut R, Herrero G, Dallocchio M. Beta-blockers vs. angiotensin-converting enzyme inhibitors in hypertension: effects on left ventricular hypertrophy J Cardiovasc Pharmacol 1990;16(Suppl. 5):145–50.
10. Haasis R, Bethge H. Exercise blood pressure and heart rate reduction 24 and 3 hours after drug intake in hypertensive patients following 4 weeks of trearment with bisoprolol and metoprolol: a
randomized multicentre double-blind study(BISOMET). Eur Heart J 1987;8 (Suppl. M):103–13.
11. Hansson L, Zanchetti A, Carruthers SG, et al. Effects of intensive blood pressure lowering and low – dose aspirin in patients with hypertension:principal results of the Hypertension Optimal Treatment (HOT) randomized trial. Lancet 1998;351:1755–62.
12. Lindholm LH, Carlberg B, Samuelsson O. Should beta blockers remain first choise in the treatment of primary hypertension? A meta-analysis. Lancet 2005;DOI:10.1016/S0140-6736(05) 67573–73.
13. Page IH. Pathogenesis of arterial hypertension. JAMA 1949;140:451–57.
14. Palatini P, et al. Predictive value of clinic and ambulatory heart rate for mortality in elderly subjects with systolic hypertension. Arch Intern Med 2002;162:2313–21.
15. Plevan A, Lehmann G, Ndrepepa G, et al. Maintenance of sinus rhythm after electrical cardioversion of persistent atrial fibrillation; sotalol vs bisoprolol. Eur Heart J 2001;22(16):1504–10.
16. Rana R, Patil A. Clinical Perspective on the Management of HypertensionIndian Pract 2008;61:225–34.
17. Sever PS, Messerli FH. Hypertension management 2011: optimal combination therapy. Eur Heart J 2011.
18. Singh BN. Increased heart rate as a risk factor for cardiovascular disease. Eur Heart J Suppl 2003;5(Suppl. G):G3–G9.
_575.gif)