Для чего назначают статины при гипертонии
О применении статинов у больных с артериальной гипертонией
О статье
Для цитирования: Ершова А.К. О применении статинов у больных с артериальной гипертонией. РМЖ. 2010;22:1389.
Артериальная гипертония (АГ) в РФ, как и в других странах, является важнейшей не только медицинской, но и социальной проблемой. Это обусловлено высоким риском сердечно–сосудистых осложнений (ССО), выраженной распространенностью и неадекватностью контроля за когортой больных. В России уровень артериального давления (АД) должным образом контролируется лишь у 17,5% женщин и 5,7% мужчин. Однако, помимо снижения АД основной целью лечения больного с АГ является максимальное снижение риска ССО и смертности, а также протективное воздействие на органы–мишени [1,2]. Для решения этих задач в клинической практике широко применяются статины, которые замедляют появление и прогрессирование симптомов атеросклероза, безусловно, имеющего тесную взаимосвязь с АГ. Несомненным является тот факт, что АГ – это важнейший фактор атерогенеза. Высокое АД занимает лидирующие позиции в значимости факторов риска (ФР) возникновения и прогрессирования атеросклероза. В настоящее время насчитывают до 200 ФР, однако их количественное накопление еще не переросло в качественное понимание этой проблемы. Важно не только наличие ФР, но и величина, степень, длительность действия, что еще больше усложняет оценку их влияния.
В России демографическая ситуация развивается таким образом, что идет очень быстрое нараст.
Более половины пациентов, госпитализируемых в стационары общетерапевтического и кардиологи.
Применение статинов в кардиологической практике
Для реального снижения частоты основных сердечно-сосудистых заболеваний (ССЗ) и смертности от них нужны эффективные меры по первичной и вторичной профилактике. Как показывает опыт США и стран Западной Европы, наибольший вклад
Для реального снижения частоты основных сердечно-сосудистых заболеваний (ССЗ) и смертности от них нужны эффективные меры по первичной и вторичной профилактике. Как показывает опыт США и стран Западной Европы, наибольший вклад в снижение смертности от ССЗ привносит государственная (национальная — в западном понимании) образовательная программа. Она особенно эффективна при высокой и очень высокой смертности от указанных заболеваний. Благодаря подобной программе США сократили смертность от ССЗ на 50%, а Финляндия — на 61%, снижая смертность ежегодно на 2,5% и 3% соответственно (NIH, NHLBI, Fact Book, 2004).
Вторичная профилактика также снижает смертность в стране, но в меньшей степени, чем первичная, и обходится существенно дороже. Если первичная профилактика преимущественно строится на изменении образа жизни и устранении факторов риска, то вторичная профилактика осуществляется в основном за счет комплексного весьма продолжительного применения лекарственных средств и дорогостоящих оперативных вмешательств.
В таблице 1 представлены наиболее важные средства и методы лечения, влияющие на прогноз у пациентов с ишемической болезнью сердца (ИБС).
Среди представленных методов эффективно снижают смертность от ССЗ у практически здоровых людей с факторами риска (первичная профилактика) статины, антиатеросклеротическая диета, физические тренировки. Эти же средства (антиагреганты, b-блокаторы, ингибиторы ангиотензинпревращающего фермента — АПФ) широко используются и дают достаточно ощутимый эффект и при вторичной профилактике. Антагонисты кальция и нитраты достаточно эффективно устраняют стенокардию и ишемию миокарда, улучшают качество жизни, хотя и не влияют на смертность. Таким образом, получается, что статины, диета и физические тренировки эффективны при применении и у практически здоровых людей, имеющих факторы риска, и у больных с хроническими ССЗ атеросклеротической природы (Д. М. Аронов, 2000).
Поскольку в нашей стране в течение последних 3–4 десятилетий не предпринималось никаких государственных комплексных программ по борьбе с неуклонно и упорно возраставшей смертностью от ССЗ, а врачи и население скептически и с неохотой относятся к немедикаментозным методам по вторичной профилактике (модификация факторов риска, включая прекращение курения, соблюдение диеты, программа физических тренировок, образовательная программа), роль медикаментозных методов вторичной профилактики может стать наиболее значимой.
В этой связи особые надежды возлагаются на статины. Как видно из таблицы 1, среди медикаментозных средств, доказавших свою стратегическую эффективность, они воздействуют благоприятно на все основные причины и механизмы, ведущие к утяжелению заболевания, развитию осложнений и смерти.
Среди приведенных в таблице, патологических состояний, конечно же, важнейшим является атерогенез. По силе воздействия на атерогенез ни одно из перечисленных в таблице терапевтических мероприятий не может сравниться со статинами, за исключением программы физических тренировок.
В двух рандомизированных исследованиях (Гейдельберг, ФРГ) показано, что программа физических тренировок на фоне антиатеросклеротической диеты уже через год достоверно снижает частоту прогрессирования коронарного атеросклероза и вызывает его частичное обратное развитие (Schuler и соавт., 1992; J. Niebauer и соавт., 1995). Эти два исследования включают в себя в общей сложности всего лишь 203 больных ИБС. Подобных работ со статинами выполнено намного больше и число включенных в них больных также несопоставимо больше, чем при исследованиях с физическими тренировками. В пять исследований (монотерапия с применением ловастатина, симвастатина, правастатина и флувастатина) включен 1831 больной. В других четырех исследованиях, где статины сочетались с другими препаратами, включено 726 больных. В этих работах больные наблюдались от 2 до 5 лет. Таким образом, результаты работ по изучению регресса коронарного атеросклероза с помощью повторных ангиографических исследований с применением статинов и физических тренировок не могут считаться сопоставимыми. Коронарографическая оценка эффективности лечения выполнена для схем с применением статинов старой генерации — с ловастатином, симвастатином, правастатином, флувастатином. В последние два года завершены принципиально новые исследования по количественному изучению регресса коронарного атеросклероза. Речь идет о результатах повторного внутрикоронарного ультразвукового исследования (УЗИ) при применении новой генерации статинов — аторвастатина (Nissen и соавт., 2004) и розувастатина (Nissen и соавт., 2006). В обоих исследованиях с помощью более прогрессивного метода исследования объективно изучена внутрисосудистая динамика коронарного атеросклероза и установлено уменьшение размера бляшки, суживающей просвет артерии. Следует обратить внимание на то, что стандарт современного клинического изучения коронарного атеросклероза — контрастная коронарная ангиография — исследует диаметр просвета коронарной артерии в пораженных и непораженных участках, а внутрикоронарное УЗИ — размеры и характер самого атероматоза, что является более прогрессивным по сравнению со стандартной коронарографией методом (P. Schaenhagen и соавт., 2003).
В исследовании REVERSAL, в котором применялось повторное внутрикоронарное УЗИ, наблюдались 502 больных с ИБС. Рандомизированно больные получали максимальную дозу либо правастатина, либо аторвастатина в течение 18 мес. При сравнительно малом снижении уровня холестерина липопротеинов низкой плотности (ЛПНП) (на 25% при правастатине в дозе в 40 мг/день) за 18 мес наблюдения не удалось приостановить прогрессирование коронарного атеросклероза. При более интенсивном снижении холестерина ЛПНП (на 46% при аторвастатине в дозе 80 мг/день) наступило торможение коронарного атеросклероза. В обеих группах произошло снижение С-реактивного белка (СРБ) (на 5,2% — при правастатине; на 36,4% — при аторвастатине; Nissen и соавт., JAMA, 2004).
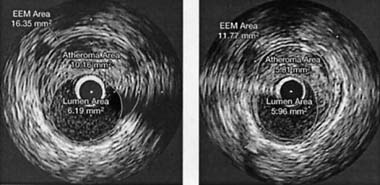 |
| Рисунок 1. Внутрикоронарное УЗИ до и после лечения розувастатином |
Таким образом, новейший статин — розувастатин оказался вполне эффективным антиатеросклеротическим средством. Это особенно важно отметить, поскольку появление розувастатина, как и любого нового препарата, воспринималось с большими надеждами и в то же время с настороженностью.
Антиатерогенное действие статинов, установленное в упоминавшихся выше исследованиях, приводит в конце концов к самому главному эффекту лечения больных атеросклерозом — к достоверному снижению смертности от ИБС и головного мозга. Причем статины эффективны как при первичной профилактике у людей с факторами риска, так и при вторичной профилактике, т. е. у больных с манифестированными заболеваниями атеросклеротического характера (табл. 2).
Как видно из таблицы 2, в первых двух исследованиях по первичной профилактике коронарной болезни сердца с совокупным числом больных более 13 000 человек, имеющих факторы риска, применялись правастатин и ловастатин. В исследовании с правастатином (Западно-шотландское исследование WOSCOPS) общая смертность от всех причин за 5 лет снизилась на 22%, собственно коронарная смертность на — 33%. Примерно такие же результаты получены и в известном американском «техасском» исследовании с ловастатином. За 5 лет фатальный и нефатальный инфаркты миокарда (ИМ) сократились в наблюдаемой популяции на 40%, потребность в реваскуляризации — на 33%, а первый крупный коронарный инцидент наблюдался на 37% реже, чем в группе плацебо.
В последнем крупном исследовании по первичной профилактике ИБС ASCOT-LLA в связи с наличием артериальной гипертонии и гиперлипидемии (при исследовании не натощак!) 10 305 больных были рандомизированы — на прием 10 мг аторвастатина или плацебо сроком на 5 лет, но Наблюдательный совет по безопасности и эффективности исследования в сентябре 2002 г. сообщил, что LLA-ветвь ASCOT показала статистически высокодостоверное снижение первичных конечных точек и инсульта (снижение на 29%, p
Д. М. Аронов, доктор медицинских наук, профессор
ГНИЦ профилактической медицины, Москва
Мифы о статинах
«Доктор, только не назначайте мне статины, все равно не буду их принимать!»
«Соседка сказала, что больше трех месяцев подряд принимать статины нельзя!»
«Зачем мне статины! Вы что не видите, что у меня нормальный холестерин!»
Эти и подобные фразы каждый кардиолог много раз слышал на приёме.
В 2021 году статины отметят полувековой юбилей!
В 1971 году японский доктор Akira Endo выделил первый ингибитор синтеза холестерина из продуктов жизнедеятельности пенициллиноподобных рибов. Это вещество, названное компактином стало родоначальником современных статинов.
В середине 90 гг, статины широко вошли в клиническую практику, были исследованы в многочисленных международных исследованиях.
Статины по праву стали «звёздным хитом» кардиологии, как препараты, влияющие на прогноз, а не только на симптомы!
Тем не менее, эти хорошо изученные и доказавшие свою эффективность препараты воспринимаются некоторыми пациентами, как вредные и ненужные, их назначение, зачастую, окутано мифами и опасениями.
Попробуем разобраться с самыми частыми:
На самом деле, точкой фармакологического действия статинов, действительно является печень, где находится фермент, участвующих в синтезе холестерина. Действие этого фермента ослабляется под воздействием статинов, таким образом, синтез холестерина и его фракций уменьшается.
Однако, частота лекарственных поражений печени при приёме статинов крайне невысока, и составляет по разным данным 2-5%, из которых 90-95 % составляет повышение уровня печёночных ферментов (АЛТ, АСТ), зачастую не требующее отмены или даже снижения дозы.
Гепатотоксичность парацетамола в 10-15 раз выше гепатотоксичности любого из статинов, даже в самых высоких дозах. Существуют болезни печени, такие как жировая болезнь печени, жировой гепатоз, в лечении, которых используются именно статины!
Ни хронические вирусные гепатит, ни камни в желчном пузыре не являются противопоказаниями к назначению статинов.
На самом деле, не существует никаких научных данных, свидетельсвующих даже о небольшом риске подобных заболеваний при приёме статинов.
Наоборот, лечение атеросклероза является эффективной профилактикой сосудистой деменции и эректильной дисфункции, особенно у пациентов старших возрастных групп и у пациентов высокого риска
Диета с ограничением животных жиров, является важным компонентом здорового питания.
Однако, даже самое строгое её соблюдение не может снизить уровень холестерина плазмы более, чем на 10-15%. Это связано с тем, что только 25% холестерина поступает в организм с пищей, а оставшиеся 75% синтезируются в организме, и мало зависят от характера питания
На самом деле, показания к приёму статинов и их целевые уровни могут быть определены только врачом. Лабораторные нормы указаны для здоровых людей. Для пациентов, уже имеющих сердечно-сосудистые заболевания, нормы другие.
На самом деле, никакого эффекта привыкания статины не вызывают, их отмена не сопровождается никаким ухудшением состояния.
Однако, действительно, имеет смысл только длительный, многолетний приём статинов, так, как только он позволяет в полной мере реализовать все положительные лечебные эффекты препаратов. Именно по этой же причине, бессмысленно, прекращать приём статинов при нормализации уровня холестерина, так как в этом случае, эффект будет утерян с прекращением приёма.
На самом деле, у статинов есть еще противовоспалительный эффект, выражающийся в снижении воспаления во внутренней стенке кровеносных сосудов, что позволяет им профилактировать разрыв атеросклеротической бляшки, защищать почки, сетчатку глаза и головной мозг, а также помогать в лечении инфекционных заболеваний (в данный момент даже проводится исследование о применении статинов в лечении новой коронавирусной инфекции)
На самом деле, назначить эти препараты с учётом конкретной клинической ситуации у каждого пациента, подобрать конкретный препарат и определить дозу может только врач.
В нашей клинике мы готовы подробно ответить на все вопросы пациентов, связанные с липидоснижающей терапией, и подобрать оптимальное лечение в каждом случае!
Целесообразность назначения статинов больным с артериальной гипертонией
Заболевания сердечно-сосудистой системы в РФ, как и в индустриально развитых странах, занимают первое место. В настоящее время (по данным Euro Heart Survey) в РФ от сердечно-сосудистых заболеваний ежегодно умирает 830 человек на 100 тысяч населения, при э
Заболевания сердечно-сосудистой системы в РФ, как и в индустриально развитых странах, занимают первое место. В настоящее время (по данным Euro Heart Survey) в РФ от сердечно-сосудистых заболеваний ежегодно умирает 830 человек на 100 тысяч населения, при этом среди мужчин эта цифра достигает 1100. В странах Восточной Европы соотношение сердечно-сосудистой и общей смертности составляет 60%, тогда как в западноевропейских странах это соотношение равно лишь 35%.
Артериальная гипертония (АГ) достаточно часто сочетается с другими факторами риска сердечно-сосудистых заболеваний (ССЗ), что увеличивает риск неблагоприятных исходов (прежде всего инфаркта миокарда и мозгового инсульта). Сочетание факторов риска ССЗ в большей степени увеличивает частоту неблагоприятных исходов, нежели простое сложение влияния таких факторов риска, как АГ или гиперлипидемия по отдельности [1]. Кроме того, большинство сердечно-сосудистых событий развивается у лиц с умеренно выраженными факторами риска, чем у лиц с ярко выраженным единичным фактором риска.
Как известно, основная цель лечения АГ — максимальное снижение долговременного сердечно-сосудистого риска. Это возможно лишь при воздействии на все модифицируемые факторы риска, в том числе и нарушение липидного обмена.
Среди препаратов, влияющих на обмен липидов (общий холестерин сыворотки, его фракции, а также триглицериды), бесспорным лидером являются статины. В крупных исследованиях (MRFIT, 4 S, CARDS, WOSCOPS, ASCOT-LLA, JUPITER) была показана их бесспорная эффективность.
Как известно, механизм действия статинов обусловлен ингибицией ГМК-КоА-редуктазы, фермента, определяющего скорость синтеза холестерина на раннем этапе превращения гидроксиметил-глютарил коэнзима-А в мевалоновую кислоту. В результате развивающегося относительного дефицита внутриклеточного холестерина печеночная клетка увеличивает число апоВ-Е-рецепторов на своей мембране. Эти рецепторы связывают холестерин липопротеидов низкой плотности (ХС ЛПНП) и снижают его концентрацию в крови [2]. Итогом этих процессов является снижение в крови содержания общего холестерина, ЛПНП, триглицеридов, в то же время повышается содержание антиатерогенных липопротеидов высокой плотности (ЛПВП).
Сочетание статинов с антигипертензивными препаратами повышает активность последних. В связи с этим возникает вопрос: могут ли статины сами по себе оказывать гипотензивный эффект. Известно, что лица с нормальным артериальным давлением (АД) и гиперхолестеринемией в ответ на ментальный стресс отвечают избыточным повышением АД [3]. В экспериментальной работе [4] в опытах на крысах со спонтанной гипертензией (но нормальным липидным профилем) назначение статинов приводило к снижению АД с 204 ± 6 мм рт. ст. до 184 ± 5 мм рт. ст., что сопровождалось улучшением эндотелиальной функции и снижением вазоконстрикции, индуцируемой ангиотензином II, уменьшением экспрессии рецепторов АТ1 в стенке аорты на 50%. Активность клеточной NO-синтетазы увеличивалась на 209 ± 46% по сравнению с контролем. В исследовании Brisighela Heart Study [5] 1356 больных с гиперхолестеринемией рандомизировали и лечили в течение 5 лет либо диетой с низким содержанием жиров, либо холестирамином, либо гемфебразилом или правастатином. Отмечено, что особенно большим было снижение АД в группе больных, получавших правастатин (13%), в то время как у больных в группах, отличных от статинов, снижение АД было лишь на 10%. Эффект снижения АД у больных, получающих статины, не является стойким. Milionis H. J. [6] в своем обзоре, посвященном анализу антигипертензивного действия статинов, отметил, что влияние статинов на АД варьировало от нейтрального до благоприятного (снижение систолического АД (САД) = 8–13 мм рт. ст., диастолического АД (ДАД) = 5–7,8 мм рт. ст.). Как указывает Ю. М. Лопатин [7], еще в 1999 г. на небольшой группе пациентов с АГ и гиперхолестеринемией было отмечено достоверное усиление антигипертензивного действия эналаприла и лизиноприла при их сочетании с правастатином или ловастатином [8]. Кроме того, полагают, что статины усиливают антигипертензивный эффект ингибиторов ангиотензинпревращающего фермента (иАПФ), антагонистов кальция (АК), но не атенолола и диуретиков [9]. В исследовании ASCOT-LLA прием аторвастатина в суточной дозе 10 мг у больных АГ обеспечил снижение частоты всех коронарных событий на 21%, фатальных и нефатальных инсультов на 27%, случаев развития стабильной формы стенокардии на 41%. В исследовании ЭЛАСТИКА [10] убедительно показана эффективность комбинации статинов и лизиноприла у больных АГ и нарушениями липидного обмена. В обстоятельной публикации [11] показана целесообразность назначения статинов у больных АГ, сочетающейся с гиперлипидемией.
Антигипертензивный эффект статинов связывают с их плейотропным действием, которое традиционно рассматривается как влияние статина на эндотелий в виде нормализации его функции — восстановлении барьерной функции, увеличении синтеза оксида азота (мощной вазодилятирующей субстанции). Кроме того, плейотропное действие статинов включает антитромботический эффект (снижение агрегации форменных элементов крови, повышение активности фибринолиза), антипролиферативный эффект (в отношении гладких мышечных волокон сосудов), противоспалительное и антиаритмическое действие, регресс гипертрофии левого желудочка и ряд других [12]. Снижение АД гипотетически связывают с дополнительным эффектом статинов в виде уменьшения изопреноидных промежуточных продуктов холестерина и снижением долихолов, герантилгераноевой и фарсенилфарсеноевой кислоты. Таким образом, назначение статинов оказывает весьма благоприятный эффект у лиц с АГ, сочетающейся с гиперлипидемией (естественно, при продолжающейся антигипертензивной терапии) или же без липидных нарушений (но с высоким риском сердечно-сосудистых осложнений). В Европейских рекомендациях по лечению АГ (2007) по этому поводу безапелляционно сказано: «Гиполипидемические средства показаны всем больным АГ, страдающим сердечно-сосудистыми заболеваниями или сахарным диабетом 2-го типа с целью снижения сывороточных уровней общего холестерина и холестерина ЛПНП до 2,3 ммоль/л соответственно), целесообразно присоединение эзетимиба [13] или других препаратов. К сожалению, в реальной клинической практике мы сталкиваемся с недостаточно частым назначением статинов больным ишемической болезнью сердца (ИБС) (в том числе и после перенесенного инфаркта миокарда), не говоря уж о больных с АГ. Между тем своевременное назначение статинов существенно снижает вероятность неблагоприятных сердечно-сосудистых событий, хотя этот эффект достаточно отсрочен. Вероятно, ожидание быстрого эффекта и является одной из причин редкого назначения статинов (в том числе и при ИБС). С другой стороны, преувеличенная боязнь врачей (и пациентов) появления возможных нежелательных эффектов (повышения АСТ, АЛТ и КФК) также сдерживает назначение статинов (в том числе и в полной дозе). Статины хорошо переносятся, но тем не менее следует помнить о возможности повышения ферментов печени и развития миопатии (рабдомиолиза). Рекомендуется выполнять тесты, позволяющие оценить функцию печени (АСТ, АЛТ, гамма-ГТ), а также уровень КФК перед началом терапии, и повторять эти исследования через 1 месяц, 3 месяца, а затем через каждые полгода. На практике серьезное нарушение функции печени в сравнении с плацебо встречается довольно редко (Heart Protection Study Group // Lancet. 2002; 360: 7–22). В ходе довольно крупного исследования с включением 10000 пациентов в течение 5 лет миопатия (с определением ферментов, в том числе и КФК) отмечалась только у 0,11% пациентов в сравнении с 0,06% в контрольной группе (Staffa et al. // N Engl J Med 2002; 539–540).
Больным с АГ очень высокого риска или же при сочетании АГ и гиперлипидемии статины следует принимать неограниченно долго, так как их отмена вновь закономерно приведет к росту холестерина, ЛПНП, триглицеридов.
Литература
В. И. Маколкин, доктор медицинских наук, профессор
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова, Москва
Статины: плюсы и минусы
«Высокий холестерин» не болит, но именно он может приводить к развитию атеросклероза. Атеросклероз поражает сердечно-сосудистую систему, приводит к образованию атеросклеротических бляшек и нарушениям кровоснабжения. Нередко это заканчивается инфарктами, инсультами.
Сегодня существует немало препаратов из группы статинов. Доказана их эффективность в снижении смертности от сердечно-сосудистых заболеваний, но продолжаются споры об их безопасности. Для достижения и удержания нужных показателей липидного обмена требуется длительный прием препаратов, но многие пациенты не выполняют рекомендации, отчего эффективность лечения резко снижается. Что говорить о пациентах, когда врачи имеют разные мнения на этот счет.
Что такое статины
Статины — это группа гиполипидемических препаратов. Они замедляют работу одного из главных ферментов, участвующих в синтезе холестерина — ГМК-КоА-редуктазы. Это приводит к уменьшению синтеза холестерина в печени.
Снижение синтеза холестерина в гепатоцитах увеличивает количество рецепторов к липопротеидам низкой плотности (ХС ЛПНП) и последующему захвату их из кровотока. Кроме того, возможно, некоторое снижение образования ЛПНП за счет угнетения синтеза в печени их предшественника — липопротеидов очень низкой плотности (ЛПОНП). Так статины способствуют снижению общего ХС, ХС ЛПНП и ХС ЛПОНП в плазме крови. Одновременно препараты этой группы способны уменьшить уровень ТГ и несколько повысить уровень «хорошего холестерина» (липопротеидов высокой плотности). Эффективность снижения уровня холестерина в крови зависит от дозы препарата. Для получения нужного уровня снижения требуются достаточно высокие дозы.
Вклад в пользу статинов вносят и их многочисленные дополнительные свойства:
Статины полезны не только своей способностью снижать холестерин в крови.
Виды статинов
В группе статинов препараты отличаются путями, по которому идет их обмен, силой подавления образования холестерина, лекарственными взаимодействиями. Лекарства отличаются не только названиями, но и действующим веществом:
Показания
Препараты этой группы назначает только врач и он подбирает какое действующее вещество подойдет, его дозировку. Обычно для этого определяют риск сердечно-сосудистых событий по специальной шкале, опроснику, сдаются анализы для определения липидного спектра и биохимических показателей крови. Сегодня статины назначают не только после инфарктов, инсультов как вторичную профилактику. При определенных условиях, высоком риске, врач может использовать статины в первичной профилактике сердечно-сосудистых заболеваний.
Минусы
Но есть и нерешенные вопросы в лечении статинами. Так от 40 до 75% пациентов прекращают прием статинов в течение 1-2 лет после начала лечения. Причинами этого пациенты называют: опасение развития нежелательных эффектов из инструкции к препарату (46%), неверие в то, что лекарство продлевает жизнь (29,4%), прием большого количества других таблеток (27,6%), забывчивость (26,5%), плохой контроль уровня ХС крови на фоне приема лекарства (18,8%), отмену препарата нелечащим врачом (13,5%). При этом реальное развитие нежелательных эффектов на терапии статинами наблюдалось только у 11,7% пациентов, причем их проявления были легкой и умеренной степени выраженности.
Мышечные симптомы
Частота развития симптомов поражения мышц составляет 7-29% по разным данным. К ним относят:
Причины этого изучены недостаточно. По одной версии происходит снижение коэнзима Q10 в мышечной ткани и снижение уровня витамина D. Затрагивается работа митохондрий.
Мышечные симптомы встречаются в 7-29%.
Симптомы, как правило, появляются в обеих руках или ногах. Срок появления около 4-6 недель после начала приема статинов. Иногда при болезнях суставов, связок происходит усиление боли. Возможно, этому способствует мышечная слабость. Необычно, но физически активные люди чаще страдают от мышечных симптомов.Так в одном из исследований указывалось, что спортсмены хуже переносят липидснижающую терапию.
По данным исследований, эти симптомы встречаются редко. Но в сами исследования часто не допускаются пациенты старшего возраста, с нарушениями функции печени и почек, принимающие определенные лекарственные препараты, то есть нельзя сказать, что это обычный пожилой человек с «букетом болезней».
Сахарный диабет и инсулинорезистентность
Установлено, что длительный прием статинов при определенных факторах может способствовать развитию инсулинорезистентности и сахарного диабета. Об этом говорят не только данные исследований, но и национальные рекомендации некоторых стран.
Факторами риска развития СД при приеме липидоснижающих препаратов могут стать:
Воздействие на печень
При приеме статинов для снижения негативного влияния на печень необходимо исключить прием:
Статины могут негативно влиять на поврежденную печень.
Не следует их назначать при активном вирусном гепатите, пока показатели печени не вернутся к норме.
Взаимодействие с лекарствами
Статины обладают множественным эффектом. Это происходит из-за того, что они действуют не изолированно, а затрагивают многие химические реакции в организме. Особенно это важно у пациентов принимающих множество лекарственных препаратов по поводу сердечно-сосудистых заболеваний.
Что делать?
Задумавшись о приеме статинов стоит понимать, что это не «волшебная таблетка». И даже длительная терапия на многие годы для увеличения продолжительности жизни будет эффективной только в комплексном подходе, так как развитие атеросклероза зависит не только от приема препаратов. Схемы терапии меняются, но никто не отменял собственных усилий, которые должен делать человек. Нужно поменять образ жизни, который десятилетиями приводил к накоплению проблем.
Диета. Оптимальной диетой для профилактики ССЗ, связанных с атеросклерозом, признана средиземноморская диета. Рекомендуется высокое содержание овощей, бобовых, цельнозерновых продуктов, фруктов, рыбы и ненасыщенных ЖК (особенно оливкового масла). Возможно умеренное потребление алкоголя (в основном красного вина, преимущественно с пищей). Держать в рационе низкий процент красного мяса, молочных продуктов и насыщенных жиров.
Отказ от курения. Курение одна из причин развития атеросклероза. Риск смерти или развития острого инфаркта миокарда у продолжающих курить, после успешной операции по восстановлению проходимости коронарных сосудов, почти в 2 раза выше, чем у некурящих. Отказ от курения уже в течение первого года снижает риск развития ИБС на 50%, а при отказе от курения в течение 5-15 лет риск развития ОКС и инсульта уравнивается с некурящими.
Курение — одна из причин развития атеросклероза.
Физическая активность. Установлено, что сокращение сидения перед телевизором до 2 ч в день увеличивает продолжительность жизни на 1,4 года. Лучшее начало увеличения физической активности это ходьба, особенно в возрасте от 60 лет. Основной принцип плавное повышение интенсивности и объема в течение нескольких недель.
Так обсудив с врачом все плюсы и возможные риски приема статинов нужно придерживаться выбранного пути многие годы для достижения результата.