Для чего нужен маленький язычок в горле
Храп рождается где-то в горле. А значит, надо к ЛОРу. Именно так думают многие и идут со своей бедой к отоларингологу. А там зачастую один ответ – увулопалатопластика.
Просвет глотки увеличен, мягкие структуры утратили подвижность и уже не так сильно вибрируют – все это, в теории, должно решить проблему храпа. Но вот на практике это случается далеко не всегда. И в первую очередь речь идет о диагнозе синдром обструктивного апноэ тяжелой степени.
Суть проблемы
Хирургические манипуляции на мягком нёбе для лечения храпа начали выполнять в середине прошлого века. И в легких случаях это действительно иногда помогает. Однако к началу 21 столетия накопилось немало исследований, доказывающих крайне низкую эффективность таких операций для больных с сонным апноэ тяжелой степени, особенно имеющих избыточную массу тела.
Но многие платные клиники продолжают проводить эту операцию, забывая порой о принципе «не навреди». А основным показанием к хирургическому вмешательству, увы, нередко становится готовность пациента отнести деньги в кассу. Пытаясь снизить стоимость услуги, не каждый медицинский центр проводит полное диагностическое обследование пациента (полисомнографию или кардиореспираторный мониторинг, слип-эндоскопию). Доходит до того, что иногда вопрос о хирургическом вмешательстве вообще решается по телефону. Как результат, процедура не просто не дает желаемого эффекта, но в некоторых случаях наоборот усугубляет храп. И это не говоря о возможности занести инфекцию и о риске прочих осложнений.
Чтобы доказать, что для пациентов с ожирением и апноэ тяжелой формы увулопалатопластика является плохим решением, было проведено немало исследований по оценке результатов таких операции. Приводим результаты одного из них.
Как проходило исследование
Для анализа были отобраны 41 пациент с избыточной массой тела или выраженным ожирением и диагнозом апноэ тяжелой степени. Среди них были мужчины и женщины в возрасте от 40 до 65 лет. Все они прошли через увулопалатопластику в течение последних 1-5 лет, но затем снова стали жаловаться на храп, остановки дыхания, дневную сонливость. Характерно, что менее половины из перед операцией прошли кардиореспираторный мониторинг. Остальные перед хирургическим вмешательством вообще не обследовались.
Пациентов условно разделили на группы.
Больным из группы №2 изначально были предложены внутриротовые капы или СИПАП. Однако по различным причинам они отказались от лечения и обратились в другие клиники, где им провели увулопалатопластику. Пациенты из первой группы, вероятно даже не подозревали о существовании альтернативы, т.к. сразу обратились к отоларингологу.
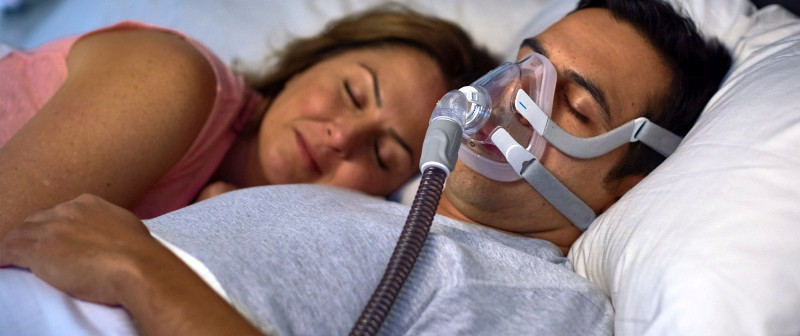
После обследования пациентам из обеих групп предложили консервативные способы коррекции храпа. 18 мужчин и женщин начали СиПАП-терапию, а еще 11 человек согласились на использование индивидуальных ротовых кап. У всех, кто продолжил лечение консервативными методами, значимо уменьшилась дневная сонливость и повысилось качество ночного отдыха.
Результаты и выводы
На примере группы №2 становится понятно, что увулопалатопластика не может использоваться для лечения обструктивного апноэ тяжелой степени. Операция лишь в отдельных случаях уменьшила количество остановок дыхания. Но эти изменения были столь незначительными, что не улучшили качество ночного отдыха или уровень дневной сонливости. У пациентов группы №1 также не был достигнут целевой уровень ИАГ.
Кроме того, ученые нашли подтверждение тому, что увулопалатопластика может усугубить ночные нарушения дыхания из-за рубцевания тканей мягкого неба. И это нередко приводит к обратному эффекту, т.е. усилению храпа.
И наконец, 29 пациентам, согласившихся на СИПАП-терапию или использование индивидуальных кап, было обеспечено адекватное ночное дыхание, несмотря на приобретенную после увулопалатопластика деформацию мягкого неба. На самом деле такое нехирургическое лечение следовало инициировать у них изначально, вместо хирургического вмешательства.
Почему так происходит
Дело в том, что храп и апноэ у разных пациентов зарождаются на разных уровнях верхних дыхательных путей. И если у пациентов с легкими формами апноэ сна это часто бывает ротоглотка, т.е. иссечение части мягкого неба действительно может помочь, то в тяжелых случаях значительная часть закупорки реализуется на уровне гортаноглотки – на «нижнем этаже» верхних дыхательных путей. А на этом уровне ЛОР-хирург не работает и операция по модифицированию верхних дыхательных путей в итоге оказывается, как минимум, неэффективна. Так что любому храпуну требуется грамотное, адекватное и всестороннее предварительное обследование. Только после этого специалистом принимается индивидуализированное решение о необходимом ему эффективном варианте лечения.
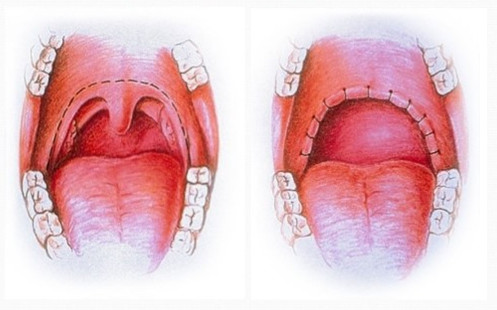
Резекция язычка мягкого неба глотки
Резекция язычка мягкого неба или увулотомия – методика хирургического лечения храпа и синдрома обструктивного апноэ сна (СОАС), предусматривающая частичное удаление мягких тканей глотки, включая язычок.
Процедура направлена на ремоделирование и иссечение излишков мягких тканей зева, являющихся источником храпа. Кроме того, увулотомия благоприятно влияет на состояние пациентов с ночным апноэ, устраняя кратковременные остановки дыхания во сне, пагубно влияющие на здоровье человека. В результате операции улучшается качество ночного сна, устраняются причины, приводящие к храпу и гипоксии, снижается риск возникновения сердечно-сосудистых заболеваний, сахарного диабета, артериальной гипертензии. Пациенты, перенесшие увулотомию, отмечают повышение работоспособности, исчезновение постоянной сонливости и чувства постоянной усталости, улучшение общего самочувствия.
Резекция язычка мягкого неба проводится с применением эндоскопических и радиоволновых методов.
Преимущества
Показания
Противопоказания
Подготовка
Порядок проведения процедуры
Реабилитация
от 2 400 руб
Оборудование и интерьер
Крысенко
Александр Александрович
Стоимость приема: от 2500 руб.
Турдалиева
Зухра Джаббаровна
Стоимость приема: от 2400 руб.
График приема врачей в Центре на Мичуринском пр-те, д. 21Б
Увулит
Что такое увулит?
Воспаление небольшого отростка, находящегося на заднем краю нёба, протекающее в острой форме, называется увулитом. Возникновение патологического процесса характеризуется как стремительное, а основными его проявлениями становятся сильные боли в горле, ощущение чужеродного тела и затруднённое дыхание. Небный язычок играет значимую роль в формировании звуков, а также несёт защитные функции, предотвращая попадание пищи в носоглотку. Патологический процесс протекает как в острой, так и в хронической форме.
Причины увулита
В качестве наиболее вероятных причин возникновение увулита необходимо указать повреждение кровеносных сосудов в небном язычке, тонзиллит, ринит, синуситы, кариес, последствия аденотомии, тонзилярный абсцесс, травмирование небного язычка, аллергические реакции организма, термические поражения полости рта, побочное воздействие ряда фармакологических препаратов, в особенности принимаемых бесконтрольно. Чаще всего увулит возникает после проведения хирургических операций по удалению миндалин или аденоидов.
В зависимости от причин развития патологического процесса увулит разделяют на лекарственный, травматический, аллергический, вирусный и бактериальный. Преимущественным образом заболевание развивается по причине патогенной деятельности ряда микроорганизмов. Основным путём попадания возбудителей инфекционного процесса в небный язычок является гематогенный.
Симптомы увулита
Помимо указанных выше характерных проявлений увулита, симптомами заболевания являются: отёчность и покраснение небного язычка, гипертермия, головная боль умеренной интенсивности, повышенная утомляемость организма, мышечные боли, чрезмерное слюноотделение, нарушенная речь, язвенные образования на слизистой оболочки небного язычка, кашель, зуд в горле.
Аллергический увулит может сопровождаться насморком и высыпаниями на кожных покровах. Развитие воспалительного процесса протекает очень ярко и не может быть отнесено к разряду недомоганий. Появление вышеуказанной симптоматики должно стать поводом для незамедлительного обращения к врачу и срочной терапии. Практикующим специалистом в области диагностики и лечения увулита является врач-отоларинголог.
Врач уделяет большое значение симптомам воспалительного процесса, о которых ему рассказывает больной. Далее специалист приступает к осмотру, в процессе которого устанавливает необходимость проведения дополнительных лабораторных исследовательских процедур. Определить характер развития патологического процесса позволяют общий и биохимический анализы крови, а выявить непосредственного инфекционного возбудителя помогает бактериологический анализ мазка со слизистой оболочки небного язычка. Определение микроорганизма-возбудителя играет решающее значение в выборе противомикробных препаратов при проведении терапии.
Лечение увулита
Основным способом лечения при увулите является консервативная терапия. Первоочерёдными задачами терапии являются подавление воспалительного процесса, уничтожение микроорганизма-возбудителя и восстановление здоровой микрофлоры в области слизистой небного язычка. В случае аллергической формы патологического процесса, прежде всего, необходимо исключить контакт организма с раздражителем. Основу медикаментозной терапии составляют противовоспалительные, антибактериальные, антивирусные и противоаллергенные препараты (в зависимости от типа патологического процесса). Важное значение имеют полоскания антисептическими растворами. Медикаментозная терапия сопровождается физиотерапевтическими процедурами, среди которых необходимо особо выделить ингаляции, УВЧ, электрофорез и магнитотерапию. В процессе лечения могут применяться методы народной медицины, предварительно согласованные с лечащим врачом.
В качестве профилактики специалисты рекомендуют своевременно излечивать инфекционные заболевания и патологии ЛОР-органов, не допускать попадания инородных предметов в глотку, соблюдать правила и нормы индивидуальной гигиены, повышать уровень иммунного ответа организма.
Что такое киста и как ее лечить
Что такое киста вот рту, и как ее лечить?
Зубная киста – опасное заболевание, которое требует немедленного лечения. Помимо болевых ощущений, она несет в себе угрозу здоровью зубов и красоте улыбки. При возникновении такого заболевания важно обратиться за помощью к стоматологу. Рассмотрим, что такое киста и как ее лечить.
Что такое зубная киста?
Зубная киста – это мешочек ткани в деснах, в котором застряло какое-то инородное тело. Это форма воспаления, которая развивается после отмирания пульпы зуба. Растет она по мере того, как старый целлюлозный материал начинает изнашиваться. При этом костная структура вокруг зуба будет испытывать сильное давление. Это может разъесть кость и ослабить ее.
Распространенные типы кист
Периапикальная киста – самый распространенный тип. Такая киста развивается по мере отмирания тканей пульпы внутри зубов. Это часто происходит из-за кариеса. Усугубить проблему может травма. Гибель ткани пульпы вызывает воспаление.
Фолликулярная киста может развиться вокруг нижних зубов мудрости или вокруг коронок зубов, которые не полностью прорезались. Это происходит из-за того, что давление на прорезывающийся зуб приводит к износу фолликула и препятствует правильному течению крови. В некоторых случаях это может привести к ослаблению зуба.
Кератоцистическая одонтогенная опухоль обычно возникает вокруг нижней челюсти. Такая киста вызывает отек и может перемещаться в области, где должны находиться зубы.
Отек, возникающий при кисте, оказывает давление на зубы, что может привести к их быстрому износу.
Причины возникновения
Типичная киста может появиться из-за:
В некоторых редких случаях это генетическая проблема.
Лечение
Процесс удаления должен позволить вам позже получить шанс на установку нового имплантата.
Как предупредить образование кисты
Избежать возникновения кисты можно, соблюдая правила гигиены полости рта. Вы должны регулярно чистить зубы. Важно также оперативно лечить зубы, у которых отмирают нервы. Главное – убедиться, что бактерии не размножаются и не проникают в области, где могут образовываться кисты.
Зубные кисты могут принести серьезный вред здоровью зубов и общему состоянию организма. Поэтому при обнаружении симптомов заболевания необходимо сразу обратиться за помощью к стоматологу.
Фарингит
Фарингит – это воспалительный процесс, который образуется на задней стенке гортани и поражает слизистую оболочку, а также более глубокие слои, ткани мягкого нёба и лимфатические узлы. Острая форма фарингита может перерасти в хроническую, если пациент не обращается за помощью к врачу и занимается самолечением.
Так как патологический процесс в гортани вызван распространением болезнетворных бактерий, риск развития фарингита повышается у людей со слабой иммунной системой и у тех, кто страдает ЛОР-заболеваниями или имеет к ним предрасположенность.
Чем опасен фарингит и как он проявляет себя? К какому врачу обращаться и как лечить заболевание? На эти и другие вопросы мы ответим в данной статье.
Причины развития фарингита
Специалисты полагают, что пик развития патологии приходится на конец зимы и начало весны, так как в это время иммунная система человека особо подвержена простудным заболеваниям. Часто в весеннее время года недостаток витаминов и микроэлементов в организме человека приводит к появлению авитаминоза, организм ослабевает и создает прекрасную среду для развития болезнетворных бактерий. Также возможны воспалительные процессы: как отдельно, так и на фоне основного заболевания.
Первые признаки наличия фарингита и его дальнейшее лечение могут отличаться в зависимости от стадии патологии, пола, возраста и общего состояния здоровья пациента.
К основным причинам развития фаринголарингита мы относим:
Симптомы фарингита
Острый фарингит
Острые фарингиты могут протекать самостоятельно, а также сопровождаться острыми воспалениями, охватывающими верхние дыхательные пути: ринитами или воспалениями слизистых носоглотки.
В зависимости от причины развития острый фарингит бывает:
Хронический фарингит
По глубине поражения слизистой оболочки глотки хронический фарингит различается на: катаральную, гипертрофическую и атрофическую формы.
Любой вид хронического фарингита развивается по причине того, что острая форма заболевания не была излечена вовремя и переросла в более серьезную форму. А также хронические фарингиты появляются как следствие ринитов, гайморитов, искривления носовой перегородки, полипов в носу – то есть когда длительное время затруднено носовое дыхание. Кроме того, длительное применение сосудосуживающих капель также приводит к появлению хронического фарингита.
Как проявляется и протекает фарингит у детей?
Фарингиты дети переносят тяжелее, чем взрослые. Особенно это относится к малышам до года. Отек слизистой может вызвать признаки удушья, боль, которая сопровождает заболевание, снижает аппетит у ребенка. Зачастую температура тела у малыша может достигать 40°. Самое сложное в этой ситуации то, что маленький ребенок не может сказать, что у него болит.
Неправильное лечение может привести к непоправимым последствиям для маленького неокрепшего организма. Поэтому при первых признаках фарингита, сразу же обращайтесь к врачу.
Ангина и фарингит: в чем разница?
Общее состояние пациента при острой форме ангины или тонзиллита можно спутать с симптомами фарингита. Если заболевание диагностировано неправильно, то лечение фарингита у взрослых не даст никакого эффекта. И острая форма патологии может перерасти в хроническую.
К сожалению, многие пациенты занимаются самолечением и начинают применять препараты без специального назначения врача. Это делать крайне противопоказано! Лучше вовремя позаботьтесь о своем здоровье и обратитесь за помощью к опытному отоларингологу.
Важно помнить, что во время фарингита воспаляется гортань, а при ангине – гланды. Во время ангины всегда больно глотать, болевые ощущения усиливаются еще больше при употреблении пищи. При фарингите происходит наоборот – во время поедания теплой пищи или теплых напитков боль в горле уменьшается.
Во время развития ангины нет кашля или першения, только боль в горле и иногда образование белого налета. При фарингите присутствует першение, а также шум, боль или заложенность в ушах. Трудность в различие этих двух заболеваний еще осложняется тем, что у одного пациента одновременно могут развиваться обе патологии, так как они вызваны одним возбудителем.
Диагностика фарингита
Обнаружение всех видов фарингита начинается с визуального осмотра гортани при помощи специального прибора и сборе анамнеза. Также для изучения берется мазок из зева – на дифтерию.
Другие виды диагностики:
В зависимости от симптомов заболевания, а также состояния гортани, наличия или отсутствия кашля, лихорадки, налета на миндалинах и болезненности и увеличенном размере лимфатических узлов, может понадобиться дополнительно консультации других узких специалистов: эндокринолога, кардиолога, аллерголога.
Методы лечения фарингита
Лечение должно проходить в комплексе. Пациенту прописываются медикаменты, которые снимут боль и уберут воспаление. А также важно придерживаться специальной диеты и исключить из рациона продукты, которые раздражают слизистую оболочку горла и приносят еще больше дискомфорта: алкогольная продукция, острая и соленая пища, кислые блюда, газированные напитки.
Медикаментозная терапия
В зависимости от клинической картины и общего состояния пациента, врач может прописать антигистаминные, противокашлевые и противовирусные медикаменты. Используются таблетки/пастилки для рассасывания, которые снимают боль.
В некоторых случаях прибегают к использованию антибиотиков. Их можно принимать только по наставлению врача.
Местное воздействие
Также хорошее действие на воспалительный процесс и покраснение гортани оказывают полоскания специальными растворами. Они мягко воздействуют, снимают боль и улучшают общее состояние пациента.
Для диагностики и выявления заболевания нужна консультация отоларинголога. В городской поликлинике можно обратиться к своему лечащему терапевту, который выпишет направление к ЛОРу. Однако на это требуется время. Часто своей записи к врачу приходится ждать по 2 недели. В некоторых случаях это просто невозможно, так как нужно быстрее провести обследование и назначить лечение, пока ситуация не стала критической.
Поэтому мы рекомендуем обращаться в медицинскую клинику «Медюнион». У нас работают практикующие отоларингологи, записи к которым не нужно ждать несколько недель. Запишитесь уже сегодня на удобное для вас время, и уже завтра пройдите обследование.
Пациенты выбирают нас за то, что мы оказываем услугу выезда узкого специалиста на дом в случае, если самостоятельно прибыть в клинику вы не можете. Прямо на дому можно также провести забор анализов.
Стоимость первичной консультации отоларинголога в Красноярске в клинике «Медюнион» от 1300 рублей. Записаться можно на сайте или по телефону 201-03-03.