Для чего нужна сукровица
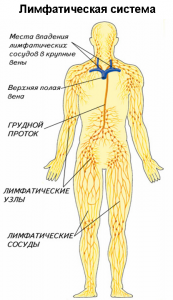
Лимфатическая система
Лимфатическая система – важная часть сердечно-сосудистой системы человека и дополняет её.
В отличие от кровеносной системы, лимфатическая система не имеет своего насоса и открыта. Лимфа, циркулирующая в ней, движется медленно и под небольшим давлением. Лимфа – жидкость, постоянно образующаяся путём дренажа межклеточной жидкости в лимфатические капилляры.
В структуру лимфатической системы входят:
• лимфатические капилляры
• лимфатические сосуды
• лимфатические узлы
• лимфатические стволы и протоки
Из капилляров лимфа поступает в лимфатические сосуды, а затем в протоки и стволы: слева в грудной проток (самый большой проток), левый яремный и левый подключичный стволы; справа в правый лимфатический проток, правый яремный и правый подключичный стволы. Протоки и стволы впадают в крупные вены шеи, а затем в верхнюю полую вену. Таким путем лимфа переносится из межтканевых пространств обратно в кровь.
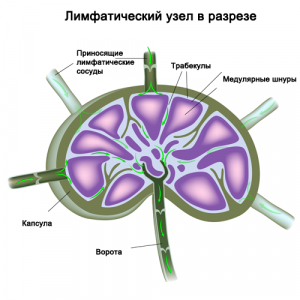
Лимфатические сосуды проходят через лимфатические узлы. Они объединены в несколько групп и располагаются по ходу сосудов. Множество приносящих сосудов несут лимфу в узел, а вытекает она оттуда только по одному или двум выносящим сосудам. Лимфатические узлы представляют собой небольшие образования округлой, овальной, бобовидной, реже лентовидной формы до 2 см длиной. Здесь лимфа отфильтровывается, инородные включения отделяются и уничтожаются, и здесь же вырабатываются лимфоциты для борьбы с инфекцией. Лимфатические узлы, выполняющие барьерную и иммунную роль.
Основные функции лимфатической системы:
• Транспортная функция – проведение лимфы, продуктов обмена от тканей в венозное русло.
• Дренажная функция – возвращение белков, воды, солей, токсинов и метаболитов из тканей в кровь. Выведение жидкости, гноя, выпота из раны, полостей. Стабильность работы „капиллярного лимфатического насоса”
• Лимфоцитопоэз, кроветворная функция – образование, созревания, дифференцировка лимфоцитов, участвующих в иммунных реакциях.
• Иммунная, защитная функции – формирование иммунной защиты организма, обезвреживание, попадающих в организм инородных частиц, бактерий, вирусов, грибов, простейших. фильтрация от примесей, опухолевых частиц и клеток.
Любой сбой или закупорка лимфатических сосудов или узлов влечет за собой опухоль или отек тканей, возникают лимфадениты, рожистые воспаления, лимфостаз. Специалисты не без оснований полагают, что лимфа могла бы рассказать о том, о чем кровь «умалчивает», потому что многие продукты жизнедеятельности клеток сначала поступают в лимфу, а затем уже в кровь.
Если в борьбе со многими болезнями нам могут помочь большинство врачей, то диагностировать и лечить нарушения в лимфатической системе могут только отдельные врачи – лимфологи.
По статистике самих медиков, в СНГ – есть только единицы лимфологов – специалистов по лимфатической системе.
Лимфологи говорят: Ваше здоровье – это чистота вашей лимфатической системы!
Будьте здоровы и счастливы!
Сукровица после удаления зуба: первая помощь
Удаление зуба является одним из видов хирургического вмешательства. Последствия от данной операции могут быть различными. Опасения за образовавшуюся рану возникают у многих. Сколько заживает поражённый участок, когда прекратится кровотечение и как часто выделяется сукровица после удаления зуба — одни из самых волнующих вопросов для пациентов. Для предотвращения развития осложнений требуется правильно ухаживать за образовавшейся раной.
Сукровица — ж. Желтоватая жидкость, вытекающая вместе с кровью из пораженных участков тела, а также кровянистая жидкость, вытекающая из нарывов и язв. Современный толковый словарь русского языка Ефремовой
Характерные симптомы после удаления (экстракции) зуба
В процессе экстракции зуба происходит неизбежное повреждение мягких тканей, кровяных сосудов, слизистой оболочки, нервных окончаний и других материй участвующих в удерживании зуба. По окончании операции развивается естественный воспалительный процесс, который сопровождается различными симптомами. Среди которых выделяются:
Вышеперечисленные признаки считаются нормальными проявлениями после удаления зуба. Воспалительный процесс уменьшается по мере восстановления поражённого участка. Как правило, для этого требуется от четырёх до семи дней. В случае попадания в организм инфекции процесс заживления раны затягивается и необходимо принимать лекарственные препараты.
В месте исключённого зуба образуется лунка, имеющая достаточную глубину, которая обусловлена длинной корневой системы зуба. После прекращения кровотечения из места экстракции зуба, образуется сгусток крови, который способствует заживлению раны и предотвращает от попадания вредоносных бактерий. В случае продолжения кровотечения из образовавшейся лунки после удаления зуба более трёх часов – необходимо обратится к лечащему врачу для принятия требуемых мер. Это может быть назначение специальных лекарственных препаратов, наложение швов на поражённый участок или применение гемостатической губки.
Причины сукровицы после удаления зуба
Сопутствующие факторы, влияющие на продолжительность выделения сукровицы после удаления зуба:
При наблюдении у пациента гипертонической болезни возрастает риск сильного кровотечения из места удалённого зуба. Это обусловлено приёмом лекарственных препаратов, которые приводят к разжижению крови. Специалисты рекомендуют прекратить приём таких средств за пару дней до планируемой хирургической операции.
Также опасным фактором является наличие низкой свёртываемости крови у пациента. В данном случае рекомендуется пропить курс успокоительных препаратов, для предотвращения скачков артериального давления.
Уход за лункой удалённого зуба
После проведения экстракции зуба для предотвращения развития осложнений и уменьшения выделяемой сукровицы, а также для скорейшего заживления раны необходимо осуществлять правильный уход за образовавшейся лункой. Для этого следует придерживаться нижеследующих рекомендаций:
В случае индивидуальной непереносимости болевых ощущений после удаления зуба допустимо применение лекарственных препаратов против боли, которые относятся к группе нестероидных противовоспалительных средств. При осуществлении хирургического вмешательства на фоне протекания инфекционных заболеваний в ротовой полости, для дальнейшего восстановления необходимо пропить курс антибиотиков.
После удаления зуба мудрости необходимо придерживаться этих же рекомендаций, единственное отличие в более тяжёлых проявлениях симптомов.
Способы остановки сукровицы после удаления зуба
После проведения экстракции зуба врачом стоматологом проводится ряд мероприятий для остановки кровотечения:
При нормальном удалении зуба для остановки кровотечения достаточно использовать тампон, который удерживается в прижатом состоянии на протяжении тридцати минут. При проявлении осложнений по остановке кровотечения применяются более радикальные меры в виде наложения швов, такая методика используется при повреждении артерии. При повреждении маленьких сосудов, чаще всего применяют коагуляцию (прижигание разорванных сосудов). После удаления зуба мудрости или нескольких зубов расположенных рядом, наносят дополнительные швы для предотвращения развития осложнений.
При невозможности оперативного определения причины кровотечения вводятся инъекции с веществами для остановки кровотечения. Для этого используют два метода:
При открытии кровотечения в домашних условиях необходимо подготовить тампон не большого размера или стерильный бинт. Положить на повреждённый участок, предварительно тщательно вымыв руки, и закусить на период времени сорок минут. Если данный метод не способствует остановки сукровицы, необходимо подготовить новый тампон, который нужно смочить трёх процентным раствором перекиси водорода. Данный раствор оказывает свёртывающий эффект на кровь. Приложить тампон на время от пяти до десяти минут.
Если кровотечение остановить не удаётся необходимо обратиться к врачу в кратчайшие сроки.
Методы лечения
Курс терапии продолжается до полного прекращения проявления болевых признаков в месте удалённого зуба. Самым тяжёлым и продолжительным является лечение лунки после удаления зуба мудрости. Одним из главных факторов, влияющих на скорейшее заживление раны, является соблюдение рекомендаций по уходу за ней.
В комплекс терапии обязательно входит:
Выполнять полоскание ротовой полости необходимо с периодичностью от двух до четырёх часов с использованием антисептических растворов. При этом необходимо выполнять полоскание полости рта содовым раствором до десяти раз в сутки. Для исключения раздражения и усиления воспалительной реакции раствор должен быть тёплым, приблизительно тридцать семь градусов Цельсия.
Процесс полоскания заключается в наборе раствора в рот и удерживании его в области лунки на протяжении минуты. Далее раствор необходимо выплюнуть. При этом нельзя интенсивно полоскать рот. Это приведёт к разрушению сформировавшегося сгустка крови.
При отсутствии возможности полоскать рот используют антисептические таблетки для рассасывания.
В ходе удаления зуба применяется местная анестезия, по окончанию её действия могут проявиться болевые синдромы. Для их снятия назначают обезболивающие препараты. Это могут быть Ибупрофен, Кеторол, Диклофенак и так далее. Запрещается использовать для снятия боли Аспирин, так как он приводит к разжижению крови.
Для уменьшения воспалительных реакций повреждённых тканей используют антигистаминные препараты. Это могут быть Эриус, Циннаризин, Зиртек, Супрастин.
В случае наблюдения обильных выделений сукровицы после удаления зуба необходимо выполнять лечение только под руководством лечащего врача. Это поможет предотвратить вероятное развитие осложнений.
Suprasorb F
Набил, заклеил и забыл!
РЕВОЛЮЦИЯ в области ухода за кожей
после нанесения тату на тело
Сделано в Германии!
Невероятно, но сукровица – ускоряет заживление татуировки до 2 раз!
Как сукровица может ускорять заживление?
Автор: Врач-хирург Восканян Георгий (Алента-мед)
Выпускник московской медицинской академии им. Сеченова
В этой статье мы рассмотрим вопрос, часто вызывающий сомнения и споры: влияет ли выделение сукровицы после нанесения татуировки на ход заживления раны и его косметический результат?
Ответ на него не такой простой, как кажется на первый взгляд. Очень многие думают, что выделение крови и сукровицы является «побочным эффектом» травмы, который связан с нарушением целостности кровеносных сосудов в зоне нанесения татуировки (раны).
По своему составу сукровица подобна крови, но содержит меньше клеточных элементов (прежде всего красных кровяных телец), поэтому в отличие от крови она имеет вид почти прозрачной розовато-желтоватой жидкости. Однако, так же как и в случае с кровью, присутствие сукровицы в ране — далеко не побочный эффект. Так же как и кровь, сукровица выполняет в ране очень важную функцию — она обеспечивает начинающийся процесс заживления раны необходимым «строительным материалом», клетками-строителями, и клетками иммунной системы.

Сукровица (эксудат) выделяется не просто так, она выполняет в ране очень важную функцию –
обеспечивает начинающийся процесс заживления раны необходимым «строительным материалом», клетками-строителями, и клетками иммунной системы.
Откуда вообще берется сукровица?
Остановимся подробнее на составе сукровицы и значении ее основных компонентов — плазмы и «плавающих» в ней клеточных элементов.
Сукровица состоит из плазмы и «плавающих» в ней клеточных элементов:
Плазма — представляет собой смесь воды, минеральных веществ, белков, углеводов, ферментов, и сигнальных факторов, координирующих работу клеток иммунной системы.
Вода — создает в ране влажную среду, абсолютно необходимую для работы иммунных клеток и клеток, восстанавливающих поврежденные ткани.
Фибриноген — один из белков плазмы, находящийся в ней в растворенном состоянии — в ране превращается в фибрин, из которого формируется сеть нерастворимых белковых нитей, которые создают первичный временный «скелет» для будущей работы клеток-строителей.
Лизоцим и система комплемента — белки плазмы крови, препятствуют росту бактерий, которые могли попасть в рану в ходе нанесения татуировки (травмы).
Сигнальные вещества плазмы (цитокины) — притягивают в рану клетки иммунной системы из окружающих тканей и активируют работу клеток, восстанавливающих межклеточное вещество (коллаген) в глубине раны. Факторы роста — в 17 раз ускоряющие деление стволовых клеток поверхностного слоя кожи (эпидермиса), которые начинают закрывать дефект снаружи.
Клеточные компоненты сукровицы занимают меньший объем по сравнению с жидкой частью, однако они играют в раневом процессе не менее важную роль. Они представлены двумя видами клеток: иммунные и неиммунные.
В сукровице содержатся клетки двух типов: иммунные и неиммунные.
Иммунные — очищают и обеззараживают рану.
Неиммунные — клетки-строители, ускоряющие процессы эпителизации.
Иммунные клетки выходят в рану с целью уничтожения бактерий, а также очищения раны от «обломков» старых клеток, погибших в ходе повреждения. Этот процесс составляет основную часть первой фазы заживления, которая называется воспалительной — в это время ткани вокруг раны могут болеть, краснеть и опухать. При нормальном течении раневого процесса, эта фаза продолжается не дольше, чем 2-3 дня. Как только иммунные клетки завершают очистку «строительной площадки» от «мусора», начинается вторая фаза раневого процесса — пролиферативная, или, простым языком, строительная.
В строительной фазе к работе приступают неиммунные клетки-строители, содержащиеся в составе сукровицы. Один вид клеток начинает «ползти» по нитям временного фибринового скелета, разрушая их и откладывая по ходу движения более прочные коллагеновые волокна. Другая часть клеток образует мышечные волокна, которые стягивают края раны и уменьшают ее размер. Третья часть клеток выделяет вещества, стимулирующие рост новых кровеносных сосудов — для отстройки новой ткани нужно большое количество питательных веществ и сохранение влажной среды в ране делает это возможным.
Жидкая часть сукровицы, называемая плазмой, обеспечивает условия для быстрого заживления татуировки.
В зависимости от объема повреждения, данная фаза раневого процесса может продолжаться от 3-5 дней до нескольких недель и является самой сложной и уязвимой. Ее ход во многом определяет косметический результат заживления.
С целью обеспечить максимально благоприятные условия для «строительства» новой ткани, область нанесения татуировки закрывают хирургическими повязками, которые обеспечивают ускоренное заживление татуировки (раны) за счет сохранения влажной среды.
Благодаря плотной фиксации, эластичности, растяжимости, водонепроницаемости, высокому уровню воздухо- и паропропускания – пленочное покрытие Супрасорб Ф обеспечивает ускоренное и комфортное заживление татуировки.
Резюмируя: сукровица (экссудат) – защитная жидкость, выделяемая организмом в ответ на повреждение кожи, с целью обеззараживания и ускоренного заживления. Чем обильнее повреждение (т.е. чем выше плотность окраса), тем больше сукровицы выделяет организм.
Удалять сукровицу не нужно! Наоборот, необходимо использовать пленочные покрытия, которые не нужно переклеивать, например, Супрасорб Ф, которые позволяют сохранить сукровицу, обеспечивая тем самым ускоренное заживление!
Пленочное покрытие Супрасорб Ф помимо ускоренного заживления новой татуировки, сохраняет естественное кожное дыхание, позволяет мыться, избавляет от необходимости наносить мази и сменять повязки.
Как результат, татуировка полностью заживает за 5 дней,
вместо 10-14 дней при «дедовском» способе заживления при помощи мазей.
Топ средств для обработки ран, порезов, ожогов
Ожоги, ссадины, порезы и царапины могут образоваться на теле даже после обычной уборки дома, не говоря уже о детских играх во дворе или путешествиях. Чтобы не допустить осложнений в виде нагноения, распространения повреждения, заживления с рубцеванием, важно правильно обрабатывать раны и ожоги. Причем, делать это нужно с использованием определенных средств, которые должны быть в вашей аптечке.
Первичная обработка ран
Сразу после обнаружения раны, ссадины, мелких ожогов или порезов, важно провести первичную их обработку. Это связано с тем, что предметы, которыми наносятся раны, обычно нестерильны, и, при повреждении кожи, в ткани попадают микробы, которые могут вызвать гнойное воспаление, ухудшат течение восстановительного периода.
Важно! Эти средства нельзя заливать в рану, как делают многие. Во-первых, это больно, спирт раздражает нервные окончания. Во-вторых, спирт обладает раздражающим, прижигающим эффектом, что ухудшит заживление. Обрабатывается только кожа вокруг раны.
Средства для заживления ран и ожогов: первая стадия
Любые раны, которые возникают на коже, имеют две стадии заживления. Первая – это воспалительная стадия, когда ранка припухает, краснеет, в ней могут скапливаться сукровица и даже гной. В этой стадии нужно применение антисептических, противовоспалительных препаратов. Если ранка склонна к нагноению, могут потребоваться местные антибиотики или антисептики.
Также препараты подбирают, исходя из степени повреждения и глубины ран – неглубокие порезы, царапины, ссадины или ожоги, абсцессы, трофические язвы.
Преимущества препаратов, заживляющих ранки на первой стадии:
Минусы этих средств:
Чтобы избежать любых побочных эффектов, нужно использовать любые средства строго по инструкции.
Препарат выпускается в форме мази, используется наружно. Продается без рецепта врача. Активные компоненты препарата – диоксометилтетрагидропиримидин с хлорамфениколом. Обладает антибактериальным эффектом, помогает в стимуляции местной иммунной защиты, регенерации тканей, подавлении воспалительного процесса, связанного с бактериальной инфекцией. Мазь наносят тонким слоем на предварительно очищенную ранку, сверху прикрывают повязкой. Повторяют до 3-4 раз в сутки, пока ранка не начнет затягиваться.
Может применяться для обработки как мелких ран и царапин, так и гнойных, мокнущих ран, термических ожогов, трофических язв. Помогает в заживлении постоперационных ран.
Важно помнить – препарат содержит антибиотик, имеет ряд противопоказаний, применяется только на предварительно очищенные поверхности, возможна непереносимость компонентов.
2. Эплан раствор или крем
Препараты обладают комплексным эффектом – бактерицидным, ранозаживляющим, обезболивающим и регенерирующим. В состав входят триэтиленгликоль, гликолан, этилкарбитол, ПЭО, глицерин. Помогает защищать раны в период первичного заживления, стимулирует восстановление новых клеток, не содержит антибиотиков, предотвращает образование грубых рубцов, защищает кожу от дополнительного повреждения. Помогает улучшить кровообращение, устраняет отечность и боль.
Эплан не наносят на кровоточащие раны, возможна аллергическая реакция.
Основное действующее вещество – повидон-йод 10%, обладает антисептическим, дезинфицирующим свойством, стимулирует заживление ран. Продается без рецепта врача, отлично подходит для первичной обработки свежих ссадин, порезов, ран. После обработки наносят мазь тонким слоем на область поражения, до 3 раз в сутки, можно применять под повязки.
Также обладает слабым противовоспалительным эффектом, показана при инфицированных дерматитах, ожогах, порезах, ссадинах, микробных и грибковых поражениях. Раствором можно обрабатывать кожу и слизистые в неразбавленном виде. Препарат не жжет.
Возможны аллергические реакции, запрещен при гиперфункции щитовидной железы, применении радиоактивного йода, почечной недостаточности.
Продается без рецепта врача, в составе: растительные масла, пчелиный воск, витамины и нафталанская нефть. Помогает при травмах и остром воспалении на коже, помогает защищать эпидермис от дальнейших повреждений. Стимулирует ускоренное заживление ран и порезов, уменьшает риск образования рубцов. Обладает противоотечным, слабым антивоспалительным эффектом.
Наносится на поверхность заживающих ранок до 2 раз в день. Не применяют для лечения хронических ран, трофических язв.
Средства для заживления ран: вторая стадия
После того, как ранка очищается, покрывается корочкой, из нее перестает сочиться сукровица или гной (или после хирургического удаления гноя) важно стимулировать образование новых тканей, которые образуют рубчик и закрывают ранку. Препараты, которые применяют на второй стадии, подсушивают, восстанавливают ткани, помогают в заживлении любых повреждений, стимулируют деление клеток, увлажняют кожу, тормозят воспаление.
Важно помнить, некоторые средства могут обладать побочными эффектами, применяются строго по инструкции. Для снижения риска образования рубцов и шрамов, активной регенерации тканей могут помочь ряд средств.
Содержит в составе декспантенол, продается без рецепта, обладает функциями стимулятора регенерации тканей. Такой эффект достигается за счет того, что пантенол – это производное витамина В5, который работает в тандеме с витамином А. Они стимулируют метаболизм клеток кожи, увеличивают синтез коллагена и регенерацию эпителия.
Помогает в заживлении мелких механических и термических повреждений, ссадин, царапин, негнойных ран. Также помогает при лечении солнечных ожогов, дерматитов, опрелостей. Наносится на область ранок до 4 раз в день тонким слоем, не прикрывается повязкой. Переносится хорошо, практически не имеет побочных эффектов и противопоказаний.
Препарат продается без рецепта, обладает комплексным эффектом за счет содержания биологически активных компонентов плазмы крови. Нормализует капиллярное кровообращение, стимулирует регенерацию клеток, уменьшает воспаление и отек, помогает в заживлении с минимальными рубцами. Показан при поверхностных ожогах, ссадинах, порезах, плохо заживающих ранах. Применяется на сухих ранах в стадии эпителизации. Наносится тонким слоем до 2 раз в сутки.
Хорошо переносится, изредка возможна аллергическая реакция, противопоказаний у препарата нет.
Препарат применяется наружно, продается без рецепта, показан для инфицированных ран, которые трудно заживают. В составе содержится два антибактериальных препарата, подавляющие активность флоры при инфицированных порезах, ранах, поверхностных ожогах. Порошок помогает образовать корочку на мокнущих ранах, мазь стимулирует заживление.
Выделен ряд побочных эффектов и противопоказаний, о которых нужно прочитать в инструкции. Применяют осторожно, на небольших поверхностях, не применяют для глубоких трофических язв и обширных повреждений.
Осложнения ран. Основные принципы лечения
Ранения могут сопровождаться разнообразными осложнениями, как сразу после нанесения ран, так и в отдаленные сроки. К осложнениям ран относятся:
· Развитие травматического или геморрагического шока – является наиболее ранним и грозным осложнением. В отсутствие немедленной помощи становится причиной неблагоприятного исхода.
· Серомы – скопления раневого экссудата в раневых полостях, опасные возможностью нагноения. При развитии серомы необходимо обеспечить эвакуацию жидкости из раны.
· Раневые гематомы – образуются вследствие неполной остановки кровотечения. Гематомы являются потенциальными очагами инфекции, кроме того, сдавливая окружающие ткани, приводят к их ишемии. Их необходимо удалять с помощью пункции или при ревизии раны.
· Некрозы окружающих тканей – развиваются при нарушении кровоснабжения в соответствующей области при травматизации тканей во время операции или неправильном наложении швов. Влажные некрозы кожи необходимо удалять из-за опасности появления глубоких скоплений гноя. Поверхностные сухие некрозы кожи не удаляют, так как они выполняют защитную функцию.
· Раневая инфекция – ее развитию способствуют высокий уровень контаминации и высокая вирулентность попавшей в рану микрофлоры, наличие в ране инородных тел, некрозов, скоплений жидкости или крови, повреждение при ранении костей, нервов, сосудов, хроническое нарушение местного кровоснабжения, а также поздняя хирургическая обработка и общие факторы, влияющие на течение раневого процесса. В экспериментальных и клинических исследованиях установлено, что в большинстве случаев для развития инфекционного процесса в ране необходимо, чтобы ее контаминация превысила критический уровень, составляющий 105-106 микроорганизмов на 1 грамм ткани. Среди общих факторов, способствующих развитию раневой инфекции, важную роль играет значительная кровопотеря, развитие травматического шока, предшествующее голодание, авитаминозы, переутомление, наличие сахарного диабета и некоторых других хронических заболеваний.
При попадании в рану с землей, пылью, инородными телами Cl. Tetani возможно развитие столбняка. В отсутствие специфической профилактики вероятность заболевания столбняком при наличии контаминированных ран достигает 0, 8%. Через укушенные раны в организм может проникать вирус бешенства.
· Осложнения рубцов – образование гипертрофированных рубцов и келоидов. Гипертрофированные рубцы развиваются при склонности к избыточному образованию рубцовой ткани и чаще всего при расположении раны перпендикулярно к линии Лангера. Келоиды в отличие от гипертрофированных рубцов имеют особую структуру и распространяются за пределы границ раны. Осложнения рубцов ведут не только к косметическим, но и к функциональным дефектам, таким как нарушение ходьбы или функций верхней конечности из-за ограничения объема движений в суставах. Хирургическая коррекция показана при гипертрофированных рубцах с нарушением функции, однако при келоидах она нередко приводит к ухудшению результата лечения.
· Длительно существующие хронические раны могут осложниться развитием малигнизации. Диагноз подтверждает биопсия тканей раны. Лечение оперативное – необходимо радикальное иссечение в пределах здоровых тканей.
Основные принципы лечения ран
Лечение при ранениях обычно проходит в два этапа – этап первой помощи и этап квалифицированной помощи.
¨ Этап первой помощи
При оказании первой помощи на месте ранения решаются две основные задачи: остановка кровотечения и предотвращение дальнейшей микробной контаминации. Первая помощь включает в себя применение доступных методов временной остановки кровотечений, обезболивание, наложение защитной повязки и транспортную иммобилизацию. На этом этапе не следует промывать рану и удалять из нее инородные тела.
¨ Этап квалифицированной помощи
На этапе госпитальной помощи решаются следующие задачи:
· профилактика и лечение раневых осложнений;
· ускорение процесса заживления;
· восстановление функций поврежденных органов и тканей.
Основные принципы лечения ран:
· строгое соблюдение асептики на всех этапах лечения;
· обязательная хирургическая обработка;
· активное дренирование;
· максимально раннее закрытие ран первичными или вторичными швами или с помощью аутодермопластики;
· целенаправленная антибактериальная и иммуннотерапия, коррекция системных нарушений.
Для выбора адекватной тактики лечения ран необходима тщательная оценка ее состояния, при этом оцениваются:
· Локализация, размер, глубина раны, повреждения нижележащих структур, таких как фасции, мышцы, сухожилия, кости.
· Состояние краев, стенок и дна раны, а также окружающих тканей, наличие и характеристика некротических тканей.
· Время, прошедшее с момента ранения.
¨ Лечение контаминированных ран
Риск развития раневых осложнений при наличии контаминированных ран гораздо выше, чем при асептических ранах. Лечение контаминированных ран состоит из следующих этапов:
В целях профилактики столбняка вакцинированным пациентам вводят 0, 5 мл столбнячного адсорбированного анатоксина, невакцинированным пациентам – 1 мл анатоксина и 3000 МЕ противостолбнячной сыворотки. Из-за опасности развития анафилактических реакций на белок введение противостолбнячной сыворотки производится по Безредко: сначала 0, 1 мл разбавленной сыворотки вводится внутрикожно, при величине папулы менее 10 мм через 20 минут вводится 0, 1 мл неразведенной сыворотки подкожно, и только при отсутствии реакции на подкожное введение через 30 минут вводится вся доза подкожно.
При укусах животных (собак, лис, волков и др. ), подозрительных на бешенство, или попадании их слюны на поврежденные ткани нельзя производить первичную хирургическую обработку раны. Рана только промывается и обрабатывается антисептиком. Швы не накладываются. Необходим курс подкожного введения антирабической вакцины, который выполняется в специализированных антирабических пунктах, и проведение профилактики столбняка. При наличии поверхностных повреждений (ссадины, царапины) любой локализации кроме области головы, шеи, кистей рук, пальцев ног и гениталий, нанесенных домашними животными, культуральная очищенная концентрированная антирабическая вакцина (КОКАВ) вводится по 1 мл немедленно, а также на 3, 7, 14, 30 и 90 дни. Но если при наблюдении за животным оно остается здоровым в течение 10 суток, то лечение прекращают после 3 инъекции.
При попадании слюны животных на слизистые оболочки, при локализации укусов в области головы, шеи, кистей рук, пальцев ног и гениталий, а также при глубоких и множественных укусах и любых укусах диких животных, кроме введения КОКАВ необходимо немедленное введение антирабического имунноглобулина (АИГ). Гетерологический АИГ назначается в дозе 40 МЕ на кг массы тела, гомологичный – в дозе 20 МЕ на кг массы тела. Большая часть дозы должна быть инфильтрирована в ткани, окружающие рану, остальная часть вводится внутримышечно. Если возможно наблюдение за животным, и оно в течение 10 суток остается здоровым, то введение КОКАВ прекращают после 3 инъекции.
· Во всех случаях контаминированных ран, кроме небольших поверхностных повреждений и случаев, когда имеются косметические и функциональные противопоказания, обязательно проведение первичной хирургической обработки (ПХО) с рассечением раны, ревизией раневого канала, иссечением краев, стенок и дна раны. Цель ПХО в полном удалении нежизнеспособных и контаминированных тканей. Чем позже производится ПХО, тем ниже вероятность предупреждения инфекционных раневых осложнений.
ПХО не проводится при локализации ран на лице, так как приводит к увеличению косметического дефекта, а хорошее кровоснабжение данной области обеспечивает низкий риск нагноений и активное заживление ран. При обширных ранах волосистой части головы выполнение ПХО в полном объеме может привести к невозможности сопоставления краев и закрытия раны. Не подлежат ПХО также колотые непроникающие раны без повреждения крупных сосудов и укушенные раны при подозрении на возможность проникновения вируса бешенства. ПХО может завершаться наложением первичных швов – с ушиванием наглухо либо, при наличии факторов риска нагноения раны, – с оставлением дренажей.
Предпочтительно проточно-промывное дренирование ушитых ран с последующим диализом эффективными антисептиками. Проточно-промывное дренирование осуществляется установкой встречных перфорированных дренажей, по одному из которых вводится лекарственное средство, по другому осуществляется отток. Введение препаратов может быть струйным и капельным, дробным или постоянным. Отток при этом может осуществляться пассивным и активным способом – с помощью вакуумирования.
Данный метод предохраняет раны от вторичного обсеменения, способствует более полному удалению отделяемого, создает условия управляемой абактериальной среды и благоприятные условия для заживления ран. При дренировании необходимо соблюдать несколько общих принципов. Дренаж устанавливают в отлогих местах раневой полости, где максимально скопление жидкости. Выведение дренажной трубки через контрапертуру предпочтительнее, чем через рану, так как дренаж, являясь инородным телом, мешает нормальному заживлению раны и способствует ее нагноению.
При высоком риске развития нагноения раны, например, при наличии резких изменений окружающих тканей, показано наложение первично-отсроченных швов, в том числе провизорных. Как и первичные, эти швы накладываются на рану до развития грануляционной ткани, обычно на 1-5 сутки после ПХО при стихании воспалительного процесса. Заживление таких ран протекает по типу первичного натяжения. Швы не накладываются только после обработки огнестрельных ран и при невозможности сопоставления краев раны без натяжения, в последних случаях показано максимально раннее закрытие раневого дефекта с помощью реконструктивной операции.
· Антибиотикопрофилактика проводится по той же схеме, что и при «грязных» оперативных вмешательствах. Требуется 5-7 дневный курс введения антибиотиков.
· Антисептикопрофилактика предполагает использование эффективных антисептиков на всех этапах операции и при уходе за раной. При обработке ран могут применяться хлоргексидин, гипохлорит натрия, диоксидин, лавасепт, перекись водорода, перманганат калия и другие антисептики. Такие препараты, как фурацилин, риванол, хлорамин, в настоящее время не рекомендуются для использования в хирургических отделениях, так как госпитальная микрофлора устойчива к ним практически повсеместно.
· Ведение раны после проведения ПХО при наложении швов аналогично ведению операционных ран. Выполняется регулярная смена асептических повязок и уход за дренажами. Лечение открытых ран после ПХО производится, как и лечение гнойных ран, в соответствии с фазами течения раневого процесса.
¨ Лечение гнойных ран
· Во всех случаях инфицированных ран, когда нет особых функциональных противопоказаний, производится вторичная хирургическая обработка (ВХО). Она заключается во вскрытии гнойного очага и затеков, эвакуации гноя, иссечении нежизнеспособных тканей и обязательном обеспечении адекватного дренирования раны. Если после проведения ВХО рана не ушивалась, в последующем возможно наложение вторичных швов. В отдельных случаях при радикальном иссечении гнойника при ВХО могут быть наложены первичные швы с обязательным дренированием раны. Предпочтительно проточно-промывное дренирование. При наличии противопоказаний к проведению ВХО ограничиваются мероприятиями по обеспечению адекватной эвакуации экссудата.
· Дальнейшее местное лечение гнойных ран зависит от фазы течения раневого процесса.
В фазе воспаления основные задачи лечения – борьба с инфекцией, адекватное дренирование, ускорение процесса очищения раны, снижение системных проявлений воспалительной реакции. Основой является лечение повязками. Для всех ран, заживающих вторичным натяжением, стандартным методом лечения считается влажная обработка. Сухая обработка с наложением на рану сухих стерильных салфеток используется только для временного покрытия ран и обработки ран, заживающих первичным натяжением.
Смена повязок должна происходить при адекватном обезболивании. Частота смены повязок зависит от состояния раны. Обычно требуется 1-2 смены повязок в день, гидроактивные повязки типа «Гидросорба» могут оставаться на ране несколько дней, необходимость немедленной смены повязки возникает в следующих случаях: пациент жалуется на боль, развилась лихорадка, повязка промокла или загрязнилась, нарушилась ее фиксация. На каждой перевязке рану очищают от гноя и секвестров, иссекают некрозы и промывают антисептиками. Для промывания раны могут использоваться хлоргексидин, гипохлорит натрия, диоксидин, лавасепт, перекись водорода, озонированные растворы. Для ускорения некролиза применяются протеолитические ферменты, УЗ-кавитация, вакуумная обработка раны, обработка пульсирующей струей. Из физиотерапевтических процедур показано УФО раны, электро- и фонофорез с антибактериальными и аналгезирующими веществами.
В фазе регенерации основные задачи лечения – продолжение борьбы с инфекцией, защита грануляционной ткани и стимуляция процессов репарации. Необходимость в дренировании уже отсутствует. Повязки, накладываемые в фазу регенерации, должны защищать рану от травматизации и инфекции, не склеиваться с раной и регулировать влажность среды в ране, препятствуя как высыханию, так и избыточной влажности. Применяют повязки с жирорастворимыми антибактериальными мазями, стимулирующими веществами, современные атравматичные повязки.
· Общее лечение гнойных ран включает антибактериальную терапию, дезинтоксикацию, иммуннотерапию, симптоматическое лечение.
Антибактериальная терапия применяется в 1-2 фазах раневого процесса. Препарат необходимо назначать с учетом чувствительности микрофлоры раны. Показано системное введение антибиотиков, топическое введение в настоящее время не рекомендуется. Первичный эмпирический выбор антибактериальной терапии до получения результатов чувствительности должен быть направлен против типичных возбудителей, которыми являются стафилококки, стрептококки и грамотрицательные аэробные бактерии.
Детоксикация применяется при наличии системных проявлений воспалительного процесса. Используются инфузии солевых растворов, детоксицирующих растворов, форсированный диурез, в тяжелых случаях – экстракорпоральная детоксикация.
Иммунокорригирующая терапия может быть специфическая (вакцинами, сыворотками, анатоксинами) и неспецифическая. Часто применяются столбнячный анатоксин, противостолбнячная и противогангренозная сыворотка, противостолбнячный и антистафилококковый гамма-глобулин. Из средств неспецифической иммунотерапии у больных с гнойными ранами используются только иммуномодуляторы, причем лишь при наличии иммунных нарушений и обязательно в комплексе с антимикробным препаратом, так как они обостряют течение инфекции. Синтетические иммуномодуляторы, такие как диоцефон, полиоксидоний, являются наиболее перспективными. Полиоксидоний имеет свойства не только восстанавливать нарушенный иммунный ответ, но и сорбировать токсины, а также является антиоксидантом и мембраностабилизатором. Обычно назначается по 6 мг 2 раза в неделю, полный курс 5-10 инъекций.
¨ Профилактика инфекционных осложнений операционных ран
Операционные раны наносятся в условиях, минимизирующих риск раневых осложнений. Кроме того, до нанесения раны имеется возможность проведения профилактики раневых осложнений. Профилактика осложнений операционных ран включает:
· Проведение подготовки к операции
Перед плановой операцией проводится тщательное обследование пациента, в ходе которого выявляются имеющиеся факторы риска раневых осложнений. При оценке степени риска учитывается возраст, состояние питания, иммунный статус пациента, сопутствующие заболевания, нарушения гомеостаза, предшествующее медикаментозное лечение, состояние тканей в зоне предполагаемого разреза, вид и длительность предстоящего оперативного вмешательства. Производится коррекция имеющихся нарушений и непосредственная подготовка больного к операции с учетом требований асептики.
При операциях на толстой кишке, а также при обширных оперативных вмешательствах у крайне тяжелых больных для профилактики инфекционных осложнений проводится селективная деконтаминация кишечника. Селективная деконтаминация кишечника снижает риск энтерогенного инфицирования, происходящего в результате транслокации кишечных микроорганизмов. Обычно используется сочетание аминогликозида или фторхинолона с полимиксином и амфотерицином В или флуконазолом.
С каждым днем пребывания в стационаре увеличивается обсемененность пациента возбудителями госпитальных инфекций, поэтому этап стационарной предоперационной подготовки не следует затягивать без необходимости.
· Тщательное соблюдение оперативной техники
При выполнении оперативного вмешательства необходимо аккуратное обращение с тканями, тщательный гемостаз, сохранение кровоснабжения тканей в области раны, облитерация образующегося «мертвого» пространства, сопоставление краев раны и их сшивание без натяжения. Швы не должны быть ишемизирующими, но должны обеспечивать полное смыкание краев раны. По возможности, шовный материал, оставляемый в ране, должен быть рассасывающимся и монофиламентным. Кроме того, большую роль играет длительность операции. С ее увеличением возрастает степень контаминации раны и восприимчивость тканей к возбудителям раневой инфекции за счет подсыхания тканей, нарушения кровоснабжения, реактивного отека.
· Антибиотикопрофилактика
Антибиотикопрофилактика инфекционных раневых осложнений зависит от вида оперативного пособия. При чистых операциях она показана только при наличии факторов, неблагоприятно влияющих на течение раневого процесса, таких как имуннодефицитные состояния, сахарный диабет, прием имуннодепрессантов. При большинстве чистых и условно-чистых операций, а также при загрязненных вмешательствах на верхних отделах ЖКТ для антибиотикоприфилактики могут использоваться цефалоспорины 1-2 поколения, такие как цефазолин или цефуроксим. При загрязненных операциях на толстой кишке, желчевыводящей системе и внутренних половых органах показано применение защищенных аминопенициллинов или цефалоспоринов 1-2 поколения в сочетании с метронидазолом.
При проведении периоперационной профилактики используются средние терапевтические дозы антибиотиков. Первую дозу препарата вводят внутривенно за 30-60 минут до кожного разреза, обычно во время вводной анестезии. При длительности операции более 2-3 часов требуется повторное введение антибиотика для поддержания его терапевтической концентрации в тканях в течение всего оперативного вмешательства. В большинстве случаев продолжительность введения антибиотиков не превышает 24 часов, однако наличие дополнительных факторов риска обуславливает необходимость продления профилактики до 3 суток. При «грязных» вмешательствах показан полноценный курс антибиотикотерапии, который следует начинать еще в предоперационном периоде.
· Антисептикопрофилактика
· Дренирование операционных ран
Дренирование операционных ран проводится по определенным показаниям. Оно необходимо при невозможности облитерации образующегося после операции «мертвого пространства», при большой площади раневой поверхности подкожно-жировой клетчатки, при использовании искусственных материалов для пластики апоневроза и в некоторых других случаях, создающих предпосылки для образования сером. Дренирование также обязательно при радикальном иссечении гнойников с ушиванием послеоперационной раны. Предпочтительно аспирационное или проточно-промывное дренирование, при этом обязателен правильный уход за дренажной системой в послеоперационном периоде.
· Правильное ведение раны в послеоперационном периоде
Назначается холод местно сразу после операции, адекватное обезболивание, производится регулярная смена асептических повязок и уход за дренажами, по показаниям – диализ и вакуумирование раны, физиотерапия и прочие мероприятия.
¨ Контроль лечения ран
Эффективность лечения ран оценивается по динамике общих и местных признаков воспаления. Ориентируются на стихание лихорадки, лейкоцитоза, болей в области раны, нормализацию общего самочувствия больного. Во время перевязок визуально оценивают состояние швов, наличие и распространенность гиперемии и отека в окружности раны, некрозов краев раны, вид раневого отделяемого и грануляций. Для контроля течения раневого процесса при лечении дренированных ран могут применяться инструментальные методы исследования.
Используется эндоскопический метод осмотра раны с одновременной биопсией подкожно-жировой клетчатки для бактериологического исследования. При этом во время перевязки через дренаж послеоперационной раны вводится оптическая трубка эндоскопа с торцевой оптикой диаметром 3-6 мм, оценивается наличие раневого экссудата, участков некроза, фибрина, затем берется биопсия. Степень обсемененности ткани раны определяется с использованием экспресс-методик, например, методом фазово-контрастной микроскопии. После взятия биопсии раневой канал заполняют физиологическим раствором для оценки правильности расположения дренажей и направления потока жидкости при ее струйном введении.
Благоприятными эндоскопическими признаками течения раневого процесса и показанием к прекращению дренирования являются: наличие ярко-розовых грануляций, отсутствие гноя, некрозов, значительного количества фибрина, обсемененность ткани ниже критической. Вялые грануляции, наличие в ране большого количества экссудата и фибрина, а также высокая бактериальная обсемененность требуют продолжения диализа раны растворами антисептиков.
После удаления дренажных систем для оценки состояния раневого канала и окружающих тканей показано ультразвуковое сканирование. Благоприятными ультразвуковыми признаками течения раневого процесса являются:
· сужение раневого канала на следующие сутки после удаления дренажных трубок, визуализация его в виде неоднородной эхонегативной полоски к 3-5 суткам, отсутствие дилятаций и исчезновение канала к 6-7 суткам;
· равномерная эхогенность окружающих тканей, отсутствие в них дополнительных образований.
Неблагоприятными ультразвуковыми признаками течения раневого процесса являются дилятация дренажного канала и повышение эхогенности окружающих тканей с появлением в них дополнительных образований. Данные симптомы указывают на развитие гнойно-воспалительных раневых осложнений еще до появления их клинических признаков.
При лечении гнойной раны необходим ежедневный контроль за течением раневого процесса. При продолжающейся экссудации и вялой грануляции требуется коррекция лечения. Кроме визуальной оценки состояния раны и оценки выраженности общих клинических и лабораторных симптомов применяются различные методы контроля за динамикой микробного пейзажа, уровня обсемененности и регенераторных процессов в тканях: бактериологические, цитологические, современные высокоточные – газожидкостная хроматография, тесты с использованием ферментных систем и прочие.