Для чего нужна жировая ткань
ЗдоровьеВопрос эксперту:
Зачем нам нужен жир
внутри нас
Нет, не только для тепла и мягкости
Ответы на большинство волнующих нас вопросов мы все привыкли искать онлайн. В этой серии материалов задаём именно такие вопросы — животрепещущие, неожиданные или распространённые — профессионалам в самых разных сферах.
Изучение жира и его функций — важный медицинский тренд последнего времени. Ещё 25–30 лет назад жир считали пассивной тканью, в которой просто хранится запас энергии, но в начале девяностых появились научные работы, которые доказали, что жировая ткань — важнейший эндокринный орган. И конечно, это вызвало лавину новых исследований: патофизиологи, биологи и эндокринологи со всего мира начали изучать, что же такое жир и как он влияет на работу нейроэндокринной системы. Интерес к теме подогревался ещё и тем, что, согласно данным ООН, до трети населения Земли страдает той или иной степенью ожирения. Все эти люди находятся в группе риска и по заболеваниям, которые ожирение может спровоцировать, а значит, о влиянии жировой ткани на развитие любых патологий важно знать как можно больше.
Ирина Вяткина
кандидат медицинских наук, врач-эндокринолог клиники Марины Рябус
Жировая ткань — вид соединительной ткани; она состоит из жировых клеток, или адипоцитов, которые накапливают энергию и секретируют разные вещества, в том числе гормоны. Это значит, что жировая ткань выполняет в нашем организме массу задач и во многом именно благодаря ей он функционирует так, как должен. Главная функция жира — энергетическая. Триглицериды, компоненты жировой ткани, при расщеплении выделяют колоссальное количество энергии: вдвое больше, чем углеводы. В организме среднего взрослого около пятнадцати килограммов жировой ткани, или примерно 110 тысяч килокалорий. Этого запаса хватит, чтобы прожить два месяца, сжигая по 2 тысячи килокалорий в день.
Ещё одна функция жира — термоизоляционная. Здесь всё понятно: жировой слой помогает нам не терять слишком много тепла при низких температурах. Именно поэтому у представителей северных народов жировая прослойка в среднем толще, чем у южных. Следующая функция жира — опорная. Это значит, что все наши органы, например сердце и даже крупные сосуды, частично или полностью окружены жировой тканью. Это, с одной стороны, помогает закрепить органы на «правильных» местах, а с другой — защитит их от повреждений, если мы ударимся или на нас кто-то нападёт. На этом с очевидными функциями всё, переходим к более тонким материям.
Важная функция жировой ткани — регуляторная. Жировые клетки участвуют в кроветворении: они входят в состав костного мозга, формируют микроокружение эритроцитов, лейкоцитов и тромбоцитов и обеспечивают их питательными веществами, пока те развиваются. Ещё одна функция, о которой хотелось бы сказать отдельно, — иммунная. В клетках нашей иммунной системы есть рецепторы, которые «считывают» структуры опасных микробов — в ответ на это система вырабатывает защитные компоненты, в том числе цитокины и хемокины, которые направляют процесс борьбы с инфекцией. Несколько лет назад такие же рецепторы нашли и в жировых клетках.
Ещё одна неочевидная функция жира — депонирующая: жировая ткань накапливает не только энергию, но и некоторые жирорастворимые витамины (А, D, Е, К), а ещё служит крупным депо стероидных гормонов, особенно эстрогенов. Кроме того, она содержит запас воды (да, не только у верблюдов, но и у людей), а значит, дефицит жировой ткани немедленно приведёт, например, к обезвоживанию и старению кожи.
И недостаток жировой ткани, и её избыток одинаково опасны для организма
Теперь мы, наконец, подошли к самой интересной функции жира — эндокринной. Как я уже говорила, современная наука считает жировую ткань отдельным периферическим эндокринным органом. У женщин она является, в числе прочего, источником фермента под названием ароматаза, благодаря которому наш организм синтезирует из андрогенов эстрогены (о том, зачем женскому организму эстрогены, полагаю, говорить излишне). А ещё адипоциты жировой ткани вырабатывают лептин, он необходим для полового созревания и для поддержания репродуктивной функции. Кстати, у пациенток с аменореей, то есть отсутствием месячных, из-за слишком сильных физических нагрузок уровень лептина падает, а его секреция нарушается. А в норме у женщин уровень лептина в сыворотке крови на 40 % выше, чем у мужчин.
Без жировой ткани наш организм просто не будет работать: она отвечает за репродуктивную функцию и половое созревание, за иммунитет и кроветворение, она служит топливом для основных обменных процессов, защищает нас от механических повреждений и переохлаждения. Значит ли это, что чем больше жировой ткани в организме, тем лучше? Конечно, нет. И недостаток жировой ткани, и её избыток одинаково опасны для организма. Есть исследования, показывающие прямую связь между нарушением баланса жировой ткани в любую сторону и уменьшением продолжительности жизни, поэтому за процентом жировой ткани в организме и за тем, как она распределяется, очень важно следить.
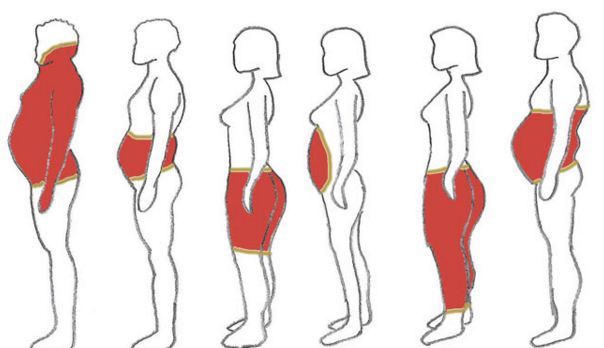
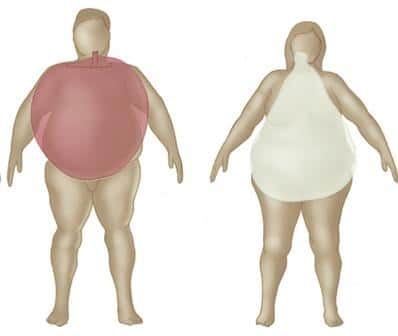
При этом нужно понимать, что норма содержания жира в мужском и женском организме разная: у женщин жира должно быть на 5–10 % больше. В свойствах жировой ткани и том, как она распределена, тоже есть отличия. Во-первых, у мужчин жир более плотный, а у женщин — рыхлый, поэтому у них чаще встречается целлюлит (строго говоря, его вообще можно считать вторичным половым признаком). Во-вторых, у мужчин жировая ткань распределена по телу более-менее равномерно, а у женщин откладывается в молочных железах, в области таза и бёдер. В случае нарушений жировая ткань может начать откладываться в характерных местах, например на передней брюшной стенке. Именно этот вариант ожирения врачи считают самым опасным: он напрямую связан с развитием сахарного диабета, атеросклероза, артериальной гипертензии, некоторых злокачественных опухолей, инфарктов миокарда, инсультов и великого множества других патологий.
Ещё один крайне неблагоприятный тип ожирения — абдоминально-висцеральный, то есть когда жировая ткань откладывается вокруг внутренних органов и нарушает их работу. Оба этих типа встречаются у женщин, которые набирают вес с возрастом. С приходом менопаузы организм начинает вырабатывать меньше половых гормонов в яичниках. Чтобы как-то компенсировать дефицит эстрогенов, за их усиленное производство принимается жировая ткань — и тут же начинает под их воздействием разрастаться сама, то есть мы попадаем в замкнутый круг. Причём проблема здесь не только в ожирении, но и в том, что эстрогены, которые вырабатывает жировая ткань в перименопаузе, могут запускать в тканях патологические процессы, например гиперплазию эндометрия или рак груди.
Чем стабильнее вес, тем лучше для кожи, спины, суставов и всего организма в целом
С возрастом обменные процессы замедляются. Это значит, что ряд ферментов у нас всё ещё вырабатывается, но в прежнем количестве уже не расходуется. Самый простой способ их потратить — заняться перевариванием пищи, и организм командует «повысить аппетит». В итоге женщина начинает поправляться, но часто не замечает, что стала есть больше. Эта же опасность, кстати, подстерегает и тех, кто начинает пить гормональные контрацептивы: любое изменение гормонального фона временно влияет на аппетит, поэтому в первые месяцы приёма КОК лучше следить за количеством съеденного. От самих таблеток вы, конечно, не поправитесь — это миф. А вот на еду можете взглянуть другими глазами — это реальность. Набор веса в менопаузе или на фоне приёма ГК — это не норма, даже если до ожирения вам далеко. Чем стабильнее вес, тем лучше для вашей кожи, спины, суставов и всего организма в целом.
Определить оптимальный баланс жировой ткани в организме не так просто. Раньше чуть ли не единственным способом было вычисление ИМТ, то есть индекса массы тела, но у этого метода есть масса недостатков. Во-первых, он не учитывает ни возраст, ни пол человека, хотя, по логике, ИМТ у мужчин должен быть выше, чем у женщин, а ИМТ у молодых — выше, чем у пожилых. Кроме того, средние значения ИМТ не зависят от страны, и если, например, применить в России показатели, рекомендованные ВОЗ, то получится, что больше половины населения страдает от избытка веса. Кроме того, формула расчёта ИМТ совершенно не годится для людей, серьёзно занимающихся спортом. Видов спорта очень много, требования к спортсменам совершенно разные, и они редко укладываются в средние показатели: ИМТ художественных гимнасток, например, близок к отметке «выраженный дефицит», а ИМТ тяжелоатлетов — к ожирению, при этом и те и другие совершенно здоровы. Поэтому любые расчёты оптимального веса и процента жировой ткани у профессиональных спортсменов — вопрос индивидуальный и эмпирический.
Один из самых достоверных на сегодняшний день способов понять оптимальный баланс жировой ткани в организме — метод биоимпедансометрии, который основан на биоэлектрическом сопротивлении тканей. С его помощью мы можем узнать не только процент жировой ткани, но и то, как она распределена. Это важно для ранней диагностики эндокринных нарушений, для которых характерен избыток жировых отложений в тех или иных областях. Это исследование достаточно простое, и его делают в ряде клиник. Кроме того, недавно был описан ещё один метод исследования баланса и распределения жира с помощью трёхмерного сканера или компьютерной томографии. Показатель, который он измеряет, называется BVI (то есть Body Volume Index, или индекс объёма тела).
Но даже без трёхмерного сканера, при наличии оборудования для биоимпедансометрии можно точно определить оптимальный баланс жира в организме. Кроме того, существуют формулы толщины жировой складки, соотношения окружности и линии таза, талии и роста, талии и руки, талии и ноги. В комплексе это позволяет делать точные и, главное, индивидуальные расчёты. Хотя здесь нужно оговориться, что важную роль играют и ощущения самого пациента. Например, если по всем расчётам оптимальный вес человека — 60 кг, а он чувствует себя лучше при 54, и анализы подтверждают, что он здоров, не факт, что ему стоит набирать вес.
Задачи жировой ткани человека
Зачем человеку нужна жировая ткань

Но важно помнить, что жировая ткань человека будет выполнять свою физиологическую роль, не причиняя вреда индивиду, только при условии, что ее количество не выходит за пределы нормальных значений. В случае же избыточной массы жир превращается из защитника во врага.
Рассмотрим основные задачи жира в организме человека.
Энергетическая функция
Жировая ткань является основным депо энергии в организме человека. Каждую секунду в наших тканях происходят тысячи биохимических реакций и процессов, которые требуют энергетических затрат. Как известно, единственным источником таковых являются жиры, углеводы и белки, поступающие с пищей. Больше всего калорий высвобождается в результате расщепления жиров, которые и накапливает жировая ткань.
Это обеспечивает организм постоянной дозой калорий, необходимых для поддержания работы сердца, органов дыхания, головного мозга, скелетных мышц, желез внутренней секреции и прочих органов и систем. Если бы организм не имел такого запаса, то любая задержка с приемом пищи несла бы прямую угрозу нашей жизни.
Кроме того, любая физическая или умственная работа требует дополнительных энергетических затрат, которые обеспечиваются путем расщепления жирных кислот, аккумулированных в адипоцитах (жировых клетках).
К сожалению, именно эта функция зачастую и становится причиной ожирения. Если человек принимает больше калорий с пищей, нежели потом израсходует, то их избыток откладывается “на всякий случай” в жировом депо. Этот защитный механизм выработан в течение многих лет эволюции и направлен на выживание человека в условиях дефицита продуктов питания. Естественно, условия жизни с развитием цивилизации поменялись в лучшую сторону, но вот правила эволюции остаются прежними.
Термоизоляция
Жировая подкожная прослойка служит прекрасным барьером на пути холода и защищает наш теплокровный организм от переохлаждения. Примером термоизоляции высшего уровня является мощная жировая прослойка у теплокровных животных, проживающих в условиях постоянного холода (тюлени, моржи, белые медведи, пингвины, киты). Кроме того, подкожный жир защищает человека и от перегрева.
Механическая защита
Подкожная клетчатка защищает внутренние органы от травм, выполняя роль своеобразной подушки безопасности. Кроме того, висцеральные накопления жира (в полостях нашего тела и между органами) выполняют фиксирующую роль. Например, жировое тело почек вместе со связками помогает удерживать орган в правильном положении. При сильном истощении и уменьшении его объема происходит опущение или смещение почек, что ведет к нарушению их функции.
Эндокринная функция
Жировая ткань является не только сейфом для сбережения калорий, но и мощным эндокринным органом. Она вырабатывает большое количество гормонов и веществ с гормональной активностью. Основная часть гормонов жировой ткани, адипокинов, является регуляторами метаболизма. Они отвечают за процессы основного, белкового, жирового и углеводного обменов, регулируют аппетит человека. Также жир является источником глюкокортикоидных и половых гормонов.
В случае избытка жировой ткани соответствующие вещества продуцируются в количествах, которые отличаются от физиологических, что становится причиной серьезных метаболических нарушений и тяжелых последствий. Например, с ожирением ассоциированы такие заболевания, как метаболический синдром, диабет второго типа, гипертония, кардиоваскулярная патология, женское и мужское бесплодие, синдром поликистозных яичников, онкопатология и многие другие.
Для чего нужен жир в организме?
Для чего нужен (и нужен ли) жир? Всегда ли жир — это плохо? Нужно ли стремиться к минимальному проценту жира в теле?
Жир — намного больше, чем просто пассивное хранилище энергии. Хотя жировые клетки удивительно хорошо приспособлены к этой роли, жир — еще и активная ткань, которая влияет на обмен веществ.
Жировые клетки называются адипоцитами. Больше всего их под кожей, этот жир так и называется — подкожным. Ещё жир бывает в брюшной полости вокруг органов, этот жир называется висцеральным, и его избыток грозит проблемами со здоровьем (например, повышаются риски сердечно-сосудистых заболеваний). Совсем немного жира есть в мышцах.
В организме человека может быть от XXX до YYY миллиардов жировых клеток, диаметр которых — от 70 до 120 мкм (мкм — это одна миллионная метра).
На 80-95% жир состоит из триглицеридов (молекула глицерина, связанная с тремя цепочками свободных жирных кислот). Оставшаяся часть клетки — вода, а также разное клеточное «оборудование», которое производит ферменты и разные другие вещества, необходимые клеткам для работы.
Жир — место хранения энергии
Основная роль жировых клеток — хранение энергии. И в плоть до 1994 года считалось, что это единственная их функция — пассивная кладовка для лишней энергии, поступающей с едой. А в 94 году открыли гормон лептин, который играет очень большую роль в обмене веществ, о чем — ниже.
Стройный мужчина весом 72 кг и с 15% жира в теле имеет 11 кг жира, т.е. около 84000 калорий сохраненной энергии. Если его скорость метаболизма 2400 калорий/день, то даже при полном голодании свои запасы жира он истратит через 35 дней. А ж ировые запасы тучных людей помогут им прожить без еды несколько месяцев.
Для сравнения: другое место хранения энергии — гликоген мышц и печени — это всего около 500 грамм. Каждый его грамм дает 4 калории энергии, так что это всего 2000 калорий. Некоторым этого н е хватит, просто чтобы покрыть нужды организма по энергии на один день. Так что жир в плане хранения энергии идеален.
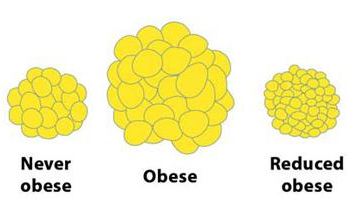
Кроме того, жировая клетка может сильно увеличиваться в размерах и «сдуваться», когда мы худеет. То есть, она не исчезает и всегда готова заполниться вновь.
Жир и эволюция
Современному человеку часто кажется, что тело его ненавидит: оно неохотно отдаёт жир, предпочитая избавляться от мышц, оно приспосабливается к любому ограничению калорий, снижая обмен веществ, к любым самым лучшим тренировкам, оно намертво удерживает жир в проблемных зонах.
Наше тело не знает, что мы живем в 21 веке. Избыток еды и сидячий образ жизни 50 лет — пока ничто против десятков тысяч лет выживания в тяжелых условиях.
А с точки зрения выживания жир — идеальное хранилище энергии. Он легко копится, запасы его могут пополняться очень и очень долго, а если клетка раздуется до предельного состояния, организм создаст новые клетки (подробнее об этом — ниже).
На своё существование жиру, в отличие от мышц, почти не нужна энергия. Поэтому выживали и передавали гены те из наших предков, кто был способен накопить много жира и пережить холод и голод.
Таким образом, с пособность хранить огромное количество энергии в совсем небольшом пространстве — отличное эволюционное преимущество, которое помогало нашим предкам выживать в периоды, когда еда была недоступна. Большинство из нас запрограммировано иметь много запасов энергии и «лишний» по современным меркам вес (не говорим здесь о клиническом ожирении).
Жир у мужчин и женщин
У мужчин жир откладывается, в основном, на животе.
Женские проблемные зоны — бедра. Этот жир должен обеспечить энергию для грудного вскармливания. Это именно тот «упрямый» жир, который часто не уходит, даже если девушка похудела по всему телу. А в период лактации этот жир становится легче мобилизовать.
«Мужской» тип отложения жира (на животе и в верхней части тела) бывает при избытке в женском организме тестостерона.
Кроме того, многие исследования четко показали, что мужчины отдают предпочтение определенному соотношению талия/бедра, что предполагает плодородие и здоровье у женщин. Узкая талия и пышные бедра выбираются во много раз чаще, чем узкие бедра и лишний жир на животе. А некоторые из причин, которые вызывают отложение жира вокруг живота и органов, связаны с бесплодием — например, синдром поликистозных яичников (который так же связан с переизбытком тестостерона).
Рост жировых клеток
И если эти новые клетки тоже становятся слишком большими, тело будет продолжать делать новые. К сожалению, избавиться от вновь созданных жировых клеток можно только хирургически.
Кстати, новый класс диабетических препаратов (TZD) работает именно так — стимулируя производство новых жировых клеток, что дает возможность «убрать» глюкозу и жиры из кровотока в более безопасное место. Это чрезвычайно важно для людей, страдающих диабетом.
Жир и здоровье
Спросите любого человека, и услышите, что жир — это плохо, и от него надо избавляться. Сегодня внимание людей приковано ко вреду жира для здоровья, и это, конечно, правильно. Ожирение вызывает резистентность организма к инсулину и диабет, как следствие, поддерживает хронические воспаления, метаболический синдром так же связан с ожирением.
Но ж ир играет важную роль в здоровье человека, не считая чисто энергетической его ценности и защиты от голодной смерти. В то время как избыток жира несет риски для здоровья, слишком маленький процент жира может так же вызывать проблемы.
Одна из функций жира — механическая защита внутренних органов. Ж ир позволяет рассеивать силы более эффективно, чем мышцы, защищая органы от ударов или их опущения (например, опущение почек иногда связывают с недостаточным количеством жира в организме).
Жировые клетки также выступают в качестве изоляции, сохраняя тепло в организме.
Жировые клетки играют важнейшую роль в иммунных и воспалительных реакциях. Преадипоциты, о которых написано выше, действуют как макрофаги — клетки, которые играют роль в правильном ответе иммунной системы. К онечно, это не оправдание для лишнего веса, н о люди, достигшие минимального процента жира сообщают, что зачастую болеют чаще, х отя это, безусловно, лишь часть проблемы.
До 1994 года жировая клетка воспринималась просто как пассивное место для хранения энергии. Но оказалось, что жировые клетки делают гораздо больше, и способны влиять на общий обмен веществ, выделяя активные соединения. Так жировая ткань стала, по-сути, эндокринной железой. Неполный список соединений, вырабатываемых жировыми клетками:
Лептин — гормон, который участвует в регуляции аппетита, уровня гормонов (в т.ч. половых), управляет жировыми запасами и мышечной массой.
Ангиотензин II — гормон, который участвует в регуляции артериального давления и контролирует приток крови к самой жировой клетке.
Фактор некроза опухоли-α — белок, котрый влияет на метаболизм жиров, коагуляцию, устойчивость к инсулину, активирует лейкоциты, один из важных факторов защиты от вирусов.
Воспалительные цитокины, такие как ИЛ-6 — участвуют в иммунной функции.
Метаболизм гормонов. Жировые клетки также являются одним из основных мест метаболизма гормонов. Тестостерон превращается в эстроген (с помощью фермента ароматазы) в жировых клетках и у мужчин, и у женщин. Метаболизм других гормонов, таких как ДГЭА и андростендиона также происходит в жировых клетках. Кортизол также метаболизируется в жировых клетках с помощью фермента 11-бета-стероидного дегидрогеназы (11-бета-HSD).
И это только беглый взгляд на некоторые вещи, которые жировые клетки делают в организме. О ткрытие, что жировые клетки — больше, чем пассивное место для хранения энергии, произвело революцию в изучении ожирения, и в настоящее время сотни исследований посвящены всему тому огромному количеству гормонов и соединений, которые выделяются жировыми клетками, как и их влиянию на обмен веществ человека.
Значение жировой ткани в формировании гормонального статуса у женщин
Ключевой вазоактивной субстанцией, продуцируемой фибробластами жировой ткани, является лептин – важный регулятор потребления пищи. Благодаря лептину происходит «диалог» между жировой тканью и гипоталамусом.
Характер распределения жира у женщин в основном определяется гормонами половых желез и коры надпочечников, важную роль играет конверсия андрогенов в эстрогены в жировой ткани.
Для репродуктивной системы женщины существуют три основных периода «испытаний», которые характеризуются тремя «М»:
Также важными испытаниями являются беременность и роды. Именно в эти периоды важно оптимальное физиологическое взаимодействие между жировой тканью и половыми гормонами.
В период полового созревания триггером менархе и установления циклической функциигипоталамо-гипофизарно-яичниковой системы является «критическая» масса тела, которая составляет 46-47 кг. При ожирении возраст менархе чаще снижается до 9-11 лет. При дефиците массы тела происходит задержка полового развития, сопровождающаяся поздним менархе или первичной аменореей.
В пубертатном периоде повышается чувствительность к лептину. Низкий уровень лептина – это сигнал о недостаточности жира для роста и развития, что ведет к повышению аппетита и снижению сигнала насыщения. Установлено, что повышение массы тела на 10% ведет к возрастанию уровня лептина на 300%. Снижение массы тела на 10% может вести к снижению уровня лептина на 53%.
Под влиянием женских половых гормонов формируется типично женский фенотип с преобладающей локализацией жировой ткани в бедренно-ягодичной области. Жировая ткань в области бедер и ягодиц регулируется главным образом ферментом липопротеинлипазой, здесь в основном идут процессы липогенеза, активность липолиза низкая, в связи с чем гиноидное ожирение не влияет на метаболическое здоровье и сказывается лишь на внешнем облике женщины. Жировая ткань бедренно-ягодичной области обеспечивает питание плода у беременной матери при значительной потере массы тела, возникающей в силу различных причин, а также обеспечивает лактацию.
Установлено, что наряду с синтезом гормонов в яичниках жировая ткань является местом экстрагонадного синтеза половых гормонов из андрогенов. Следовательно, уровень половых стероидов в крови определяет характер распределения жировой ткани, поскольку и в ней происходит накопление, их интенсивная ароматизация и секреция.
Ароматаза – ключевой фермент, участвующий в гонадном и экстрагонадном синтезе эстрогенов и катализирует ароматизацию андрогенов в эстрогены. Это цитохром Р450 – продукт экспрессии CYP19. Ген Р450-аро находится на хромосоме 15q21.
Установлено, что в жировой ткани экспрессируются эстрогеновые β-рецепторы. Один из основных механизмов влияния половых гормонов на жировую ткань – прямая регуляция активности липопротеинлипазы – главного фермента регуляции накопления триглицеридов в адипоцитах. У женщин репродуктивного возраста она стимулируется эстрогенами в жировой ткани бедер и ягодиц, где активность указанного фермента выше, чем в подкожном жире абдоминальной области. В результате идет накопление липидов для обеспечения адекватных запасов энергии в период беременности и лактации. После менопаузы активность липопротеинлипазы снижается, и адипоциты бедренно-ягодичной области уменьшаются в размерах, то есть происходит относительное перераспределение жира.
Прогестерон также участвует в регуляции функций жировой ткани. Он конкурирует с глюкокортикоидами за их рецепторы на адипоцитах, предотвращая таким образом воздействие глюкокортикоидов на жировую ткань в поздней лютеиновой фазе цикла. Установлено, что нейропептид Y может изменять секрецию гонадолиберина, благодаря чему возможна взаимосвязь между аппетитом и репродуктивной функцией женщины.
Аппетит и пищевое поведение у женщин отчасти регулируются половыми гормонами. В клинических исследованиях и в экспериментах на животных доказано, что от состояния системы гипоталамус – гипофиз – яичники зависит количество и частота употребляемой пищи у животных. Например, если у самцов крыс режим питания и масса тела стабильны, то у самок они значительно изменяются в течение овариального цикла, а после овариоэктомии возникает гиперфагия и как следствие масса тела увеличивается за счет ожирения в среднем на 25% за 3-5 недель. Причем введение эстрадиола в цикличном режиме кастрированным самкам крыс восстанавливает ритм и количество поглощаемой пищи, а прогестерон не оказывает влияния на характер питания.
В клинических исследованиях показано, что у женщин с регулярным менструальным циклом аппетит зависит от уровня эстрадиола в крови. В частности, в периовуляторном периоде общее количество употребляемой пищи резко уменьшается, а в лютеиновой фазе аппетит повышается.
Специфической области в головном мозге, где эстрадиол оказывает подавляющее влияние на аппетит не обнаружено. Предполагают, что это осуществляется по механизму обратной связи (как и при взаимодействии с лютеинизирующим гормоном) с одновременным влиянием на несколько областей головного мозга. На основании факта подавления аппетита у животных после имплантации эстрадиола в гипоталамус предполагают, что эстрадиол реализует свое действие в вентромедиальной области гипоталамуса, подавляя аппетит.
Как известно, вкус продуктов влияет на количество потребляемой пищи, например, сладости стимулируют аппетит. Экспериментально установлено, что скорость поедания сахарозы выше у крыс после овариоэктомии по сравнению с животными с сохраненными яичниками, а введение эстрадиола кастрированным крысам уменьшает скорость приема сладкого раствора.
Данных о повышении частоты гиперфагии у женщин после менопаузы (как естественной, так и вследствие овариоэктомии) в литературе не опубликовано, а приведенные выше результаты экспериментов на животных позволяют лишь предполагать аналогичное воздействие эстрогенов на аппетит у человека.
Эстрогены могут влиять на жировую ткань, взаимодействуя с лептином. Результаты экспериментов на грызунах и исследований тканей человека показали, что в яичниках экспрессируются рецепторы к лептину, а эстрадиол регулирует продукцию лептина адипоцитами по механизму положительной обратной связи. Примечательно, что у женщин с ожирением (как в пре-, так и в постменопаузе) уровни лептина выше, чем у мужчин с такой же степенью ожирения. Установлено, что концентрации лептина увеличиваются в лютеиновой фазе менструального цикла.
Воздействие эстрогенов на симпатическую нервную систему подтверждается подавлением ими тирозингидроксилазы – фермента, участвующего в синтезе катехоламинов. Кроме того, эстрогены увеличивают плотность и функцию α2-адренорецепторов, расположенных на адипоцитах. В экспериментах на животных и в клинических исследованиях продемонстрирована выраженная взаимосвязь колебаний уровня половых гормонов в различные фазы менструального цикла с суточным расходом энергии и калорийностью потребляемой пищи. Так, у женщин репродуктивного возраста в лютеиновой фазе менструального цикла на фоне высоких концентраций прогестерона и относительно низких эстрадиола увеличиваются расход энергии, масса тела и общее количество потребляемой пищи и жиров.
Уровни тестостерона в крови напрямую связаны с массой абдоминального жира.
После менопаузы скорость метаболизма в покое замедляется, что подтверждается результатами исследования E.T. Poehlman и соавт., которые при динамическом наблюдении зафиксировали постоянную скорость метаболизма в покое у здоровых женщин в возрасте до 48 лет и значительное замедление обменных процессов (на 4-5% в каждое десятилетие жизни) в более старшем возрасте. Установлено, что степень снижения скорости метаболизма в покое после менопаузы соответствует накоплению энергии 60000-80000 кДж в год, что эквивалентно увеличению массы тела на 3-4 кг. При длительном наблюдении за женщинами одинакового возраста показано, что в постменопаузе скорость метаболизма в покое снижается примерно на 420 кДж/день, а при сохраненной функции яичников подобный эффект отсутствует. Из-за метаболических последствий длительного периода нарушения регуляции баланса энергии не только растет масса жировой, но и сокращается масса мышечной ткани. В частности с помощью рентгеновской денситометрии установлено, что масса нежировых тканей после менопаузы уменьшается примерно на 3 кг.
У женщин с возрастом отмечается прогрессивное снижение уровней многих гормонов: прогестерона, эстрогенов, дегидроэпиандростерона, а также гормона роста, что способствует изменениям композиционного состава тела, а также увеличению веса. Быстрая прибавка массы тела в перименопаузе отмечается примерно у 60% женщин. По данным исследования здоровых женщин (Healthy Women’s Study), в первые три года после менопаузы масса тела в среднем увеличивается на 2,3 кг (у 20% женщин – на 4,5 кг и более), а через восемь лет – на 5,5 кг.
Рассматривается несколько возможных патогенетических механизмов увеличения массы тела у женщин после менопаузы. Установлено, что на фоне снижения секреции гормонов яичников растет общее количество жира и происходит его перераспределение в область передней брюшной стенки, а масса мышечной и костной ткани уменьшается. В нескольких исследованиях показано, что изменения составляющих массы тела после менопаузы: потеря костной плотности, уменьшение мышечной и увеличение жировой массы — происходят независимо от изменений общей массы тела. С помощью денситометрии продемонстрировано, что у пациенток в пери- и постменопаузе общее количество жира (особенно на туловище) на 8-9 % больше, а жировой и мышечной массы на бедрах меньше, чем у женщин с сохраненной функцией яичников. Причем у женщин репродуктивного возраста, получавших агонисты гонадотропин-рилизинг-гормона, создающих медикаментозную, временную менопаузу, отмечены такие же изменения, как и после естественной менопаузы: повышение количества жира на фоне снижения костной и мышечной массы.
С увеличением возраста отмечается повышение способности внегонадных тканей синтезировать эстрогены. Анализ экспрессии генов показал, что количество транскриптов, кодирующих ароматазы, было больше в ягодичной области, чем в абдоминальной независимо от пре- или постменопаузы. Назначение ЗГТ не влияло на экспрессию гена ароматазы ни в одном из регионов тела. Контролируют эту экспрессию глюкокортикоиды, ИЛ-6 и факторы роста.
По-видимому, активацию ароматазы в жировой ткани в постменопаузе можно рассматривать как своеобразную компенсаторную реакцию организма женщины в ответ на закономерное возрастное снижение и выключение функции яичников. Это способствует более плавной биологической трансформации женского организма, кроме того это своеобразная защита от развития остеопороза, старческого слабоумия и болезни Альцгеймера. Установлено, что низкий ИМТ ( 2 ) является фактором риска постменопаузального остеопороза и болезни Альцгеймера.
Однако повышенный синтез эстрогенов в жировой ткани может явиться фактором риска развития рака в репродуктивных органах, хотя данные последних лет, отражающие пути метаболизма эстрогенов, указывают на более важную роль не столько уровня эстрогенов, сколько путей метаболизма их посредством образования 2-гидроксиэстрона (2-ОН Е1) или 16α-гидроксиэстрона (16α-ОН Е1). Установлена связь между уровнем 16α-ОН Е1 и риском развития опухолей в эстрогенозависимых тканях. Однако при повышении уровня 2-ОН Е1 наблюдалась тенденция к гибели опухолевых клеток и снижению риска их образования.
Дефицит прогестерона в пери- и постменопаузе отчасти объясняет замедление метаболизма после менопаузы. В постменопаузе снижаются уровни глобулина, связывающего половые гормоны (ГСПС), что приводит к росту концентрации свободного тестостерона, относительной гиперандрогении и вносит определенный вклад в формирование абдоминального ожирения. E.T. Poehlman и соавт. зафиксировали связь уровней ИПФР-I, массы тела и соотношения массы различных тканей у женщин после менопаузы. Секреция гормона роста с возрастом снижается, чем, в частности объясняют увеличение общей массы тела и жировой ткани у женщин в постменопаузе. Заместительная терапия гормоном роста уменьшает общую массу тела и количество жировой ткани. Представляют интерес выводы B.W. Hartmann и соавт. о том, что прибавка массы тела в течение первого месяца терапии на фоне приема перорального 17β-эстрадиола происходит лишь у женщин со значительным снижением секреции гормона роста и небольшим повышением уровней ИПФР-I.
После менопаузы уровни β-эндорфина снижаются, а заместительная терапия эстрогенами повышает их. Предполагают, что в постменопаузе также происходит усиление глюкокортикоидной стимуляции, что ведет к увеличению размеров адипоцитов и формированию абдоминального ожирения. Уровни норадреналина в крови в постменопаузе повышены, и более выражено стрессиндуцированное увеличение его концентраций по сравнению с показателями у пациенток репродуктивного возраста. После шестинедельного лечения эстрадиолом эти эффекты значительно ослабляются.
Следовательно, половые гормоны и их дефицит взаимосвязаны с жировой тканью и синтезируемыми ею биологически активными веществами прямо и опосредованно через изменение активности ферментов (липопротеинлипазы, ароматазы и др.), цитокинов, норадреналина как на местном, так и на гипоталамическом уровне за счет изменения секреции пептидов, регулирующих аппетит (β-эндорфина, нейропептида-Y, ПОМК и др.).
Воздействие половых гормонов на жировую ткань проявляется в особенностях распределения жира в различные периоды жизни женщины. Как уже отмечалось, для репродуктивного возраста в области бедер и ягодиц характерны более высокая активность липопротеинлипазы, низкая активность липолиза и гиноидное распределение жира. На фоне дефицита половых гормонов липопротеинлипаза не стимулируется, и адипоциты жировой ткани бедренно-ягодичной области уже не служат источником запасов энергии в организме. Однако в подкожной абдоминальной и особенно висцеральной жировой ткани идет интенсивный липолиз.
Как потеря массы тела, так и значительная ее прибавка в равной степени могут вести к нарушению функции репродуктивной системы женщины. Клинически это может проявляться нарушением менструального цикла – от редких менструаций до аменореи. При избыточной массе тела могут также наблюдаться ациклические маточные кровотечения, ановуляция и бесплодие. При ожирении и беременности могут наблюдаться невынашивание беременности, гестационный диабет, преэклампсия, родовые травмы, тромбофилии.
Для характеристики массы тела наибольшее распространение в настоящее время получил индекс массы тела (ИМТ) – это отношение массы тела в кг к квадрату роста, выраженного в метрах. В таблице 1 представлена международная классификация массы тела.
Различают избыточное отложение жира в области бедер и ягодиц, или гиноидное, характерное для женщин, а также избыточное накопление жира в области туловища и особенно живота или висцеральное (абдоминальное) ожирение
В настоящее время на нашей планете отмечается пандемия ожирения. В России 30-40% женщин и 10-20% мужчин болеют ожирением (С.А. Бутрова). Каждый 10-й ребенок в мире страдает ожирением.
К пренатальным факторам риска ожирения относятся:
Считаем необходимым остановиться на характеристике метаболического синдрома, с которым нередко сталкиваются акушеры-гинекологи при обращении по поводу бесплодия, нарушений менструального цикла.
Метаболический синдром (МС) – это совокупность метаболических нарушений, основными из которых являются:
Другие метаболические проявления, которые могут наблюдаться при метаболическом синдроме, – это микроальбуминурия и нарушения в системе фибринолиза и коагуляции.
В 2005 году Всемирная федерация диабета предложила новое определение метаболического синдрома.
Центральное ожирение: окружность талии (ОТ) >= 94 см у мужчин и >= 80 см у женщин в сочетании как минимум с 2 из следующих нарушений:
Абдоминальное (висцеральное) ожирение – основной клинический симптом метаболического синдрома, которое является важным фактором риска сердечно-сосудистых и других заболеваний (рисунок 1).
До настоящего времени не прекращается дискуссия о первичности или вторичности инсулинорезистентности и гиперандрогении при метаболическом синдроме (рисунок 2).
Полагают, что повышение уровней провоспалительных цитокинов (ФНО-α, ИЛ-6) в жировой ткани может вести к дисфункции эндотелия, оксидативному стрессу, способствуя атеросклеротическим изменениям и развитию инсулинорезистентности. Единственным защитным фактором является адипонектин – антиатерогенный фактор, синтезируемый адипоцитами. Он оказывает следующие эффекты:
Защитные антиатерогенные механизмы адипонектина утрачиваются при ожирении, особенно при абдоминально-висцеральном. Низкий уровень адипонектина в плазме крови предшествует инсулинорезистентности.
В последние годы принято выделять также менопаузальный метаболический синдром (ММС), который развивается на фоне возрастного снижения и выключения функции яичников. Критерии диагностики его соответствуют вышеизложенным критериям метаболического синдрома, однако важную роль играют данные анамнеза: значительная прибавка массы тела (5-10 кг) за короткий период времени (6-12 месяцев) в период постменопаузы.
Терапевтические подходы к лечению метаболического синдрома
Существует два основных метода терапии ожирения:
Немедикаментозный подход к лечению ожирения.
Для эффективного лечения метаболического синдрома и ожирения необходимо:
Пациентка должна усвоить следующее:
Итак, немедикаментозное лечение включает: обучение больных, рациональное гипо- и эукалорийное питание, повышение физической активности, изменение образа жизни.
Существует также оперативное лечение.
Медикаментозный подход к лечению ожирения включает назначение:
При метаболическом синдроме эффективным средством является назначение сибутрамина (Меридиа). Механизм действия сибутрамина заключается в избирательном ингибировании обратного захвата нейромедиаторов серотонина и норадреналина в синапсах нейронов центральной нервной системы, результатом которого являются более быстрое возникновение и пролонгирование чувства насыщения и как следствие уменьшение объема потребляемой пищи. Помимо усиления чувства насыщения Меридиа повышает расход энергии, стимулируя термогенез. Этот эффект обусловлен стимуляцией β3-адренорецепторов жировой ткани, ответственных за липолиз. Таким образом, Меридиа способствует восстановлению баланса энергии, уменьшая потребление пищи и увеличивая расход энергии.
Начальная доза Меридиа составляет 10 мг/сут. – одна капсула 1 раз в сутки в первой половине дня независимо от приема пищи. Меридиа в дозе 15 мг/сут. применяется в том случае, если в течение первого месяца лечения снижение веса составило менее 2 кг и у больных с сахарным диабетом 2 типа.
Опыт применения сибутрамина у молодых женщин с метаболическим синдромом и в постменопаузе в клинике гинекологической эндокринологии Научного центра акушерства, гинекологии и перинатологии Росмедтехнологий представлен на рисунках (Г.Е. Чернуха, И.Г. Шестакова – рисунки 3, 4, 5, 6).
Следует отметить, что наряду со снижением массы тела и нормализацией липидного спектра крови наблюдалось восстановление регулярных менструальных циклов у подавляющего большинства женщин (93,8%), овуляция отмечена в 36,7% случаев.
В ходе исследования отмечена хорошая переносимость препарата. Значительных изменений систолического и диастолического АД, а также частоты пульса на фоне приема Меридиа в дозах 10 и 15 мг нами не отмечено. Побочные эффекты (сухость во рту, запоры, тошнота), выявленные у 4% больных в течение первых 4 недель лечения, расценивались пациентками как умеренно выраженные и ни в одном случае не потребовали отмены препарата.
Результаты исследования свидетельствуют о высокой эффективности препарата Меридиа для лечения ожирения у женщин с МС. Применение Меридиа в дозах 10 или 15 мг в течение 3 месяцев способствовало клинически значимой потере массы тела (в среднем на 9,1±2,4 кг), уменьшению ИМТ и массы абдоминального жира у 90% больных. В ходе исследования установлено, что снижение массы тела у женщин с МС на фоне терапии Меридиа сопровождалось значительным улучшением липидного спектра крови, что является важным преимуществом препарата для данной группы больных, поскольку дислипидемия во многом определяет риск заболеваемости и смертности от сердечно-сосудистых заболеваний у женщин в постменопаузе.
Антидепрессанты в коррекции пищевого поведения
Больным с ожирением, у которых сниженная насыщаемость, эмоциогенное пищевое поведение сопровождается тревожно-депрессивными расстройствами, паническими атаками, а также больным невротической булимией показаны антидепрессанты – селективные ингибиторы обратного захвата серотонина. Флуоксетин назначается в суточной дозе от 20 до 60 мг в течение трех месяцев, флувоксамин – в суточной дозе от 50 до 100 мг в день также в течение трех месяцев. Данные препараты не рекомендованы FDA для лечения ожирения. Не доказан их эффект в отношении длительного удержания массы тела. Поэтому указанные средства предпочтительно назначать при наличии у пациентов с ожирением тревожно-депрессивных расстройств, панических атак и невротической булимии (Т.Г. Вознесенская).
Таким образом, между половыми гормонами и жировой тканью существуют сложные взаимоотношения с определенными особенностями в различные возрастные периоды женщины – от пубертата до постменопаузы. Нередко довольно трудно определить, что первично, а что вторично – гормональный дисбаланс или дефицит/избыток жировой ткани. Во всяком случае, активное лечение, направленное на снижение избыточной массы тела, может способствовать нормализации функции яичников, синтезу половых гормонов и восстановлению фертильности. Для пациенток пери- и постменопаузального возраста снижение избыточной массы тела является важнейшим фактором в терапии метаболического синдрома, а следовательно снижения заболеваемости и смертности от сердечно-сосудистой патологии и улучшения качества жизни.
Традиционно пациенты с ожирением и избыточной массой тела направлялись на лечение к эндокринологу. Гинекологи, как правило, не считали лечение, направленное на коррекцию веса, своей профессиональной задачей. Однако такой подход не может обеспечить результативность лечения по ряду причин: высокой загруженности эндокринологов, нежеланием пациенток обращаться к незнакомому специалисту. За исключением серьезных эндокринопатий, ожирение чаще всего является алиментарно-конституциональным, то есть связанным с образом жизни и пищевым поведением пациентки. Принятым мировым стандартом является ведение этого вопроса врачом первого контакта. Для успешного лечения необходимо, чтобы именно тот врач, который лечит основное заболевание, помогал пациентке скорректировать массу тела и перейти на здоровый образ жизни.
Современного специалиста характеризует ясное понимание связи массы тела и гормонального статуса женщины. Врачу-гинекологу в своей повседневной практике необходимо: