Для чего нужны антикоагулянты при ковиде
Для чего нужны антикоагулянты при ковиде
Данные о частоте тромботических осложнений после выписки из COVID- стационаров, специфичных для COVID-19 подходах к стратификации риска тромбозов, а также об эффективности и безопасности профилактической антикоагулянтной терапии ограничены. Мнение экспертов на этот счет основывается, прежде всего, на доказательной базе, полученной для пациентов, госпитализированных с иными тяжелыми терапевтическими заболеваниями (включая сепсис и пневмонию). Известно, что у таких пациентов увеличен риск тромбоэмболических осложнений, а профилактическая антикоагулянтная терапия снижает этот риск на треть.
В журнале Blood опубликованы результаты хорошо спланированного крупного многоцентрового проспективного регистра CORE-19. В регистр было включено 4906 пациентов, выписанных после подтвержденного COVID-19, для которых были доступны данные наблюдения за 3 последующих месяца. Средний возраст пациентов составил 61,7 лет, наиболее распространенной сопутствующей патологией была АГ (38.6%), диабет (25.1%), ожирение (18.9%), анамнез онкологического заболевания (13.1%). Профилактическая терапия антикоагулянтами (эноксапарин 40 мг 1 раз в сутки или ривароксабан 10 мг 1 раз в сутки на 30 дней) была назначена у 13,2% пациентов. Терапия назначалась пациентам с предположительно повышенным риском ВТЭО: в случае повышения Д-димера в 2 и более раз от верхней границы референсного интервала или при числе баллов по шкале IMPROVE–DD VTE 4 и более.
За 3 месяца после выписки частота венозных тромбоэмболических осложнений составила 1,55%, артериальных тромботических осложнений – 1,71%, смерти от всех причин – 4,83%, больших кровотечений – 1,73%. Среди перенесших большое кровотечение пациентов лишь 17% получали антикоагулянты после выписки. Согласно данным многофакторного анализа, независимыми предикторами комбинированной конечной точки ВТЭО/артериальные тромбозы/смерть от всех причин оказались такие параметры, как возраст старше 75 лет, анамнез ВТЭО, пребывание в ПИТ, хроническая болезнь почек, атеросклеротическая болезнь периферических артерий, ИБС, число баллов по шкале IMPROVE–DD VTE ≥4. Прием антикоагулянтов снижал риск первичной конечной точки вдвое: ОШ 0.54, 95% ДИ 0.47-0.81).
Мы с нетерпением ожидаем результатов рандомизированных исследований, оценивающих эффективность и безопасность антикоагулянтов после выписки пациентов с COVID-19, которые бы позволили оптимизировать показания к такому лечению.
Giannis D, Allen S, Tsang J, et al. Post-Discharge Thromboembolic Outcomes and Mortality of Hospitalized COVID-19 Patients: The CORE-19 Registry. Blood. 2021 Apr 6:blood.2020010529. doi: 10.1182/blood.2020010529. Epub ahead of print. PMID: 33824972; PMCID: PMC8032474.
Для чего нужны антикоагулянты при ковиде
COVID-19 ассоциируется с усилением свертываемости крови. У пациентов с COVID-19 часто повышен уровень Д-димера, высокая концентрация которого является предиктором смерти. Эксперты Международного общества специалистов по тромбозу и гемостазу (ISTH) полагают, что повышение уровня Д-димера в 3-4 раза у пациента с COVID-19 является самостоятельным показанием для госпитализации.
Механизм гиперкоагуляции у пациентов с COVID-19, предположительно, связан с выраженной эндотелиальной дисфункцией и индукцией агрегации тромбоцитов (эндотелий несет на себе рецепторы АПФ2 и является мишенью для вируса SARS-COV-2). Также опубликованы отдельные серии работ, в которых у пациентов с COVID-19 и массивным тромбозом выявлено повышение титров антител к фосфолипидам (https://www.nejm.org/doi/full/10.1056/NEJMc2007575), однако подобные транзиторные изменения могут носить неспецифический характер, поскольку часто выявляются при выраженной воспалительной реакции.
Сейчас назначение антикоагулянтов в профилактической дозе у госпитализированных пациентов с тяжелым течением COVID-19 с целью профилактики венозной тромбоэмболии стало практически повсеместной практикой; показано, что такая терапия снижает смертность у пациентов с COVID-19. Не определены четкие показания к назначению антикоагулянтов, до конца не решен вопрос, какие препараты при этом лучше использовать. Теоретически представляется, что нефракционированный гепарин, обладающий собственным противовоспалительным действием, может иметь определенные преимущества. Более того, есть мнение, что он может снижать связывание вирусных частиц с клетками-мишенями. С другой стороны, использование НФГ требует более частого визита медсестры к пациенту (несколько раз в сутки), что подвергает персонал большему риску. Поэтому во многих клиниках в США для профилактики ВТЭО применяют прямые пероральные антикоагулянты.
У тяжелых пациентов с COVID-19 частота тромботических осложнений остается высокой даже на фоне применения антикоагулянтов в профилактической дозе, поэтому некоторыми экспертами обсуждается возможность назначения антикоагулянтов в полной, лечебной дозе.
Учитывая отсутствие адекватной доказательной базы, тактика в отношении антикоагулянтной терапии у каждого тяжелого пациента с COVID-19 должна быть обсуждена индивидуально с учетом риска тромбозов и кровотечений.
Эксперты рекомендуют контролировать такие показатели, характеризующие свертывание крови, как протромбиновое время, уровень Д-димера, фибриногена, число тромбоцитов.
У пациентов с COVID-19 тяжелого течения достаточно часто развивается тромбоцитопения, однако геморрагические осложнения редки. Лабораторные признаки гипокоагуляции без кровотечения не требуют какой-либо коррекции.
КОВИД. Тромбы. Антикоагулянты
Кому нужны антикоагулянты, когда и в каких дозах?

Какой риск тромбоза у пациента с КОВИД?
Риски у реанимационных пациентов
Во многих исследованиях, у пациентов с тромбозом был выше Индекс Массы Тела, что указывает на то, что лишний вес и ожирение может повышать риск тромбообразования при КОВИД.
Риски у госпитализированных пациентов
Анализ 3000 госпитализированных пациентов, принимающих профилактические дозы антикоагулянтов, выявил дополнительные факторы риска тромбоза 8 :
Тромбоз повышает риск смерти на 37%.
Какие анализы и обследования нужны госпитализированным пациентам?
Это нужно проверить у всех госпитализированных пациентов 9
Только результаты анализов не должны быть причиной начала или прекращения антикоагулянтов, при отсутствии клинических показаний. Например, повышенный Д-димер не специфичен для тромбоэмболии, поэтому не может диагностировать ее.
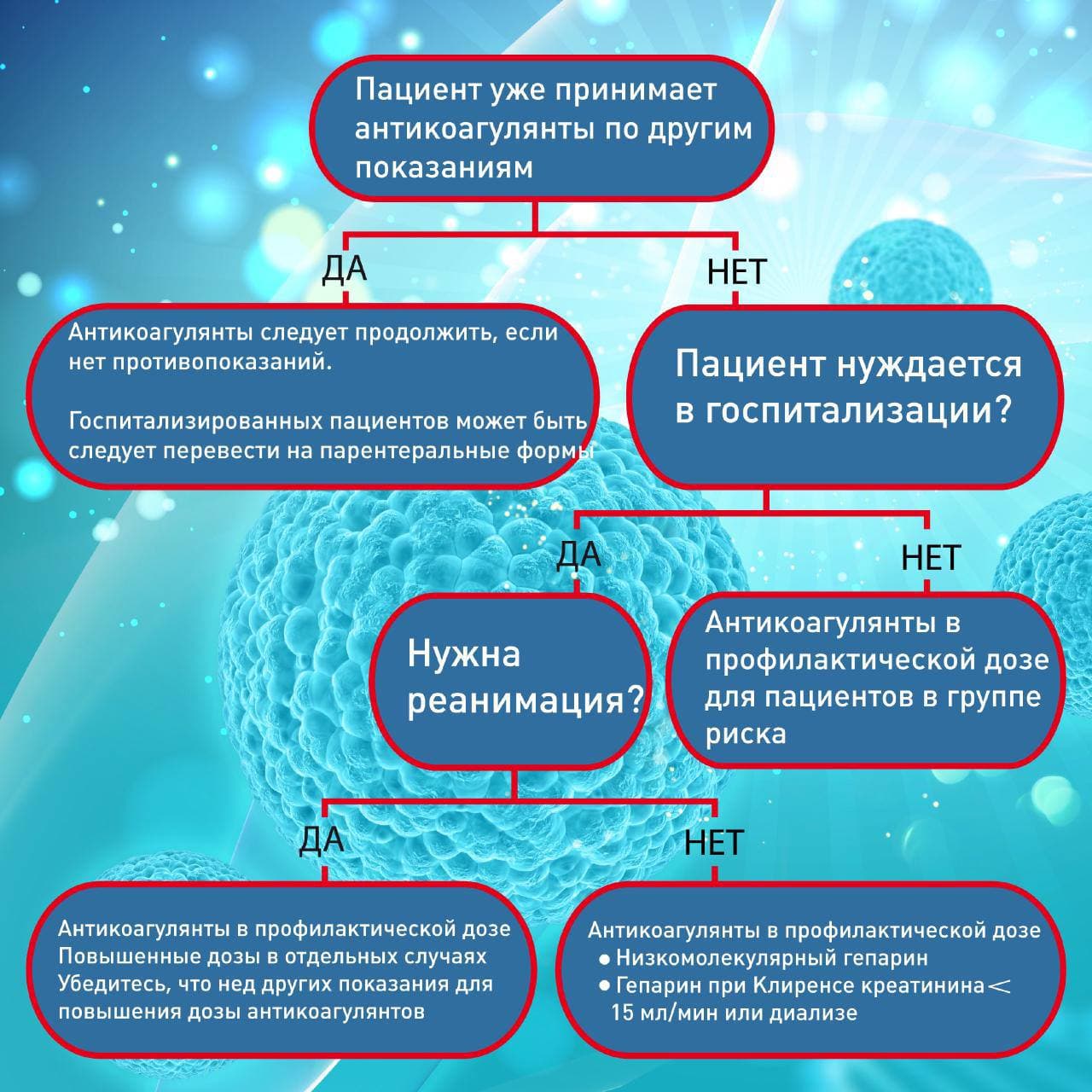
Кому нужны антикоагулянты, в каких дозах и как долго?
Все госпитализированные пациенты должны получать профилактическую дозу антикоагулянтов. Как правило, применяются подкожные инъекции.
Профилактические дозы
Как уже было сказано выше, у многих реанимационных пациентов развиваются тромбы, несмотря на профилактическую дозу антикоагулянтов. В связи с этим, многие эксперты рекомендуют повышенные дозы антикоагулянтов в реанимации.
Кому нужна терапевтическая доза антикоагулянтов?
Решение начать полную дозу антикоагулянтов должно быть взвешенным. Отдельные изменения в анализах, как например повышение Д-димера, не может быть единственной причиной повышение дозы антикоагулянта.
Терапевтические дозы
Нужно ли назначать терапевтические дозы антикоагулянтов тяжелым пациентам или пациентам в реанимации, у которых нет признаков тромбоэмболии?
Поэтому, эмпирическое назначение терапевтических доз антикоагулянтов остается противоречивым. Если у пациента подозревается тромбоз, рекомендуется провести соответствующие обследования или искать другие причины для повышение дозы антикоагулянтов.
Кому нужно продолжать антикоагулянты после выписки из больницы?
Пациентам с диагностированным тромбозом необходимо минимум три месяца антикоагулянта в терапевтической дозе.
В таком случае антикоагулянты в профилактической дозе назначаются на 31-39 дней.
Нужны ли антикоагулянты не госпитализированным пациентам?
Большинство не госпитализированных пациентов не нуждается в антикоагулянтах. Но антикоагулянты могут быть назначены пациентам в группе риска (предыдущий тромбоз, недавняя операция или травма, иммобилизация, ожирение). В таком случае, антикоагулянты в профилактической дозе назначаются на 31-39 дней.
Антиагреганты и КОВИД
В данный момент идут исследования роли антиагрегантов при КОВИД. На данный момент нет данных для их назначения пациентам исключительно из-за КОВИД. Однако, если пациент принимает препараты из этой группы, то их можно продолжить принимать по стандартным показанием
Для чего нужны антикоагулянты при ковиде
НЕКОТОРЫЕ АСПЕКТЫ АНТИКОАГУЛЯНТНОЙ ТЕРАПИИ ПРИ COVID‐19
Анна Симбирцева, ассистент кафедры пропедевтики внутренних болезней педиатрического факультета ФГБАУ РНИМУ им. Н.И. Пирогова Минздрава России, к.м.н.
Течение новой коронавирусной инфекции COVID‑19, вызванной SARS‑CoV‑2, у взрослых варьируется от бессимптомного и легких симптомов заболевания органов респираторного тракта до тяжелой пневмонии с острым респираторным дистресс‑синдромом (ОРДС) и полиорганной дисфункцией. Тяжелое течение очень часто сопровождается нарушениями в работе свертывающей системы крови. Поскольку почти ежедневно появляются новые данные относительно течения заболевания и стратегий ведения больных, а также эффективности слегка отличающихся схем терапии, важно отметить, что в этой статье мы рассматриваем антикоагулянтную терапию у взрослых пациентов на момент весны 2021 года. Специалисты в выборе лечения должны обязательно отталкиваться от каждого конкретного случая – внимательно оценивать клинические особенности и социальные обстоятельства отдельных пациентов, а также помнить про доступность определенных локальных ресурсов.
Введение
По данным метаанализа (42 исследования, суммарное количество пациентов – 8271), опубликованного в Lancet в декабре 2020 года, частота тромбоэмболии легочной артерии (ТЭЛА) в сочетании с тромбозом глубоких вен (ТГВ) составила 21% среди всех госпитализированных пациентов с COVID‑19, а в отделениях реанимации и интенсивной терапии (ОРИТ) достигала 31%. Исключительно ТГВ наблюдался в 20% случаев (28% в ОРИТ), исключительно ТЭЛА – в 13% случаев (19% в ОРИТ), а по данным аутопсий у умерших пациентов – в 22% случаев. В этом же метаанализе проанализированы случаи артериальных тромбозов, частота встречаемости которых в отделении ОРИТ составила 5%, общая – 2%, а структура представлена инсультом в 1% случаев, инфарктом миокарда в 0,5% случаев, тромбозами периферических и мезентериальных артерий в 0,4% случаев [Malas et al., 2020].
В исследовании авторы доказали, что тромботические осложнения повышают вероятность летального исхода в 1,74 раза у пациентов с COVID‑19 [ОШ 1,74; 95% ДИ 1,01–2,98; р=0,04]. Частота смерти у пациентов с тромбозами составила 23%, без тромботических событий – 13% [Malas et al., 2020].
Патогенез гиперкоагуляции при COVID‑19 изучен не полностью, но ученые сходятся на том, что при тяжелом течении заболевания, как правило, присутствуют все три компонента триады Вирхова:
Высокий уровень Д‑димера, по данным многих наблюдений, коррелирует с тяжестью заболевания. Повышенный уровень этого показателя свидетельствует об активности распада фибрина под действием плазминогена, что происходит практически одновременно с образованием тромбов. То есть по количеству Д‑димера можно судить об активности тромбообразования.
Виды нарушений в свертывающей системе крови
У пациентов с COVID‑19 преобладают состояния, связанные с гиперкоагуляцией, что повышает риск тромбозов и тромбоэмболических осложнений. Это состояние также получило название COVID‑19‑ассоциированная коагулопатия. Его принято дифференцировать от синдрома диссеминированного внутреннего свертывания (ДВС), который также встречается у пациентов с тяжелым течением заболевания.
Встречаются и артериальные тромбозы, которые связаны с еще бóльшим риском летального исхода – до двух раз, по данным крупного исследования, включившего 3334 пациента [скоррегированный HR 1,99, 95% ДИ 1,65‑2,4, р
Предварительное обследование пациентов в стационаре до назначения антикоагулянтной терапии
Всем пациентам с подозрением на COVID‑19 и дыхательной недостаточностью (ДН), а также при уровне периферической сатурации гемоглобина кислородом артериальной крови, измеренной пульсоксиметром, ниже 95% рекомендовано проводить исследование следующих показателей:
При госпитализации пациента в стационар с COVID‑19 или с подозрением на COVID‑19 следует проводить тесты (в т. ч. для оценки свертывающей системы крови, провоспалительных маркеров и других показателей):
Клинический анализ крови с определением уровня тромбоцитов – в течение 12 часов от поступления, далее каждые 2–3 дня в случае среднетяжелого течения заболевания; в течение 3 часов от поступления и ежедневно в случае тяжелого течения и/или госпитализации в ОРИТ.
Д‑димер – в течение 24 часов от поступления, контроль – дважды в неделю или чаще по показаниям в случае среднетяжелого течения заболевания; при поступлении и затем каждые 2 дня в случае тяжелого течения и/или госпитализации в ОРИТ.
Коагулограмма (АЧТВ, протромбиновое время (ПВ), фибриноген) – дважды в неделю или чаще по показаниям в случае среднетяжелого течения заболевания; ежедневно в случае тяжелого течения и/или госпитализации в ОРИТ.
СРБ – в течение суток от поступления и затем дважды в неделю или чаще по показаниям в случае среднетяжелого течения заболевания; каждые 2 дня или чаще в случае тяжелого течения и/или госпитализации в ОРИТ.
Прокальцитонин – при поступлении и затем по показаниям во всех случаях.
Ферритин – при поступлении и затем по показаниям, но не менее 2 раз в случае среднетяжелого течения заболевания; при поступлении и затем по показаниям в случае тяжелого течения и/или госпитализации в ОРИТ.
Тропонин – при поступлении и затем по показаниям в случае тяжелого течения и/или госпитализации в ОРИТ.
ИЛ‑6 – при доступности во всех случаях госпитализации.
NT‑proBNP/BNP, Т- и В‑лимфоциты – при доступности в случае тяжелого течения и/или госпитализации в ОРИТ.
Следует обращать пристальное внимание на пациентов, у которых наблюдаются следующие изменения в лабораторных показателях: повышение Д‑димера, повышение фибриногена, пролонгирование АЧТВ и ПВ, тромбоцитопения или тромбоцитоз. Эти результаты могут иметь прогностическое значение и повлиять на принятие решений относительно терапии и необходимой дополнительной диагностики.
Например, уровень Д‑димера, как уже было сказано выше, помогает в оценке тяжести заболевания.
Однако принятие решений в случае гиперкоагуляции целесообразно основывать на клинических особенностях течения заболевания у каждого конкретного пациента. Для подтверждения диагноза ТГВ или ТЭЛА необходимы дополнительные инструментальные исследования.
Антитромботическая терапия у пациентов, получающих лечение амбулаторно
При амбулаторном лечении пациентов с COVID‑19 в случае легкого течения заболевания антикоагулянтная или антитромботическая терапия не назначается. Для амбулаторных пациентов не требуется проведение рутинных лабораторных анализов показателей коагуляции.
В случае, если пациент с COVID‑19, находящийся на амбулаторном лечении, ранее получал антикоагулянты (например, при фибрилляции предсердий или наличии протезированных клапанов сердца), следует продолжить прием оральных антикоагулянтов в рекомендованных дозах в течение активной фазы заболевания и реконвалесценции. При наличии межлекарственного взаимодействия (см. таблицу 1, а также список лекарственных взаимодействий, составленный Ливерпульским университетом и доступный на https://covid19‑druginteractions.org/) может понадобиться отмена антикоагулянтов и перевод пациента на низкомолекулярные гепарины в период активной фазы заболевания. Возобновление приема антикоагулянтов в рекомендованных дозировках проводят в период реконвалесценции.
Пациенту со средней тяжестью заболевания COVID‑19, получающему лечение амбулаторно, могут быть показаны низкомолекулярные гепарины, а при их отсутствии – ПОАК (таблица 2) при наличии факторов риска ТГВ и ТЭЛА, таких как:
Роль антиагрегантов в терапии COVID‑19 продолжает изучаться. Если пациент, заболевший COVID‑19 и получающий лечение амбулаторно, принимал антиагреганты ранее по показаниям, разумно продолжить терапию.
Ранняя антикоагуляция при COVID-19: за или против?
Материалы и методы
Исследование опубликовано 11 февраля в BMJ.
В исследовании приняли участие 4297 пациентов (средний возраст 68 лет; 93% мужчин), которые были госпитализированы в больницы Департамента по делам ветеранов с 1 марта по 31 июля 2020 года с лабораторно подтвержденной инфекцией COVID-19; без приема антикоагулянтной терапии в анамнезе.
Из них 3627 (84,4%) получили профилактическую антикоагулянтную терапию в течение 24 часов после госпитализации.
Все пациенты, кроме 27, получали гепарин или эноксапарин подкожно.
В более раннем американском исследовании приняли участие 4389 пациентов (средний возраст 65 лет; 44% женщин), которые были госпитализированы с COVID-19 в Mount Sinai в период с 1 марта по 30 апреля 2020 года.
Из этих пациентов 1530 (34,9%) не получали антикоагулянтов, 900 (20,5%) получали терапевтическую антикоагуляцию, а 1959 (44,6%) получали профилактическую антикоагуляцию.
В течение 30 дней после поступления в больницу было зарегистрировано 622 случая смерти (14,5%).
По сравнению с пациентами, не получавшими профилактическую антикоагулянтную терапию, у получивших терапию пациентов, риск 30-дневной смертности снизился на 27% (отношение рисков [ОР] 0,73; 95% ДИ 0,66–0,81).
У пациентов, получавших профилактическую антикоагулянтную терапию, не было повышенного риска кровотечения, потребовавшего переливания крови в последующем (ОР 0,87; 95% ДИ 0,71–1,05).
Данные показали, что участники более раннего исследования, принимающие терапевтическую или профилактическую антикоагулянтную терапию, имели примерно на 50% больше шансов на выживание, чем пациенты, не принимавшие антикоагулянты.
Раннее начало профилактической антикоагуляции у пациентов с COVID-19, впервые поступивших в больницу, по-видимому, связано с более низкой смертностью от коронавирусной болезни по сравнению с отсутствием лечения.
В обсервационном исследовании пациенты, получившие антикоагулянтную терапию в первые 24 часа после поступления в больницу, имели риск 30-дневной смертности на 27% ниже, чем у пациентов, не получавших антикоагулянтной терапии.
Введение профилактических доз антикоагулянтов на ранних стадиях тяжелой формы COVID-19 дает больше преимуществ, чем начало профилактических или даже терапевтических доз антикоагулянтов при развитии тяжелого заболевания.