Для чего нужны трихомы
Трихомы
Трихо́мы, или волоски́ (от греч. τρίχωμα — волос) — клетки эпидермы, образующие на органах растений разнообразные наружные выросты. К ним относятся — волоски (железистые и нежелезистые), чешуйки, желёзки, нектарники и некоторые другие образования.
Трихомы следует отличать от эмергенцев — межклеточных выростов, в образованиях которых участвует не только эпидерма, но и субэпидермальные ткани.
Всё многообразие трихом делят на два функциональных типа: кроющие и железистые.
Первые образуются из покровных тканей и служат для защиты растения от неблагоприятного воздействия внешней среды, вторые — принадлежат к выделительным тканям наружной секреции и участвуют процессах накопления и выделения веществ различного функционального назначения.
Трихомы бывают одноклеточными и многоклеточными, мертвыми и живыми. Мертвые — заполнены воздухом и придают растению белый цвет. Форма трихом может быть разнообразной (головчатые, звездчатые, крючковатые и др.). Часто трихомы минерализованы — пропитаны кремнеземом и кальцием.
Размеры трихом варьируются в значительных пределах. Чаще отдельный волосок, чешуйка или желёзка хорошо различимы в сильную лупу или микроскоп. Наиболее длинные трихомы (до 5-6 см) покрывают семена хлопчатника.
Волосками чаще всего покрыты растения аридных — засушливых областей, высокогорий, приполярных районов земного шара, а также растения засорённых местообитаний.
Содержание
Кроющие трихомы
Из одноклеточных трихом наиболее простое строение имеют сосочки, или папиллы, представляющие собой невысокие, но широкие выросты эпидермальных клеток. Обилие папилл создаёт бархатистую поверхность органа. Они часто встречаются на лепестках (например, у люпина, фиалки) и хорошо удерживают пыльцу.
Нитевидные волоски, как и папиллы, — выросты эпидермальных клеток, но более длинные. Особенно длинные волоски (50-60 мм и более) развиваются на семенах хлопчатника.
Многоклеточный волосок, как правило, отделён стенкой от образовавшей его клетки эпидермы. Простой волосок представляет собой однорядную многоклеточную нить (сенполия). У некоторых видов ястребинки развиваются многорядные волоски. Наряду с простыми, широко распространены ветвистые волоски, которые могут быть перистыми (коровяк), звездчатыми (икотник), или чешуйки (облепиха).
Перистый волосок имеет многоклеточную главную ось, от которой в местах сочленения клеток отходят боковые «веточки».
Чешуйки называют также пельтатными волосками (от лат. peltatus — дисковидный, щитовидный). Они состоят из многоклеточной пластинки и короткой ножки, у некоторых волосков ножек нет.
Функция кроющих волосков в течение их жизни меняется. Самые молодые волоски, образующиеся до формирования устьичного аппарата, имеющие тонкую оболочку и слабо развитую кутикулу, живые и обычно активно транспируют. После того, как эта функция переходит к устьицам, оболочки волосков и кутикула утолщаются, а протопласты в большинстве случаев отмирают, полости клеток заполняются воздухом. Дифференцированные волоски практически не транспируют. Более того, густое опушение из кроющих трихом значительно снижает транспирацию, так как предотвращает конвекционные движения воздуха у поверхности растения. Такие волоски, составляющие светлый покров на поверхности органа, отражая солнечные лучи, защищают растение от перегрева и потери влаги. По времени это обычно совпадает с окончанием роста несущего волоски органа. С возрастом часть волосков опадает.
Не у всех растений кроющие волоски омертвевают. У сенполии (узамбарской фиалки), например, их протопласты содержат хлорофилловые зёрна и сохраняются в течение всей жизни листа.
Морфологические разнообразие кроющих трихом очень разнообразно, что позволяет использовать этот фактор для целей систематики, а в фармации для микроскопической диагностики лекарственных растений.
Железистые трихомы
Железистые волоски состоят из одно- или многоклеточной ножки и более или менее шаровидной головки, которая также может быть одно- и многоклеточной.
Клетки головки синтезируют эфирные масла, которые проходят через наружную стенку клетки и скапливаются под кутикулой, приподнимая её. При накоплении очень большого количества эфирного масла кутикула, не выдержав его давления, разрывается, масло выходит наружу. Обычно при этом клетки отмирают, лишь в редких случаях кутикула регенерирует. У красавки конечная клетка волоска отпадает вследствие ослизнения стенки, соединяющей её с клеткой ножки.
У пеларгонии, например, железитстый волосок состоит из многоклеточной ножки и одноклеточной головки, которая выделяет эфирные масла в пространство между целюллозной оболочкой и кутикулой. При разрыве кутикулы экскрект изливается наружу, после чего может образоваться новая кутикула и накапливаться новая капля экскрета.
Из одноклеточных к железистым волоскам близки жгучие волоски крапивы (часто их также относят к кроющим волоскам). Волосок представляет собой ретортообразную клетку, расширенная часть которой погружена в цоколь субэпидермальных тканей. В связи с этим волоски нередко считают эмергенцами. Верхняя, свободная, постепенно сужающаяся к концу часть волоска имеет толстую кремневую стенку. На самом её конце находится тонкостенная, легко отламывающая при соприкосновении с кожей маленькая головка. Волосок вонзается в кожу, изливая содержащуюся в ретортообразной клетке богатую гистаминами и ацетилхолином жидкость, вызывающую ощущение ожога. Ожоги от волосков некоторых тропических крапив могут привести к летальному исходу.
Многоклеточные волоски обычно головчатые. Такой волосок имеет одноклеточную или многоклеточную, иногда довольно длинную ножку, заканчивающуюся головкой, представляющей собой одну почти шаровидную клетку или группу клеток, покрытых кутикулой (сенполия, лопух паутинистый, марь белая). Железистые волоски с многоклеточной головкой называют желёзками.
Солевыделяющие галофиты (некоторые виды лебеды, марь белая) адаптируются к избыточным концентрациям солей при помощи механизма освобождения от поступающих солей за счёт выделения ионов против градиента концентрации. Таким образом они поддерживают концентрацию натрия и хлора в цитозоле на низком уровне. У этих растений поглощённые соли с транспирационным током доставляются сначала по сосудам, а потом по симпласту в живые пузыревидные клетки — трихомы, имеющиеся в эпидерме стеблей и листьев. В пузыревидной клетке ионы секретируются в крупную центральную вакуоль. Когда солей становится много, трихомы лопаются, и соль выходит на поверхность листа или стебля в виде мучнистого налёта. На месте лопнувших образуются новые клетки. Поскольку от мезофилла до пузыревидных клеток имеется значительный градиент концентрации солей, перенос ионов в их вакуоли является активным процессом, то есть требующим затраты энергии.
Иногда наружные желёзки имеют вид щитка на ножке (например, пельтатаные желёзки у смородины).
Нектарники имеют разнообразное и сложное строение. Они формируются различными частями цветка — чашелистиками, лепестками, стенкой завязи или цветоножкой. Кроме того нектарники образуются на вегетативных органах, в этом случае они называются нецветковыми нектарниками. Нектарники имеют трубчатую, лепестковидную форму или развиваются в виде мясистых железистых разрастаний. Выделительные клетки нектарников имеют густую цитоплазму и высокую активность обмена веществ. К нектарнику может подходить проводящий пучек (бархатцы). Выделяемый нектарниками сахаристый сок привлекает насекомых и птиц, которые опыляют цветки. Этот сок содержит водный раствор сахаров, белков, спиртов и ароматических веществ.
Опушение растений
Строение волосков, степень их развития, особенности расположения на органах создают разные типы опушения, представляющие собой важные морфологические признаки растений. Бархатистое опушение обусловлено папиллами, шелковистое — прямыми, тонкими, прижатыми к поверхности волосками, мохнатое — извилистыми волосками, не имеющими определенной ориентации. Густые, обычно перистые волоски, составляют войлочное опушение, а более или менее короткие простые волоски, отстоящие от поверхности — шерстистое. Для щетинистого опушения характерны толстостенные, твёрдые волоски, а для реснитчатого — волоски, расположенные по краю органа.
Опушение может состоять из волосков одного или разных типов. Оно бывает равномерным или неравномерным. Верхняя и нижняя стороны листовой пластинки часто различаются степенью опушенности, нередко волоски развиваются только вдоль жилок или в местах их разветвления; на стеблях некоторых растений волоски располагаются продольными рядами.
Проблемы терапии трихомониаза и возможные пути решения
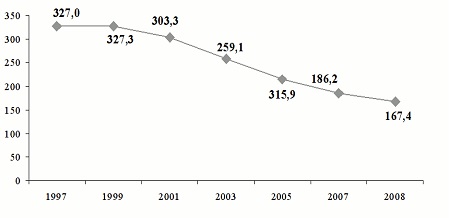
Из числа инфекций, передающихся преимущественно половым путем, ведущее место занимает мочеполовой трихомониаз. По данным Ивановой М.А., Виноградовой С.А. с соавторами за период с 1997 по 2008 гг. наибольшую долю в структуре заболеваемости ИППП занимал трихомониаз. Пик заболеваемости трихомониазом был отмечен в1995 г. (344,3 на 100 тыс. населения). С2000 г. вновь началось снижение показателей с 319,7 (в2000 г.) до 167,4 на 100 000 населения в2008 г.
Рис. 3. Динамика заболеваемости урогенитальным трихомониазом в Российской Федерации за 1997-2008 гг. (на 100 000 соотв. населения)
Превышение среднероссийского показателя сегодня отмечается в Сибирском (293,7 на 100 000 населения) и Уральском (181,4 на 100 000 населения) федеральных округах.
Распространенность трихомониаза велика и до конца не учтена. Еще в1962 г. И.И. Ировец сообщал, что трихомониазом поражено до 10% населения Земли.
По суммарным данным ВОЗ, в мире ежегодно заболевают 180-200 млн человек. Среди проституток, а также женщин с белями процент больных МТ достигает 70-80%; при скрининговом обследовании различных контингентов выявлялось до 5—30% женщин, больных трихомониазом, и до 6-15% мужчин — носителей трихомонад.
Значимость трихомонадной инфекции обусловлена не только ее широкой распространенностью, но и способностью вызывать ряд тяжелых осложнений.
Необходимо также учитывать тот факт, что трихомонады могут фагоцитировать и резервировать различные патогенные и условно-патогенные микроорганизмы, способствуя распространению других ИППП).
Клиническая картина мочеполового трихомониаза, по мнению ряда авторов, претерпевает патоморфоз, характеризуясь, обилием стертых и малосимптомных форм.
В ходе практической работы и при обзоре литературных данных нами отмечены возможные основные причины неудачного лечения трихомониаза и увеличение количества рецидивов заболевания:
Вот уже 50 лет метронидазол используется в лечении трихомониаза и анаэробных инфекций. По литературным данным, неэффективность лечения трихомониаза метронидазолом составляет до 44%.
Некоторые авторы приводят более впечатляющие результаты; так, по данным дерматовенерологической клиники Новосибирского мединститута, в 1995-1996 гг. рецидивы после полноценного лечения нитроимидазолами достигали 47%.
Уже опубликованы сообщения о более чем 100 резистентных к метронидазолу штаммах из США, порядка 20 устойчивых штаммов описаны европейскими учеными, в том числе российскими.
Описывается также перекрестная устойчивость к тинидазолу и орнидазолу, что свидетельствует о формировании устойчивости ко всей группе 5-нитроимидазолов. В то же время за неимением альтернативных схем лечения предпринимаются попытки лечить трихомониаз, вызванный устойчивыми к метронидазолу штаммами, увеличивая дозировки применяемых схем метронидазола, однако такие попытки редко оказываются успешными.
Известно, что устойчивость – это результат мутации и формирования новых резистентных штаммов. Все чаще появляются публикации, связывающие устойчивость T. vaginalis с ее инфицированием РНК-вирусами. Инфицированные изоляты близки друг к другу при оценке молекулярного строения. Эти изоляты чаще всех остальных оказываются резистентными к группе препаратов 5-нитроимидазолов.
Наиболее сложным вопросом терапии современного трихомониаза является выбор эффективного этиотропного средства. Несмотря на многочисленные публикации результатов изучения эффективности противотрихомонадной терапии, выбор конкретных препаратов на отечественном рынке остается весьма ограниченным.
Таким образом, несмотря на рекомендации, приведенные в отдельных публикациях, отсутствие доказательных данных об эффективности и безопасности препаратов, не принадлежащих к группе 5-НИ, в терапии трихомонадной инфекции, в т. ч. ее рефрактерных форм, не позволяет рекомендовать их использование у пациентов с данной патологией, за исключением случаев, когда другие терапевтические альтернативы исчерпаны.
Обобщение собственного опыта, отечественных и зарубежных дерматовенерологов показывает, что для более успешного лечения трихомониаза необходимо соблюдать следующие положения:
В Европейском руководстве по заболеваниям, передаваемым половым путем, отмечено, что при персистирующих и рецидивирующих симптомах, связанных с урогенитальным трихомониазом, часто у пациенток, у которых первый курс не дает эффекта, эффективным бывает второй курс стандартного лечения метронидазолом. Перед повторным курсом метронидазола необходимо провести эмпирическое лечение эритромицином или амоксициллином для снижения уровня b-гемолитических стрептококков, поскольку некоторые микроорганизмы, присутствующие во влагалище, могут снижать эффективность метронидазола, захватывая активную нитрогруппу. Это и есть так называемая относительная резистентность к терапии, когда излечение наступает после повторного назначения того же метронидазола после устранения, с помощью антибиотиков, кокковой флоры, являющейся истинной причиной неэффективности первого курса терапии.
Если повторно проведенное лечение вновь оказывается неэффективным, то согласно Европейскому руководству по заболеваниям, передаваемым половым путем, эффективного лечения не существует.
необходимости в местном лечении, так как достаточно общего лечения для ликвидации воспалительных явлений и эрадикации возбудителя
Что касается иммунокоррекции при трихомониазе, то следует отметить, что недостаточно изучен иммунопатогенез, роль клеточных, цитокиновых факторов иммунитета и интерферонового статуса.
А в тоже время назначаемые довольно часто иммунотропные и иммуномодулирующие препараты из разных фармокологических групп имеют как ни странно одинаковые показания в терапии хронических форм трихомониаза. Анализ практических и литературных данных позволил нам выделить следующие основные принципы применения иммуномодуляторов:
Перед назначением ИМ целесообразно выявить у больного клинические и лабораторные признаки нарушений иммунитета;
Таким образом, в решении задач излеченности и уменьшения количества рецидивов трихомониаза, мы видим в своевременном выявлении и профилактике вышеназванных причин неудачного лечения и в необходимости применения комплексной терапии, включая оптимальное этиотропное, патогенетическое, физиотерапевтическое, адекватное иммунотропное и местное лечение.
Инфекция влагалищная трихомонада — причины, симптомы, лечение
Вагинальные (влагалищные) трихомонады (Trichomonas vaginalis) — это паразиты, обитающие в мочевыводящих путях и репродуктивной системе человека. Инфекция чаще встречается у женщин, но также может обнаруживаться и в мочеполовой системе мужчин. Возбудитель вызывает заболевание — трихомониаз.
Симптомы трихомониаза у женщин — выделения из влагалища, зуд влагалища и боль при мочеиспускании. Инфекция у мужчин обычно протекает бессимптомно.
Вагинальные трихомы — Trichomonas vaginalis
Вагинальный трихомониаз является очень распространенным паразитом, обнаруживаемым приблизительно у 75% женщин с детородным потенциалом. В организме женщины простейшие встречаются в основном во влагалище, а также в уретре и парауретральных железах. У мужчин трихомонады комфортно себя чувствуют в уретре, но также могут встречаться под крайней плотью.
Вагинальный трихомониаз передается половым путем. Инфекция может быть острой или хронической, хотя в большинстве случаев инфекция хроническая и не вызывает явного дискомфорта.
Симптомы влагалищного трихомониаза у женщин
Первичные влагалищные трихомонады обычно проявляются через несколько дней после заражения. Симптомы влагалищного трихомониаза зависят от тяжести воспаления и у женщин следующие:
При хроническом трихомониазе симптомы похожи, но гораздо менее выражены. Чаще всего характерные выделения являются предменструальными.
Симптомы влагалищного трихомониаза у мужчин
Инфекция Trichomonas vaginalis у мужчин обычно симптоматична:
Опасный источник инфекции трихомониаза — бессимптомные носители, так как у них нет шансов на излечение. Из-за отсутствия симптомов они не подозревают, что болеют, и поэтому не проходят обследование. Они представляют опасность для партнеров и людей, проживающих рядом. Инфекция передается не только при интимных отношениях, но и при совместном использовании полотенец и других гигиенических средств, что значительно увеличивает риск заражения.
Влагалищная трихомонада — как распознается влагалищный трихомониаз?
В случае описанных выше симптомов трихомониаза необходимо обратиться к гинекологу или урологу. Врач способен оценить характерные выделения из влагалища и заподозрить влагалищный трихомониаз уже во время осмотра. При осмотре в гинекологическом зеркале гинеколог видит, что вагинальный щиток шейки матки приобрел характерный вид — многочисленные незначительные поражения шейного эпителия напоминают клубнику, так называемая «клубничная шейка».
У мужчин диагноз ставится на основании состава образца выделений, просматриваемого под микроскопом, или уретрального секрета, выращенного на культуре, или по результатам изучения первой порции мочи.
Просмотр мазка под микроскопом
Просмотр мазка под микроскопом
» data-medium-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Просмотр-мазка-под-микроскопом.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Просмотр-мазка-под-микроскопом.jpg?fit=825%2C550&ssl=1″ loading=»lazy» src=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/%D0%9F%D1%80%D0%BE%D1%81%D0%BC%D0%BE%D1%82%D1%80-%D0%BC%D0%B0%D0%B7%D0%BA%D0%B0-%D0%BF%D0%BE%D0%B4-%D0%BC%D0%B8%D0%BA%D1%80%D0%BE%D1%81%D0%BA%D0%BE%D0%BF%D0%BE%D0%BC.jpg?resize=900%2C600&ssl=1″ alt=»Просмотр мазка под микроскопом» width=»900″ height=»600″ srcset=»https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Просмотр-мазка-под-микроскопом.jpg?w=900&ssl=1 900w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Просмотр-мазка-под-микроскопом.jpg?resize=450%2C300&ssl=1 450w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Просмотр-мазка-под-микроскопом.jpg?resize=825%2C550&ssl=1 825w, https://i2.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2020/02/Просмотр-мазка-под-микроскопом.jpg?resize=768%2C512&ssl=1 768w» sizes=»(max-width: 900px) 100vw, 900px» data-recalc-dims=»1″ /> Просмотр мазка под микроскопом
Лечение влагалищного трихомониаза
Абсолютное условие для полного излечения трихомониаза — лечение обоих половых партнеров. Несоблюдение этого правила приводит к быстрому повторному заражению от нелеченного человека. Эффективность лечения должна контролироваться тестами, которые использовались в процессе диагностики.
Лечение трихомониаза включает пероральное введение метронидазола по схеме, предложенной врачом. Например, это может быть недельное лечение с ежедневным приемом 3-х таблеток по 250 мг. Женщинам при этом варианте дополнительно назначается 1 вагинальная таблетка метронидазола на ночь в дозе 500 мг.
Во время приема и в течение сорока восьми часов после прекращения приема метронидазола строго запрещен алкоголь. Даже небольшое количество спиртного может привести к так называемой дисульфирам реакции, связанной с нарушением алкогольного обмена и накоплением ацетальдегида в организме.
Симптомы включают расширение сосудов, снижение артериального давления и учащенное сердцебиение. Также могут быть нарушения дыхания, одышка, тошнота, рвота, сильное беспокойство и тревога. Это состояние может длиться несколько часов. В крайних случаях существует опасность для жизни. Во время лечения трихомониаза следует также воздерживаться от половых отношений.
Альтернативой метронидазолу является другой препарат — тинидазол, который принимается по разным схемам, например, по четыре таблетки за раз.
Что касается лечения трихомониаза у беременных, то оно не рекомендуется в первом и втором триместрах. В этот период используются только вагинальные препараты — обычно глобулы с клотримазолом.
Трихомониаз: полезная информация для всех
Трихомониаз – это уникальное заболевание в полном смысле этого слова. С одной стороны, оно встречается в три раза чаще, чем сифилис, хламидиоз и ВИЧ. Но, с другой стороны, оно часто остается без должного внимания, как со стороны врачей, так и со стороны самих больных.
Нередко женщина проходит длительное лечение уреаплазмоза-микоплазмоза, хламидиоза, кандидоза, дисбактериоза, просто «лейкоцитоза в мазках», которое изнуряет ее организм и подавляет защитные силы, но жалобы на периодические неприятные выделения, вызывающие дискомфорт, продолжаются. В общении с такой женщиной вдруг проскакивает информация, что в мазках иногда обнаруживали трихомонады, которые то исчезают, то появляются снова. Обследовался ли партнер женщины? Из ответов многих женщин узнаешь, что чаще всего сексуальные партнеры остаются в стороне от всяких обследований. И, наоборот, там где обследование партнера проводить не рационально, его посылают на десятки анализов и проводят необоснованное лечение.
Трихомониаз – это типичная инфекция, передающаяся только половым путем, а значит, это малое венерическое заболевание. Если у человека обнаружили трихомонады и диагноз трихомониаза подтвержден правильно, необходимо понять, что заражение произошло половым путем, поэтому сексуальный партнер(ы) должен быть обследован и пролечен. Большинство случаев трихомониаза у мужчин не диагностировано! Незащищенные половые отношения должны быть прекращены на период лечения. Чаще всего в лечении нуждаются оба партнера одновременно.
Распространенность трихомониаза
В мире, по данным ВОЗ, трихомониазом ежегодно болеют 170-180 млн. человек, что значительно превышает частоту заболевания гонореей и хламидиозом. В США трихомонадами заражено до 10 миллионов людей, а в Европе – 11 миллионов человек. Более 150 миллионов людей заражены в развивающихся странах. Эти показатели могут быть значительно выше (по другим данным, в мире заражено более 270 млн. человек). Фактически, это единственное венерическое заболевание, которое не подлежит регистрации и отчетности в преимущественном большинстве стран мира.
Распространенность заболевания зависит от социально-экономических условий населения и наличия своевременной высококачественной медицинской помощи, хорошей гигиены, уровня образования людей. Например, в США трихомониазом чаще заражены чернокожие жители страны. По всему миру увеличивается уровень больных трихомониазом среди подростков, потому что многие из них ведут активную половую жизнь.
Трихомонадная инфекция встречается у 29‑84 % женщин (зависит от региона), и половина этих женщин не имеет жалоб и признаков заболевания. Женщины, имеющие случайные половые связи, страдают трихомониазом в 3,5 раза чаще женщин, имеющих одного полового партнера.
В отношении трихомониаза у мужчин в медицинской литературе существует очень много пробелов: трихомонадная инфекция у мужчин почти не изучена. Последние серьезные публикации на эту тему были около 50 лет тому назад.
Трихомонады
Трихомонадная инфекция вызывается паразитом Trichomonas vaginalis. Влагалищная трихомонада относится к простейшим, классу жгутиковых, роду трихомонад, и представляет собой подвижный одноклеточный организм.
Трихомонада – не просто паразит, а самый настоящий хищник, который поглощает бактерии (например, гонококки), клетки эпителия (влагалища, уретры) и красные кровяные тельца (эритроциты). Она же поглощается защитными клетками организма – макрофагами.
Впервые возбудитель трихомониаза был обнаружен во влагалищных мазках в 1836 году французским врачом Альфредом Донне. Поначалу он предположил связь между патологическими выделениями у женщин и этим микроорганизмом, но потом отказался от этой идеи. В течение 80 лет влагалищные трихомонады считались безвредными живыми существами, пока в 1916 году О.Хён из Германии не подтвердил связь между паразитом и трихомониазом.
Несмотря на то, что трихомонада – одноклеточный организм, ее строение довольно сложное. Форма трихомонад обычно грушевидная, но при прикреплении и взаимодействии с клетками слизистых оболочек у них появляются «щупальца» и по форме они напоминают амёб.
Генетический материал трихомонад содержит около 60 000 генов, отвечающих за выработку белков. На поверхности оболочки этот паразит имеет более 300 разных белков из десяти групп протеинов. Это важно знать, потому что именно из-за такого большого количества белков (антигенов) многие серологические тесты, особенно коммерческие, по определению антигенов и антител являются низкочувствительными.
Энергетический обмен трихомонад полностью зависит от углеводов. Трихомонады не вырабатывают многие питательные вещества, а получают их за счет разрушения клеток хозяина, в первую очередь эпителиальных клеток.
Заражение трихомонадами
К настоящему времени известно более 50 разновидностей трихомонад. В организме человека обитает три вида трихомонад (T. intestinalis, T. elongate, T. vaginalis). По поводу возможности вызывать трихомонадную инфекцию этими представителями простейших проводилось немало серьезных исследований, в том числе на женщинах-добровольцах. Оказалось, что только влагалищная трихомонада может быть возбудителем трихомониаза. Свободно живущий в водоемах вид трихомонад не имеет никакого отношения к заболеванию трихомониазом.
Может ли трихомонадная инфекция передаваться неполовыми путями? На эту тему имеется очень много ложной и спекулятивной информации.Трихомонады быстро теряют жизнеспособность вне человеческого организма. Эти простейшие моментально погибают в 2 % мыльном растворе и очень быстро при высушивании. Крайне редко (меньше, чем в 1 % случаев) трихомонада может передаваться при контакте половых органов с влажными выделениями инфицированного человека (при использовании мочалок, влажных полотенец, грязного белья).
Возбудитель может быть жизнеспособным в течение 24 часов в моче, сперме, в воде и на влажном белье. Если на сидении в туалете есть влажные выделения инфицированного человека, то теоретически возможна передача возбудителя здоровой женщине, однако практически маловероятно, что женщина не заметит выделения на сидении унитаза.
Трихомониаз чаще встречается у мужчин и женщин, имеющих большое количество половых партнеров. Он также чаще встречается в комбинации с другими возбудителями.
Если здоровый мужчина имеет контакт с больной трихомониазом женщиной, у него есть 70% шанса заразиться этой инфекцией. Если здоровая женщина имеет контакт с больным мужчиной, риск заражения составляет 80-100%. Ни одна другая половая инфекция не имеет такого высоко уровня передачи возбудителя. Если учесть, что в течение нескольких дней трихомониаз протекает скрыто (инкубационный период в некоторых случаях может затягиваться больше месяца, но в среднем составляет 4-28 дней), то риск передачи трихомонад чрезвычайно высокий. У мужчин трихомониаз протекает без симптомов чаще, чем у женщин, и об этом тоже необходимо помнить.
Менструальный цикл и трихомонады
Менструальная кровь – это отличный ресурс железа. Кровянистые выделения не только создают оптимальную рН среду для размножения ряда бактерий и простейших, в том числе трихомонад, но также содержат большое количество эритроцитов, которые легко разрушаются, а поэтому железо становится легко доступным источником питания и размножения для этих микроорганизмов. Если учесть, что в период менструации уровни гормонов (женских и мужских гормонов, прогестерона) понижены, это тоже понижает уровень защиты, несмотря на наличие большого количества разных видов лейкоцитов в тканях матки и других репродуктивных органов.
Менструация – это состояние пониженного иммунитета. Комбинация таких оптимальных условий приводит к активному росту многих бактерий, поэтому нередко обострение половых инфекций возникает в период менструации или же сразу после ее окончания. Интересно, что перед самой менструацией уровень железа во влагалищных выделениях чрезвычайно низкий, что повышает активность микробов-паразитов, а значит, их вирулентность в поисках источников питания. Хотя кровянистые выделения вымывают часть микрофлоры влагалища и очищают его от «лишних сожителей», трихомонады и другие патологические микробы умеют прикрепляться к клеткам покровного эпителия и использовать появившееся железо быстро и рационально во свое же благо.
В лабораторных экспериментах замечено, что у трихомонад, выращенных на средах, не содержащих железа, выработка белков понижается на 80%, а процесс размножения замедляется в 2.5 раза. Зависимость жизнедеятельности трихомонад от уровня железа изучается многими учеными для создания лекарственных препаратов, которые могли бы блокировать использование железа паразитами или же иметь целенаправленное действие и поглощаться трихомонадами, разрушая их без разрушения клеток хозяина.
Попадая на слизистые оболочки мочеполового тракта, трихомонады фиксируются на клетках плоского эпителия слизистой оболочки и вызывают воспалительный процесс. Трихомонады выделяют во внешнюю среду гиалуронидазу, которая приводит к значительному разрыхлению тканей и проникновению в межклеточное пространство токсичных продуктов жизнедеятельности трихомонад и сопутствующей флоры.
Признаки трихомониаза
До 60 % женщин могут не иметь признаков трихомонадной инфекции. Многие женщины являются носителями трихомонад, которые в комбинации с другими микроорганизмами могут привести к возникновению острого воспаления придатков по истечению определенного периода времени. Чаще всего женщины жалуются на обильное количество серо-желтых (гнойных), иногда пенистых выделений из влагалища, с неприятным запахом, а также на болезненное и частое мочеиспускание, зуд и жжение в области наружных половых органов. В ряде случаев может наблюдаться отечность половых губ, стенок влагалища и шейки матки.
Эта инфекция часто встречается в комбинации с гонореей и/или хламидиозом (только в 10,5 % случаев трихомониаз протекает как моноинфекция, то есть один вредный возбудитель), что может привести к длительному течению воспаления органов малого таза и возникновению бесплодия.
У мужчин трихомонадная инфекция может вызвать воспалительный процесс в уретре. В 50% случаев всех уретритов трихомонада является единственным возбудителем этого заболевания, которое может завершиться образованием спаек мочеиспускательного канала, что в дальнейшем может привести к мужскому бесплодию. Нередко трихомониаз ассоциируется с хроническим простатитом (20% случаев).
У беременных женщин трихомонадная инфекция может быть одним из факторов риска развития преждевременных родов и преждевременного разрыва плодных оболочек. Трихомониаз также ассоциируется с рождением детей с низким весом. Во время родов в ряде случаев трихомонадная инфекция может передаться ребенку.
Трихомониаз и другие инфекции
Связь между трихомониазом и другими опасными инфекциями, передающимися половым путем, замечена давно. Известно, что трихомонадная инфекция удваивает риск длительной (персистентной) вирусной инфекций, которая вызывается вирусом папилломы человека (ВПЧ). У женщин ВПЧ ассоциируется с развитием предракового состояния и рака шейки матки, поэтому можно убедительно сказать, что трихомониаз повышает риск развития этих патологических состояний шейки матки. Самоочищение организма от типов ВПЧ, которые вовлечены в развитие рака шейки матки, у здоровых женщин происходит в течение 1-2 лет (в 90% случаев) – в среднем за 180 дней. У женщин с трихомониазом самоочищение организма от ВПЧ удлиняется в 2.5 раза.
Женщины, страдающие трихомонадной инфекцией, подвергаются риску заражения вирусом простого герпеса (ВПГ) в два раза больше, чем здоровые женщины.
Существуют достоверные данные, что наличие трихомониаза повышает риск инфицирования ВИЧ. Важно понимать, что степень заражения вирусными инфекциями, передающимися половым путем, зависит во многом от состояния слизистого покрова урогенитальной системы. Здоровые клетки эпителия имеют большую силу противостояния вирусному агенту, поэтому заражение людей, не имеющих других половых инфекций, вирусными инфекциями (ВИЧ-инфекция, гепатиты, герпес и др.) происходит не так часто, несмотря на половой контакт с больным человеком. И, наоборот, уровень заражения повышается значительно, если слизистые повреждены, особенно с образованием язвочек, потому что язвы – это открытые ворота для любого вируса. Трихомонады приводят к повреждению клеток эпителия, поэтому защитные силы слизистых оболочек резко понижаются. Трихомониаз называют кофактором в передаче ВИЧ.
Трихомониаз и бесплодие
Современные молодые люди откладывают воспроизведения потомства на многие годы – фактически до того возраста (33-35 лет), когда яичниковый резерв уменьшается значительно, сперматозоиды теряют многие здоровые качества, а генетический материал половых клеток пополняется большим количеством поломок в виде мутаций и полиморфизма. Но не только возраст ударяет по семейным парам, желающим иметь детей. Многие мужчины и женщины страдают трихомониазом, который редко упоминается как причина бесплодия. Американцы подсчитали, что каждый доллар, потраченный на профилактику бесплодия своевременным лечением половых инфекций сохраняет десять долларов, потраченных на госпитализацию и лечение женщин, страдающих серьезными осложнениями таких инфекций.
Хотя трихомонады не вызывают воспаление маточных труб, однако они являются кофакторами в передаче, а также в транспорте гонококков, хламидий и других микроорганизмов, которые вовлечены в воспалительные процессы органов малого таза. Риск возникновения непроходимости маточных труб при наличии трихомонад повышается почти в два раза. Если у женщины наблюдаются повторные эпизоды трихомониаза, риск трубного бесплодия повышается в шесть раз. Трихомонадная инфекция встречается у бесплодных женщин в почти шесть раз чаще, чем у беременных женщин. У 10% бесплодных мужчин имеются трихомонады. Эти паразиты значительно понижают подвижность и жизнеспособность сперматозоидов, изменяют вязкость семенной жидкости.
Трихомониаз часто сопровождается влагалищным дисбактериозом (фактически поддерживает его), негативно влияет на заживление послеоперационных рубцов, сопутствует образованию нагноений (абсцессов) и свищей.
Таким образом, трихомонадная инфекция – это серьезное венерическое заболевание, на которое следует обращать внимание вовремя для своевременного лечения.
Диагностика трихомониаза
Осмотр наружных половых органов, влагалища и шейки матки женщины не является достоверным методом диагностики, хотя выделения при наличии трихомониаза имеют специфический неприятных запах, пенистость или же могут быть обильными, зеленовато-гнойного цвета. При хроническом течении трихомонадной инфекции происходят изменения слизистых покровов шейки матки и влагалища – возникают точечные покраснения эпителия, которые представляют собой маленькие кровоизлияния в тканях плоского эпителия. Поэтому при осмотре окраска шейки матки напоминает клубнику (точечный кольпит), что называют «признаком клубники».
У мужчин признаков трихомониаза и того меньше, поэтому помимо физического осмотра, важно провести ряд лабораторных исследований.
Все методы диагностики условно можно разделить на три группы – старые, новые и новейшие. У каждого метода диагностики есть свои преимущества и недостатки. Оценка этих методов производится через чувствительность (меньше ложно отрицательных результатов) и специфичность (меньше ложно положительных результатов) по отношению к выявлению инфекционного возбудителя. В представленной ниже таблице приведены данные чувствительности и специфичности имеющихся методов диагностики трихомониаза.
| Название метода | Время проведения | Чувствительность (%) | Специфичность (%) |
| Старые методы: | |||
| Нативный мазок | 1-2 мин | 36-60 | 70-90 |
| Окрашенный мазок | 5-10 мин | 30-60 | |
| Цитологический мазок | 10-20 мин | 36-55 | 90 |
| Цитологический мазок на жидкостной основе | 10-20 мин | 61-96 | 99 |
| Культивирование на агаре | 2-6 дней | > 90 | > 90 |
| Новые методы: | |||
| Культивирование на бульоне | 2-7 дня | 85-95 | 95-100 |
| Тест на запах | 1 мин | — | — |
| XenoStrip-Tv | 10 мин | 66 | 100 |
| Новейшие методы: | |||
| Скоростной антигенный тест | 10 мин | 83-90 | 98-100 |
| ПЦР | Несколько часов или дней | 64-98 | 94-100 |
| Неамплификационный VPIII тест | 30-60 мин | 50-90 | 90-99 |
| Нуклеиново-кислотный амплификационный тест (NAAT) | Несколько часов | 88-98 | 98 |
| Амплификационный тест (ТМА) | Несколько часов | 97-98 | 98-99 |
Не все эти методы используются в постсоветских лабораториях.
Чувствительность теста часто зависит от материала, который был взят для анализа. Преимущество необходимо отдавать влагалищным выделениям и соскобу у женщин, и выделениям и соскобу из уретры у мужчин.
Мазок выделений с использованием раствора калия помогает определить неприятный (рыбный) запах, что может наблюдаться при трихомониазе, однако он используется очень редко в современной практике.
Микроскопическое исследование выделений (свежие нативные мазки и окрашенные мазки) позволяет обнаружить трихомонады, а также наличие большого количества измененных лимфоцитов. Чем больше лимфоцитов, тем более выражен инфекционный процесс. Часто при трихомониазе находят другие виды микроорганизмов – коккобациллы.
Цитологические мазки (по Папаниколау) или же жидкостные цитологические мазки – это неплохой метод диагностики. Довольно часто врачи-лаборанты не указывают на наличие трихомонад, однако в заключении пишут: «Выявлены атипические клетки эпителия. Исключить трихомонадную инфекцию». Это прекрасная подсказка для лечащего врача и должна быть принята во внимание.
При отрицательных результатах исследования трихомонады могут быть обнаружены с помощью культивирования отделяемого из уретры, влагалища, секрета простаты и спермы. Культуральный метод имеет большую ценность для распознавания атипичных форм с целью диагностики трихомониаза и для контроля лечения, он также считается «золотым стандартом» диагностики.
Серологические методы диагностики становятся очень популярными, но они должны дополнять, а не заменять другие методы диагностики трихомониаза. Трихомонады имеют чрезвычайно большое количество белков на поверхности оболочки (антигены), поэтому определение антител к ним – это скорее экспериментальный метод диагностики, чем достоверный практический метод.
Имея такой большой выбор в диагностике трихомониаза, большинство случаев этого заболевания остается все же не диагностиванным у людей, посещающих лечебные учреждения. В большинстве этих учреждений нет четких алгоритмов обследования. Обычно врачи посылают больных сразу на несколько тестов, или же только на серологические тесты. Результаты анализов часто противоречат друг другу, врачи не знают, как их интерпретировать, поэтому одни назначают лечение наобум, другие же ничего не назначают вообще, третьи игнорируют обследование и лечение партнера.
Рациональный подход в диагностике трихомониаза
Прогрессивная медицина руководствуется принципом рациональности: как при наименьших затратах времени и финансов провести точную диагностику заболевания.Такой принцип учитывает не только чувствительность и специфичность разных методов диагностики, но и стоимость каждого метода, скорость проведения и обязательно безопасность для человека, проходящего обследование (чем меньше тест инвазивный, то есть чем меньше в тело вводятся иглы, системы, аппараты, препараты и т.п, тем тест безопаснее).
Для диагностики трихомониаза тоже существует рациональный алгоритм обследования, который позволяет избежать лишние расходы (не важно из чьего кармана), лишние ошибки в диагностике, лишний стресс для человека и лишнюю трату времени (чужой жизни тоже).
Правила рационального подхода в диагностике трихомониаза следующие:
1. Физический осмотр больного (гинекологический у женщин) и забор материала на исследование – нативный (свежий или влажный) мазок из влагалища у женщин и из уретры мужчин. Почему нативный мазок, несмотря на его невысокую чувствительность? Потому что это самый дешевый метод диагностики, как и самый быстрый: осмотр выделений под микроскопом необходимо провести в считанные минуты. Если в нативном мазке выявлены трихомонады, дополнительное обследование не обязательно. Конечно же, необходимо учитывать жалобы и результаты осмотра.
2. Если результат нативного мазка отрицательный, можно провести тест на скоростное определение антигена или один из амплификационных тестов. Такие тесты стоят дороже, но результат можно получить в течение 10-30 минут или нескольких часов (в ряде лабораторий в течение нескольких дней). Если результат положительный, можно назначить лечение.
3. Если результат скоростной диагностики отрицательный, большинство врачей рекомендует воспользоваться культивированием при наличии жалоб и признаков трихомонадной инфекции.
Использование большего количества диагностических методов для постановки диагноза трихомониаза не рекомендуется.
Конечно же, у каждого врача могут быть свои принципы диагностики трихомониаза, однако увлечение перестраховкой не должно доминировать в обследовании и лечении.
Лечение трихомониаза
Вплоть до 1960 года, пока на рынке не появился 5-нитроимидалол (метронидазол), лечение трихомониаза было чаще неуспешным, чем успешным. Чуть позже на рынке появились другие препараты из группы 5-нитроимидазолов — орнидазол, тинидазол, секнидазол, которые начали применяться в лечении трихомонадной инфекции.
Современные постсоветские схемы включают длительный прием таблетированных препаратов метронидазола (трихопола), причем в очень высоких дозах. Помимо этого препарата врачи назначают еще один дополнительный препарата из той же группы нитроимидазолов, даже тот же метронидазол, но под другим названием (другого производителя). Плюс антибиотики, противогрибковые препараты, целый список витаминов и БАДов, свечи, ванночки, спринцевания, «промывание» уретры, мочевого пузыря, матки и даже микроклизмы. Большинство людей не выдерживает таких схем лечения, потому что уже на второй день приема лекарств у многих появляются тошнота, рвота, боли в печени, расстройство пищеварения и многие другие побочные эффекты. Женщины устойчивее мужчин, поэтому стойко «добивают» назначенный курс, чтобы потом втянуть себя в многомесячную борьбу с другими появившимся проблемами со здоровьем.
Доказано, что лечение трихомониаза никогда не требовало и не требует удвоения, утроения, многократного увеличения как дозы, так и времени приема лекарств, да и комбинации каких-то лекарств вообще.
Самым популярным и довольно эффективным методом лечения трихомонадной инфекции вот уже более 30 лет является применение метронидазола вовнутрь. Местное лечение в виде влагалищных таблеток и свечей может быть недостаточным, так как трихомонады поражают не только слизистую влагалища, но и бартолиновые железы, уретру.
Многочисленные исследования показали, что применение единичной дозы препарата имеет такой же уровень полного излечения, как и использование других режимов (3-5-7 дней лечения), поэтому все чаще врачи пользуются ударной дозой метронидазола для лечения трихомониаза. Ударная единичная доза метронидазола (трихопола) составляет 2 грамма – и не более. Можно принимать по 250 мг (1 таблетка) трихопола два раза в день в течение 5 дней.
Многие наши врачи не знают, что если трихомонады чувствительны к метронидазолу, то 2 граммов препарата вполне достаточно для выздоровления. Если трихомонады не чувствительны к метронидазолу, то после назначения даже супер-доз, эффекта в лечении не будет, но у больного возникнет немало серьезных осложнений из-за лечения. Поэтому такое перегибание палки в лечении трихомониаза основано на слишком устарелых советских схемах.
Многие инфекции в современной медицине успешно лечатся ударными единичными дозами препаратов, которые переносятся легко и по эффективности не уступают длительным курсам лечения, но имеют меньше побочных эффектов. Полное излечение наблюдается в 90-95% случаев после применения единичной дозы метронидазола.
В течение 48 часов после применения метронидазола человек не должен принимать алкоголь из-за возможного развития антабусной (дисульфирамовой, тетурамовой) реакции, которая проявляется в виде учащенного сердцебиения, недомогания, тошноты, рвоты. Метронидазол также вызывает ощущение сухости во рту и нередко окрашивание мочи по типу мясных помоев.
Рецидивы трихомониаза
Почему же не происходит выздоровление у всех без исключения людей? Впервые устойчивость (резистентность) трихомонад к метронидазолу была обнаружена в 1962 году – через несколько лет после появления лекарства. Длительный период времени альтернативного лекарственного препарата не было, назначение больших доз метронидазола или повторных курсов к выздоровлению не приводило, и это вызывало у врачей некоторый страх и чисто профессиональную неприязнь к этому возбудителю (точно так же, как сейчас многие врачи чрезвычайно агрессивно борются с уреаплазмой или хламидией).
Если не происходит желаемого выздоровления, необходимо ответить на несколько вопросов:
1. Обследовался ли сексуальный партнер(ы) на наличие трихомонад в его организме?
2. Проводилось ли одновременное лечение партнера?
3. Была ли ограничена половая жизнь в период лечения и использовались меры профилактики (презервативы)?
4. У больного устойчивый штамм трихомонад или повторное заражение от партнера (ов)?
Устойчивость трихомонад к метронидазолу встречается не часто. Если она заподозрена (от момента лечения до момента обнаружения трихомонад повторно у человека не было половых контактов, например), назначается тинидазол — нитроимидазол второго поколения, в виде одноразовой дозы (2 грамма). Он также эффективен в лечении амебиаза. Реже назначаются повторные курсы метронидазола, обычно в чуть большей дозе и в течение 5-14 дней.
Людям свойственно скрывать важную информацию от врачей, когда речь идет об их интимной жизни, даже если существует серьезная опасность для здоровья человека. В передаче половых инфекций всегда возникает цепь взаимосвязей: возбудитель-женщина-возбудитель-мужчина-возбудитель-женщина-возбудитель-мужчина-возбудитель и т.д. Поэтому очень важно вовремя прервать эту цепочку передачи инфекционного агента. Рецидивы трихомонадной инфекции, как и других половых инфекций – это чаще всего не проявление неэффективности лечения. Основная причина появления повторных случаев трихомониаза – это существование все той же прочной цепочки передачи инфекции.
Лечение трихомониаза у беременных женщин
В отношении лечения беременных женщин, носителей трихомонады, сейчас появилось много противоречий. Клинические исследования в ряде крупных лечебных центров мира показали, что лечение трихомониаза метронидазолом не понижает частоту преждевременных родов у женщин, у которых трихомониаз протекает без симптомов. Современные рекомендации гласят, что беременная женщина, независимо от того, есть у нее жалобы и признаки трихомониаза, должна пройти лечение этой инфекции.
Однако, в 2001 году в научно-медицинских кругах появилась публикация, которая утверждала, что у женщин, которые прошли лечение трихомониаза метронидазолом, уровень преждевременных родов выше, чем у тех, кто не проходил лечение. Поэтому другие рекомендации предлагали противоположное: у беременных женщин без жалоб диагностику трихомониаза проводить не нужно.
Более детальное изучение американского клинического исследования, на основании которого была опубликована эта статья, показало, что для лечения трихомониаза врачи использовали 8 граммов метронидазола, когда стандартная безопасная доза для беременных женщин составляет 2 грамма, лечение было назначено с опозданием в 4 недели после диагностики трихомониаза, обычно во втором триместре беременности. Исследование не было завершено, потому что врачи посчитали, что применение метронидазола для предотвращения преждевременных родов является неэффективным и сопровождается побочными эффектами.
Большинство врачей все же придерживается мнения, что трихомониаз у беременной женщины должен быть диагностирован и пролечен вовремя, потому что необходимо учитывать другие негативные последствия трихомонадной инфекции, в первую очередь ее взаимосвязь в передаче ряда серьезных половых инфекций. Метронидазол не является тератогеном, то есть не вызывает пороки развития и гибель эмбриона. Это вполне безопасный препарат и может применяться при необходимости и в первой половине беременности.
Лечение сексуального партнера
Должен ли лечиться партнер (мужчина), если у него нет признаков трихомонадной инфекции? Правильный ответ: да, мужчина должен пройти обследование и лечение незамедлительно.Во время лечения необходимо избегать незащищенных половых контактов.
Если учесть дороговизну и время обследования, не проще ли сексуальному партнеру назначить одновременно ударную дозу лекарства заочно? Большинство врачей так и делает, хотя это перечит обязанностям врача не назначать лечение заочно, а только после сбора жалоб, осмотра и обследования человека. И нередко случается следующее: женщина приходит домой после посещения врача и говорит своему мужчине, что он должен принять эти таблетки, потому что она лечится от какой-то там инфекции, и таковы схемы лечения. Примет мужчина эти таблетки или нет, неизвестно. Он может даже не поинтересоваться названием заболевания. Поэтому серьезность диагноза трихомониаза, который является венерическим заболеванием, а не простудным или еще каким-то, теряется и не воспринимается сексуальными партнерами надлежащим образом.
Контроль эффективности лечения
Многих людей интересует вопрос, как узнать, что человек выздоровел и больше не заразен. Как это не звучит неправдоподобно, трихомониаз – это само-излечивающася болезнь (как и ВПЧ-инфекция, и хламидиоз). У людей, не проходящих лечение, трихомониаз обычно длится до 4 месяцев у мужчин и до 5 лет у женщин. У женщин трихомонады находят в среднем в течение 12 недель. Около одной трети женщин все же обратится за помощью из-за появившихся признаков трихомонадной инфекции. У почти трети женщин трихомониаз само-излечится без лечения. Но даже в такой полу-оптимистической картине избавления от половой инфекции существует несколько «но».
Во-первых, о возможном самоизлечении можно говорить только в том случае, если у зараженного человека длительный период нет половых связей. Во-вторых, всегда важно помнить, что процесс выздоровления зависит от защитных сил организма и образа жизни человека. В-третьих, при наличии других половых инфекций самопроизвольное выздоровление практически невозможно. И, в-четвертых, трихомонадная инфекция может быть длительной или персистентной в ряде случаев. Поэтому всегда лучше пройти лечение, чем надеяться на силу и помощь природы.
Устойчивость трихомонад к метронидазолу наблюдается только у 5% людей, но когда именно необходимо проходить контрольное обследование, четких рекомендаций нет. Большинство врачей предлагает для контрольной диагностики использовать ПЦР или ТМА через две недели после лечения, так как нативный мазок и культивирование могут быть отрицательными несколько недель и даже месяцев после лечения. Это объясняется тем, что для выделения культуры необходима определенная концентрация трихомонад в материале, а после лечения количество трихомонад может быть значительно уменьшено. В мазке количество трихомонад тоже может быть низким и поэтому не замеченным при просмотре. Многие врачи рекомендуют провести ПЦР или ТМА несколько раз подряд в течение 3-6 месяцев (один раз в месяц).
На момент наличия признаков острой инфекции половые акты часто сопровождаются выраженным дискомфортом и болью, поэтому не желательны до тех пор, пока воспаление не утихнет. Незащищенные половые акты, то есть без презервативов, с учетом того, что сексуальный партнер здоров, рекомендованы только после подтверждения полного выздоровления, обычно не раньше двух недель после завершения лечения (до получения результатов контрольного анализа). Некоторые врачи советуют пользоваться презервативами от 3 до 6 недель. Планирование беременности в период лечения и контроля выздоровления не желательно.
Профилактика трихомониаза заключается в здоровых сексуальных отношениях, которые подразумевают также использование презервативов, если состояние здоровья полового партнера неизвестно. Соблюдение строгой личной гигиены тоже защитит от заражения этим паразитом.