Для чего нужны ягодичные мышцы
Защемление седалищного нерва
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.
Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
После чего специалисты прописывают противовоспалительные препараты, комплекс витаминов группы «В» и миорелаксанты. Также пациент может получить направление на физиотерапию и ЛФК. Обычно процедуры назначаются при нестерпимой боли, которая не уходит даже после комплексного лечения. В особых случаях доктор может прописать и дополнительные витаминные комплексы, антиоксиданты и обезболивающие средства. Таким образом будут сниматься не только симптомы недуга, но и начнется борьба с болезнью-возбудителем.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Ягодичные мышцы это больше, чем просто подушки для сидения
Ягодичные мышцы это больше, чем просто подушки для сидения
Природа сделала эту мышцу достаточно большой не только ради красоты. Большая ягодичная мышца («MGM») является самой большой и одной из самых сильных мышц в человеческом теле. Большая ягодичная мышца это самая поверхностная из трех ягодичных мышц и формирует большую часть формы и внешнего вида ягодиц. Большая ягодичная мышца проходит по гребню тазовой кости и прикрепляется к задней стороне проксимального отдела бедренной кости и к илиотибиальной связке, обеспечивая связь между туловищем и нижними конечностями.
Большой размер этой мышцы является одной из наиболее характерных особенностей мышечной системы человека. По мнению большинства исследователей, люди эволюционировали от обезьяноподобных предков около двух миллионов лет назад на огромной саванне Африки. Считается, что естественный отбор благоприятствовал выживанию животных, которые могли бежать. Со временем, эволюция закрепляет у человека анатомические особенности, которые позволяли человеку бегать на длинные дистанции, и увеличение большой ягодичной мышцы, возможно, сыграло в этом процессе решающую роль.
Функции большой ягодичной мышцы.
Большая ягодичная мышца очень важна в выполнении таких видов деятельности как вставание, ходьба, бег. Функция мышцы в этих видах деятельности это участие в выпрямлении ноги, при приведении туловища в вертикальное положение, отведении и приведении бедра в соответствии с нашим телом, поворот бедра от и к центру тела и стабилизация таза. Эта мышца также может играть определенную роль в стабилизации колена при разгибании.
Во время выполнения, например, вставания ягодичная мышца играет важную роль в разгибании бедра и стабилизации таза. Во время бега эта мышца обеспечивает стабилизацию туловища, и помогает разгибать бедро при ускорении и притормаживать ногу при остановке движения.
Как узнать, есть ли слабость больших ягодичных мышц?
Вот, например, простой и быстрый тест, который позволит определить наличие слабости ягодичных мышц.
Врачи ЛФК могут использовать дополнительные методы ручной и динамической диагностики для определения слабости ягодичной мышцы:
Что можно сделать, чтобы увеличить силу ягодичной мышцы?
Существует множество упражнений, которые можно выполнять и которые позволят не только улучшить форму и тонус ягодичных мышц, но и улучшить их функцию.
Мост на одной ноге

Разгибание бедра лежа

Подъем стопы
Кроме того, очень хороший эффект дает бег под наклоном, что позволяет не только усилить мышцы ягодицы, но и улучшить деятельность сердечно-сосудистой системы.
Болят ягодичные мышцы? Есть повод для беспокойства
Если появились боли в ягодицах, то это повод серьезно задуматься о своем здоровье. Ведь дискомфорт в этой части тела может указывать на проблемы с опорно-двигательным аппаратом или о других «неполадках» организма, не всегда напрямую связанных друг с другом.
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ
Мягко, приятно, нас не боятся дети
Функция и назначение ягодиц намного сложнее и шире, чем принято предполагать.
Анатомия ягодичных мышц
Прежде всего, эта область нашего тела делится на большую, среднюю и малую ягодичные мышцы. Большая – объемная и выпуклая – считается самой сильной из всех мышц нашего тела. Все три ягодичные мышцы обеспечивают подвижность спине, пояснице, бедрам и позволяют взаимодействовать телу и ногам, благодаря этому мы имеем возможность передвигаться. Достаточно сложное строение имеют эти мышцы и по своему внутреннему устройству. Они располагаются в три слоя. Снаружи – толстая малоподвижная кожа, она обильно снабжена сальными и потовыми железами. Под ней находится подкожная жировая клетчатка, в ней пролегают поясничные и крестцовые нервы, верхние части ягодичных артерий.
Именно верхние ягодичные, поясничные и подвздошно-поясничные артерии дают питание глубоким тканям. Подкожная жировая клетчатка у седалищного бугра, благодаря соединительным перемычкам, имеет ячеистую структуру. Соединительные перемычки проходят от кожи к собственной фасции. Собственная фасция соединяется с гребнем подвздошной кости и крестцом, а книзу и спереди переходит в широкую фасцию бедра.
И поскольку ягодичные мышцы граничат с поясничным и тазобедренным отделами, то дискомфорт и боль в них могут быть следствием заболевания сопредельных зон.
Причины болевых ощущений и их причины
Каждый вид боли говорит о тех или иных заболеваниях, порой требующих срочного медицинского вмешательства.
Если проблемы возникают при физической работе и болезненные ощущения прекращаются после отдыха или массажа, то, скорее всего, дело в остеохондрозе.
При синдроме грушевидной мышцы тянущая боль переходит на копчик и в тазобедренный сустав. Некомфортные ощущения происходят в коленях и пальцах ног.
Если боль чаще всего приходит ночью, характерны хромата и онемение, мурашки в ногах, то есть вероятность, что у вас развивается закупорка аорт и артерий или стеноз.
Переходящие боли с поясницы на ягодицы указывают на межпозвоночную грыжу.
Сильные болевые ощущения и пульсация в ягодицах, бедрах и спине свидетельствует о развитии люмбалгии.
Обездвиживание, постоянные приступы боли даже когда вы не двигаетесь, говорят о развитии остеомиелита. Воспалительный процесс в кости и мягких тканях вызывает тошноту, повышает температуру, кружение головы.
Доставляют немало проблем и другие виды воспалительных процессов – абсцесс и флегмона. Они сопровождаются сильнейшим болевым синдромом, появлением оттеков и повышением температуры.
Дискомфорт может возникнуть после получения уколов, из-за того, что игла затронула нерв или сосудик.
На неприятные ощущения в ягодичных мышцах жалуются беременные женщины. Причем к третьему триместру болезненность только усиливается, так как увеличение плода создает нагрузку на позвоночник и происходит его смещение.
Помимо этого, среди причин, из-за которых болят мышцы ягодиц, можно назвать:
Немало мучений могу доставить самые различные травмы: крестца, копчика, перелом шейки бедра, растяжения, гематомы.
Как облегчить боли
Если сразу не получается обратиться со своей проблемой к врачам, то можно временно облегчить боль в домашних условиях:
Диагностика решает все
Если тревожащие болевые ощущения не проходят в течение двух-трех дней, не стоит затягивать с обращением к специалистам. Вовремя поставленный диагноз и начатое лечение не только сэкономят ваши время и деньги, но, самое главное, ускорят и облегчат процесс выздоровления.
Сегодня в распоряжении медицины имеются самые различные методы и методики диагностического выявления болезни. Это биомеханические тесты, но они не всегда позволяют точно определиться с диагнозом.
УЗИ помогает обнаружению злокачественных и доброкачественных новообразований. А рентген по традиции определит наличие травм, переломов позвоночника, остеопороза, грыжу позвонков, остеохондроз. Успешно используются более современные технологии диагностики: изотопная контрастная сцинтиграфия и компьютерная и магнитно-резонансная томография. На основе поставленных диагнозов врачи назначат адекватное лечение.
Профилактика заболеваний
Если у вас есть проблемы с позвоночником, если вы ведете не очень активный образ жизни, стоит задуматься об укреплении своего физического состояния. Здоровый образ жизни является залогом хорошего самочувствия.
Обратите внимание на диету, введите туда больше продуктов, содержащих кальций. Следует следить за своим весом, не допускать его болезненного увеличения, а также укреплять мышцы, в том числе и ягодичные. Этому помогут ежедневная утренняя зарядка, регулярные занятия спортом, пешие прогулки, катание на велосипеде, небольшие разминки, если долго приходится находиться в неподвижном положении. Ну и, конечно, не надо игнорировать наблюдение у врачей.
Для чего нужны ягодичные мышцы
Если перед вами стоит вопрос: качать ягодичные мышцы или нет, — обратите внимание на следующую информацию из данной статьи, которая поможет сделать правильные выводы.
Ягодичные мышцы, одни из самых заметных мышц в человеческом теле. Потому следить за их состоянием крайне важно просто из эстетических соображений. Иметь красивую «попу» в наше время становится очень важно.
Но есть и другая причина, почему занимаясь в спортзале важно уделять внимание ягодичным мышцам и работать с ними. Эта причина связана с физиологическими особенностями данной мышцы в организме человека.
Давайте разберемся в этом подробнее!
Научные и медицинские факты о ягодичных мышцах
Что нам известно о ягодичных мышцах?

Вот несколько неоспоримых медицинских фактов.
Итак, как видите, вопрос: качать ягодичные мышцы или нет, — это даже не вопрос выбора и дело не только в эстетике. Крепкие ягодичные мышцы очень важны для правильной осанки и красивой спины, потому что в нашем организме все связано.
Укреплять ягодичные мышцы важно для правильно осанки и крепкой спины!
Итак, качать ягодичные мышцы или не качать?
ВЫВОД очевиден — конечно же, КАЧАТЬ!
Помощь в работе с ягодичными мышцами
Даже если вы не хотите «орех», а для этого надо делать много, долго и тяжело…, а вот УКРЕПИТЬ — всем полезно!
На многих групповых уроках мы уделяем много времени тонусу именно ягодичных мышц. Подробнее о том, как именно качать ягодичные мышцы мы писали здесь.
Ну, а если до ТЗ доберётесь, то наш тренер подберёт наиболее подходящие именно для вас упражнения и проследит за техникой их выполнения.
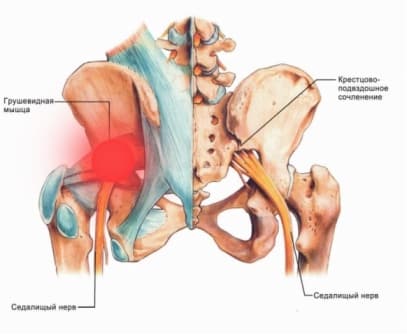
Синдром грушевидной мышцы. Лечение синдрома грушевидной мыщцы
Статья опубликована: 28.08.2014
Синдром грушевидной мышцы (СГМ) – боли в области ягодиц с распространением на нижнюю конечность. Заболевание чаще встречается при ущемлении спинномозговых корешков на уровне L5-S1 (между поясничным и крестцовым отделом позвоночника). В результате происходит рефлекторное напряжение мышцы и компрессия седалищного нерва. Причины синдрома грушевидной мышцы: травмы спины, растяжение и перетренированность ягодиц, остеохондроз, протрузии и грыжи межпозвонковых дисков, асимметрия таза, неудачные внутримышечные инъекции, переохлаждение, опухоли позвоночного столба, инфекции в малом тазу. Симптомы и лечение синдрома грушевидной мышцы зависят от характера поражения.
Классификация синдромов грушевидной мышцы
Классификация болезни отражает причину появления патологического процесса в ягодичной области.
Синдром грушевидной мышцы бывает:
В зависимости от причины выделяют:
В 50% случаев заболевание имеет вертеброгенную природу и проявляется как следствие остеохондроза и грыж позвоночного столба.
Симптомы синдрома грушевидной мышцы
Болевой синдром в области ягодиц – постоянный спутник заболевания. Дискомфорт появляется в ягодицах и распространяется на заднюю поверхность бедра, голени, в паховую область. Боль имеет тянущий характер, усиливается при ходьбе, беге, в положении на корточках и при отведении бедра.
Другие клинические признаки СГМ:
В тяжелых случаях СГМ может сопровождаться нарушением работы тазовых органов, появлением недержания мочи и кала.
Диагностика синдрома грушевидной мышцы
Для выявления заболевания врач-невролог проводит опрос и осмотр пациента. Выясняет жалобы на момент обращения, время и особенности развития патологии, возможные причины возникновения. Неврологический осмотр включает изучение рефлексов, чувствительности и двигательной активности в конечности на стороне поражения. Характерный признак СГМ – уменьшение боли при разведении ног и нарастание дискомфорта во время приведения бедра. В большинстве случаев диагноз можно поставить после первичного осмотра.
С целью уточнения диагноза и выявления причины поражения проводят лабораторные и инструментальные методы обследования.
При необходимости назначают консультации смежных специалистов: гинеколога, уролога, нефролога, остеопата, инфекциониста, онколога, травматолога.
Лечебная тактика при синдроме грушевидной мышцы
В период острой фазы заболевания необходимо исключить физические нагрузки. Бег, ношение тяжестей, длительное положение сидя могут усилить болевые ощущения и привести к прогрессированию недуга. По симптомам и тяжести течения патологии врач определит, как лечить СГМ.
Обычно применяют консервативные методы терапии. Назначают негормональные противовоспалительные средства, блокады с новокаином, гормональные стероидные препараты. Это позволяет бороться с болевым синдромом и воспалительной реакцией. Мышечный спазм убирают посредством миорелаксантов.
Большое внимание уделяют физиотерапии для устранения сдавливания сосудов и седалищного нерва в области поражения. Рекомендуют массаж ягодично-крестцового отдела, кинезиотерапию, лечебную физкультуру. Применяют локальную криотерапию (лечение низкими температурами), электростимуляцию мышцы, УВТ (ударно-волновую терапию). Физиопроцедуры используют на этапе затихания острого процесса.
При вторичных формах недуга лечение направлено на устранение заболевания, которое вызвало патологические изменения. При инфекциях назначают антибиотики, в случае травм и врожденных аномалий костей – оперативное вмешательство.
Редко консервативное лечение не приносит эффекта. В таких случаях проводят операции по устранению ущемления нервных корешков и седалищного нерва. При своевременно начатой терапии прогноз болезни благоприятный. Отказ от лечения может привести к нарушению двигательной функции конечности, стойкому недержанию мочи и кала.