Для чего ставится дренаж
Для чего ставится дренаж
Дренирование открытых гнойных очагов необходимо, если после операции остались мертвые ткани, ниши и карманы, которые нельзя устранить оперативным путем по анатомическим соображениям (опасность повреждения крупных сосудов, нервов анатомических полостей и пр.).
Для дренирования следует применять марлевые дренажи, пропитанные одним из гипертонических (5—10%-ных) растворов средних солей с добавлением до 3 % перекиси водорода либо до 2 % хлорамина, до 0,5 % перманганата калия, 1 : 5000 фурацилина. Для ускорения секвестрации мертвых тканей добавляют до 1: 500—1:1000 йода, до 4 % скипидара. Заслуживают применения 15—20%-ные растворы мочевины, линименты синтомицина и А. В. Вишневского. При наличии большого количества мертвых тканей дренирование осуществляют с желудочным соком, лучше трипсином и трипсиноподобными ферментами или мазью ируксо-ла. Перед введением дренажей необходимо остановить кровотечение и выстлать рану марлевой салфеткой по Микуличу, обильно пропитанной 96%-ным этиловым спиртом. Под его влиянием суживаются капилляры лимфатических, артериальных и венозных сосудов, уменьшается всасывание экссудата при одновременном антисептическом воздействии на микробный фактор. Через 10—15 мин после такой обработки приступают к дренированию. Марлевые дренажи, смоченные одним из перечисленных растворов, рыхло вводят в каждую нишу или карман до дна. Целесообразнее применять более широкие дренажи, узкие хуже дренируют и скорее теряют дренажные свойства. В горловине раны дренажи должны располагаться свободно, иначе они плохо дренируют. Правильно примененные марлевые дренажи выполняют отсасывающую функцию и улучшают течение вскрытого инфекционного очага или инфицированной раны и способствуют подавлению возбудителя. Марлевые дренажи действуют несколько часов, затем их следует удалить, так как они начинают препятствовать выведению экссудата.
Показания к удалению дренажа: а) наружный конец стал сухим; б) полость вскрытого очага или раны переполнена гноем; в) ухудшается состояние животного и повышается общая температура. У рогатого скота, кроме этого, показанием к удалению дренажа служит обильное выпадение фибрина, который обтурирует выходное отверстие. В связи с такой реакцией рогатого скота на дренаж последний целесообразно смачивать фибринолизирующими растворами (желудочный сок, аллантоин, фибринолизин, 5—10%-ный раствор тиомочевины и др.).
Первую перевязку и извлечение дренажа необходимо производить через 24—48 ч после операции. В дальнейшем смену дренажа производят с учетом указанных признаков нарушения дренирования. Извлекают дренажи с соблюдением правил асептики и антисептики без травмирующих манипуляций. Грубо сделанная перевязка иногда приводит к рецидиву и генерализации возбудителя. Трудноизвлекаемые дренажи необходимо удалять последовательно: вначале дренаж, расположенный в центральной части раны, затем краевые. Удаляют их после длительного орошения подогретыми до 40 °С растворами перекиси водорода, 2%-ного хлорамина, гидрокарбоната аммония той же концентрации.
В тех случаях, когда после вскрытия и удаления мертвых тканей полость инфицированного очага содержит относительно мало мертвого субстрата, целесообразно применять марлевый дренаж, пропитанный линиментом А. В. Вишневского на рыбьем жире. Набухшие под его влиянием мертвые ткани подвергаются ферментативному расщеплению. В последующем, когда гнойный очаг или рана очистится от мертвых тканей, применяют линимент А. В. Вишневского на касторовом масле, который способствует отбуханию тканей, защищает их от сильных раздражений, благоприятно влияет на трофику и рост грануляций.
Б. Ф. Сметанин установил, что обильно пропитанный масляно-антисептический дренаж А. В. Вишневского обладает ничтожной капиллярностью, однако по мере стекания со свободного конца линимента его капиллярность нарастает и создаются условия тока раневого содержимого в повязку по типу крупнокапиллярного сифона. Кроме того, будучи антисептическим, дренаж А. В. Вишневского препятствует всасыванию в организм ядовитых продуктов тканевого распада и токсинов микробов из инфицированного очага.
В тех случаях, когда нужно длительно орошать вскрытый инфицированный очаг, применяют дренажи из резиновой или синтетической эластической трубки необходимой длины, диаметром 3—8 мм. Один из концов трубки косо срезают и закругляют острые края среза. Затем ножницами вырезают в стенке погружаемой части трубки небольшие оконца так, чтобы они располагались со всех ее сторон. Противоположный конец трубки рассекают вдоль на небольшом протяжении. Конец с вырезами осторожно вводят в полость до ее дна, а рассеченные части загибают и заводят в горловину полости или раны так, чтобы они упирались в стенки и фиксировали дренаж. При этом наружный конец дренажа должен выходить за пределы полости на несколько сантиметров. Если наружный конец дренажной трубки не рассечен, то его подшивают к повязке или к краям кожи. Через дренаж систематически орошают полость антисептическими растворами, линиментами. При наличии карманов желательно дренажную трубку ввести в каждый из них.
Трубчатые дренажи извлекают через 5—6 дней или по мере их закупорки. Промытые и прокипяченные, они могут быть вновь введены в полость. При необходимости дренажи можно оставлять в полостях мягких тканей (но не в суставах и сухожильных влагалищах) до заполнения последних грануляциями. В таких случаях дренажи постепенно извлекают и укорачивают. Необходимо учитывать, что трубчатые дренажи могут давить на ткани полостей, вызывать пролежни (некроз), особенно при нарушенной трофике. Поэтому резиновые и синтетические трубки должны обладать максимальной эластичностью и достаточной сопротивляемостью к сдавливанию.
Применение трубчатых дренажей противопоказано, если в стенке гнойной полости проходят сосудисто-нервные пучки или наблюдается легкая ранимость грануляций.
Рану с дренажем оставляют открытой или на нее накладывают повязки с целью защиты от загрязнений, раздражений и для усиления отсасывания экссудата и антисептизации. Повязки, пропитанные гипертоническими растворами, усиливают дренирование, а систематическое смачивание их антисептическими растворами и антибиотиками обеспечивает антисептизацию инфекционного очага и кожного покрова. Повязки, накладываемые на дистальные части конечностей (копыта), целесообразно пропитывать дегтем пополам с вазелиновым или растительным маслами.
Как только инфицированная рана освободится от мертвых тканей, покроется нормальными грануляциями и уменьшится отделение гноя, дренирование следует прекратить. Появление нормальных грануляций указывает на ликвидацию инфекционного процесса. Поэтому дальнейшее применение антисептических средств, сульфаниламидов, антибиотиков и гипертонических растворов нецелесообразно.
Для чего ставится дренаж
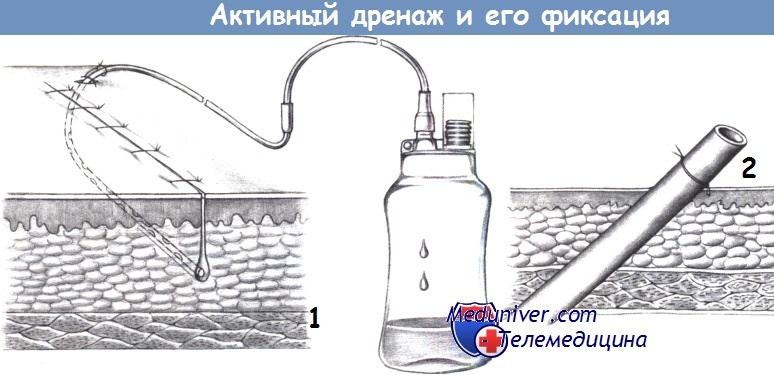
а) Активный дренаж. Активный дренаж производит постоянную аспирацию и в основном используется в подкожной клетчатке и мышечных ранах. Бутыль, присоединенная к трубке дренажа в закрытой системе, имеет аспирационный сильфон, который поддерживает отрицательное давление и расширяется, когда давление в системе выравнивается.
Пластиковый материал активного дренажа жесткий, его не следует использовать возле ранимых тканей. Активный дренаж обычно оставляется на месте в течение 48 часов.
б) Фиксация дренажа. Каждый дренаж необходимо фиксировать к коже во избежание его случайного смещения и предотвращения постоянного скольжения наружу и внутрь. Поэтому важно, чтобы фиксирующий шов не имел длинного мостика между кожей и дренажом.
в) Дренажи брюшной полости. Дренажи брюшной полости устанавливаются либо в качестве индикаторов, либо для эвакуации жидкости, позволяя получить раннее предупреждение о каком-либо осложнении (послеоперационном кровотечении, несостоятельности анастомоза, инфекционном процессе) или отводя кровь и раневое отделяемое.
Такие дренажи работают при переполнении, а некоторые их типы имеют конструкцию, поддерживающую транспорт жидкости с помощью капиллярных сил.
В наше время обычно используются очень гибкие пластические материалы, такие как силикон, латекс и полиуретан. Жесткие материалы, такие как резина, несут в себе значительный риск развития аррозии даже через относительно небольшое время.
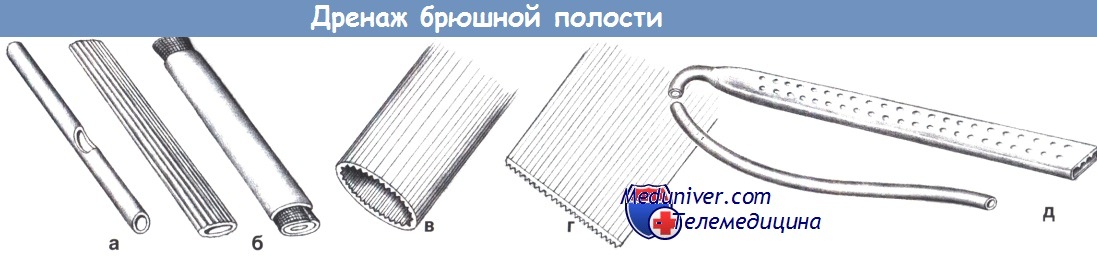
Обычные виды дренажей включают трубчатый дренаж с боковыми отверстиями (а), дренаж Пенроуза с вставленной марлевой лентой или без нее (б), дренаж easy-flow (в), листовой дренаж easy-flow (г) и дренаж Джексона-Пратта (д) и его разнообразные модификации.
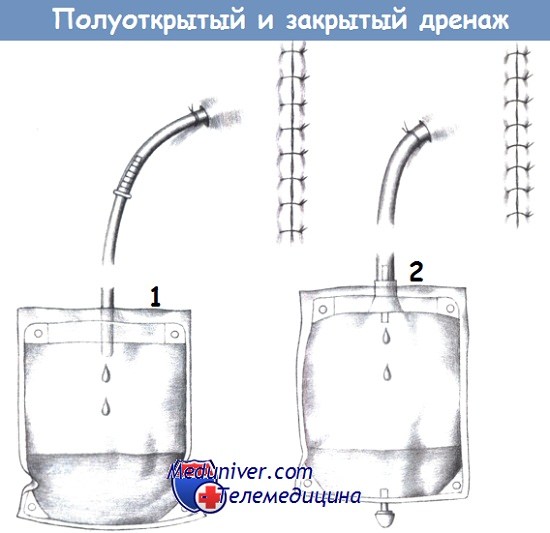
д) Закрытые дренажи. Закрытые дренажные системы устраняют какой-либо риск контаминации вследствие случайного отсоединения. Недостаток такой дренажной системы заключается в необходимости ее введения снаружи.
е) Области дренирования в брюшной полости. В положении пациента лежа на спине жидкость скапливается в наиболее глубоких местах брюшной полости (а). Это, прежде всего, карман Дугласа, оба поддиафрагмальных пространства, подпеченочное пространство, правый и левый боковой каналы. Еще одной полостью, в которой может скапливаться жидкость, является сальниковая сумка (б).
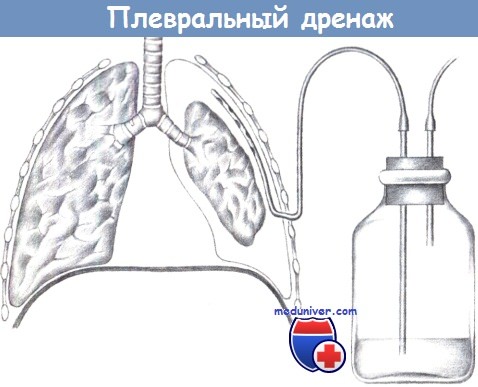
ж) Плевральный дренаж. Плевральный дренаж снабжен клапаном, позволяющим секрету, крови или воздуху выходить из плевральной полости без проникновения в нее воздуха извне. В отличие от других дренажей, стенки плеврального дренажа должны быть достаточно толстыми, чтобы не спадаться при значительной разнице давлений. Дренаж следует надежно фиксировать к грудной стенке.
Рядом с установленным плевральным дренажом всегда должен находиться зажим для срочного пережатия дренажа в случае его случайного отсоединения. Для активной эвакуации к плевральному дренажу подсоединяется аспирирующее устройство, создающее давление 15-20 см водн. столба.
Давление открытия плеврального дренажа определяется расстоянием между уровнем жидкости в дренажной бутыли и отверстием в трубке ниже уровня жидкости.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Дренирование желчного пузыря и желчных протоков
Сдавление желчевыводящих путей злокачественными новообразованиями приводит к развитию механической желтухи. У пациентов повышается уровень билирубина, развивается интоксикация. Онкологи выполняют дренирование желчных протоков при механической желтухе. В Юсуповской больнице работают профессора и врачи высшей категории. Дренирование желчных путей выполняют ведущие онкологи. Все сложные случаи заболевания обсуждают на заседании экспертного совета.
Дренирование желчевыводящих протоков выполняется с целью создания анастомоза между желчными протоками и тонкой кишкой. Оперативное вмешательство позволяет продлить жизнь пациентов, страдающих раком желчного пузыря или печени. Онкологи выполняют дренирование желчного пузыря у пациентов с новообразованиями пузыря и желчных протоков, опухолями в области большого дуоденального сосочка, раком головки поджелудочной железы.
Различают следующие виды дренирования желчных протоков:
Онкологи Юсуповской больницы индивидуально подходят к выбору метода дренирования желчных протоков при механической желтухе.
Методы дренирования желчных путей
Онкологи предпочитают выполнять у пациентов с механической желтухой опухолевого происхождения наружновнутреннее или, при наличии технических возможностей, наружное дренирование желчных протоков. Оба метода достаточно эффективны при предоперационной подготовке к радикальному оперативному вмешательству или в качестве окончательного метода лечения. Их преимуществом является:
В отличие от наружновнутреннего дренирования, по наружному дренажу желчного пузыря желчь полностью поступает наружу. Недостатком наружного дренирования желчных протоков по сравнению с наружновнутренним является полное поступление желчи по дренажу наружу. Для компенсации жизненно важных веществ, которые содержатся в желчи, пациенты вынуждены пить собственную желчь или медицинский персонал вводит её через назогастральный дренаж. При наружновнутреннем дренаже отдалённый конец трубки находится дальше места сужения и большая часть желчи поступает непосредственно в кишку. Сохраняется возможность контролировать проходимость и промывать дренаж, заменить внутренним транспапиллярным эндопротезом.
Внутреннее эндопротезирование желчных протоков выполняют после ликвидации желтухи. Это завершающий этап лечения неоперабельных пациентов. Для успешного выполнения наружной или наружновнутренней холангиостомии онкологи используют набор специальных инструментов: проволочные проводники, специальные пункционные иглы, бужи и катетеры.
Под местным обезболиванием с помощью иглы Шиба хирург туго заполняет контрастным веществом желчные протоки. Длинной иглой диаметром 1,5-1,7 мм осуществляет пункцию одного из сегментарных протоков. Затем по ней проводит проволочный проводник. Конец проводника проводят дальше сужения, по нему выполняют расширение суженного места бужами и устанавливают дренажную трубку. Её фиксируют к коже и промывают желчные протоки стерильными растворами.
Этот метод дренирования имеет недостатки: существует угроза подтекания желчи и крови в брюшную полость в момент извлечения иглы, при проведении проводника или бужировании канала. Кроме того, с этим осложнением можно столкнуться, если наружный диаметр иглы больше наружного диаметра проводника. Для того чтобы уменьшить число осложнений, связанных с пункцией печени, онкологи используют методику установки холангиостомы с помощью стилет-катетера.
Эндоскопический метод
При помощи эндоскопа врачи выполняют назобилиарное дренирование желчевыводящих путей. Показания к эндоскопическому дренированию желчных путей являются:
Противопоказания к эндоскопическому дренированию отсутствуют за исключением тех случаев, когда трубку для дренирования желчных путей невозможно провести через область опухолевого сужения. Эндоскопический набор для дренирования желчных путей через нос включает:
Операция эндоскопического дренирования желчных путей включает следующие этапы:
После использования эндоскопического метода дренирования желчных протоков осложнения не развиваются. Они могут возникнуть по причине прогрессирования болезни.
Дренаж после удаления желчного пузыря
После холецистэктомии хирурги часто устанавливают дренаж желчного пузыря. Показаниями к холецистэктомии являются:
Операцию выполняют лапаротомным или лапароскопическим методом. Дренажи из брюшной полости после открытой холецистэктомии удаляют на восьмой день, а у ослабленных и онкологических больных – на двенадцатый день. Для того чтобы не воспалилась кожа вокруг дренажа, желчь отводят в специальный сосуд. Кожные покровы в окружности раны смазывают цинковой мазью или пастой Лассара. Меняют дренажи не ранее двенадцатого послеоперационного дня. При этом проводят фистулографию через дренаж для того чтобы убедиться в свободной проходимости желчных протоков. Удаление дренажей после холецистэктомии производят не четырнадцатого дня, а при дренировании желчных протоков – не ранее двадцать первого дня после удаления желчного пузыря.
Запишитесь на приём, позвонив по телефону. Врачи Юсуповской больницы применяют различные методики дренирования желчных протоков при механической желтухе. Медицинский персонал осуществляет уход за дренажом желчного пузыря и желчных путей.
Дренировать или нет? Роль дренажа в неотложной абдоминальной хирургии: международный и персональный ракурс (перевод)



История дренирования брюшной полости стара, как и сама хирургия (1). Однако, абдоминальное дренирование, по-прежнему, – предмет дискуссий и постоянного обсуждения. Ещё 100 лет тому назад существовали страстные сторонники дренирования, как Robert Lawson Tait (1845-1899), который сказал: «Сомневаешься – дренируй»! Были и скептики, как J. L. Yates (1905), которые говорили: «Дренирование при общем перитоните физически и физиологически невозможно»! Были и такие, как Joseph Price (1853-1911): «Есть люди, которые пылко защищают дренирование, а есть, которые категорически отрицают. И те и другие по-своему правы».
Прошло 100 лет, в течение которых оперативная хирургия и поддерживающее лечение прогрессировали непрерывно. Но что с дренированием? Стало ли дискуссий и противоречий меньше сегодня? Что ожидает дренирование завтра?
В этом коротком сообщении я пытаюсь ответить на эти вопросы в аспекте дренирования при инфицировании брюшной полости и абдоминальной инфекции. Плановые операции будут упомянуты только в аспекте дискуссии. Чрезкожное дренирование как первичное, так и в послеоперационном периоде, находится в стороне от нашего обсуждения.
Классификация дренажей
Дренажи ставят из лечебных или профилактических соображений.
Лучше, чем обсуждать закостенелую классификацию, посмотреть на проблему дренирования глазами общего хирурга. Какова общепринятая тактика? Какова практика при общих хирургических операциях?
Литература – плохой источник информации о том, насколько распространено абдоминальной дренирование в неотложной хирургии. Анализируя несколько публикаций отдельных клиник или коллективных обзоров о дренировании при специфических состояниях, мы не можем сделать вывод о доминирующих тенденциях. Поэтому мы приводим мнения общих хирургов – членов SURGINET – и результаты международной Интернет-дискуссии (2) по поводу их взгляда на абдоминальное дренирование. Из 700 членов только 70 дали ответ. Хотя это совсем немного, но коррелирует с частотой получения Интернет-ответов при любых опросах в сети.
В опросе приняли участие 71 респондент, все общие хирурги, многие из них не академические специалисты, а зарабатывающие себе практической работой на «хлеб и масло», всего из 23 стран. Более всего (14) – из США, а всего из северной Америки – 18, Западной Европы – 10, Восточной Европы – 7, Азии – 15, включая Израиль и Турцию; Латинской Америки – 15, Австралии и Южной Африки – по 3.
Хирурги, активные в Интернет-опросе, как правило, и в другой деятельности личности более интересующиеся, активные, знакомые с литературой и современной практикой. Результаты опроса отражают противоречия и географические отличия в их хирургической тактике.
Общие ситуации, когда дренаж может быть использован
Острый аппендицит
Табл. 1. Вы ставите дренаж после аппендэктомии при гангренозном аппендиците?
Табл. 2. Вы ставите дренаж при перфоративном аппендиците, когда гноя немного и он присутствует локально?
Табл. 3. Вы ставите дренаж при перфоративном аппендиците с диффузным распространением гноя?
Дренирование при остром аппендиците
В 1979, O’Connor and Hugh в отменном обзоре, заключили: «интраперитонеальный дренаж имеет небольшое значение при флегмонозном, гангренозном или перфоративном аппендиците. Однако, дренаж показан, если имеется ограниченная гнойная полость или гангренозная культя, закрытая несовершенно» (1).
Я не буду перегружать вас деталями всей доступной литературы, так как Petrowsky et al. недавно выпустили прекрасный анализ этих исследований (3). После представления индивидуальных исследований, включая собственный мета-анализ, авторы заключили, что «дренаж не уменьшает частоту послеоперационных осложнений, и даже оказывается вредным в плане образования кишечных свищей (последние наблюдали только у дренированных пациентов). Дренажа следует избегать при любой форме аппендицита» (4).
Дренаж после аппендэктомии при флегмонозном и гангренозном апепендиците не нужен. Большинство хирургов, принявших участие в опросе, понимают это. Что сказано по поводу перфоративного аппендицита с локальным формированием гнойного очага? Из наших респондентов 22% установят дренаж. Как будет показано ниже, «сформированный» или «не вскрывшийся» абсцесс, по мнению большинства хирургов – хорошее показание для установки дренажа. Но абсцесс на фоне перфоративного аппендицита не бывает «не вскрывшимся»: после того, как хирург разрушает его стенку и эвакуирует гной, потенциальное пространство абсцесса заполняют расположенные рядом петли кишки, брыжейка и сальник. Таким образом, источник инфекции удаляют, брюшную полость очищают, проводя её туалет. Далее включается механизм перитонеальной защиты, поддержанный коротким курсом антибиотиков, с полным искоренением бактерий без присутствия раздражающего инородного тела (4).
Неуверенное закрытие аппендикулярной культи, как оправдание для установки дренажа, представляется анахронизмом. Безопасное закрытие возможно даже в редких случаях, когда перфорация происходит у основания отростка, путём наложение шва или сшивающего аппарата на купол слепой кишки.
Из наших респондентов 23% используют дренаж при аппендиците, осложнённом диффузным перитонитом. Однако, как будет ясно позднее, это те же хирурги, которые защищают дренаж при генерализованной внутрибрюшной инфекции. И дренаж в этой ситуации – после контроля за очагом инфекции – представляется бесполезным.
Острый холецистит
Сейчас хирург зачастую выполняет «трудную» лапароскопическую холецистэктомию (ЛХЭ) у больных с запущенным острым холециститом. Препаровка не легка, время значительно, истечение из печени вызывает возмущение. Для окончания процедуры возможен переход к лапаротомии. Остаётся вопрос: резонно ли оставить дренаж в области ложа жёлчного пузыря или под печенью? Треть респондентов ответят «ДА» (табл.4). Обратите внимание, что акцент в вопросе был сделан на выражении «рутинный дренаж». Многие респонденты оставляют его селективно, при неблагоприятном закрытии пузырной культи или при ожидании активной экссудации.
Табл. 4. Вы ставите дренаж после открытой холецистэктомии (ОХЭ) или ЛХЭ по поводу тяжёлого острого холецистита?
Дренаж после холецистэктомии при остром холецистите
Большое проспективное рандоминизированное исследование в 1991 и мета-анализ 1920 больных (ОХЭ), резюмировал 10 сходных исследований. Показано, что при сравнении больных с дренированием и без оного по показателям смертности, реоперации или дренирования ввиду скопления желчи, отличий не было. Раневая инфекция чаще сопутствовала больным с дренированием (5). Таким образом, накануне окончания эры ОХЭ, рутинное дренирование – священная корова жёлчной хирургии – была оставлена во многих центрах.
Какова тенденция при неотложной ЛХЭ? В недавнем исследовании австралийских хирургов в 1/3 случае дренаж оставляли рутинно (6). В другом небольшом рандоминизированном исследовании в сравнении больных с дренированием и без него при ЛХЭ, изучали влияние дренажа на послеоперационную боль и тошноту, в плане удаления остатков газа – и не обнаружили отличий (7). Если рутинное дренирование бессмысленно при ОХЭ, почему оно показано при ЛХЭ? Поэтому Petrowsky et al. (3) не рекомендуют дренаж как при ОХЭ, так и при ЛХЭ. В проспективном исследовании 100 больных, перенесших ЛХЭ при остром холецистите, всем выполняли холесцинтиграфию через сутки после операции. Желчеистечение обнаружили у 8, но все они были бессимптомны (8). Большинство послеоперационных скоплений, будь то желчь, серозная жидкость или кровь, остаются бессимптомными, жидкость всасываются брюшиной и это хорошо известно по УЗИ-исследованиям со времен ОХЭ.
Дренирование значительно более эффективно для удаления желчи, чем кала или гноя. Поэтому логично оставлять дренаж, если хирург беспокоится о возможном желчеистечении. Например, при необходимости субтотальной холецистэктомии, или, когда есть трудности с герметизацией пузырного протока, либо есть подозрение на добавочные жёлчные ходы в зоне ложа жёлчного пузыря, что проявляется в виде желчеистечения с поверхности ложа.
Таким образом, хотя большинство пациентов не нуждаются в дренировании, если хирург беспокоится о возможном желчеистечении или чрезмерном выделении серозной жидкости, дренаж уместен. В большинстве случаев по такому дренажу почти ничего не отделяется. Крайне редко профилактический дренаж становится лечебным в случае обильного и упорного желчеистечения. В тех случаях, когда необходимость в уже установленном дренаже сомнительна, крайне важно убрать его как можно скорее. «Сухой» дренаж на протяжении 24 часов говорит о том, что он свою роль отслужил. Наконец, ещё Howard Kelly (1858-1943) сказал: «Дренаж – это признание дефектной хирургии». Врачи должны быть осмотрительными, чтобы не подтвердить это утверждение на практике: если безопаснее перейти на открытую процедуру и тщательно ушить ультракороткий пузырный проток, чем понадеяться на сомнительное закрытие клипсой и страховочное дренирование, тогда выбор очевиден.
Дренаж после оментопексиии при перфоративной язве
Если Вы произвели безупречное ушивание перфоративной язвы с томпонадой сальником, нужен ли дренаж? 80% респондентов сказали «нет» (табл. 5).
Табл. 5. Вы оставите дренаж после ушивания перфоративной язвы с томпонадой прядью сальника?
Литературные данные ограничены. Pai et al. [9] в своём сообщении наиболее информативны. В лечении перитонита множественное дренирование не уменьшает частоту внутрибрюшного скопления жидкости и формирования абсцессов, не улучшает послеоперационные результаты. Дегерметизацию ушитого отверстия наблюдали у 4 больных с дренажом (5,3%) и 1 – без дренажа (2,3%). Все они умерли. Рана вокруг дренажа нагноилась у 10% больных. Одному потребовалась лапаротомия для освобождения петли тонкой кишки, закрученной вокруг трубки. У другого развилось кровотечение из дренажного отверстия. Исходя из собственного опыта и данных литературы, Petrowsky at al установили, что «ушивание перфоративной язвы с томпонадой сальником безопасно и без профилактического дренажа, рутинное дренирование не может быть рекомендовано» (3).
Неотложные операции на толстой кишке
Вопросы дренирования после неотложной резекции перфорированной сигмы без первичного анастомоза или с оным должны быть рассмотрены вместе. В обоих случаях контроль за источником инфекции обеспечивает колэктомия. Резон к дренированию может быть двоякий – лечебный (помочь в лечении сопутствующей внутрибрюшной инфекции) или профилактический (предотвратить скопление жидкости или контролировать несостоятельность линии шва соустья, либо ректальной культи). Около 60% респондентов (табл. 6 и 7) в этой ситуации не дренируют брюшную полость рутинно.
Табл. 6. Вы ставите дренаж при операции Хартмана на фоне перфорации рака или дивертикула сигмы?