Для чего ставят дренаж в шов
Для чего ставят дренаж в шов
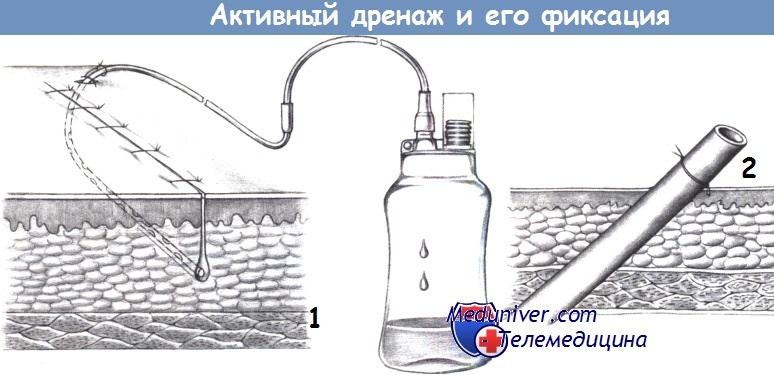
а) Активный дренаж. Активный дренаж производит постоянную аспирацию и в основном используется в подкожной клетчатке и мышечных ранах. Бутыль, присоединенная к трубке дренажа в закрытой системе, имеет аспирационный сильфон, который поддерживает отрицательное давление и расширяется, когда давление в системе выравнивается.
Пластиковый материал активного дренажа жесткий, его не следует использовать возле ранимых тканей. Активный дренаж обычно оставляется на месте в течение 48 часов.
б) Фиксация дренажа. Каждый дренаж необходимо фиксировать к коже во избежание его случайного смещения и предотвращения постоянного скольжения наружу и внутрь. Поэтому важно, чтобы фиксирующий шов не имел длинного мостика между кожей и дренажом.
в) Дренажи брюшной полости. Дренажи брюшной полости устанавливаются либо в качестве индикаторов, либо для эвакуации жидкости, позволяя получить раннее предупреждение о каком-либо осложнении (послеоперационном кровотечении, несостоятельности анастомоза, инфекционном процессе) или отводя кровь и раневое отделяемое.
Такие дренажи работают при переполнении, а некоторые их типы имеют конструкцию, поддерживающую транспорт жидкости с помощью капиллярных сил.
В наше время обычно используются очень гибкие пластические материалы, такие как силикон, латекс и полиуретан. Жесткие материалы, такие как резина, несут в себе значительный риск развития аррозии даже через относительно небольшое время.
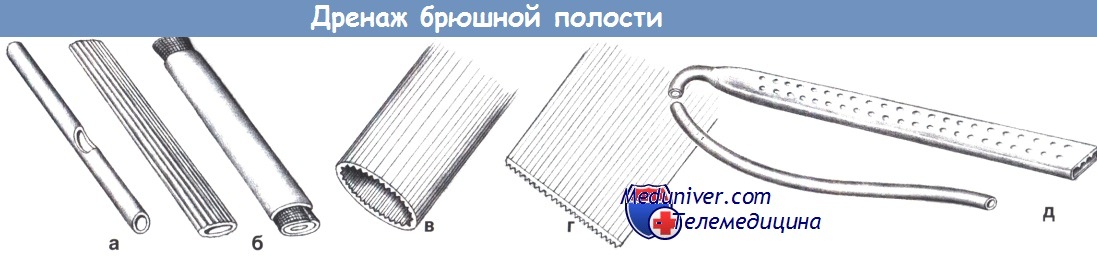
Обычные виды дренажей включают трубчатый дренаж с боковыми отверстиями (а), дренаж Пенроуза с вставленной марлевой лентой или без нее (б), дренаж easy-flow (в), листовой дренаж easy-flow (г) и дренаж Джексона-Пратта (д) и его разнообразные модификации.
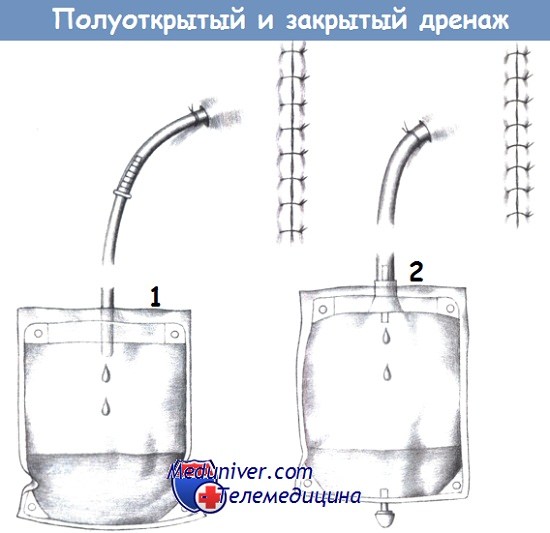
д) Закрытые дренажи. Закрытые дренажные системы устраняют какой-либо риск контаминации вследствие случайного отсоединения. Недостаток такой дренажной системы заключается в необходимости ее введения снаружи.
е) Области дренирования в брюшной полости. В положении пациента лежа на спине жидкость скапливается в наиболее глубоких местах брюшной полости (а). Это, прежде всего, карман Дугласа, оба поддиафрагмальных пространства, подпеченочное пространство, правый и левый боковой каналы. Еще одной полостью, в которой может скапливаться жидкость, является сальниковая сумка (б).
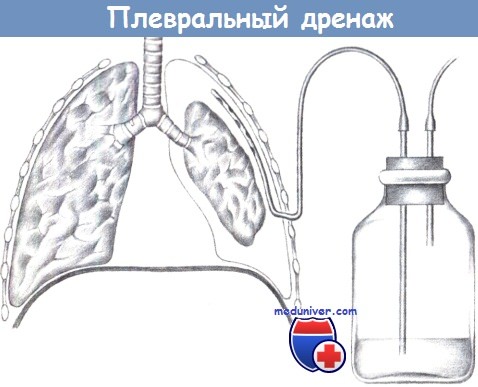
ж) Плевральный дренаж. Плевральный дренаж снабжен клапаном, позволяющим секрету, крови или воздуху выходить из плевральной полости без проникновения в нее воздуха извне. В отличие от других дренажей, стенки плеврального дренажа должны быть достаточно толстыми, чтобы не спадаться при значительной разнице давлений. Дренаж следует надежно фиксировать к грудной стенке.
Рядом с установленным плевральным дренажом всегда должен находиться зажим для срочного пережатия дренажа в случае его случайного отсоединения. Для активной эвакуации к плевральному дренажу подсоединяется аспирирующее устройство, создающее давление 15-20 см водн. столба.
Давление открытия плеврального дренажа определяется расстоянием между уровнем жидкости в дренажной бутыли и отверстием в трубке ниже уровня жидкости.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Для чего ставят дренаж в шов
Дренирование открытых гнойных очагов необходимо, если после операции остались мертвые ткани, ниши и карманы, которые нельзя устранить оперативным путем по анатомическим соображениям (опасность повреждения крупных сосудов, нервов анатомических полостей и пр.).
Для дренирования следует применять марлевые дренажи, пропитанные одним из гипертонических (5—10%-ных) растворов средних солей с добавлением до 3 % перекиси водорода либо до 2 % хлорамина, до 0,5 % перманганата калия, 1 : 5000 фурацилина. Для ускорения секвестрации мертвых тканей добавляют до 1: 500—1:1000 йода, до 4 % скипидара. Заслуживают применения 15—20%-ные растворы мочевины, линименты синтомицина и А. В. Вишневского. При наличии большого количества мертвых тканей дренирование осуществляют с желудочным соком, лучше трипсином и трипсиноподобными ферментами или мазью ируксо-ла. Перед введением дренажей необходимо остановить кровотечение и выстлать рану марлевой салфеткой по Микуличу, обильно пропитанной 96%-ным этиловым спиртом. Под его влиянием суживаются капилляры лимфатических, артериальных и венозных сосудов, уменьшается всасывание экссудата при одновременном антисептическом воздействии на микробный фактор. Через 10—15 мин после такой обработки приступают к дренированию. Марлевые дренажи, смоченные одним из перечисленных растворов, рыхло вводят в каждую нишу или карман до дна. Целесообразнее применять более широкие дренажи, узкие хуже дренируют и скорее теряют дренажные свойства. В горловине раны дренажи должны располагаться свободно, иначе они плохо дренируют. Правильно примененные марлевые дренажи выполняют отсасывающую функцию и улучшают течение вскрытого инфекционного очага или инфицированной раны и способствуют подавлению возбудителя. Марлевые дренажи действуют несколько часов, затем их следует удалить, так как они начинают препятствовать выведению экссудата.
Показания к удалению дренажа: а) наружный конец стал сухим; б) полость вскрытого очага или раны переполнена гноем; в) ухудшается состояние животного и повышается общая температура. У рогатого скота, кроме этого, показанием к удалению дренажа служит обильное выпадение фибрина, который обтурирует выходное отверстие. В связи с такой реакцией рогатого скота на дренаж последний целесообразно смачивать фибринолизирующими растворами (желудочный сок, аллантоин, фибринолизин, 5—10%-ный раствор тиомочевины и др.).
Первую перевязку и извлечение дренажа необходимо производить через 24—48 ч после операции. В дальнейшем смену дренажа производят с учетом указанных признаков нарушения дренирования. Извлекают дренажи с соблюдением правил асептики и антисептики без травмирующих манипуляций. Грубо сделанная перевязка иногда приводит к рецидиву и генерализации возбудителя. Трудноизвлекаемые дренажи необходимо удалять последовательно: вначале дренаж, расположенный в центральной части раны, затем краевые. Удаляют их после длительного орошения подогретыми до 40 °С растворами перекиси водорода, 2%-ного хлорамина, гидрокарбоната аммония той же концентрации.
В тех случаях, когда после вскрытия и удаления мертвых тканей полость инфицированного очага содержит относительно мало мертвого субстрата, целесообразно применять марлевый дренаж, пропитанный линиментом А. В. Вишневского на рыбьем жире. Набухшие под его влиянием мертвые ткани подвергаются ферментативному расщеплению. В последующем, когда гнойный очаг или рана очистится от мертвых тканей, применяют линимент А. В. Вишневского на касторовом масле, который способствует отбуханию тканей, защищает их от сильных раздражений, благоприятно влияет на трофику и рост грануляций.
Б. Ф. Сметанин установил, что обильно пропитанный масляно-антисептический дренаж А. В. Вишневского обладает ничтожной капиллярностью, однако по мере стекания со свободного конца линимента его капиллярность нарастает и создаются условия тока раневого содержимого в повязку по типу крупнокапиллярного сифона. Кроме того, будучи антисептическим, дренаж А. В. Вишневского препятствует всасыванию в организм ядовитых продуктов тканевого распада и токсинов микробов из инфицированного очага.
В тех случаях, когда нужно длительно орошать вскрытый инфицированный очаг, применяют дренажи из резиновой или синтетической эластической трубки необходимой длины, диаметром 3—8 мм. Один из концов трубки косо срезают и закругляют острые края среза. Затем ножницами вырезают в стенке погружаемой части трубки небольшие оконца так, чтобы они располагались со всех ее сторон. Противоположный конец трубки рассекают вдоль на небольшом протяжении. Конец с вырезами осторожно вводят в полость до ее дна, а рассеченные части загибают и заводят в горловину полости или раны так, чтобы они упирались в стенки и фиксировали дренаж. При этом наружный конец дренажа должен выходить за пределы полости на несколько сантиметров. Если наружный конец дренажной трубки не рассечен, то его подшивают к повязке или к краям кожи. Через дренаж систематически орошают полость антисептическими растворами, линиментами. При наличии карманов желательно дренажную трубку ввести в каждый из них.
Трубчатые дренажи извлекают через 5—6 дней или по мере их закупорки. Промытые и прокипяченные, они могут быть вновь введены в полость. При необходимости дренажи можно оставлять в полостях мягких тканей (но не в суставах и сухожильных влагалищах) до заполнения последних грануляциями. В таких случаях дренажи постепенно извлекают и укорачивают. Необходимо учитывать, что трубчатые дренажи могут давить на ткани полостей, вызывать пролежни (некроз), особенно при нарушенной трофике. Поэтому резиновые и синтетические трубки должны обладать максимальной эластичностью и достаточной сопротивляемостью к сдавливанию.
Применение трубчатых дренажей противопоказано, если в стенке гнойной полости проходят сосудисто-нервные пучки или наблюдается легкая ранимость грануляций.
Рану с дренажем оставляют открытой или на нее накладывают повязки с целью защиты от загрязнений, раздражений и для усиления отсасывания экссудата и антисептизации. Повязки, пропитанные гипертоническими растворами, усиливают дренирование, а систематическое смачивание их антисептическими растворами и антибиотиками обеспечивает антисептизацию инфекционного очага и кожного покрова. Повязки, накладываемые на дистальные части конечностей (копыта), целесообразно пропитывать дегтем пополам с вазелиновым или растительным маслами.
Как только инфицированная рана освободится от мертвых тканей, покроется нормальными грануляциями и уменьшится отделение гноя, дренирование следует прекратить. Появление нормальных грануляций указывает на ликвидацию инфекционного процесса. Поэтому дальнейшее применение антисептических средств, сульфаниламидов, антибиотиков и гипертонических растворов нецелесообразно.
Дренаж после абдоминопластики
Дренаж после абдоминопластики
Абдоминопластика живота – серьёзная и обширная хирургическая операция, требующая довольно долгого восстановительного периода. В этот период необходим не только постоянный контроль за состоянием оперированной области и организма в целом, но, нередко и дополнительные меры, чтобы помочь скорейшей реабилитации. Одна из таких мер — дренаж после абдоминопластики.
Решение об установке дренажа принимает лечащий хирург на основании данных, полученных при исследовании организма пациента перед операцией и в ходе самой операции. Как правило, этот момент обговаривается при консультациях, но иногда хирургу приходится принимать решение уже в ходе операции. Дренаж устанавливается в послеоперационные швы.
Что такое дренаж
Он представляет собой систему из силиконовых трубок, вводимых в рану и вакуумного аспиратора, находящегося снаружи на теле пациента. Основное назначение дренажной системы – отводить образующуюся в травмированных тканях серозную жидкость и препятствовать этим развитию серомы — скопления серозной жидкости, состоящей в основном из лимфы, выделяемой травмированными тканями, в ране. Серома не только существенно замедляет процесс заживления, но и может привести к серьёзным осложнениям.
Кроме того, дренаж служит для контроля состояния пациента после операции – по количеству и виду выделяемой жидкости хирург может судить о ходе процесса заживления.
Отведение лишней жидкости способствует более быстрому заживлению операционных ран, снижает степень отёчности тканей. Также снижается и риск воспаления.
Сроки удаления дренажа достаточно индивидуальны и зависят от многих факторов, но чаще всего это происходит на 3-5 день после операции.
 Уход за швами после абдоминопластики живота
Уход за швами после абдоминопластики живота
Чтобы предотвратить образования в тканях слишком больших послеоперационных полостей, в которых может скопиться жидкость, пациенту сразу после операции надевают утягивающий бандаж. Непосредственно на швы накладывается стерильная повязка с антисептическими препаратами, в первые дни сменяемая несколько раз за сутки.
Бандаж снимается, как правило, одновременно с дренажем. После этого пациент ещё несколько недель должен постоянно носить компрессионное бельё для предотвращения расхождения швов и ускорения заживления.
Антибиотки назначаются сразу после операции, как правило, их курс составляет около недели. До снятия швов нельзя принимать ванну. Горячие же и контрастные водные процедуры, а также сауну и баню, следует исключить ещё некоторое время (до месяца) и после удаления швов. В послеоперационный период противопоказаны спорт и физические нагрузки, механические воздействия на область швов. Также следует защищать оперированную область от прямых лучей солнца.
Как правило, при соблюдении всех рекомендаций в течение полугода шрамы от абдоминопластики становятся малозаметны и пациент может в полной мере оценить вновь обретённую подтянутую фигуру.
Для чего ставят дренаж в шов
Роль дренирования брюшной полости после травмы относится к наиболее спорным темам. Существует убедительное подтверждение, что использование пассивных дренажей связано с повышенным риском сепсиса. Однако применение закрытых аспирирующих дренажей не увеличивает риск внутрибрюшных осложнений, и доказано, что при обширных повреждениях печени или поджелудочной железы они уменьшают риск инфекции.
В перспективном рандомизированном исследовании 482 повреждений печени, Fabian et al. сообщили о частоте околопеченочных абсцессов 6,7% у пациентов без дренажей, 3,5% — с закрытыми активными дренажами и 13% — с пассивными дренажами.
Закрытые аспирирующие дренажи могут потребоваться для мониторинга внутрибрюшного кровотечения или при высоком риске несостоятельности шва полого органа. Авторы считают, что при травме допустимо широкое использование дренажей в областях даже с минимальным кровотечением, особенно при наличии сочетанного повреждения полого органа.
Без дренажа кровь в присутствии контаминации брюшной полости может создать благоприятные условия для внутрибрюшной инфекции. Закрытые дренажи можно также устанавливать в местах тампонады для ограничения последствий по разным поводам. Во-первых, важно отслеживать эффективность тампонирования и, при необходимости, вернуть пациента в операционную для ревизии или выполнить ангиографическое вмешательство. Во-вторых, наличие дренажей помогает объяснить источник падения уровня гемоглобина, особенно в присутствии других тяжелых внебрюшных повреждений, таких как переломы таза и длинных костей.
В-третьих, присутствие дренажей может предотвратить развитие синдрома замкнутого пространства в брюшной полости, развивающегося даже в случае закрытия брюшной стенки с использованием трансплантата. Тем не менее, возможна окклюзия дренажа, что создает ложное чувство безопасности.
Закрытие живота после лапаротомии
Апоневроз брюшной стенки закрывается непрерывным нерассасывающимся швом без значительного натяжения. Удерживающие швы не играют роли, по крайней мере, при первичной лапаротомии. Они болезненны и часто вызывают непереносимую боль и местные осложнения; они также не снижают частоту послеоперационных грыж. Удерживающие швы могут помочь при последующих лапаротомиях при наличии фасциита, препятствующего стандартному ушиванию апоневроза. Обращение с кожной раной при наличии обильной кишечной контаминации или перфорации ободочной кишки трактуется по-разному.
В перспективном исследовании 100 пациентов с огнестрельными ранами ободочной кишки и первичным закрытием раны частота раневой инфекции была 11%. Однако в другом перспективном рандомизированном исследовании из клиники авторов частота раневой инфекции в группе из 26 пациентов с повреждениями ободочной кишки и закрытием кожной раны была 65% по сравнению с 36% в группе из 22 пациентов, у которых кожная рана оставлялась открытой. Роль первичного закрытия кожи на подкожных дренажах не ясна и требует дальнейшей оценки.
В присутствии отека кишечника или большой забрюшинной гематомы закрытие брюшной стенки часто невозможно или может привести к синдрому замкнутого пространства. У пациентов, которых лечили согласно принципам ограничения последствий повреждений, первичного закрытия живота следует избегать из-за высокой встречаемости синдрома замкнутого пространства брюшной полости. Offner et al. сообщили о частоте синдрома замкнутого пространства 80% после первичного закрытия апоневроза в этой группе пациентов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое дренажи в хирургии и зачем они нужны.
Часто для людей после операции становится неприятным сюрпризом, что у них из раны торчат какие-то трубки, части резиновых перчаток. Люди задаются вопросами: «Что это? Когда их уберут? Для чего они?»
Зачем ставят дренажи?
Медицинские дренажи ставят для выведения инфицированной жидкости, гноя из ран, абсцессов, полостей тела. Дренирование производят с целью оттока экссудата при воспалительных процессах (таким образом снижается интоксикация, рана заживает), декомпрессии полых органов, введения антибактериальных и других препаратов, контроля и профилактики возможных осложнений в послеоперационном периоде.
Классификация дренажей:
В зависимости от заболевания, локализации, распространенности патологического процесса, применяют различные виды дренирования.
Разновидности дренирования.
Если операция была на органах брюшной или грудной полости, могут поставить несколько дренажей в зависимости от локализации патологического процесса и его характера, их всегда фиксируют швами к коже (делают это для того, чтобы трубки не выпали раньше времени). Если в брюшной полости выпота не было вообще, либо небольшое количество серозного отделяемого, могут поставить 1 дренаж, а вот если был гной, кишечное содержимое, желчь, то дренажей устанавливают несколько, в различные отделы полости, где может скапливаться патологическая жидкость (поддиафрагмальные пространства, полость таза, боковых каналов и др.).
В плевральную полость всегда устанавливают дренаж по Бюлау, либо активный дренаж. Непосредственно после операции (на 2-3 сутки) в рану могут поставить дренаж, если произошло нагноение первоначально чистой раны, либо образовалась гематома. Иногда дренирование носит профилактический характер, когда дренаж оставляют в послеоперационном периоде для контроля. Таким образом можно вовремя диагностировать кровотечение (при появлении по дренажу крови), желчеистечение (при появлении желчи) и другие осложнения.
Сколько нужно держать дренажи?
Полностью убирают дренажи в различные сроки. Из гнойных полостей – после прекращения подтекания гнойного отделяемого и значительного уменьшения размеров дренированной полости, очищения ее стенок. Из брюшной полости трубки извлекают после прекращения поступления по ним отделяемого, обычно через 4—7 дней. При дренировании желчных протоков сроки весьма вариабельны в зависимости от вида проведенной операции – от 3-х недель до 2-х лет (каждые 3 месяца их меняют на новые). Из плевральной полости трубки убирают, когда по ним перестает поступать жидкость или воздух, при этом по данным рентгенографии легкие расправлены.


 Уход за швами после абдоминопластики живота
Уход за швами после абдоминопластики живота