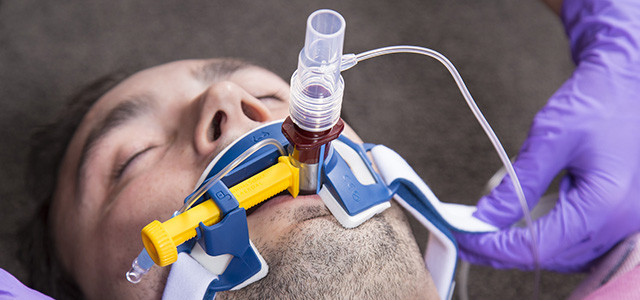
Для чего ставят трубку в нос при коронавирусе
Для чего ставят трубку в нос при коронавирусе
Высокопоточная назальная канюля (HFNC) обычно используется при лечении гипоксической дыхательной недостаточности и связано с бóльшим количеством дней без подключения к аппарату ИВЛ и более низкой смертностью по сравнению со стандартной оксигенотерапией или неинвазивной вентиляцией.
Тем не менее, использование высокопоточной назальной канюли для терапии пациентов с коронавирусным заболеванием- 2019 (COVID-19) затруднительно в связи с повышенным риском распространения микрочастиц (особенно во время приступов кашля), возможным истощением запаса кислорода и обеспокоенностью по поводу того, что она вряд ли изменит естественный ход развития вирусной пневмонии.
Эти факторы привели к призывам отказаться от использования HFNC в пользу ранней интубации. Хотя эти сомнения и являются обоснованными, они могут иметь определенные последствия при нынешней пандемии, что связано с ростом пациентов, которым требуется интенсивная терапия и возможным развитием ситуации, когда аппаратов для проведения ИВЛ не будет хватать для всех. Выполнение больничных правил, предписывающих проведение ранней интубации пациентов с COVID-19, ускорит истощение и других ресурсов в отделениях реанимации и интенсивной терапии (ОРИТ), включая седативные препараты и человеческие ресурсы. И, наконец, снижение порога возможности проведения интубации и приема в ОРИТ скрывает истинную степень тяжести заболевания и искажает модель пандемии.
Появляющиеся данные свидетельствуют, что у пациентов с COVID-19 развивается атипичный острый респираторный дистресс-синдром (ОРДС) с относительно хорошо сохраненной механикой и комплайнсом легких, несмотря на тяжелую гипоксемию по причине фракции шунта. Также дополнительно известно, что пронпозиция может улучшить насыщение кислородом и уменьшить фракцию шунта. Поэтому рядом авторов сейчас предполагается, что в случае лечения пациентов без усиленной работы дыхания использование канюли HFNC сможет обеспечить потребность в кислороде, при этом позволяя пациентам без посторонней помощи изменять положение своего тела, самостоятельно переходя в пронпозицию (положение на животе). Проблема дополнительной генерации аэрозоля, спровоцированной HFNC, может быть частично решена за счет принятия следующих мер: надетая на пациента хирургическая маска для ограничения диапазона распространения частиц, усиленный комплект средств индивидуальной защиты для персонала, группирование пациентов, а также использование помещений с отрицательным давлением.
В недавно полученном отчете из Италии описаны два фенотипических проявления пневмонии, вызванной COVID-19. Изначально у многих пациентов проявляется тяжелая гипоксемия при отсутствии одышки и сохранении комплаенса легких, с малой массой легких, низким соотношением вентиляции / перфузии (V/Q) и низкой рекрутируемостью легких (определяемая как L-фенотип). Со временем у некоторых из этих пациентов развивается более классический фенотип ОРДС, характеризующийся низким комплаенсом легких, высокой массой легких, значительным шунтом справа налево и высокой рекрутируемостью легких (определяемый как H-фенотип). Предполагаемая причина появления гипоксемии в случае L-фенотипа заключается в дисрегуляции легочной перфузии и утрате гипоксической вазоконстрикции. Как известно, дорсальные отделы легких характеризуются большим количеством легочной ткани и более развитой сосудистой сетью, что приводит к более низкому местному легочному сопротивлению и более слабой гипоксической легочной вазоконстрикции ввиду повышенной эндотелиальной экспрессии оксида азота. Пронпозиция позволяет достичь более равномерного распределения легочной ткани между дорсальной и вентральной осями, что приводит к более однородной альвеолярной архитектуре. Более того, она также способствует более равномерному распределению легочной перфузии.
Улучшение насыщения кислородом также может восстановить гипоксическую легочную вазоконстрикцию, которая нарушается при более низких уровнях насыщения кислородом, далее улучшая соотношение V/Q. И, наконец, улучшенное насыщение кислородом, возможно, предотвратит ухудшение одышки, а перераспределение легочной ткани при самостоятельном принятии пронпозиции изменит взаимоотношение между напряжением и деформацией в легком и интраторакальными силами, замедляя формирование отека легких и прогрессирования заболевания от L к H-фенотипу.
Помимо сохранения мощностей ИВЛ в условиях загруженности ресурсов, описываемый метод респираторной терапии может найти важное применение в странах с ограниченными ресурсами, где более сложные технологии ОРИТ могут быть недоступны.
Применение кислородных концентраторов при коронавирусе
Как коронавирус действует на организм?
Заражение происходит воздушно-капельным путём. Любые общественные места и городской транспорт потенциально опасны из-за большого скопления людей. Кроме непосредственного контакта с больным человеком, угрозу несут любые поверхности, например дверные ручки и поручни, на которых может находиться вирус.
Опасность патологии в том, что вирус является настолько мелкой частицей, что он не подлежит фильтрации даже слизистыми оболочками, т. е. проникает в организм сквозь них. Первые симптомы порой не отличаются от обычной простуды и выражаются в повышении температуры, кашле и чихании. Выявить заражение коронавирусом позволяет лишь лабораторное исследование.
Норма кислорода в крови
При отсутствии поражения альвеол уровень сатурации приближается к 100%. В данном случае кислородная терапия не нужна, использование кислорода допускается в рамках профилактики или для общего улучшения состояния организма. На то, сколько кислорода в крови заболевшего, прежде всего, влияет уровень поражения легких. Чем большая область пострадала от пневмонии, и буквально не дышит, тем ниже жизненные показатели:
Содержание кислорода в крови при COVID-19 кроме степени поражения легких зависит от иммунитета конкретного человека, его возраста, наличия сопутствую болезней. Для определения сатурации применяются следующие методы:
Кислородотерапия: что это такое?
Терапия кислородом – метод лечения хронической дыхательной недостаточности. Цель процедуры – повышение уровня кислорода в альвеолах, благодаря чему происходит насыщением им гемоглобина и транспортировка с кровотоком по всему организму. Методика имеет ряд преимуществ:
Что такое кислородный концентратор и как он работает?
При поражении организма коронавирусом страдают легкие и затрудняется дыхание, что влечет за собой гипоксию. Кислородное голодание провоцирует сердечную недостаточность, нарушения в работе мозга и пр. У пациента кроме одышки появляются признаки нарушения работы почек и печени. В этом случае ему необходим концентратор кислорода. В результате его использования у пациента улучшается самочувствие, налаживается работа дыхательной и сердечнососудистой системы.
Кроме борьбы с COVID-19, данное устройство используется при бронхиальной астме, хронических болезнях легких, сердечной недостаточности, во время восстановления после серьезных операций и травм. Постоянные процедуры кислородотерапии устраняют признаки гипоксии, а организм насыщается кислородом в нужном объеме.
Использование кислородных концентраторов полезно жителям больших городов, где из-за сильного загрязнения воздуха гипоксия наблюдается даже у людей, не имеющих проблем с легкими. Частые жалобы горожан на головные боли, хроническую усталость, сонливость – признаки кислородного голодания, которое легко устранить с помощью кислородного концентратора.
Принцип работы аппарата прост. Это устройство выделяет кислород из окружающей среды (из воздуха в помещении), концентрирует этот газ и подает человеку. Фильтрация захваченного воздуха происходит с помощью шариков цеолита, которые находятся в двух цилиндрах. При этом происходит разделение молекул азота и кислорода. Два газа концентрируются с разных сторон. После фильтрации кислород подается человеку через респиратор, а азот возвращается в атмосферу. По сути, аппарат выполняет часть работы легких, выделяя из атмосферного воздуха только необходимую часть. Аппарат может работать от сети или на аккумуляторе.
При вирусных и инфекционных заболеваниях врачи часто рекомендуют постоянно проветривать комнату (палату), в котором находится больной. Это требуется по двум причинам: выветривание скопившихся патогенных микроорганизмов и наполнение комнаты свежим воздухом, богатым кислородом. Это важно и при работе кислородного концентратора, который пропускает через себя окружающие воздух и выделяет жизненно важный газ. Для эффективной работы устройства нужно периодически «обновлять» воздух в комнате.
Преимущества применения кислородных концентраторов при коронавирусе
При коронавирусе кислородный аппарат не просто полезен, он может спасти жизнь человека. Из-за поражения легких и развития гипоксии нарушается работа всех систем и органов. Кислородотерапия устраняет причину патологии, обеспечивая ткани питанием. Кроме восстановления нормальной работы дыхательной системы и сердца, организм получает силы, необходимые для борьбы с вирусом. Данная процедура должна проводиться каждый день не менее 30-60 мин. Но, чтобы устранить пневмонию, кислородотерапия обязательно дополняется противовирусными и противовоспалительными препаратами.
Какие бывают кислородные концентраторы?
Кислородные аппараты делятся на три вида:
Применение кислородных концентраторов при коронавирусе
Основное правило при использовании кислородного аппарата – не допустить передозировку. Продолжительность сеанса терапии назначается врачом индивидуально. Во время эксплуатации устройства следует придерживаться следующих рекомендаций:
Кислородный концентратор широко используется в рамках профилактики коронавируса. Он очищает воздух от вредных микроорганизмов, укрепляет иммунитет человека, предупреждает нарушения в работе легких.
На что обратить внимание при выборе кислородного концентратора?
Эпидемия коронавируса внесла ряд корректив в жизнь каждого человека. Одним из полезных изменений станет приобретение собственного кислородного аппарата. Выбирая устройство, следует учесть следующие параметры:
Чтобы выбрать кислородный аппарат, соответствующий всем предъявляемым требованиям, обратитесь к нашим консультантам. Они помогут подобрать оптимальный вариант и ответят на любые вопросы.
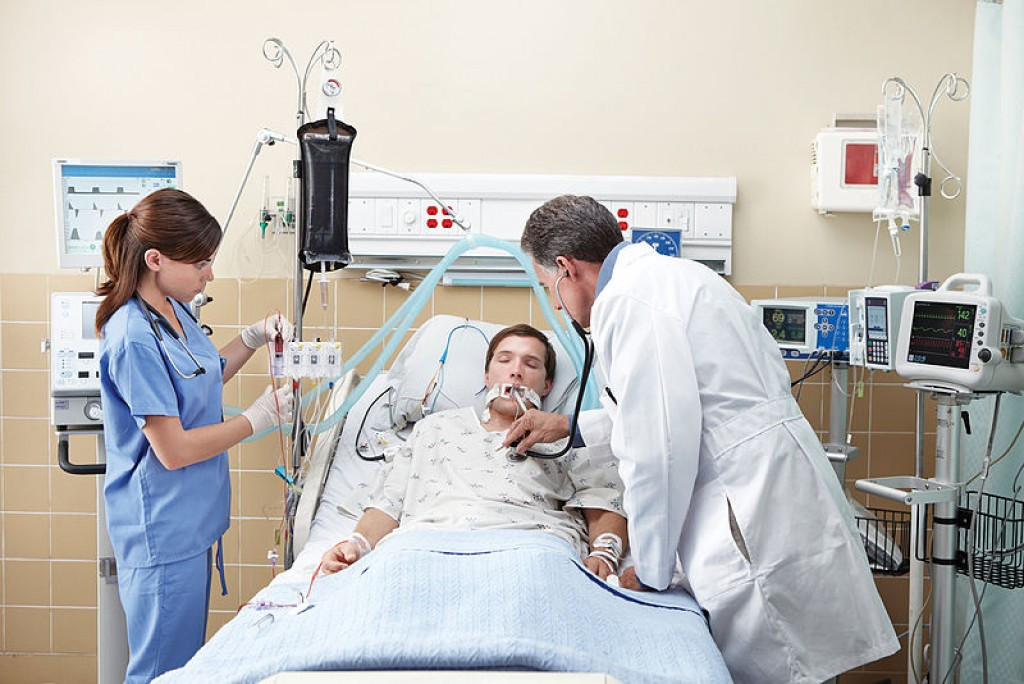
Искусственная вентиляция легких (ИВЛ): инвазивная и неинвазивная респираторная поддержка
К искусственной вентиляции легких (ИВЛ) прибегают для оказания помощи пациентам с острой или хронической дыхательной недостаточностью, когда больной не может самостоятельно вдыхать необходимый для полноценного функционирования организма объем кислорода и выдыхать углекислый газ. Необходимость в ИВЛ возникает при отсутствии естественного дыхания или при его серьезных нарушениях, а также во время хирургических операций под общим наркозом.
Что такое ИВЛ?
Искусственная вентиляция в общем виде представляет собой вдувание газовой смеси в легкие пациента. Процедуру можно проводить вручную, обеспечивая пассивный вдох и выдох путем ритмичных сжиманий и разжиманий легких или с помощью реанимационного мешка типа Амбу. Более распространенной формой респираторной поддержки является аппаратная ИВЛ, при которой доставка кислорода в легкие осуществляется с помощью специального медицинского оборудования.
Показания к искусственной вентиляции легких
Искусственная вентиляция легких проводится при острой или хронической дыхательной недостаточности, вызванной следующими заболеваниями или состояниями:
Инвазивная вентиляция легких
Эндотрахеальная трубка вводится в трахею через рот или через нос и подсоединяется к аппарату ИВЛ
При инвазивной респираторной поддержке аппарат ИВЛ обеспечивает принудительную прокачку легких кислородом и полностью берет на себя функцию дыхания. Газовая смесь подается через эндотрахеальную трубку, помещенную в трахею через рот или нос. В особо критических случаях проводится трахеостомия – хирургическая операция по рассечению передней стенки трахеи для введения трахеостомической трубки непосредственно в ее просвет.
Инвазивная вентиляция обладает высокой эффективностью, но применяется лишь случае невозможности помочь больному более щадящим способом, т.е. без инвазивного вмешательства.
Кому и когда необходима инвазивная ИВЛ?
Подключенный к аппарату ИВЛ человек не может ни говорить, ни принимать пищу. Интубация доставляет не только неудобства, но и болезненные ощущения. Ввиду этого пациента, как правило, вводят в медикаментозную кому. Процедура проводится только в условиях стационара под наблюдением специалистов.
Инвазивная вентиляция легких отличается высокой эффективностью, однако интубация предполагает введение пациента в медикаментозную кому. Кроме того, процедура сопряжена с рисками.
Традиционно инвазивную респираторную поддержку применяют в следующих случаях:
Как работает аппарат инвазивной ИВЛ?
Принцип работы приборов для инвазивной ИВЛ можно описать следующим образом.
Особенности оборудования для инвазивной вентиляции
Оборудование для инвазивной вентиляции легких имеет ряд характерных особенностей.
Неинвазивная вентиляция легких
За последние два десятилетия заметно возросло использование оборудования неинвазивной искусственной вентиляции легких. НИВЛ стала общепризнанным и широко распространенным инструментом терапии острой и хронической дыхательной недостаточности как в лечебном учреждении, так и в домашних условиях.
Одним из ведущих производителей медицинских респираторных устройств является австралийская компания ResMed
НИВЛ — что это?
Неинвазивная вентиляция легких относится к искусственной респираторной поддержке без инвазивного доступа (т.е. без эндотрахеальной или трахеостомической трубки) с использованием различных известных вспомогательных режимов вентиляции.
Оборудование подает воздух в интерфейс пациента через дыхательный контур. Для обеспечения НИВЛ используются различные интерфейсы – носовая или рото-носовая маска, шлем, мундштук. В отличие от инвазивного метода, человек продолжает дышать самостоятельно, но получает аппаратную поддержку на вдохе.
Когда применяется неинвазивная вентиляция легких?
Ключом к успешному использованию неинвазивной вентиляции легких является признание ее возможностей и ограничений, а также тщательный отбор пациентов (уточнение диагноза и оценка состояния больного). Показаниями для НИВЛ являются следующие критерии:
Для чего ставят трубку в нос при коронавирусе
Перевод на русский язык компании Logrus Global: https://logrusglobal.ru
В Чикагском медицинском университете при лечении COVID-19 успешно испытан щадящий метод ИВЛ с использованием неинвазивных носовых канюль (HFNC)
22 апреля 2020 г.
Автор: Джейми Бартош (Jamie Bartosch)
Высокопоточные назальные канюли — это неинвазивные носовые канюли, которые располагаются под ноздрями и вдувают теплый увлажненный кислород в нос и легкие.
Врачи Чикагского медицинского университета наблюдают, по их словам, «действительно замечательные» результаты при использовании высокопоточных назальных канюль вместо ИВЛ и интубации при лечении некоторых пациентов с COVID-19.
Высокопоточные назальные канюли (HFNC) — это неинвазивные носовые канюли, которые располагаются под ноздрями и подают большой поток теплого увлажненного кислорода в нос и легкие.
Группа врачей в отделении скорой помощи Чикагского медицинского университета использовала HFNC вместо ИВЛ для лечения нескольких десятков пациентов с COVID-19, находившихся в состоянии дыхательной недостаточности. Все пациенты очень хорошо перенесли лечение, и только одному из них 10 дней спустя понадобилась интубация.
«Это в самом деле замечательный успех», — говорит Майкл О’Коннор (Michael O’Connor, MD), врач, заведующий отделением интенсивной терапии Чикагского медицинского университета.
«Мы и сами вздохнули с огромным облегчением, когда кривую удалось сгладить»
Применение канюль HFNC часто совмещают с принятием положения лежа на животе, потому что в этом положении дыхание пациентов облегчается. «Сочетание этих двух подходов помогло врачам Чикагского медицинского университета избежать десятков интубаций и позволило снизить вероятность плохого исхода для пациентов с COVID-19», — считает Томас Шпигель (Thomas Spiegel, MD), главный врач отделения скорой помощи Чикагского медицинского университета.
«Укладывание ничком с одновременным использованием высокопоточных носовых канюль подняло насыщение кислородом у пациентов с 40 % до 80–90 %, и это просто чудо», — говорит Шпигель.
Механическая вентиляция легких — наиболее распространенный до сего времени способ лечения таких пациентов — требует установки в трахею специальной трубки, по которой аппарат ИВЛ подает воздух в легкие. Использование интубации и ИВЛ только в самом крайнем случае, — в Чикагском медицинском университете этот подход называют профилактикой ИВЛ, — помогает пациентам, больным COVID-19, выписаться из отделения интенсивной терапии быстрее и избежать вредных побочных эффектов ИВЛ, таких как травмы легких.
«Главное — это избегать интубации», — говорит Шпигель. — «Большинство наших коллег во всем мире так не поступает, но я уверен, что другим отделениям скорой помощи стоило бы присмотреться к нашему опыту».
Этот подход, однако, не лишен рисков. Поток газа с силой выдувается из канюли HFNC, а это приводит к тому, что в воздухе образуется облако аэрозоля, содержащего вирус COVID-19. Чтобы защититься от вируса, персонал должен носить соответствующие средства индивидуальной защиты и поддерживать разрежение воздуха в палатах пациентов и в тамбурах — небольших комнатах перед входом в палаты, где работники больницы могут снимать и надевать защитные костюмы, чтобы не заразить друг друга.
Отделение скорой помощи университета недавно удвоило количество таких тамбуров, тем самым вдвое увеличив количество палат для лечения пациентов, нуждающихся в высокопоточной носовой канюле. В главной больнице также устроили палаты с разрежением на двух этажах, тем самым облегчив и сделав более безопасным уход за пациентами, больными COVID-19.
С тех пор как 13 марта Чикагский медицинский университет принял первого положительного по COVID пациента, врачи больницы вылечили и выписали 297 таких больных. Несмотря на рост количества пациентов с COVID-19, врачам удавалось справляться с потребностью в ИВЛ. По состоянию на среду в больнице университета было 137 пациентов с COVID-19, но из них только 27 — на ИВЛ. По словам О’Коннора, в 40 % случаев врачам удалось не переводить пациентов на ИВЛ, а 50 % тех, кто все же нуждался в ИВЛ, они успешно экстубировали.
«Это феноменальный показатель», — говорит О’Коннор, который дал зеленый свет сотрудничеству разных команд, — «потому что в Италии количество экстубированных было куда меньше».
Врачи Чикагского медицинского университета заранее изучили опыт китайских и итальянских коллег по борьбе с COVID-19 с помощью представителей университетской больницы, работавших в этих странах. Когда размещенная в Гайд-парке больница должна была начать прием пациентов с COVID-19, они уже пришли к выводу, что лечение стероидами не дает результата. Врачи университета приняли решение использовать менее инвазивные способы, такие как HFNC или кислородные шлемы. Если пациенту все же требовалась ИВЛ, задачей врачей было снять больного с такой вентиляции как можно скорее.
О’Коннор и Шпигель согласны с тем, что шаги, которые предприняли городские власти для сглаживания кривой заболеваемости, сработали. Поначалу число пациентов в больнице Чикагского медицинского университета удваивалось каждые 2-3 дня, и мысль о том, что им не хватит мест, персонала и оборудования, приводила медиков в ужас. Теперь количество пациентов с COVID-19 удваивается примерно каждые 12 дней, и это позволяет врачам больницы добиваться хороших исходов лечения.
«Мы и сами вздохнули с огромным облегчением, когда кривую удалось сгладить», — говорит Шпигель.
Об авторе: Джейми Бартош
Джейми Бартош — старший специалист по связям с общественностью Чикагского медицинского университета.
Маски, водка, ультрафиолет

Почему нужно соблюдать дистанцию от других людей 1,5 метра и чаще мыть руки?
Как обеззараживать предметы? Надо ли, например, дезинфицировать упаковки продуктов, принесенные из магазина?
Много говорилось о том, что вирус убивает 70-процентный раствор спирта. А водка его уже «не берет»?
Александр Горелов: Обработки водкой вполне достаточно. Стандартные антисептики, которые используются в медучреждениях, действуют не только на вирус, но и другие более устойчивые патогены. Ультрафиолетовое облучение, кстати, тоже губительно для коронавируса. Только нужно использовать лампы закрытого типа, чтобы не обжечь роговицу глаз
При какой температуре вирус погибает? Надо ли, например, сейчас кипятить посуду, вилки-ложки?
Александр Горелов: Вполне достаточно помыть их горячей водой при температуре около 40 градусов. Тут очень важен фактор механического очищения.
Что еще вы посоветуете делать, возвращаясь с улицы, кроме мытья рук? У нас хоть и режим самоизоляции, но выходить в аптеку, магазин, а кому-то и на работу все равно приходится.
Как промывать?
Снова вопрос о ношении масок. Очень много противоречивых советов. Роспотребнадзор недавно смягчил рекомендации, сказав, что для здоровых людей на улице носить их не нужно. Как правильно?
Александр Горелов: Маски абсолютно необходимы медикам, так как у них высокая вирусная нагрузка, ведь они контактируют с большим количеством инфицированных. Но это другие маски, с высокой степенью защиты. Если говорить об обычной ситуации, дома надевать маску нужно, только если вы ухаживаете за больным с признаками ОРВИ. Вы же не можете знать, какая именно у него инфекция.
А на улице маски вообще не нужны. На открытом воздухе получить высокую концентрацию вируса невозможно.
Еще один совет: надевать на улице перчатки или открывать двери не голыми руками, а используя одноразовые салфетки. Это правильно?
А нужно ли прятать волосы под головной убор? В Китае медсестры коротко стриглись, чтобы снизить риск заражения.
Вопрос, который волнует всех. Насколько человек остается заразным после выздоровления, если у него были симптомы заболевания. И как понять, что он не заразен, если заболевание протекало совсем в легкой форме, практически без симптомов?