Дн 2ст что это значит
Дыхательная недостаточность (ДН) — это патологический синдром, включающий в себя несколько заболеваний, в основе которых наблюдается нарушение газового обмена в легких.
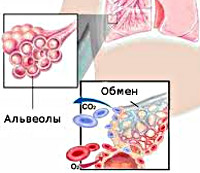
Внешнее дыхание поддерживает постоянный газовый обмен в организме, т.е. поступление кислорода из атмосферы и удаление углекислого газа. Всякое нарушение функции внешнего дыхания приводит к нарушению газового обмена между альвеолами воздуха в легких и газовому составу крови. В итоге данных нарушений в крови резко возрастает содержание углекислоты, а содержание кислорода при этом уменьшается, что приводит организм пациента к кислородному голоданию (гипоксии) жизненноважных органов, таких как сердце и головной мозг.
Это опасно-развивающаяся состояние для организма пациента при дыхательной недостаточности, характеризуется понижением парциального давления кислорода в артериальной крови 45 мм ртутного столба.
Причины и классификация при дыхательной недостаточности
Нарушение легочной вентиляции и развитие дыхательной недостаточности приводит к ряду острых и хронических заболеваний бронхо-легочной системы (пневмония, ателектаз, диссеминированные процессы в легком, абсцессы и пр.), поражения центральной нервной системы, анемии, гипертензии в малом круге кровообращения, сосудистых патология легких и сердца, опухоли легких и пр.
Дыхательная недостаточность классифицируют по следующим признакам:
1. По механизму возникновения (патогенезу):
• паренхиматозная (дыхательная или легочная недостаточность 1-го типа)
Дыхательная недостаточность по паренхиматозному типу характеризуется понижением содержания кислорода, а так же парциального давления кислорода в артериальной крови (так называемая гипоксемия), при этом она трудно корректируется кислородной терапией. К наиболее частым причинам этого типа дыхательной недостаточности можно отнести следующие болезни: пневмония, респираторный дистресс (его еще называют синдромом «шокового легкого»), кардиогенный отек легких.
• вентиляционная (гиперкапническая или дыхательная недостаточность 2-го типа)
Проявляется в случае повышения содержания парциального давления углекислоты в артериальной крови (так называемая гиперкапния). В крови также наблюдается присутствие гипоксемии, однако она хорошо излечивается с помощью сеансов длительной кислородной терапии. Развитие вентиляционной дыхательной недостаточности возникает у пациентов с ослабленной дыхательной мускулатурой, в результате каких либо дефектов мышечного и реберного каркаса грудной клетки, нарушение регуляторной функции дыхательного центра.
2. По причинам:
• обструктивная
• ограничительная или рестриктивная
• смешанная или комбинированная
• гемодинамическая
• диффузная
3. По скорости нарастания признаков:
• острая
• хроническая
4. По показателям газового состава крови:
• компенсированная (состав газовой крови в норме);
• декомпенсированная (т.е. наличие гипоксемии и/или гиперкапнии артериальной крови).
5. По степени выраженности симптомов ДН (дыхательной недостаточности):
• ДН 1-ой степени – в основном хар-тся одышкой при умеренных или сильных нагрузках;
• ДН 2-ой степени – одышка может наблюдаться при незначительных нагрузках;
• ДН 3-ей степени – проявляется одышкой и «синюшной» окраской кожи в покое, гипоксемией.
Симптомы дыхательной недостаточности (ДН)
Признаки дыхательной недостаточности напрямую могут зависеть от причин ее возникновения, типа и тяжести. К характерным признакам дыхательной недостаточности относят:
• обнаружение гипоксемии;
• обнаружение гиперкапнии;
• синдром слабости и/или утомление дыхательных мышц;
• одышка
• отеки
Гипоксемия в основном проявляется в виде «синюшной» окраски кожи, степень которой выражает саму тяжесть ДН. Она наблюдается при снижении парциального давления кислорода в артериальной крови гиперкапнии появляется увеличение частоты сердечного ритма (тахикардия), нарушения сна (апноэ), тошнота или спазм головного мозга. Стремительное нарастание в артериальной крови парциального давления оксида углерода (углекислоты) способно привести к состоянию так называемой гиперкапнической комы, которая может привести к развитию отека головного мозга.
При синдроме слабости и/или утомления дыхательных мышц происходит увеличение частоты дыхания (ЧД), что приводит к активному вовлечению в процесс вдыхания вспомогательной мускулатуры (задействуются мышцы верхних дыхательных путей, мышцы шеи и брюшные мышцы). Частота дыхания более 25 вдохов в минуту может послужить начальным признаком при котором происходит утомление дыхательной мускулатуры. Если частота дыхания Одышка у пациента, в основном, ощущается в виде нехватки воздуха (кислорода) при чрезмерных дыхательных усилиях. Одышка у пациента, если у него дыхательная недостаточность, наблюдается как при физической нагрузке, так и в состоянии спокойствия организма.
Отеки у пациента появляются в поздних стадиях хронической дыхательной недостаточности с проявлением сердечной недостаточности.
Осложнения дыхательной недостаточности
Длительное течение, а так же прогрессирование хронической дыхательной недостаточности (ХДН), способно привести к развитию сердечной недостаточности. Это происходи в результате не полного, а частичного поступления кислорода в сердечную мышцы и при ее постоянных перегрузок.
Уменьшение парциального давления кислорода в альвеолярном воздухе и ненормальная вентиляция легких пациента при дыхательной недостаточности, способна вызвать развитие легочной гипертензии. Чрезмерный рост правого желудочка сердца, а так же дальнейшее снижение его сокращений приводят к развитию легочного сердца, проявляющегося в увеличение давления в малом круге кровообращения.
Диагностика дыхательной недостаточности
В начале диагностики ДН, врачом специалистом основательно собирается информация, посвященная физическому, психическому и социальному развитию пациента и его сопутствующих заболеваний с целью обнаружения возможных причин развития дыхательной недостаточности. В результате осмотра пациента, врач наблюдает, есть ли наличие признаков «синюшной» окраски кожи (признаки цианоза), считает частоту дыхательной мускулатуры, проверяет задействованы ли в дыхании вспомогательные группы мышц. окраски кожи (признаки цианоза), считает частоту дыхательной мускулатуры, проверяет задействованы ли в дыхании вспомогательные группы мышц.
• максимальное количество воздуха, которое может быть забрано в легкие после максимального выдоха,
• объем дыхания за минуту,
• скорость движения воздуха по разным отделам дыхательных путей при глубоком выдохе «через силу» с большой скоростью и пр.
Лабораторный анализ газового состава крови, является необходимым диагностическим тестом при диагностике дыхательной недостаточности.
Прогноз и профилактика дыхательной недостаточности
Неблагоприятный прогноз у пациентов с дыхательной недостаточностью, у которых прогрессирует нейромышечные заболевания (боковой амиотрофический склероз, миотония и пр.). Если не придерживаться рекомендуемой терапии врача, летальный исход может наступить в течение 1 года.
При других патологиях, вызывающих развитие ДН, прогноз врачей разный, хотя нельзя отрицать, что дыхательная недостаточность является фактором, которая сокращает продолжительность жизни пациентов, если они не придерживаются рекомендации лечащего врача по ее терапии.
Предупреждение развития ДН предусматривает исключение механизма зарождения, развития болезни и отдельных её проявлений, а так же причины ее возникновения.
Лечение дыхательной недостаточности
Лечение больных с ДН предусматривает:
• восстановление и поддержание в оптимальном состоянии вентиляцию легких для жизнеобеспечения организма и процедура аппаратного насыщения крови кислородом;
• лечение ряда заболеваний, которые явились первопричиной к развитию дыхательной недостаточности (пневмония, экссудативный плеврит, пневмоторакс, хронический воспалительный процесс в бронхах и тканях легких и т.п.).
При обнаружении признаков:
• гипоксемии;
• слабости и/или утомление дыхательных мышц;
• одышке;
• начальных отеках организма
Ингаляции кислорода должны подаваться в концентрациях, которые обеспечивают поддержание давления кислорода в артериальной крови от 55 до 60 мм ртутного столба, при тщательном наблюдении рН и парциальном давлении углекислого газа в артериальной крови (PаСО2), пациента. Если пациент способен дышать самостоятельно, то кислород подается ему через маску, либо через назальные канюли, при коматозном состоянии подача кислорода происходит вместе с аппаратом искусственной вентиляции легких (ИВЛ).
Вместе с проведением сеансов кислородной терапии (оксигенотерапией), должны проводиться следующие процедуры:
• массаж грудной клетки;
• ингаляционная терапия (потребуется ингалятор с небулайзером)
• лечебная физкультура;
• производится «засасывание» секрета бронхов через эндобронхоскоп;
• процедуры способные улучшить дренажную функцию бронхов (необходимо назначение антибактериальных препаратов, бронхолитиков, муколитиков;
Процесс дальнейшего лечения дыхательной недостаточности направлен на устранение причин вызвавших эту дыхательную недостаточность.
Что лучше выбрать для кислородной терапии при дыхательной недостаточности?
Кислородные баллончики являются бюджетным и удобным средством лечения дыхательной недостаточности. Они не требуют настройки, особых навыков обращения, обслуживания, их удобно брать с собой. Ниже представлена подборка наиболее популярных моделей кислородных баллончиков:
В таких случаях, неоспоримым преимуществом обладают кислородные концентраторы. Это аппараты, которые вырабатывают из окружающего воздуха обогащенную кислородом смесь для дыхания. Такая кислородотерапия компенсирует ДН, что приводит к уменьшению одышки и интоксикации:
Статью подготовил Гершевич Вадим Михайлович
(врач торакальный хирург, кандидат медицинских наук).
Остались вопросы? Позвоните нам сейчас по телефону бесплатной линии 8 (800) 100-75-76 и мы с радостью квалифицированно проконсультируем и ответим на все интересующие Вас вопросы.
Дыхательная недостаточность и ее классификация
Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
Дыхательная недостаточность — патологический синдром, который сопровождает определенные заболевания, основанный на нарушении в легких газообмена. В результате таких функциональных нарушений в крови увеличивается концентрация углекислого газа, что приводит к кислородному голоданию, в результате чего поражаются головной мозг и сердце.
Развитие дыхательной недостаточности может быть вызвано острыми и хроническими заболеваниями бронхолегочной системы, поражениями центральной нервной системы, гипертензией, анемией, сосудистой патологией легких и др.
В современной медицине существует расширенная классификация дыхательной недостаточности.
1. Согласно механизму возникновения:
2. В соответствии с причинами, которые вызвали заболевание, выделяют:
3. Дыхательная недостаточность по скорости нарастания признаков подразделяется на:
4. Классификация дыхательной недостаточности по показателям газового состава крови:
5. По степени выраженности симптомов выделяют:
Виды дыхательной недостаточности у пациентов. Что нужно знать врачу паллиативной помощи
Время чтения: 4 мин.
Любая одышка, вызванная заболеванием, считается признаком дыхательной недостаточности. Но одышка в состоянии покоя или при минимальной нагрузке вне обострения заболевания — это один из критериев того, что человек нуждается в паллиативной помощи.
Дыхательная недостаточность
Дыхательная недостаточность — не всегда показатель заболеваний легких: она может возникать из-за проблем с сердцем, нейромышечных заболеваний. Любой врач паллиативной помощи может встретить в своей практике такого пациента.
В паллиативе чаще встречается хроническая дыхательная недостаточность. Виды недостаточности различают по:
Локализация поражения
Центральная дыхательная недостаточность возникает из-за повреждений на уровне дыхательного центра в стволе головного мозга. В паллиативной помощи она возникает чаще всего из-за:
Как определить, что у пациента центральная дыхательная недостаточность?
Тогда зачем знать вид дыхательной недостаточности, если паллиативному пациенту в тяжелом состоянии может помочь только симптоматическая терапия? В первую очередь, чтобы более аргументированно и уверенно донести до родственников причину ухудшения состояния их близкого и объяснить объем помощи.
Нейромышечная дыхательная недостаточность возникает, когда пути, связывающие дыхательный центр с межреберными мышцами и диафрагмой (мотонейроны шейного и грудного отделов), прерываются. Нейромышечная дыхательная недостаточность — это осложнение таких заболеваний, как спинальные мышечные атрофии (СМА), миодистрофия Дюшенна, боковой амиотрофический склероз (БАС), миастения и миопатии. Этот вид недостаточности прогрессирует и необратим.
Был случай, когда супруг пациентки с БАС по ее просьбе не надевал маску и не подключал аппарат НИВЛ. Он объяснял это так: «Мы так тренируемся дышать сами, не всю же жизнь на аппарате сидеть».
Конечно, это решение самой пациентки, но у них не было даже понимания того, что аппарат необходим из-за необратимости недостаточности. Важно объяснить это пациенту и его родным.
Торако-диафрагмальная дыхательная недостаточность возникает при колабировании альвеол и ограничении их расправления из-за сдавления легких извне (опухолью, напряженным асцитом, парезом кишечника).
Бронхо-легочная дыхательная недостаточность бывает обструктивной, рестриктивной и перфузионной.
Обструктивная недостаточность возникает из-за:
— сужения просвета из-за утолщения стенок бронхов (воспалительный, аллергический, бактериальный отек);
— наличия на покрове бронхов вязкой слизи при увеличении ее секреции бокаловидными клетками бронхиального эпителия, слизисто-гнойной мокроты, крови;
— сужения вследствие рубцовой деформации бронха;
— развития эндобронхиальной опухоли;
— сдавления бронхов извне, в том числе опухолью, замещающей паренхиму легких, распространения лимфангита на межальвеолярные перегородки;
Однажды мне позвонил врач выездной службы, который был на вызове по причине внезапно возникшей дыхательной недостаточности у пациента с трахеостомой.
Родственники пациента рассказали, что внезапно появилась сильная одышка. Частота дыхательных движений была 24/мин, при этом аускультативно справа дыхание не проводилось.
Врач отметил, что трахеостомическая трубка проходима, однако вдох пациентом осуществляется с трудом. Гемодинамика была стабильной, поэтому версия с тромбоэмболией легочной артерии была неочевидной.
На мой вопрос о сухости языка и кожи врач ответил утвердительно. У меня сразу возникла мысль об обструкции правого бронха густой мокротой. Конечно, в этом случае пациента необходимо было госпитализировать в многопрофильный стационар, ведь обструкция могла привести к ателектазу правого легкого. Но больному повезло: врач попытался улучшить вентиляцию с помощью мешка Амбу, кусок мокроты выскочил прямо в просвет трубки и был извлечен. Признаки дыхательной недостаточности были купированы.
В данном случае врач заподозрил, что причиной недостаточности могла быть обструкция и немедленно приступил к оказанию помощи.
Рестриктивная недостаточность возникает из-за:
Понимание вида дыхательной недостаточности позволяет выбрать наиболее эффективную терапию. Например, при фиброзе кислородный концентратор на 5 литров скорее всего не поможет из-за нарушения альвеолярно-капиллярной мембраны. Таким пациентам нужен 10-литровый кислородный концентратор.
Хроническая дыхательная недостаточность
Хроническая дыхательная недостаточность – это вторичный синдром, возникающий при неспособности дыхательной системы поддерживать газовый гомеостаз, что приводит к снижению РаО2 и повышению РаСО2 в артериальной крови. Развивается в течение ряда лет; проявляется признаками диспноэ (одышкой), гипоксемии и гиперкапнии (цианозом, тахикардией, эффектами со стороны ЦНС), слабостью дыхательных мышц (изменением ЧД, участием вспомогательной мускулатуры). Оценить степень хронической дыхательной недостаточности помогает анализ газов крови, тесты ФВД, пульсоксиметрия. Терапия включает коррекцию причинных факторов, назначение бронходилататоров, мукорегуляторов, длительной О2-терапии. В индивидуальном порядке решается вопрос о трансплантации легких.
МКБ-10
Общие сведения
Хроническая дыхательная недостаточность (ХДН) – симптомокомплекс, обусловленный невозможностью системы дыхания обеспечивать адекватное соотношение газов артериальной крови. Характеризуется постепенным развитием на фоне прогрессирования основного заболевания. При обострениях причинно значимой патологии может приобретать признаки острой дыхательной недостаточности.
По ориентировочным данным, число людей, страдающих хронической дыхательной недостаточностью и требующих проведения длительной оксигенотерапии или домашней вентиляции легких, в экономически развитых странах составляет 0,08-0,1%. Для ХДН характерны следующие особенности: развитие в течение нескольких месяцев или лет; постепенное начало и прогрессирующее течение. Решение клинических вопросов, связанных с хронической дыхательной недостаточностью, находится, главным образом, в компетенции клинической пульмонологии и реаниматологии.
Причины ХДН
Наиболее частыми причинными факторами, обусловливающими возникновение хронической дыхательной недостаточности, служат бронхолегочные заболевания. К ним относятся:
К ХДН могут приводить заболевания грудной клетки, ограничивающие глубину вдоха (кифосколиоз, фиброторакс, последствия торакопластики, ожирение и пр.). Кроме всего прочего, хроническая дыхательная недостаточность может являться следствием поражения нейромышечного аппарата при мышечной дистрофии Дюшенна, БАС, полиомиелите, параличе диафрагмы, спинномозговых травмах. В число возможных причин ХДН также входят анемия, врожденные пороки сердца, гипотиреоз, неполное восстановление после эпизода ОДН.
Патогенез
Основными патофизиологическими механизмами формирования хронической дыхательной недостаточности выступают альвеолярная гиповентиляция, вентиляционно-перфузионный дисбаланс, нарушение диффузии газов через альвеолярно-капиллярную мембрану. Следствием этих процессов является развитие гиперкапнии и гипоксемии, в ответ на которые организм запускает ряд компенсаторных реакций, призванных обеспечить транспорт О2 к тканям.
Со стороны сердечно-сосудистой системы отмечается тахикардия и увеличение сердечного выброса. В ответ на альвеолярную гипоксию возникает легочная вазоконстрикция, сопровождающаяся улучшением вентиляционно-перфузионных отношений. В крови развивается эритроцитоз, повышающий кислородную емкость крови. Однако наряду с положительными эффектами, компенсаторные механизмы играют и отрицательную роль. Все перечисленные приспособительные реакции со временем приводят к формированию легочной гипертензии, легочного сердца и сердечной недостаточности.
Классификация ХДН
С учетом различий патогенеза различают ХДН двух типов: гипоксемическую (легочную, паренхиматозную, ДН I типа) и гиперкапническую (вентиляционную, ДН II типа).
Дыхательная недостаточность
Дыхательная недостаточность – патология, при которой диагностируется нарушение процесса газообмена в артериальной крови легких. При прогрессировании заболевания повышается уровень углекислого газа, а количество кислорода уменьшается, в результате чего развивается кислородное голодание органов или гипоксия.
Возможные первопричины дыхательной недостаточности:
Исходя из механизма возникновения, дыхательная недостаточность бывает гиперкапнической или гипоксемической формы. Первый тип (гиперкапническая форма ДН) развивается, если происходит избыточное накопление в артериальной крови углекислого газа. Состояние хорошо поддается кислородной терапии.
Гипоксемическая недостаточность прогрессирует при недостаточном содержании в крови парциального давления кислорода.
В зависимости от причин прогрессирования патология бывает нескольких видов: рестриктивная, обструктивная, гемодинамическая, диффузная, а также комбинированная дыхательная недостаточность.
Симптомы дыхательной недостаточности
Признаки нарушения газообмена в легких зависят от характера течения (хроническая или острая дыхательная недостаточность), вида и степени тяжести патологии.
Классическая симптоматика недомогания:
На поздних стадиях развития к дыхательной патологии может присоединиться сердечная недостаточность, в результате чего появляются отеки.
Нарушение нормального газообмена в легких очень опасно для функционирования и жизнедеятельности человека. Без правильного лечения болезни могут развиться такие осложнения, как гипертрофия правого желудочка сердца, легочная гипертензия, а также остановка дыхания вплоть до летального исхода.
Диагностика и лечение дыхательной недостаточности
Диагностика включает в себя физикальный осмотр пациента, при этом особое внимание обращается на цианоз кожных покровов. Во время осмотра больного врач также выполняет подсчет частоты дыхательных движений и оценку работы вспомогательных групп мышц во время дыхания.
Кроме того, пациентам проводят различные инструментальные обследования и диагностические тесты. Обязательно исследуется газовый состав крови, поскольку результаты анализа позволяют определить уровень насыщения углекислым газом и кислородом, а также кислотно-щелочное состояние артериальной крови. Больным может назначаться спирометрия, эта методика помогает определить емкость легких, объем выдоха и другие показатели. С помощью рентгенографии выявляют поражения органов дыхательных путей.
Терапия дыхательной недостаточности направлена на устранение первопричины развития патологии и восстановление нормальной оксигенации крови, а также поддержание оптимальной для функционирования вентиляции легких.
Если у пациента наблюдаются выраженные симптомы гипоксии, то в срочном порядке проводят оксигенотерапию. Носовой катетер или маска применяется, когда больной дышит самостоятельно, при коматозном же состоянии выполняют интубацию, а также искусственную вентиляцию легких.
Медикаментозное лечение проводится одновременно с оксигенотеропией. Пациентам с дыхательной недостаточностью могут назначаться бронхолитики, антибиотики и муколитики. Больным также показаны ингаляции, ЛФК и массаж грудной клетки.
Для диагностики и лечения дыхательной недостаточности обращайтесь в медицинские центры «Президент-Мед» на Коломенской и ВДНХ, а также в городе Видное