Добавочная долька плаценты при беременности что это
Добавочная долька плаценты
«Дайте добавки!», или о вреде излишеств.
Добавочная долька плаценты.
При тщательном и качественном исполнении УЗИ беременности до 8% случаев могут обнаруживаться добавочные дольки плаценты (placenta succenturata). Что это такое?
Обычно плацента представлена одной долей, своеобразной «лепешкой», расположенной обычно на одной или двух смежных стенках матки. А вот добавочные дольки лежат от основной доли плаценты где-то вдалеке, на другой стенке матки, и соединены эти основная и добавочная доли плаценты между собой тонкими единичными сосудами, проходящими между оболочками.
Казалось бы, добавочная долька, не помешает, мол, в хозяйстве все пригодится. И функцию свою обменную выполняет, чего ж плохого?
Плохо в ней то, что особенности расположения и сосудистой трофики добавочной дольки предрасполагают к большему риску ее отслойки во время беременности, что является фактором риска внутриутробной гибели плода.
Если же удалось доносить беременность без проблем при наличии добавочной дольки плаценты, то в этом случае роды также таят коварную опасность – часто при рождении (отхождении) последа те самые тонкие сосуды и оболочки, соединяющие основную долю и добавочную долю плаценты, рвутся. А, значит, добавочная долька остается в полости матки.
Акушер не всегда способен заметить эти краевые разрывы плаценты, суета родильного зала порождает невнимательность к «мелочам».
В результате в ближайшие часы после родов при «забытой» в матке добавочной дольки плаценты у родильницы развиваются смертельно опасные тяжелое маточное кровотечение и\или тяжелый острый воспалительный процесс, метроэндометрит, а иногда и острый сепсис.
И уже пациентка, чье состояние теперь остро отягощено этими осложнениями, попадает в операционную, и хорошо, если удастся отделаться удалением дольки плаценты из полости матки. Можно и матку потерять. Потерявшие матку рады, что остались живы. И в любом случае – антибиотики, переливание крови, восстановительная терапия, а ведь на руках младенец, требующий ухода и кормления!
Но возможна качественная своевременная УЗИ – диагностика этого состояния. Предупрежденная о наличии такой патологии плаценты беременная соответственно предоставляет протоколы УЗИ врачам, принимающим роды, и теперь уже никакой небрежности, поспешности и суеты в оценке последа не будет. Если врач и обнаружит, что долька осталась в полости матки, то он тут же проведет ее ручное отделение, и никаких описанных выше ужасов уже не будет.
Высокое качество ультразвукового исследования беременности, проводимое нами и огромный опыт работы позволили нам в 100% случаев (т.е. всегда) своевременно выявить добавочную дольку плаценты, а значит, предупредить у наших пациенток все возможные осложнения беременности и родов, связанные с ней.
Всем счастливого материнства! Р. Шухнин
На фото – основная доля плаценты – на задней стенке матки (зеленые стрелки), добавочная долька плаценты на передней стенке у дна матки (красные стрелки).
Плацента: все, что о ней нужно знать каждой будущей маме (2021-01-20 14:31:13)
Плацента: все, что о ней нужно знать каждой будущей маме
ВО ВРЕМЯ БЕРЕМЕННОСТИ МАЛЫШ КРЕПКО-НАКРЕПКО СВЯЗАН С МАТЕРИНСКИМ ОРГАНИЗМОМ. ЭТО НЕОБХОДИМО ДЛЯ ПРАВИЛЬНОГО И ГАРМОНИЧНОГО РАЗВИТИЯ БУДУЩЕГО ЧЕЛОВЕЧКА. ОДНИМ ИЗ ОРГАНОВ, КОТОРЫЙ ОБЕСПЕЧИВАЕТ ПОДОБНУЮ СВЯЗЬ, ЯВЛЯЕТСЯ ПЛАЦЕНТА, ИЛИ, КАК ГОВОРЯТ В НАРОДЕ, ДЕТСКОЕ МЕСТО.
Что это такое?
Этот удивительный орган формируется и функционирует только во время беременности, сразу же после рождения малыша детское место покидает материнский организм. С латыни «плацента» переводится как «лепешка». Такое название дано плаценте за ее внешний вид, ведь внешне она напоминает большую круглую лепешку или диск, к центру которого крепится пуповина.
Плацента, или детское место, начинает формироваться практически с момента прикрепления яйцеклетки к стенке матки, или, как говорят доктора, с момента имплантации яйцеклетки в полость матки. Сначала, с 9 дня после зачатия и до 13-16 недели беременности, развивается предшественник плаценты — ворсинчатый хорион. Клетки трофобласта, которые окружают зародыш, интенсивно делятся, и вокруг эмбриона образуется ветвистая оболочка из ворсин. В каждую подобную ворсинку врастают сосуды зародыша.
На сроке 16 недель хорион превращается в плаценту, которая имеет 2 поверхности: одна обращена к малышу и называется плодовой, другая, которая называется материнской, в сторону внутренней стенки матки. К плодовой стороне крепится пуповина будущего человечка, а внутри ее ворсин протекает кровь малыша. Снаружи эти ворсины омываются кровью матери. Материнская сторона плаценты разделена на 15-20 долек, отделенных друг от друга перегородками.
Таким образом, в плаценте присутствуют 2 системы кровеносных сосудов — малыша и мамы. И именно здесь происходит постоянный обмен веществ между мамой и ее будущим ребенком. При этом кровь матери и ребенка нигде не смешивается, так как две сосудистые системы разделены плацентарным барьером — особой мембраной, которая пропускает одни вещества и препятствует проникновению других. Полноценно трудиться плацентарный барьер начинает к 15-16 неделям.
Для чего нужна плацента?
Как мы уже говорили, в плаценте происходит постоянный обмен веществ между будущей мамой и ее ребенком. Из крови женщины поступают кислород и питательные вещества, а малыш «возвращает» продукты обмена и углекислый газ, которые надо выводить из организма.
Плацента также защищает малыша от неблагоприятного воздействия: плацентарный барьер задерживает содержащиеся в материнской крови бактерии, некоторые вирусы, антитела мамы, вырабатывающиеся при резус-конфликте, но беспрепятственно пропускает кислород, питательные вещества и защитные белки матери к ребенку. Но защитная функция плаценты избирательна. Одни и те же вещества по-разному преодолевают барьер в сторону крохи и в сторону матери. Например, фтор прекрасно проходит от мамы к малышу, но совершенно не проникает в обратном направлении. Бром проникает к малышу намного быстрее, чем обратно.
Кроме того, детское место играет роль железы внутренней секреции, вырабатывая гормоны, которые поддерживают беременность, готовят грудь к лактации, а организм мамы — к успешным родам.
Кстати
Эмбрион в животе у мамы не дышит, но происходит газообмен: женщина делает вдох, кислород достигает плаценты и через пуповину передается плоду. На обратном пути выводится углекислый газ. Получается, что будущая мама дышит за двоих — именно поэтому ей нужно чаще бывать на свежем воздухе, избегать стрессов, отказаться от вредных привычек.
На что обращает внимание доктор?
Делая УЗИ на разных сроках беременности, доктор внимательно следит за состоянием плаценты. Для него важны:
1. Место расположения и прикрепления плаценты, а также ее приращение
При нормально протекающей беременности плацента чаще всего располагается в слизистой оболочке передней или задней стенки матки. На ранних сроках беременности детское место нередко доходит до выхода из матки. И тогда женщина слышит термин «низкое прикрепление плаценты».
Ворсины хориона (предшественника плаценты) в процессе образования детского места «прорастают» в слизистую оболочки матки — эндометрий. В очень редких случаях бывает, что ворсины прорастают в мышечный слой или в толщу стенки матки. В таком случае говорят о приращении плаценты, которое чревато кровотечением после рождения ребенка. Если подобное происходит, приходится делать операцию — удалять плаценту вместе с маткой.
Если ворсины хориона проросли не столь глубоко, говорят о плотном прикреплении плаценты. Оно обычно встречается при низком расположении плаценты или ее предлежании. Увы, распознать приращение или плотное прикрепление плаценты можно только во время родов. В последнем случае врач, принимающий роды, будет отделять плаценту вручную.
2. Степень зрелости плаценты
Плацента растет и развивается вместе с ребенком. С помощью УЗИ доктор определяет степень ее зрелости — строение на определенном сроке беременности. Это нужно, чтобы понять, хватает ли ребенку питательных веществ и как плацента справляется со своими задачами.
Стремительное старение плаценты может быть и результатом перенесенных во время беременности инфекционных заболеваний (например, внутриматочной инфекции) или вредных привычек, например, курения. Также подобная ситуация возникает, если у женщины есть хронические заболевания, как сахарный диабет, или беременность осложняется резус-конфликтом.
В очень редких случаях речь может идти о позднем созревании плаценты. Иногда это может косвенно указывать на врожденные пороки развития плода.
3. Толщина плаценты и ее размеры
Толщину можно определить после 20 недели беременности. Если беременность протекает нормально, этот параметр до 36 недели все время увеличивается. На 7-й неделе она будет составлять 10-11 мм, на 36-й — максимум 35 мм. После этого рост плаценты останавливается и ее толщина не только не меняется, но может даже уменьшаться. Последнее будет первым симптомом старения. На 40-й неделе стареющая плацента является показанием к стимуляции еще не наступивших родов.
О тонкой плаценте говорят, если в III триместре толщина менее 20 мм. Подобная ситуация характерна для преэклампсии (повышение артериального давления, отеки и белок в моче). При этом есть угроза прерывания беременности и гипотрофии плода (отставание в росте). Когда при резус-конфликте возникает гемолитическая болезнь плода (организм резус-отрицательной мамы вырабатывает антитела к резус-положительным эритроцитам ребенка, и последние разрушаются) о нарушениях свидетельствует толстая плацента (толщина 50 мм и более). Похожие симптомы бывают и при сахарном диабете. Обе ситуации требуют лечения.
Размеры плаценты тоже могут не дотягивать до нормы или ее превышать. В первом случае при нормальной толщине меньше нормы оказывается площадь плаценты. Это может следствием генетических нарушений (таких, как синдром Дауна), преэклампсии и других осложнений. Из-за того, что маленькая плацента не может полноценно снабжать малыша кислородом и питательными веществами и выводить продукты обмена из организма, ребенок отстает в росте и весе. Подобное осложнение называется плацентарной недостаточностью. Те же последствия имеет и гиперплазия (увеличение размеров) плаценты. Своевременное лечение позволяет скорректировать развитие малыша.
Последовый период родов
Как только рождается малыш и акушерка отрезает пуповину, плацента заканчивает свою работу. В течение 30 минут она выходит наружу вместе с плодными оболочками. В этом случае говорят, что рождается послед. Доктор прежде всего внимательно осматривает плаценту, измеряет и взвешивает. Все данные записываются в историю родов. Благодаря этому врачи получают ценную информацию о том, как проходила беременность и каково самочувствие ребенка. Если показатели отличаются от нормы, об этом сообщают педиатру.
Главное — плацента и плодные оболочки должны полностью покинуть организм женщины. Если после тщательного осмотра плаценты у врачей по этому поводу возникают сомнения, проводится ручной осмотр полости матки. Ведь оставшиеся в матке частички плаценты могут стать причиной кровотечения или воспалительного процесса. Это обследование и удаление неотделившихся частиц проводятся под наркозом.
После этого плацента врачей уже не интересует. Ее либо уничтожают, либо используют в научных или лечебных целях.
Подробнее
Медицинский лекторий
Сахарный диабет и ожирение. Новый взгляд на проблему.
Вирус папилломы человека: профилактика, вакцинация, лечение.
Как правильно измерить температуру тела?
Кофе будет работать эффективнее, если пить его правильно
Почему колени чаще болят у женщин?
Ученые назвали оптимальную диету для похудения
Фазы сна и что важно о них знать
Диетолог назвал способствующие похудению продукты для завтрака
Полным ходом: как распознать и вылечить болезни ног
Врач рассказал, как картошка может защитить от ОРВИ и коронавируса
Смертельно ядовитый гриб-близнец опенка наводнил Подмосковье из-за потепления
Врач назвала способы борьбы с осенней депрессией
О каких проблемах со здоровьем можно узнать по внешним признакам?
Самые полезные продукты в нашем рационе
По каким признакам можно определить дефицит микроэлементов в организме?
Рацион долгожителей: простые правила средиземноморской диеты
Психосоматика заболеваний суставов и пути исцеления
5 причин есть тыквенные семечки каждый день. Спортсменам точно стоит добавить их в рацион
Низкая плацента при беременности: чем опасна и как рожать?
Плацента – уникальный орган женского организма, появляющийся во время беременности и исчезающий после родов. Его задачей является обеспечение плода питательными веществами и кислородом, а также выведение продуктов его жизнедеятельности и защита от иммунной системы матери. Однако, при низкой плацентации этот же орган может и погубить ребенка, помешав ему выйти из родовых путей во время родов. Такая патология встречается довольно часто и может проявиться даже у здоровых женщин. Что ее провоцирует и можно ли снизить такие риски?
Что такое низкая плацента?
Незадолго до того, как появиться на свет, ребенок переворачивается в матке головой вниз. Такое положение обеспечивает ему сравнительно легкий выход из половых путей. При этом место прикрепления плаценты в норме располагается у верхнего свода полости матки. Тем самым путь ребенку перекрывает только тонкая пленка околоплодной оболочки, которая легко прорывается при родах.
Патология возникает, когда перед родами плацента располагается не в верхней части матки, а сбоку или внизу, частично или полностью перекрывая цервикальный канал. Такая аномалия достаточно часто (в 10% случаев) встречается на раннем сроке беременности. Но со временем, по мере роста ребенка, из-за процесса подъема плаценты, проход освобождается. В итоге перед родами ее патологическое положение наблюдается только у 0,5-1% рожениц. В зависимости от расположения плаценты ее предлежание бывает:
Нижнее предлежание – самое безопасное, но также является аномалией и определенные риски для матери и ее ребенка при нем тоже существуют. Поэтому при плановых обследованиях врачи уделяют большое внимание контролю за состоянием плаценты. С помощью УЗИ они определяют ее локализацию на передней или задней стенках матки, а также измеряют расстояние от ее края до цервикального канала. Если аномалия будет зафиксирована, до родов разрабатывается тактика спасения малыша и его матери.
Причины низкой плаценты при беременности
Расположение данного органа определяется тем, где плодное яйцо прикрепится к эндометрию матки. Именно там будет располагаться место формирования плаценты, и повлиять на это на данном этапе развития медицины невозможно. В то же время можно выделить несколько факторов, которые прямо или косвенно способствуют появлению такой аномалии:
К другим факторам, способствующим низкому расположению плаценты при беременности, относятся генетическая предрасположенность, избыточный вес, курение, употребление алкоголя и другие вредные привычки. Их наличие у женщины дает основания отнести ее к группе риска даже если патологии еще не выявлено и назначить специальный уход, более тщательные наблюдения за состоянием беременности.
Симптомы низкого предлежания плаценты при беременности
Каких-либо специфических внешних признаков у этой патологии не имеется. Низкая плацентарность проявляется следующими симптомами:
Часто эта патология (особенно на ранних сроках) проходит вообще бессимптомно. Женщина может не чувствовать боли или дискомфорта в нижней части живота, у нее отсутствуют периодические или постоянные кровотечения. Поэтому однозначно выявить низкое предлежание плаценты можно только с помощью современных средств диагностики на плановых гинекологических осмотрах. Наибольшей эффективностью в этом плане обладает УЗИ. Данный метод обладает следующими преимуществами:
При подозрении на низкую плацентарность врач может назначить внеплановое сканирование, чтобы отследить миграцию плаценты. Обычно процедуру выполняют на 12, 20 и 30 неделе беременности, но возможно и более частое проведение УЗИ.
Гинекологический осмотр, являющийся стандартным при нормальной беременности, при этой патологии не проводится. Это связано с тем, что введение во влагалище инструментов может вызвать сильные сокращения матки, которые закончатся преждевременными родами с обширным кровотечением.
Чем грозит низкое плацентарное расположение?
Данная патология считается опасной для жизни и здоровья как ребенка, так и его матери. К наибольшим рискам относятся:
Все указанные осложнения делают предлежание плаценты опасной патологией. Поэтому при ее обнаружении женщина попадает в группу риска. В зависимости от вида патологии врачи разрабатывают специальную стратегию лечения, которая позволит сохранить жизнь как самой матери, так и ее ребенку.
Лечение низкой плаценты при беременности
К сожалению, даже при современном уровне развития медицины специального и на 100% эффективного лечения этой патологии не существует. Врачи не располагают средствами, позволяющими целенаправленно поднять плаценту, поэтому чаще всего выжидают, что она мигрирует в нормальное положение самостоятельно. Чаще всего так и происходит, но не всегда – в таких случаях пациентке назначается терапия, направленная на снижение рисков и поддержание жизнеспособности ребенка.
Лекарственная терапия. При низком расположении плаценты женщине на всем протяжении беременности необходимо принимать медикаменты следующих типов:
Кесарево сечение. Оно используется только на поздних сроках беременности, когда плод уже достиг определенной стадии развития. Это крайняя мера, направленная на предотвращение обширных кровотечений из-за разрыва плаценты, возникающего во время естественных родов при полном или частичном перекрытии плацентой родового канала. Чаще всего кесарево сечение делают при сочетании этой патологии с поперечным или тазовым предлежанием плода, многоплодной беременностью и другими осложнениями.
Естественные роды при низком расположении плаценты во время беременности возможны, но проводятся при соблюдении следующих условий:
В некоторых случаях при естественных родах с плацентарным предлежанием требуется хирургическая помощь. Задача врачей состоит в том. Чтобы максимально облегчить продвижение плода по родовым путям, уменьшить интенсивность кровотечений. Медикаментозной стимуляции родов не проводится ни при какой виде патологии, процесс должен проходить естественным путем, не создавая дополнительную нагрузку на половые органы матери.
Профилактика низкого предлежания плаценты направлена на устранение факторов, способствующих этой патологии:
В целом, уровень современной медицины позволяет своевременно обнаружить плацентарное предлежание на ранних сроках вынашивания и выработать эффективную стратегию для сохранения жизни малыша. Однако, если такой возможности нет или риск для матери слишком велик, врачи рекомендуют искусственное прерывание беременности. Также шансы на успешное рождение здорового ребенка зависят от того, как строго пациентка выполняла предписания врача.
Добавочная долька плаценты при беременности что это
Многообразие функций плаценты связано с ее структурой на этапах имплантации, плацентации (12 нед), фетализации (II триместр беременности) [1]. В формировании хориона различают 3 периода: предворсинчатый (7—12-й день развития эмбриона); период образования ворсин (13—50-й день внутриутробного периода); период образования котиледонов (50—90-й день эмбриогенеза). Плацентация начинается с 3-й недели развития эмбриона, характеризуется развитием сосудов в ворсинах, проникновением трофобласта в спонгиозный слой эндометрия, вскрытием спиральных артерий, формированием межворсинчатого пространства. С 8-й недели образуются структурные единицы плаценты — котиледоны. Процессы плацентации охватывают 6—18 нед гестации. При физиологическом течении беременности спиральные артерии подвергаются значительным морфологическим изменениям: их эндотелий, внутренняя эластическая мембрана и гладкомышечные клетки замещаются клетками трофобласта.
Плацента формируется из базальной части децидуальной оболочки и разросшихся ворсин ветвистого хориона. Большинство ворсин «плавают» в крови матери, циркулирующей в межворсинчатом пространстве. Поверхность ворсин покрыта синцитиотрофобластом, поверхность которого имеет микроворсинки для резорбции. Цитотрофобласт образует сплошной слой в первой половине беременности, во второй половине беременности ворсины утрачивают цитотрофобласт.
Материнская часть плаценты представляет собой утолщенную часть децидуальной оболочки. В ней образуются углубления, в которых циркулирует материнская кровь и в которые погружаются ворсины. Между углублениями образуются выступы (перегородки), в которых проходят спиральные маточные артерии и к которым прикрепляются якорные ворсины. Клиническая картина многих осложнений беременности, развивающихся во II—III триместрах беременности, часто служит проявлением патологического процесса, сформировавшегося еще в период плацентации.
В современной литературе относительно возможностей оценки структуры и функции плаценты существуют совершенно полярные точки зрения — от традиционной приверженности к оценке ее структуры до полного отрицания данной оценки. В разные годы проводились попытки при помощи структуры плаценты уточнить степень зрелости внутриутробного плода, выявить течение внутриутробной инфекции. Большинство из предложенных критериев имеет ограниченное значение в диагностике антенатальной патологии и может быть интерпретировано только в совокупности данных, полученных при УЗИ. Во многих ситуациях выявляемые при эхографии нарушения структуры плаценты бесспорны и играют важную роль в оценке и прогнозировании течения гестации.
Аномалии локализации. Низкое расположение плаценты: край плаценты определяется менее чем на 6 см от уровня внутреннего зева во II и III триместрах беременности. Предлежание плаценты определяют в случае, если ткань плаценты перекрывает внутренний зев шейки матки. Виды предлежания: полное, частичное, краевое [2, 3].
Особенности структуры. Старение плаценты — инволютивно-дистрофические процессы, которые происходят с увеличением срока беременности, имеют эхографические признаки. По классификации P. Grannum, при неосложненном течении беременности плацента последовательно проходит степени созревания от 0 до III. Степень обнаруживается в сроке до 30 нед; I степень в 27—36 нед; II степень в 34—39 нед; III степень после 36 нед. Ультразвуковые признаки преждевременного созревания плаценты: обнаружение II степени до 32 нед; III — до 36 нед (цит. по [4]). Если нет задержки роста и нарушений гемодинамики плода, кальциноз плаценты следует рассматривать как фактор риска снижения функциональной активности плаценты.
Приращение (врастание) плаценты. По данным литературы [5—10], placenta creta является редкой формой плацентарных аномалий — около 15% случаев среди всех наблюдений приросшей плаценты. Заболеваемость возросла в 10 раз за последние 50 лет, что отражает быстро растущее число кесаревых сечений. Врастание плаценты является результатом частичного или полного отсутствия губчатого слоя децидуальной оболочки вследствие атрофических процессов в эндометрии. Различают три варианта инвазии плаценты: pl. accreta, pl. increta, pl. percreta. Эта классификация условная, поэтому в настоящее время рекомендуют употреблять термин creta [11].
Ультразвуковые признаки аномального прикрепления плаценты: расположение плаценты в зоне рубца на матке; истончение или отсутствие миометрия на отдельных участках в зоне расположения плаценты; лакуны в структуре, диффузное утолщение плаценты; диффузный или локальный интраплацентарно-лакунарный кровоток с высокоскоростным турбулентным потоком венозного типа; типичный хориальный кровоток в атипичном месте; патологическое сосудистое соединение плаценты с мочевым пузырем с низкорезистентным артериальным плацентарным кровотоком; расширение периферических субплацентарных васкулярных каналов с венозным пульсационным потоком над шейкой матки [5—10].
Ретрохориальные гематомы, отслойки плаценты. Отслойка плаценты возникает вследствие нарушения ее прикрепления к стенке матки, что приводит к кровотечению из сосудов децидуальной оболочки.
Частота преждевременной отслойки нормально расположенной плаценты (ПОНРП) колеблется от 20,0 до 45,1% [12—14].
Среди причин ПОНРП называют гипертоническую дисфункцию миометрия [15], гипертоническую болезнь, травмы живота, курение, отслойки и субхориальные гематомы в анамнезе [16—18]; восходящий амниохорионит, многократные аборты, привычное невынашивание, преэклампсию, аутоиммунные заболевания [13, 19], а также аденомиоз плацентарного ложа и хронический эндометрит [15].
Современная гипотеза ПОНРП [16, 17] предполагает участие в отслойке в условиях дефицита протеина C и протромбина гемореологических и генетических факторов в сочетании с доминированием генетических дефектов гемостаза — мутации фактора V Лейдена. Утверждают, что первичные гемореологические нарушения в плаценте обусловлены структурными изменениями микроворсинок или щеточной каемки синцитиотрофобласта (СЦТБ), с нарушением их целостности, высоты и регулярности распределения на поверхности клеток в условиях нарушенного гемостаза [20]. Деструкция микроворсин сочетается с недостаточностью первой, второй волны инвазии цитотрофобласта и децидуализации, а также склерозом базального эндометрия, возникающего в исходе эндометрита [20, 21]. Развившийся дисбаланс между гиперкоагуляционными возможностями материнской крови и противосвертывающей системой микроворсинок сопровождается нарушениями маточного и плацентарного кровообращения. Изменения гемостаза — причина и следствие ПОНРП. В развитии ПОНРП большое значение придают антифосфолипидному синдрому (АФС), генетическим дефектам гемостаза (мутация фактора V Лейдена, дефицит ангиотензина-II, дефицит протеина C и пр.), предрасполагающим к тромбозам. Тромбофилия, развивающаяся вследствие этих нарушений, препятствует полноценной инвазии трофобласта, способствуя дефектам плацентации, ПОНРП [20].
Выявлено 4 взаимосвязанных механизма развития ПОНРП. Первые 2 предусматривают расстройства гемодинамики в маточно-плацентарной области в период нидации, имплантации и плацентации, сочетающиеся с нарушением инвазии цитотрофобласта и, следовательно, незавершенным ремоделированием спиральных артерий. Последующие механизмы ПОНРП включают нарушение целостности СЦТБ ворсин с локальным снижением активности антикоагуляционных механизмов, а также приобретенные и врожденные тромбофилии. Указанные механизмы приводят к морфологическим нарушениям в последе и нарушениям кровообращения в межворсинчатом пространстве [22].
В ранние сроки беременности при отслойке амниотических оболочек прогноз более благоприятный, чем при отслойке ворсистого хориона. Если площадь отслойки плодного яйца занимает менее ¼ площади — прогноз благоприятный; при гематомах, отслаивающих 1/3 площади хориона и более, может наступить внутриутробная гибель эмбриона [23].
Типы отслойки плаценты. По отношению к амниотическим оболочкам:
— ретроплацентарный — между плацентой и миометрием;
— субхориальный — между плацентой и амниотической оболочкой (не имеет клинической симптоматики).
По месту формирования гематомы:
— центральная отслойка плаценты;
— краевая отслойка, чаще встречается при низком расположении, предлежании плаценты;
— субамниотические гематомы, которые формируются вследствие разрыва хориальных сосудов около корня пуповины.
Утолщение плаценты чаще всего происходит при иммунных конфликтах, инфекционных процессах, сахарном диабете, тромбофилических состояниях.
Расширение межворсинчатого пространства — один из самых частых ультразвуковых симптомов при структурных изменениях плаценты. При УЗИ выявляются множественные гипоэхогенные включения в плаценте различной локализации, неправильной формы, с ламинарным током крови в них. Расширение межворсинчатого пространства может быть проявлением патологии свертывающей системы крови, плацентарной недостаточности [22].
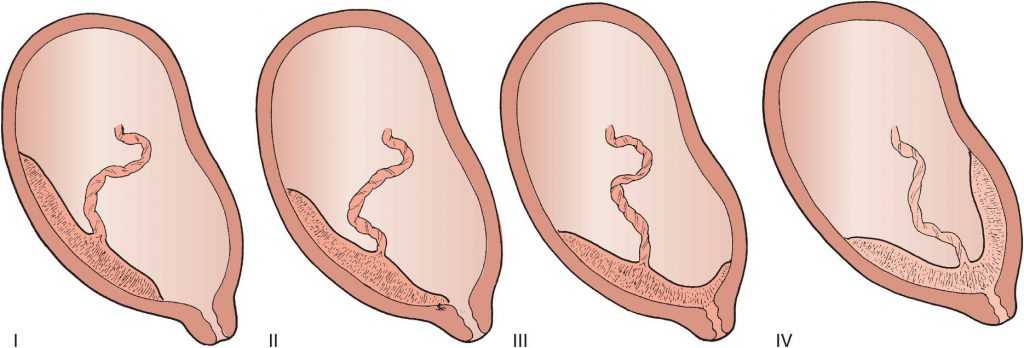
Добавочная доля плаценты (placenta bilobata). Диагностируется на основании выявления участков плацентарной ткани, между которыми имеется свободная зона. В послеродовом периоде может осложниться отрывом добавочной дольки, ее задержкой в полости матки и послеродовым кровотечением [23].
Кольцевидная плацента (placenta membranacea). Развивается вследствие нарушения дифференциации на ворсинчатый и гладкий хорион. Характеризуется большой площадью прикрепления, в том числе в области внутреннего зева, притом ее толщина даже в конце беременности не превышает 10 мм. Может сочетаться с патологическим прикреплением, задержкой роста плода (ЗРП), преждевременными родами, антенатальной гибелью плода [24].
Плацента, окруженная валиком (placenta circumvallata). Относится к экстрахориальному типу плацентации, при котором плодовый край плаценты поднят, завернут, а амниальные оболочки отходят не от края плаценты, а от ее внутренней (материнской) поверхности. При эхографии чаще всего визуализируется перетяжка между полюсами плаценты, так называемая плацентарная полка, состоящая из амниальных оболочек. Данный ультразвуковой признак визуализируется во II триместре и не визуализируется в III триместре беременности. Оптимальный срок для выявления — 13—14 нед, первое скрининговое УЗИ. При данной патологии несколько чаще встречаются ЗРП, гипоксия плода, дородовое излитие околоплодных вод, преждевременные роды, кровотечение в родах [25].
Субамниотические кисты плаценты. Анэхогенные однокамерные образования над плодовой поверхностью плаценты. Размеры от 5 до 7—8 см, чаще всего являются следствием субамниотических гематом, возникающих в конце I или начале II триместра.
Хорионангиома плаценты. Доброкачественная опухоль плаценты, размеры которой могут варьировать от нескольких миллиметров до 7—8 см, как правило, одиночная, но может быть представлена несколькими мелкими узлами. Обычно она располагается на плодовой поверхности плаценты.
При УЗИ представляет собой образование с четкими контурами, неоднородной эхоструктурой с кистозным и солидным компонентом. Иногда хорионангиомы бывают гомогенными с множественными перегородками или пониженной эхогенности с неоднородной структурой. В ряде случаев хорионангиома имеет эхографическое сходство с миоматозными узлами, гематомами в стадии организации, липомой плаценты. При цветовом допплеровском картировании (ЦДК) внутри опухоли визуализируются сосуды разного калибра. Осложнения хорионангиомы зависят от ее размеров [26].
Пузырный занос — это перерождение ворсин хориона в пузырьки с жидкостью, разрастание эпителия ворсин, особенно синцития.
Полный пузырный занос (ППЗ) — генетически обусловленное тотальное поражение трофобласта, хромосомный набор чаще диплоидный, 46ХХ, обе хромосомы — отцовские. В 3—13% встречается комбинация 46ХУ, где все хромосомы — отцовские. ППЗ характеризуется отсутствием признаков зародышевого и эмбрионального развития. Злокачественная трансформация возникает в 20% наблюдений, при 46ХУ чаще развивается метастатическая опухоль.
Неполный пузырный занос — частичное перерождение плаценты, при котором эмбрион продолжает развиваться, всегда триплоидный, с 1 материнской хромосомой (чаще — 69ХХУ, 69ХХХ, реже — 69ХУУ), имеются фрагменты нормальной плаценты и плода [27]. Эхографические критерии полного пузырного заноса: увеличение размеров матки, несоответствие сроку беременности, эмбриона и его частей в полости матки нет, содержимое полости — бесформенные гиперэхогенные структуры с множеством кистозных образований, граница опухоли и миометрия отчетливая, ровная, возможна визуализация расширенных сосудов миометрия.
Мезенхимальная дисплазия плаценты (МДП) — редкое нарушение, связанное с необычной аномалией стволовых ворсинок плаценты, характеризуется плацентомегалией, кистозной дилатацией и образованием везикул, сосудистыми аномалиями [28].
Ультразвуковая картина МДП достаточно характерна и заключается в диффузном утолщении плаценты, множественных кистозных полостях, занимающих часть плаценты или всю ее площадь. Кистозные полости при МДП имеют существенные отличия от частичного пузырного заноса: размеры кист позволяют дифференцировать их в виде отдельных округлых анэхогенных структур с ровными четкими контурами, гладкой внутренней поверхностью. Архитектоника сосудистой сети не нарушена, топография плацентарных сосудов соответствует строению нормальной сосудистой сети плаценты. Извитые, расширенные сосуды стволовых ворсин могут четко определяться при ЦДК.
Вирусные инфекции. Изучение плаценты при вирусной инфекции проводится уже несколько десятилетий. Впервые еще в 1965 г. [29] отмечен ряд изменений морфологической картины плаценты при ее инфицировании вирусами простого герпеса: неровные контуры ядра с неравномерно распределенным хроматином; крупные, гиперхромные, бесструктурные ядра, цитоплазма амниоцитов оксифильная либо слегка базофильная, ацидофильный некроз значительных участков амниона, отечность стромы [30, 31]. В хориальной пластинке и ворсинчатой строме обнаруживаются группы клеток с гиперхромными ядрами, скопления лимфоидных клеток [31]. Поражение сосудов ворсинчатого хориона разного калибра проявляется отеком, утолщением стенок, очаговыми или диффузными инфильтратами стенок, сужением или даже облитерацией сосудов. В межворсинчатом пространстве — небольшие скопления лимфоидных клеток и плазмоцитов, отложения фибрина и реже кровоизлияния. В части ворсин обнаруживались мелкие пылевидные или более крупные глыбки кальция. Характерно также наличие кальциноза, фиброза, образования кист. В оболочках плаценты изменения были такого же рода. Они характеризовались прогрессирующим поражением плаценты с наличием в инфильтратах плазмоцитов, периваскулярным или диффузным фиброзом стромы ворсин. В сосудах отмечался тромбоз с облитерацией просветов и кальцинозом. Число капилляров в ворсинах резко снижено. При герпесе в ткани плаценты возникают характерные структурные изменения всех слоев с поражением как эпителиальных структур, так и сосудистого русла [31, 32].
При УЗИ плаценты при инфекционных заболеваниях картина неспецифична: в структуре плаценты определяются мелкие расширения межворсинчатых пространств, утолщение плаценты, преждевременное старение и кальциноз [32].
Вирусный гепатит. Среди всех известных нозологических форм наиболее актуальными являются гепатиты В и С [33]. В литературе описаны следующие морфологические изменения в плаценте: гипоплазия плаценты — в 24% наблюдений, нарушение созревания ворсин — в 32%, диссоциированное созревание, инфаркты, псевдоинфаркты — в 30%, аномалии развития сосудов пуповины — в 8%, плацентит — в 17%, хориоамнионит — в 52% [28]. Ультразвуковые признаки также неспецифичны и характерны для плацентарной недостаточности: увеличение или уменьшение толщины плаценты (диффузное или локальное утолщение плаценты, «тощая» плацента); изменение индекса амниотической жидкости (многоводие или маловодие); преждевременное старение и кальциноз плаценты [34].
Такие же изменения характерны и для других инфекционных заболеваний, таких как цитомегаловирусная инфекция [32].
Сахарный диабет. Для последов родильниц с сахарным диабетом (СД) характерной морфологической картиной является незрелость ворсинчатого дерева с отложением фибpинoидa мeжду вopcинками. При этом частота диссоциированного и преждевременного созревания ворсин (6,5% против 6,4%) одинакова при наличии или в отсутствие диабетической фетопатии. Состояние сосудистого дерева плацент у беременных с СД характеризуется наличием облитерационной ангиопатии, которая чаще встречается при СД 1-го типа (52,4%), реже при гестационном СД (38,1%) и СД 2-го типа (9,5%). При эхографии отмечаются утолщение плаценты и расширение межворсинчатых пространств без специфических структурных изменений [35—37].
Тромбофилии. Беременность всегда сопровождается состоянием гиперкоагуляции, что связано с повышением уровня фибриногена, протромбина, развивается так называемая гравидарная тромбинемия, значительно — на 50—80% — возрастает уровень FVIII, FIX, FX факторов свертывания крови. Одновременно снижается активность системы фибринолиза и физиологических антикоагулянтов: повышается активность ингибитора активатора плазминогена с одновременным повышением уровня активаторов плазминогена — t-PA, u-PA, FXII [38—41]. На фоне тромбофилии происходят также изменения в плаценте: нестойкость баланса гемостаза в системе мать—плацента возникает в течение осложненной беременности, когда под влиянием ряда факторов появляются многочисленные повреждения эпителиального покрова ворсин плаценты, приводящие к нарушению щеточной каймы, оголению базального слоя и даже стромы ворсин и высвобождению дополнительных плацентарных коагулирующих агентов. Последнее сопровождается активацией внешней системы свертывания, а в дальнейшем запускает внутренний путь коагуляции материнской крови в межворсинчатом пространстве.
Морфологические исследования последа при тромбофилии у матери выявили многочисленные структурные изменения, связанные с гиперкоагуляцией: в интервиллезном пространстве — очаги отложения фибриноида с замуровыванием ворсин; псевдоинфаркты, тромбы, кровоизлияния в децидуальной базальной пластине; увеличение объемной плотности межворсинчатого фибриноида в 5—10 раз; уменьшение объемной плотности терминальных ворсин в 2—3 раза; уменьшение объемной плотности базальной пластины в 1,4—1,2 раза, что может способствовать развитию преждевременной отслойки плаценты.
При наследственной тромбофилии в плаценте была выявлена незрелость ворсин (варианты промежуточных дифференцированных ворсин и диссоциированного созревания котиледонов) [42—44].
В настоящее время ультразвуковая картина плаценты при тромбофилии не описана, хотя логично предполагать, что эти патологические процессы будут отражаться в структурных особенностях плаценты при эхографии. Клиническую целесообразность данных исследований подтверждают слова А.Н. Дробинской и соавт. [44]: «Возможность клинико-морфологической диагностики наследственной тромбофилии позволяет определить причину осложнений и прогноз беременности, а при своевременной коррекции гемореологических нарушений у беременных с тромбофилией они имеют шанс выносить беременность. Знание морфологических основ плацентарной недостаточности при наследственной тромбофилии необходимо для совершенствования методов своевременной коррекции гемореологических нарушений».
Заключение
Таким образом, структурные изменения в плаценте при УЗИ во многих ситуациях играют важную роль в оценке и прогнозировании течения беременности, например при аномалиях локализации и прикрепления, гематомах, отслойках и кистах плаценты, трофобластических заболеваниях. Однако большинство эхографических критериев встречаются при самых различных патологических состояниях и могут быть интерпретированы только при анализе совокупности данных, полученных при УЗИ. Кроме того, представляет научный интерес и имеет большое практическое значение изучение особенностей изменений в плаценте при наследственной тромбофилии, которые могут быть выявлены при ультразвуковом (допплерометрическом) исследовании.