Доцетаксел или паклитаксел что лучше
Вопросы-ответы | страница 1
Здравствуйте, Людмила. Я бы не стал менять режим введения паклитаксела. Тем более, что при однократном введении в дозе 175 мг/м2 также можно получить все теже побочные эффекты. В любом случае вам надо ориентироваться на мнение лечащего врача.
Здравствуйте, Вера. Да, конечно, это правда. Паклитаксел должен вводиться помощью системы без ПВХ.
Здравствуйте, Анастасия. Премедикация дексаметазоном перед введением таксанов может проводиться как с помощью приема внутрь таблеток, так и с помощью внутримышечных инъекций. Особой разницы нет. Если у пациента была язвенная болезнь или гастрит, то лучше в инъекциях, потому что дексаметазон нередко приводит к обострению гастрита и язвенной болезни. В любом случае вам надо ориентироваться на мнение лечащего врача.
Здравствуйте, Наталья. Я бы не стал менять химиотерапию. Лучше делать либо только доуниверсал, либо паклитаксел Подменять их нецелесообразно. Проводить лечение можно в еженедельном режиме, а можно и в режиме 1 раз в 3 недели (больше подходит для амбулаторного лечения). Вас надо поговорить с лечащим врачом. Все таки препараты сейчас доступны, в отличие от ситуации 10 летней давности, когда ни паклитаксел ги таксотер в принципе не закупались в госучреждение.
Здравствуйте, Наталия. В принципе можно поменять доцетаксел на паклитаксел, это препараты из одной группы, но желательно проводить химиотерапию только одним видом препарата. Эффективность у данных преаратов одинаковая.
И тот и другой вариант идентичны. Мне больше нравится схема с паклитакселом. Кардиотоксического эффекта у паклитаксела нет. В любом случае вам надо ориентироваться на мнение лечащего врача.
Все эти производители зарекомендовали себя очень хорошо.
Copyright © Д.А.Красножон, 2008-2021. Копирование материалов разрешено только с указанием авторства
Химиотерапия при раке молочной железы
Химиотерапия при раке молочной железы — это метод лечения, при котором используются специальные препараты цитостатики, уничтожающие раковые клетки и замедляющие их рост.
Химиотерапия для лечения рака молочной железы представлена преимущественно внутривенными формами. Для их введения пациенту устанавливаются различные устройства для венозного доступа, наиболее часто — порт-система. Это специальное миниатюрное устройство, которое располагается подкожно, от него идет катетер в центральную (чаще всего подключичную) вену, что позволяет избежать воспаления сосудистой стенки периферических вен (флебитов). Это необходимая мера, особенно у женщин после удаления молочной железы (радикальной мастэктомии). При этой операции полностью удаляются подмышечные лимфатические узлы, нарушается лимфатический отток от руки, что может приводить к отекам. Нарушение венозного оттока может усугубить отечность руки, поэтому использование центрального венозного доступа — порт-системы, является предпочтительным.
Различные биологические подтипы рака молочной железы, наряду с распространенностью, определяют объем и последовательность методов терапии этого заболевания, включая (помимо химиотерапии) гормонотерапию, лучевую терапию и хирургическое лечение.
В разделе «Лечение рака молочной железы» мы уже упоминали, что химиотерапия при РМЖ может быть неоадъювантной (проводится до операции), адъювантной (проводится после операции) и лечебной.
Неоадъювантная химиотерапия рака молочной железы
Для неоадъювантной химиотерапии применяют несколько схем. Наиболее распространенным и эффективным подходом считается последовательное проведение 4 циклов химиотерапии с использованием препаратов доксорубицин и циклофосфамид. Они вводятся внутривенно 1 раз в 14 или 21 день, с последующими 4 (раз в 2 или 3 недели) или 12 (еженедельно) введениями препарата паклитаксел.
Разные интервалы определяются состоянием пациента и возможностями клиники, так как меньший интервал предполагает не только большую токсичность, но и большую эффективность. Так называемые дозоуплотненные (dose-dense) режимы, когда препараты вводятся с интервалом в 2, а не 3 недели, показали свою эффективность, но требуют дополнительной сопроводительной терапии и не рекомендуются для пожилых и/или ослабленных пациентов. Поэтому эти режимы рутинно не применяются в большинстве государственных лечебных учреждений, хотя они рекомендованы европейскими и американскими медицинскими и научными организациями как более эффективные.
При наличии патологии сердечно-сосудистой системы могут быть рассмотрены альтернативные схемы, не содержащие препарат доксорубицин, который оказывает токсическое воздействие на сердце.
Режимы химиотерапии, которые обычно применяют для неоадъювантной химиотерапии HER2 негативного рака молочной железы, представлены в таблице.
Таблица 1. Типичные режимы химиотерапии
| Название режима | Применяемые препараты |
| AC4/P4 | 4 курса доксорубицин + циклофосфамид каждые 3 недели, затем 4 курса паклитаксел каждые 3 недели |
| AC4/P12 | 4 курса доксорубицин + циклофосфамид каждые 3 недели, затем 12 введений паклитаксел еженедельно |
| Dose-dense AC followed by paclitaxel | 4 курса доксорубицин + циклофосфамид каждые 2 недели, затем 4 курса паклитаксел каждые 2 недели или 12 еженедельных введений |
| Dose dense AC followed by docetaxel | 4 курса доксорубицин + циклофосфамид каждые 2 недели, затем 4 курса доцетаксел каждые 2 недели |
| DC | 4 курса доцетаксел + циклофосфамид |
При положительной гиперэкспрессии гена Her2/neu к терапии добавляется анти-Her2 терапия, которая обычно проводится до 6-12 месяцев.
К анти-Her2 препаратам относятся:
Важно помнить, что в вашем случае оптимальными могут оказаться другие режимы химиотерапии, не указанные в справочной таблице.
Адъювантная химиотерапия рака молочной железы
Задача адъювантной химиотерапии — даже после радикального удаления всех опухолевых проявлений — закрепить эффект лечения. Она направлена на уничтожение тех опухолевых клеток, которые уже распространились дальше, но пока не дали рост или переключились в «спящий режим».
Для проведения адъювантной химиотерапии используют те же схемы и в том же объеме, что и при неоадъювантной химиотерапии.
Лечение метастатического рака молочной железы
Задача химиотерапии при распространенных формах рака молочной железы — продление жизни и сохранение качества жизни. Схема химиотерапии и необходимость добавления таргетной терапии определяются биологическим типом опухоли, с учетом состояния пациента и его особенностей. При прогрессировании на первой линии терапии (под линией имеется в виду конкретная схема, которая используется циклами) переходят к следующей — до момента закрепления эффекта или признания неэффективности дальнейшей системной терапии. В этом случае пациентам рекомендуют паллиативную терапию.
Возможности проведения химиотерапии при раке молочной железы в клинике Рассвет
В клинике Рассвет онколог подбираетсхему химиотерапии индивидуально, основываясь на современных исследованиях биологических свойств опухоли. Помимо стандартного набора параметров, таких как рецепторы эстрогенов, прогестеронов и гиперэкспрессия гена HER2, учитываются и новые мишени PD-L1, BRCA1/2, PIK3CA— для того, чтобы предложить пациенту наиболее прогрессивную и эффективную лечебную опцию.
Специалисты клиники Рассвет назначают лечение по общепринятым международным клиническим рекомендациям. Доктора непрерывно повышают свою квалификацию и хорошо осведомлены о последних клинических исследованиях, которые позволяют использовать химиопрепараты с максимальной эффективностью и минимальными побочными эффектами.
Таксаны в химиотерапии
Таксаны — химиопрепараты, которые относятся к противоопухолевым средствам растительного происхождения. Они начали широко применяться в онкологии с начала годов прошлого столетия. В настоящее время их используют для лечения различных типов злокачественных опухолей. Препараты из этой группы — Паклитаксел и Доцетаксел.
Небольшая историческая справка: препарат, прошедший долгий путь
В начале годов прошлого столетия эксперты из Национального онкологического института США проанализировали более 35 тысяч разных веществ, чтобы проверить, нет ли среди них таких, которые обладали бы противоопухолевой активностью. Оказалось, что экстракт коры тиса способен уничтожать раковые клетки. В 1971 году ученые обнаружили, что активным компонентом в составе экстракта является вещество под названием таксол. В 1980 году появились сообщения о том, что этот препарат обладает уникальным механизмом, обеспечивающим противоопухолевый эффект. В 1983 году началась первая фаза клинических испытаний, которые закончились только примерно 10 лет спустя.
В 1992 году первый препарат из группы таксанов был одобрен в США, а затем и в других странах.
Механизм действия
Таксаны ускоряют полимеризацию тубулина, способствуют образованию стабильных микротрубочек и препятствуют их разрушению. В итоге микротрубочек образуется очень много, но они не могут выстроиться в правильном порядке, образовать нормальное митотическое веретено. Деление клетки прерывается.
Наши врачи вам помогут
Представители группы
Паклитаксел. Другие названия препарата: Таксакад, Таксол, Интаксел, Абитаксел, Митотакс, Синдаксел, Паксен, Пакликап, Паклитера, Пакталек, Канатаксен, Целиксел, Ютаксан. Препарат выпускается только в растворах (таблетированных форм не существует), его вводят внутривенно в виде инъекции или инфузии (через капельницу). Паклитаксел является ирритантом — он раздражает венозную стенку и может вызвать ее воспаление (флебит), при попадании в окружающие ткани повреждает их. Поэтому данный препарат должны вводить только специально обученные медицинские работники. Если в месте введения появилась боль, покраснение, припухлость — об этих симптомах нужно немедленно сообщить врачу.
В каждом конкретном случае врач выбирает дозировки и схему введения препарата, в зависимости от роста и веса пациента, общего состояния его здоровья, наличия тех или иных сопутствующих заболеваний, типа рака.
Как и Паклитаксел, данный препарат предназначен только для внутривенного введения. Премедикацию глюкокортикостероидами начинают за день до введения химиопрепарата и продолжают в течение трех дней.
При каких типах рака применяются таксаны?
Показания к применению Паклитаксела:
Показания к применению Доцетаксела:
Таксаны могут применяться отдельно или в комбинациях с другими химиопрепаратами, таргетными препаратами — это зависит от типа, характеристик рака. Врачи в международной клинике Медика24 составляют оптимальную схему химиотерапии в соответствии с современными международными протоколами лечения.
Советы для пациентов во время лечения
Перед началом химиотерапии врач обязательно консультирует пациента, оценивает его состояние, собирает анамнез. Обязательно расскажите онкологу о том, какими вы страдаете сопутствующими заболеваниями, и какие препараты постоянно принимаете: это поможет скорректировать схему лечения и принять меры, чтобы не допустить развития побочных эффектов.
Таксаны опасны для плода, поэтому лечение нельзя проводить во время беременности. Ни мужчинам, ни женщинам нельзя планировать зачатие ребенка во время курса химиотерапии. Врач порекомендует эффективные средства контрацепции. Если лечение проходит женщина, у которой есть маленький ребенок, придется отказаться от кормления грудью.
Узнать больше о применении таксанов в химиотерапии
Доцетаксел или паклитаксел что лучше
У больных операбельным раком молочной железы остается актуальным вопрос о возможности замены антрациклин-содержащих комбинаций на менее токсичную адъювантную химиотерапию паклитакселом. Не менее важным является определение оптимальной продолжительности такой терапии. В США очень часто больным рекомендуется 4 курса адъювантной химиотерапии, в то время как в Европе считается стандартным подходом проведение 6 курсов. Эти вопросы особенно актуальны у больных пожилого возраста, не требующих по своим прогностическим признакам интенсивной адъювантной химиотерапии.
Именно это послужило основанием для проведения большого рандомизированного исследования, в которое было включено 3185 больных операбельным раком молочной железы. Они рандомизировались на проведение 4 или 6 курсов адъювантной химиотерапии либо комбинацией доксорубицин 60 мг/м 2 и циклофосфан 600 мг/м 2 каждые 3 недели, либо еженедельное введение паклитакела в дозе 80 мг/м 2 в течение 12 или 18 недель. Рандомизация в группу 6 курсов лечения была прекращена досрочно в связи с медленным набором.
Статистическая гипотеза исследования основывалась на предположении, что еженедельный паклитаксел будет не хуже (non-inferior) комбинации АС. Для подтверждения этой гипотезы верхняя граница доверительного интервала относительного риска прогрессирования заболевания не должна быть больше 1,30.
Из включенных больных у 90% отсутствовали метастазы в подмышечные лимфоузлы, у 68% опухоль содержала рецепторы стероидных гормонов и у 16% отмечена гиперэкспрессия HER2 (для этих больных было разрешено добавлять трастузумуаб к проводимой адъювантной терапии).
Показатели безрецидивной и общей выживаемости для 4 и 6 курсов химиотерапии были одинаковы и свидетельствуют о равной эффективности короткой и стандартной продолжительности адъювантной терапии у этой прогностически благопрятной группы больных.
Ожидаемо токсичность, в первую очередь нейтропения 3-4 степени, была выше в группе АС при проведении 4 курсов (26%) и особенно в группе 6 курсов химиотерапиии (33%) в сравнении с паклитакселом (3% в обеих по продолжительности группах). У больных, получавших паклитаксел, чаще наблюдали периферическю нейропатию 3-4 степени при коротком (6%) и продленном (12%) введении по сравнению с АС (менее 1% в обих группах). В процессе лечения 9 больных погибли от осложнения терапии и все в группе, получавшей АС (были включены в анализ безрецидивной и общей выживаемости). В процессе наблюдения у 7 больных из группы АС развился миелоидный лейкоз или миелодиспластический синдром и все они погибли от этих заболеваний (также включены в анализ отдаленных результатов).
Таким образом, исследователи делают вывод, что еженедельное введение паклитаксела не укладывается в характеристику «не хуже» (т.е. возможно хуже) комбинации доксорубицина и циклофосфана при проведении адъювантной химиотерапии больным операбельным раком молочной железы. Поэтому использование еженедельного введения паклитаксела в качестве единственного препарата для адъювантной химиотерапии может быть рекомендовано только у больных с наличием серьезных сопутствующих заболеваний, у которых следует избегать возможных осложнений химиотерапии. Проведение 4-х курсов химиотерапии комбинацией АС может быть одной из стандартных опций адъювантной химиотерапии у больных с хорошим и умеренным прогнозом. Другим режимом адъювантной химиотерапии у этой группы больных может быть комбинация доцетаксела и циклофосфана (ТС). В сравнении с комбинаций АС комбинация ТС демонстрировала лучшие отдаленные результаты, но большую токсичность, особенно гематологическую. Проведение 4 курсов адъювантной химиотерапии у больных с Т1-2 и числом метастазов в подмышечные лимфоузлы менее 4 является достаточным и оптимальным с точки зрения эффективности и токсичности.
Ключевые слова: рак молочной железы, адъювантная химиотерапия, паклитаксел, антрациклин-содержащие комбинации, доксорубицин.
Исходное применение паклитаксела улучшает результат по сравнению с комбинированной терапией схемой CMFP в качестве терапии первой линии при нелеченом метастатическом раке молочной железы
Опубликовано в журнале: Journal of Clinical Oncology, 17: 2355-2364 (1999)
Дж.Ф. Бишоп, Дж. Девар, Г.К. Танер, Дж. Смит, М.Х.Н. Таттерсол, Я.Н. Оливер, С. Окланд, Я. Кеннеди, Д. Голдштейн, Г. Гарни, Е. Вайпоул, Д. Леви, Дж. Стефенсон и Р. Канетта от имени Группы по исследованию Таксола, Австралия/Новая Зеландия
Цель исследования.
Определить место паклитаксела, используемого в качестве монотерапии, по сравнению с неантрациклиновой комбинированной химиотерапией в качестве лечения первой линии при метастатическом раке молочной железы.
Больные и методы.
Больных с ранее нелеченым метастатическим раком молочной железы рандомизировали на получение или паклитаксела в дозе 200 мг/м 2 внутривенно (в/в) на протяжении 3 часов в течение восьми курсов (24 недели), или на стандартную схему, включавшую циклофосфамид (100 мг/м 2 /день перорально в дни с 1-го по 14-й), метотрексат (40 мг/м 2 в/в в дни 1-й и 8-й), фтороурацил (600 мг/м 2 в/в в дни 1-й и 8-1) и преднизон (40 мг/м 2 /день перорально в дни с 1-го по 14-й) (схема CMFP) на протяжении шести курсов (24 недели); эпирубицин был рекомендован в качестве терапии второй линии.
Результаты.
БОЛЬНЫЕ И МЕТОДЫ
Критериями участия в испытании были гистологически подтвержденный метастатический или местно-распространенный рако молочной железы (стадия III или IV) или рецидив рака молочной железы после хирургической операции, ранее проведенной лучевой терапии (более, чем за 4 недели), или после ранее проводившейся адъювантной химиотерапии (более чем за 6 месяцев), однако при отсутствии ранее проводившейся химиотерапии по поводу распространенного заболевания. Требования к больным включали функциональный статус по ECOG от 0 до 2; наличие измеримой опухоли или опухоли, которую можно было оценить в плане ответа на лечение; адекватная функция костного мозга, печени и почек; ожидаемая продолжительность жизни не менее 3 месяцев; и полученное после информирования письменное согласие на участие в испытании. Больные не удовлетворяли критериям для участия в испытании, если у них, помимо рака молочной железы, ранее или в настоящее время имелось другое злокачественное заболевание, за исключением рака кожи (немеланомного характера) или карциномы шейки матки in situ; другими состояниями, исключающими участие в испытании, были кардиоаритмии в истории болезни, застойная сердечная недостаточность, а также документированный инфаркт миокарда, перенесенный в предыдущие 6 месяцев, нейропатия степени 2 или более тяжелая по по критериям ВОЗ, подтвержденный метастаз в мозг в качестве единственного проявления метастазирования, слабоумие или измененный психический статус, не дающий возможности на получение информированного согласия [43].
Вопросы этики
Протокол был утвержден комитетами по этике каждого из участвовавших в испытании центров. От каждого больного после информирования было получено письменное согласие на участие. О всех серьезных побочных эффектах сообщали спонсору испытания, а также комитетам по этике соответствующих учреждений согласно их требованиям об отчетности. Испытание было спланировано, проведено, проанализировано и описано в соответствии с правилами качественной практики клинических исследований в Австралии [44].
Критерии токсичности и ответа на лечение
Использовались стандартные критерии ВОЗ для оценки токсичности и ответа на лечение [43]. Качество жизни оценивали с использованием линейных аналоговых шкал, заполняемых каждой больной, и индекса качества жизни по Spitzer, который заполнялся врачом [12, 45].
Лечение
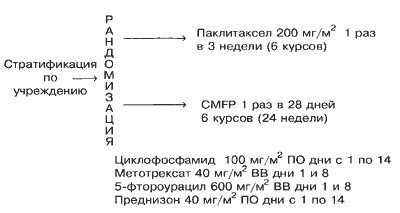
Больные подвергались стратификации по учреждению и рандомизировались или на внутривенное (в/в) введение 200 мг/м 2 паклитаксела (Таксол, Бристол-Майерс Сквибб, Принстон, Нью-Джерси) на протяжении 3 часов с интервалом в 21 день в течение восьми курсов (24 недели), или на получение циклофосфамида (100 мг/м 2 /день перорально в дни с 1-го по 14-й), метотрексат (40 мг/м 2 в/в в дни 1-й и 8-й), фтороурацил (600 мг/м 2 в/в в дни 1-й и 8-1) и преднизон (40 мг/м 2 /день перорально в дни с 1-го по 14-й с интервалом в 28 дней на протяжении шести курсов (24 недели) (Рис. 1). Больным, получавшим паклитаксел, проводилась премедикация дексаметазоном в дозе 20 мг перорально за 12 и 6 часов до химиотерапии. Дифенгидрамин (димедрол) в дозе 50 мг или прометазин (25 мг) и циметидин (300 мг в/в) или ранитидин (50 мг в/в) вводили за 30 минут до химиотерапии. Антиэметики вводились по усмотрению врача-исследователя. Больным с прогрессией заболевания во время получения терапии первой линии рекомендовалось введение эпирубицина в дозе 90 мг/м 2 (в/в) каждые 3 недели. После 6 месяцев исходной химиотерапии больные со стабильным заболеванием или объективным ответом наблюдались в отсутствие лечения вплоть до рецидива.
Модификация дозы
Модификации дозы основывались на значении минимального содержания форменных элементов крови, причем снижение дозы на 25% проводилось при абсолютном содержании нейтрофилов менее 0,5 х 109/л, содержании тромбоцитов менее 50 х 109/л и/или при фебрильной нейтропении (лихорадка >38°С при абсолютном содержании нейтрофилов менее 0,5 х 109/л) или при значительном кровотечении, связанном с тромбоцитопенией. Больным с абсолютным содержанием нейтрофилов менее 0,5 х 109/л или с содержанием тромбоцитов менее 100 х 109/л на запланированные даты проведения курсов лечения назначалась недельная задержка до восстановления при корректировке дозы, основанной на содержании форменных элементов крови в надире. При любой негематологической токсичности степени 3 (за исключением алопеции и тошноты/рвоты) проводилось снижение дозы на 25%. Любая больная с негематологической токсичностью степени 4 по ВОЗ должна была сниматься с испытания. Больные с симптоматической аритмией или атриовентрикулярной блокадой должны были прекратить лечение. Больным с реакциями гиперчувствительности при наличии гипотензии или ангионевротического отека, дыхательной недостаточности или генерализованной крапивницы вливание паклитаксела останавливали и принимали меры в отношении реакции гиперчувствительности.
Обследования
Запланированные обследования включали полный анализ крови, который выполнялся до лечения и с недельными интервалами в последующем. Анализ мочевины, электролитов, функциональные тесты печени, оценку токсичности по ВОЗ, физическое обследование и оценку качества жизни осуществляли до лечения и в дальнейшем при каждом курсе лечения. Обследования для выявления и мониторинга метастатического заболевания включали КТ-сканирование, сканирование костного скелета и рентгенографию до проведения лечения, анализы повторяли через 12 недель и через 24 недели лечения. Эти анализы также повторяли во время предполагаемого рецидива или прогрессии, и с интервалами не менее 4 недель при подтверждении частичного или полного ответа на лечение. После завершения лечения больных наблюдали ежемесячно до рецидива, а в последующем их статус исследовали с 3-месячными интервалами до их смерти или анализа материалов исследования.
Статистические методы
РЕЗУЛЬТАТЫ
В 17 центрах, участвовавших в испытании в Австралии и в Новой Зеландии, было набрано 209 больных: 107 из них было рандомизировано на получение паклитаксела, а 102 на лечение схемой CMFP. Медианный возраст больных составлял 54 года для обеих групп (интервал для паклитаксела – от 36 до 73 лет, для CMFP – от 32 до 80 лет). Характеристики больных на момент рандомизации приведены в Таблице 1. На момент начала участия в испытании 31% больных в группе паклитаксела и 40% больных в группе CMFP имели функциональный статус по ECOG, равный 0. Только 21% больных в группе паклитаксела и 33% больных в группе CMFP получали предшествующую адъювантную химиотерапию. Пять больных завершили адъювантную химиотерапию за 9-12 месяцев, а остальные более, чем за 12 месяцев, до рандомизации. Семьдесят два процента больных, получавших паклитаксел, и 77% больных, получавших CMFP, получали ранее эндокринную терапию. Испытание было открыто для набора больных в сентябре 1993 г., а медианное время наблюдения для больных на момент закрытия испытания составляло 26 месяцев (интервал от 17 до 40 месяцев). Две больные в группе паклитаксела и три больных в группе CMFP не получили лечения, которое они должны были получать в соответствии со своей группой рандомизации. Снижение доз более, чем на 5%, имело место у 23% больных в группе паклитаксела и у 32% в группе CMFP. У 9% больных в группе паклитаксела задержка составляла ≥1 недели, аналогичная задержка имела место у 34% больных в группе CMFP. Сорок восемь процентов больных в группе паклитаксела и 52% больных в группе CMFP завершило 24 недели лечения.
Таблица 1. Характеристики больных на момент рандомизации по группам лечения
(n=107)
(n=102)
Функциональный статус по ECOG
Прочие висцеральные органы
Основная локализация заболевания
Кожа/мягкие ткани только
Кости ±мягкие ткани
Статус по менопаузе на момент диагноза
Время после диагноза, годы
Статус по эстрогеновым рецепторам
Негативный или пограничный
Статус по прогестероновым рецепторам
Негативный или пограничный
Предшествующая адъювантная химиотерапия
CMF (винкристин) (преднизолон)
Другая предшествующая терапия
Адъювантная лучевая терапия
Паллиативная лучевая терапия
*У каждой больной могла быть затронута более, чем одна локализация.
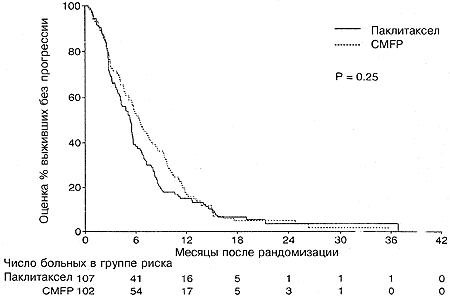
Полный ответ на лечение наблюдался у 2% больных в группе паклитаксела и у 6% больных в группе CMFP. Частичный ответ отмечался у 27% больных в группе паклитаксела и 29% больных в группе CMFP. Общий процент объективного ответа для групп паклитаксела и CMFP составлял 29% (95%-ный доверительный интервал от 21% до 39%) и 35% (95%-ный доверительный интервал от 26 до 45%), соответственно (Р=0,37; Таблица 2). Стабилизация заболевания была зарегистрирована у 37% больных, получавших паклитаксел, и 32% больных, получавших CMFP. Потенциальные прогностические факторы анализировалисьс целью определить, влияют ли они на процент ответа. Только у больных, находившихся в состоянии до менопаузы при диагнозе, наблюдался достоверно более высокий процент ответа по сравнению с женщинами в состоянии менопаузы или после менопаузы (Р=0,008). Однако не наблюдалось достоверных различий между группами лечения (Р=0,44), когда была проведена коррекция на статус в отношении менопаузы с использованием модели логистической регрессии с множественными переменными. Никакой другой из исследованных факторов достоверно не влиял на процент ответа. Процент ответа у больных на схеме CMFP, которые ранее получали адъювантную схему CMFP, не отличался достоверно от соответствующей цифры для тех больных, которые такой терапии не получали (Р=0,66). Только 4% больных, получавших паклитаксел, и 3% больных, получавших схему CMFP, были живы без признаков прогрессии заболевания на момент закрытия испытания. Оцененное медианное время до прогрессии для больных на паклитакселе составляло 5,3 месяца (95%-ный ДИ от 4,1 до 5,6 месяцев), причем 15% больных оставались без признаков прогрессии через 1 год и 3% через 2 года. Оцененное медианное время до прогрессии для больных на схеме CMFP составляло 6,4 месяца (95%-ный ДИ от 5,2 до 7,8 месяцев), причем 17% больных оставались без признаков прогрессии через 1 год и 5% через 2 года. Не наблюдалось достоверных различий между группами лечения (Р=0,25; Рис. 2 и Таблица 2). Индивидуальные анализы прогностических факторов, влияющих на выживаемость без прогрессии, показали, что больные с функциональным статусом по ECOG, равным 0 (Р=0,024), или сроком последиагноза, превышающим 3 года (Р=0,002), имеют достоверно более длительное выживание без признаков прогрессии заболевания.
Таблица 2. Сводка результатов по группам лечения
Паклитаксел (n=107)
CMFP (n=102)
Процент ответа (полный+частичный)
Выживаемость без прогрессии
Оцененная медиана (мес)
Выживаемость без прогрессии на 1 год
Выживаемость без прогрессии на 2 года
Оцененная медиана (мес)
Выживаемость на 1 год
Выживаемость на 2 года
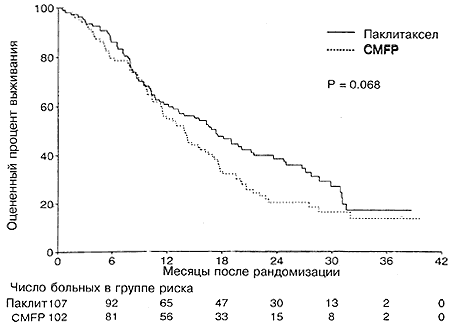
При использовании модели с множественными переменными, содержащими два этих фактора, между двумя группами лечения достоверных различий не оставалось (Р=0,23). На момент закрытия испытания в группе паклитаксела было живо 30% больных, а в группе CMFP 20%. Оцененная медианная выживаемость составляла 17,3 месяца (95%- ный ДИ от 12,6 до 21,4) для больных в группе паклитаксела, причем 61% больных были живы через 1 год и 39% через 2 года. Оцененная медианная выживаемость в группе CMFP составляла 13,9 месяцев (95%-ный ДИ от 11,4 до 16,5 месяцев), причем 55% больных были живы через 1 год и 20% через 2 года. Различие между двумя группами лечения не было статистически достоверным (Р=0,068; Рис. 3 и Таблица 2). Индивидуальный анализ факторов, связанных с испытанием, показал, что больные с функциональным статусом по ECOG равным 0 (Р=0,002), невисцеральной локализацией заболевания (Р=0,0003) или с диагнозом, поставленным более, чем за 3 года до рандомизации (Р=0,002), имели достоверно лучшую выживаемость. Например, больные с функциональным статусом по ECOG, равным 0, имели медианную выживаемость, равную 20,0 месяцев по сравнению с 12,6 месяца для больных с функциональным статусом 1 или 2. Многофакторный анализ подтвердил важность этих факторов (Таблица 3). В этой модели больные с исходной группе паклитаксела имели достоверно лучшую выживаемость по сравнению с больными в группе CMFP (Р=0,025). Не наблюдалось существенных взаимодействий между тремя важными прогностическими факторами и группой лечения.
Таблица 3. Модель пропорционального риска по Коксу для факторов, влияющих на выживаемость
Фактор
Группа сравнения
Относительная летальность
≤3 лет после диагноза
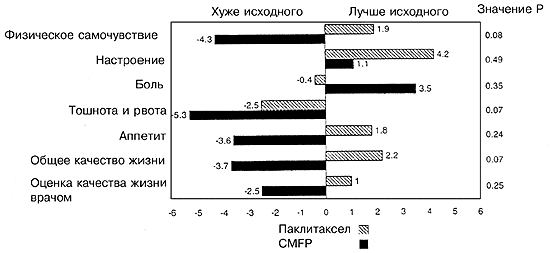
0,07 для всех характеристик; Рис. 4). Тридцать три больные, исходно лечившиеся паклитакселом,и 31 больная, исходно получавшая схему CMFP, дальнейшей химиотерапии не получали (Таблица 5). Почти одинаковое число больных в обеих группах получали терапию второй линии на основе антрациклина (43 больных в группе паклитаксела; 39 больных в группе CMFP). Объективный ответ на химиотерапию второй линии на основе антрациклина отмечался у 33% больных в группе паклитаксела и 21% в группе CMFP. У больных, исходно получавших паклитаксел, при проведении химиотерапии второй линии на основе антрациклина медиана выживаемости составляла 13,3 месяца, считая от начала химиотерапии второй линии, в то время как у больных, исходно получавших схему CMFP, медиана выживаемости составляла 5,5 месяца. Поскольку отбор больных для химиотерапии второй линии мог быть связан с искажающими факторами, мы не проводили статистического сравнения в отношении двух указанных результатов.
Таблица 4. Сравнение острой токсичности в группах лечения
% больных с каждой степенью
Рис. 1. Схема испытания
Рис. 2. Выживаемость без прогрессии в зависимости от группы лечения
Рис. 3. Общая выживаемость в зависимости от группы лечения
Рис. 4. Среднее изменение качества жизни по отношению к исходному в зависимости от группы лечения