Дуоденальная лимфангиэктазия желудка что это
Кишечная лимфангиэктазия — это врожденное или приобретенное расширение лимфатических сосудов тонкой кишки, вызванное их мальформацией или обструкцией. Проявляется отечностью, диареей, стеатореей, тошнотой, признаками нутритивной недостаточности, хилотораксом, хилезным асцитом. Диагностируется с помощью копрограммы, общего и биохимического анализов крови, контрастной рентгенографии, эндоскопии и биопсии тонкой кишки, радиосцинтиграфии. При лечении используют аналоги соматостатина, блокаторы опиатных рецепторов, выполняют резекцию пораженных лимфатических сосудов, кишечника, лимфовенозное шунтирование, торакоцентез, лапароцентез.
МКБ-10
Общие сведения
Кишечная лимфангиэктазия (кишечная лимфангиэктатическая болезнь, экссудативная гипопротеинемическая энтеропатия) — гетерогенная группа редких гастроэнтерологических заболеваний, выявляемых преимущественно у детей и молодых пациентов. Идиопатическая форма расстройства была впервые описана в 1959-1961 годах Р. Гордоном и Т.А. Вальдманом. Первичная лимфангиэктазия одинаково часто выявляется у девочек и мальчиков, вторичная чаще диагностируется у мужчин. Актуальность своевременной диагностики патологии обусловлена высокой вероятностью задержки развития в детском возрасте и тяжелыми метаболическими нарушениями у взрослых, выраженность которых может быть уменьшена при назначении симптоматического лечения и коррекции рациона.
Причины
Гипопротеинемическая экссудативная энтеропатия является полиэтиологическим патологическим состоянием, обусловленным аномалией строения лимфатических сосудов или нарушением оттока лимфы от кишечника. Специалистами в области клинической гастроэнтерологии, ангиологии и лимфологии определены следующие основные причины возникновения кишечной лимфангиэктатической болезни:
Блокада мезентериальных лимфатических сосудов возможна при ретроперитонеальном фиброзе, саркоидозе, констриктивном перикардите, ряде аутоиммунных процессов (системной красной волчанке, склеродермии, дерматомиозите). В этих случаях причинами нарушения лимфооттока являются как непосредственное сжатие лимфатических сосудов из-за разрастания соединительной ткани, так и застой в основных венозных коллекторах, принимающих лимфу из брюшной полости.
Патогенез
Основой патофизиологических нарушений при всех вариантах кишечной лимфангиэктазии служит повышенное давление лимфы, однако при идиопатической и приобретенной формах патологии пусковые моменты нарушений лимфодренажа различны. У больных с врожденным вариантом патологии — болезнью Гордона-Вальдмана — переполнение лимфатического русла обусловлено аномальным строением сосудов. При приобретенной энтеральной лимфангиэктазии застой лимфы вторичен и развивается из-за наличия препятствий на путях ее оттока.
Повышение давления в кишечной лимфатической системе провоцирует эктазию сосудов, набухание слизистой оболочки, сброс лимфы в тонкую кишку. Постоянные потери белка и лимфоцитов сопровождаются возникновением гипопротеинемии, приводящей к образованию отеков, лимфопении. Из-за морфологических изменений слизистой нарушается абсорбция хиломикронов и липопротеинов, вследствие чего ухудшается всасывание жиров, белков, жирорастворимых витаминов, ряда макро- и микроэлементов (кальция, железа, меди).
Классификация
Систематизация клинических форм кишечной лимфангиэктазии основана на критерии первичности-вторичности патологического процесса. Такой подход максимально учитывает особенности развития каждого из вариантов экссудативной энтеропатии, позволяет правильно оценить прогноз заболевания и определиться с врачебной тактикой. Выделяют следующие виды лимфангиэктатической болезни кишечника:
Симптомы кишечной лимфангиэктазии
Заболевание характеризуется хроническим течением с постепенным нарастанием симптоматики. Основные признаки первичной лимфангиэктазии — обширные симметричные отеки, сочетающиеся с диспепсическими расстройствами (тошнотой, диареей, светлым зловонным калом с жирным блеском, умеренными болями в животе). При прогрессировании болезни наблюдается ухудшение общего состояния, бледность кожных покровов, потеря массы тела вплоть до истощения, отставание детей в росте и физическом развитии. При вторичной эктазии интестинальных лимфатических сосудов проявления ведущего заболевания усугубляются образованием асимметричных периферических отеков, признаками мальабсорбции. В тяжелых случаях наблюдается выпот в серозные полости — хилоторакс, хилезный асцит.
Осложнения
При первичной кишечной лимфангиэктазии значительно повышается вероятность возникновения лимфопролиферативных заболеваний, что связано с мутациями в генетическом аппарате клеток. Также возможно развитие обратимой слепоты, которая обусловлена отеком макулы сетчатки. В случае длительного течения лимфангиэктазия может приводить к развитию фиброзных сужений тонкой кишки, вызывая симптомы кишечной непроходимости.
Среди других осложнений заболевания выделяют дефекты зубной эмали (вследствие дефицита кальция), воспаление десен, склонность к частым ОРВИ (при снижении иммунной функции лимфоцитов), гипопротеинемические дистрофические изменения в мышцах, внутренних органах. На фоне недостатка жирорастворимых витаминов ухудшается сумеречное зрение, повышаются кровоточивость, сухость кожных покровов, склер, слизистых, развиваются остеопороз, мышечная слабость, снижается фертильность.
Диагностика
Постановка диагноза зачастую затруднена из-за редкой встречаемости заболевания и сходства клинической картины с проявлениями других патологий пищеварительного тракта. Подозревать наличие кишечной лимфангиэктазии необходимо у детей, молодых пациентов с хроническими энтеритами невыясненной этиологии. Наиболее информативными в диагностическом плане являются:
В клиническом анализе крови при лимфангиэктазии выявляется относительная лимфоцитопения, снижение содержания гемоглобина и эритроцитов. Биохимический анализ крови позволяет обнаружить гипопротеинемию (в основном за счет уменьшения количества альбуминов и гамма-глобулинов), снижение концентрации кальция, церулоплазмина, трансферрина, α-1-антитрипсина. Для комплексной оценки состояния ЖКТ может выполняться УЗИ или КТ органов брюшной полости.
Дифференциальная диагностика энтеральной лимфангиэктазии проводится с рецидивирующими энтеритами и энтероколитами, инфекционными заболеваниями (сальмонеллезом, иерсиниозом), целиакией, спру, пахидермопериостозом, кишечной мальабсорбцией, наследственными ферментопатиями. Кроме наблюдения гастроэнтеролога, пациенту рекомендованы консультации ангиолога, лимфолога, инфекциониста, иммунолога, гематолога, онколога, онкогематолога, кардиолога.
Лечение кишечной лимфангиэктазии
Тактика ведения пациента определяется клинической формой гипопротеинемической энтеропатии. Независимо от причин заболевания больному рекомендована диета с низким содержанием жиров (менее 30 г/сут.), обогащенная протеинами, кальцием, жирорастворимыми витаминами. Употребление синтетических жировых эмульсий со среднецепочечными триглицеридами, абсорбируемыми в портальный кровоток, частично обеспечивает организм необходимыми жирами. Коррекция рациона позволяет уменьшить интенсивность диареи и восполнить дефицит основных нутриентов. Общему улучшению лимфотока и уменьшению периферических отеков способствует достаточная двигательная активность, комплексы ЛФК с упражнениями, предполагающими подъем рук выше плеч. Схемы лечения энтеральной лимфангиэктатической болезни включают:
При сочетании лимфангиэктазии кишечника с хилотораксом рекомендовано выполнение торакоцентеза. Наличие значительного выпота при сопутствующем хилезном асците служит показанием для 3-4-недельной замены энтерального питания парентеральным, выполнения лапароцентеза, наружного дренирования брюшной полости, накладывания перитонеовенозных шунтов. В качестве симптоматического средства для коррекции выраженного отечного синдрома обычно используют калийсберегающие диуретики (антагонисты альдостерона).
Прогноз и профилактика
У 64% пациентов с врожденной лимфангиэктазией, которая проявляется в первые 10 лет жизни, положительная динамика не наблюдается, прогноз неблагоприятный. У большинства больных часто отмечаются отставание в росте, выраженная задержка развития. Летальность достигает 13%. Мероприятия по предупреждению развития первичной формы патологии не разработаны. Для предупреждения вторичной кишечной лимфангиэктазии важно проводить своевременную комплексную терапию болезней, которые могут вызывать нарушение лимфооттока от энтеральной стенки и изменения в лимфатических сосудах.
Дуоденит (K29.8)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Первичный хронический дуоденит рассматривается как самостоятельное заболевание.
Вторичный хронический дуоденит представляет собой заболевание, сопутствующее или осложняющее различные другие заболевания, прежде всего, заболевания органов пищеварения.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Общепризнанная классификация дуоденита отсутствует. Ниже приводятся несколько вариантов классификации.
Формы дуоденита:
— поверхностный (умеренно выраженный);
— выраженный;
— резко выраженный;
— атрофический дуоденит;
— отдельно рассматривают фолликулярный дуоденит.
По морфологии и течению:
— острый дуоденит;
— хронический дуоденит.
Острый дуоденит:
— катаральный острый дуоденит;
— эрозивно-язвенный острый дуоденит;
— флегмонозный острый дуоденит.
Хронический дуоденит. Общепринятая классификация хронического дуоденита отсутствует. С учетом особенностей развития и преимущественной локализации процесса выделяют 4 варианта:
— хронический дуоденит, преимущественно бульбит, ацидопептического генеза;
— хронический дуоденит, сочетающийся с атрофическим гастритом или энтеритом;
— хронический дуоденит, развившийся на фоне дуоденостаза;
— локальный дуоденит (папиллит, околососочковый дивертикулит).
По эндоскопической картине хронического дуоденита различают:
— поверхностный хронический дуоденит;
— атрофический хронический дуоденит;
— интерстициальный хронический дуоденит;
— эрозивно-язвенный хронический дуоденит.
Этиология и патогенез
Причины возникновения острого дуоденита:
— нарушения пищевого режима (прием недоброкачественной пищи, употребление продуктов, вызывающих раздражение слизистой оболочки ДПК, злоупотребление алкоголем);
— воздействие на организм пищевых токсикоинфекций;
— отравления токсическими веществами;
— повреждения слизистой оболочки ДПК инородными телами.
Эпидемиология
Признак распространенности: Редко
Соотношение полов(м/ж): 3.5
Факторы и группы риска
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
При объективном исследовании больных выявляют обложенность языка, умеренную локальную болезненность в пилородуоденальной зоне и эпигастральной области, где в период обострения может присутствовать небольшое напряжение мышц передней брюшной стенки.
Диагностика
Только инструментальные методы исследования обеспечивают достоверную диагностику хронического дуоденита.
Критерии эндоскопической диагностики форм дуоденита
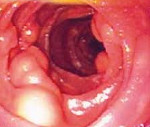
Атрофический дуоденит. Наряду с отеком и гиперемией отмечают более или менее широкие участки истонченной, бледной слизистой. Оболочка с просвечивающей сеткой многочисленных мелких веточек сосудов. Слизистая оболочка чаще чистая, без скоплений слизи.
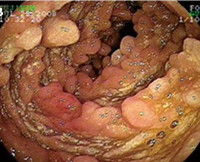
Фолликулярный дуоденит. На фоне бледно-розовой слизистой оболочки присутствуют чаще многочисленные, реже одиночные, мелкие бледные выбухания округлой формы (0,2-0,3 см) на широком основании беловатого цвета. Множественные выбухания могут располагаться кучно, а могут и на расстоянии. Обычно локализованы в луковице. Часто бывают при паразитарной инвазии: лямблии, гельминты.
Папиллиты:
— умеренно выраженный;
— выраженный.
Встречаются 2 варианта нормы большого дуоденального сосочка (БДС):
— БДС не отличается по цвету от окружающей слизистой;
— часть БДС покрыта протоковым эпителием белесоватого, блестящего, «лучистого» вида.
При умеренно выраженном папиллите слизистая в области соска отечна, сосок бледный, отсутствует блеск и возможны очажки гиперемии. Ворсины могут иметь белесоватый оттенок.
При выраженном папиллите наблюдаются резкая гипeремия, отек, лучистый рисунок исчезает. Поверхность бугристая и неровная. Размеры соска могут увеличиваться до 1,5-2,0 см.
Морфологическая картина
В зависимости от характера морфологических изменений выделяют дуоденит поверхностный, диффузный, атрофический и эрозивный.
При диффузном хроническом дуодените более значительно выраженыизменения, описанные для поверхностного дуоденита.
При поверхностном и диффузном дуодените наблюдаются гиперплазия и гиперсекреция поверхностного эпителия, увеличение количества бокаловидных клеток, усиление их секреторной функции. Указанные изменения следует рассматривать как компенсаторно-адаптационные в ответ на воздействие агрессивных факторов, повреждающих слизистую оболочку ДПК.
Для атрофического хронического дуоденита характерна атрофированная и истонченная слизистая оболочка, ворсинки которой уплощены.
При эрозивном дуодените на слизистой оболочке ДПК появляются единичные или множественные эрозии.
Фолликулярный бульбит встречается относительно редко. На фоне бледно-розовой слизистой оболочки луковицы видны чаще многочисленные, реже одиночные, бледные мелкие выбухания беловатого цвета с диаметром 0,2-0,3 см. Указанные изменения слизистой оболочки обычно ограничиваются луковицей ДПК, на остальных участках слизистая оболочка такая же, как при умеренном поверхностном или атрофическом дуодените.
2. Рентгеноскопия желудка и ДПК
3. pН-метрия не является диагностическим критерием, но позволяет уточнить уровень желудочной секреции, который может быть самым различным.
4. Слепое дуоденальное зондирование не информативно (признаки холецистита, панкреатита).
5. Антродуоденальная манометрия.
Лабораторная диагностика
Дифференциальный диагноз
1. Язвенная болезнь желудка и ДПК или гастрит.
Ацидопептический дуоденит, как правило, сочетается с антральным гастритом типа В. Они объединяются в понятие пилородуоденит, поскольку по существу являются единым заболеванием.
Пилородуоденит в основном сопутствует язвенной болезни пилородуоденальной локализации. В случае отсутствия данных о язвенной болезни, пилородуоденит рассматривается как предъязвенное заболевание.
Дуоденит, развившийся на фоне хронической дуоденальной непроходимости, часто сочетается с рефлюкс-гастритом.
Хронический дуоденит может представлять собой часть патологии тонкой кишки (энтерита) и в этих случаях не выделяется.
2. Панкреатит, холецистит, спазм сфинктера Одди.
При сочетании локального дуоденита с заболеваниями панкреатобилиарной системы необходимо выяснить причинно-следственные связи. В качестве причины поражения печени, желчных путей и поджелудочной железы могут рассматриваться только выраженный папиллит или крупный парафатеральный дивертикул.
3. Грыжа пищеводного отверстия диафрагмы.
4. Рак большого дуоденального сосочка.
Дифференциальная диагностика папиллита с раком большого дуоденального сосочка является наиболее сложной и ответственной.
Для эндоскопической картины рака в далеко зашедших стадиях, как правило, характерна бугристая опухоль багрово-красного или малинового цвета, которая занимает часть или весь сосочек. Нередко опухоль изъязвляется. На ранних стадиях рака часто возникают трудности в интерпретации полученных данных. При малейшем подозрении на злокачественную опухоль большого дуоденального сосочка необходимо проводить прицельную биопсию через эндоскоп с последующим гистологическим исследованием биоптатов. При наличии сомнений следует провести повторное исследование и установить динамическое наблюдение за больным.
Осложнения
— кровотечения (составляют около 10% всех кровотечений из верхнего отдела желудочно-кишечного тракта);
— рак большого дуоденального сосочка.
Лечение
При вторичных дуоденитах необходимо лечение основного заболевания.
При положительных тестах на хеликобактерную инфекцию, в первую очередь, проводят эрадикацию возбудителя.
В период обострения хронического дуоденита лечение проводят в стационаре. Назначения:
— диета № 1;
— антацидные (при сохраненной кислотности желудочного сока), вяжущие, спазмолитические, ганглиоблокирующие и холинолитические средства (не достаточно доказательств эффективности);
— витамины (А, В6, В12) при их дефиците;
— частичное парентеральное питание при гипопротеинемии.
Больным хроническим дуоденитом показано диспансерное наблюдение, проведение противорецидивного лечения и регулярная биопсия при признаках атрофии и дисплазии.
Возможно применение антидепрессантов в связи с изменениями характера пациента, обусловленными как метаболическими нарушениями, так и хроническим диспептическим синдромом.
Показания к хирургическому лечению хронической дуоденальной непроходимости:
— упорные болевой и диспепсический синдромы, сочетающиеся со стойким похуданием;
— выраженный дуоденогастральный рефлюкс;
— вовлечение в патологический процесс органов, сопряженных с ДПК.
Оперативное лечение проводится, как правило, при хронической дуоденальной непроходимости механического происхождения.
Актуальность проблемы
Дуодено-гастральный рефлюкс (ДГР) — одна из самых распространенных патологий верхних отделов желудочно-кишечного тракта, по данным разных источников, данное нарушение занимает 50-90% от всех заболеваний ЖКТ. Более того, за последние годы прослеживается рост количества заболевших. У пациентов с дуоденогастральным рефлюксом нередко также диагностируется хронический гастрит, в том числе рефлюкс-гастрит типа С, щелочной гастрит, язвенная болезнь желудка, функциональная диспепсия, грыжа пищеводного отверстия диафрагмы и ГЭРБ, пищевод Барретта, дуоденостаз, дисфункция сфинктера Одди, постхолецистэктомический синдром, рак желудка и целый ряд других заболеваний.
Следует знать, что ДГР способен привести к тяжелому гастриту и эзофагиту, стать причиной метаплазии желудка и пищевода, а также плоскоклеточного рака пищевода, который развивается на фоне метаплазии; это подтверждено клиническими исследованиями.
Таким образом, в результате патологического рефлюкса дуоденального содержимого в желудок течение многих органических и функциональных патологий ЖКТ может осложняться. Поэтому огромное значение должно уделяться своевременной диагностике, правильной клинической интерпретации и адекватной медикаментозной терапии.
При неэффективности консервативной коррекции показано хирургическое вмешательство, целью которого является укрепление пилорического жома, а также снижение количества забрасываемой желчи в желудок.
Есть данные о том, что на фоне ДГР желудка часто развиваются симптомы поражения системы дыхания, появляется синдром боли в грудной клетке, который не связан с коронарной патологией. Кроме того, у некоторых пациентов дуоденогастральный рефлюкс может вызвать рецидивирующий катаральный фарингит и пароксизмальный ларингоспазм. Однако у трети больных диагностируется «чистый» дуодено-гастральный рефлюкс, в этом случае можно говорить об изолированном диагнозе.
Причины дуодено-гастрального рефлюкса
Патогенетический механизм развития осложнений при ДГР
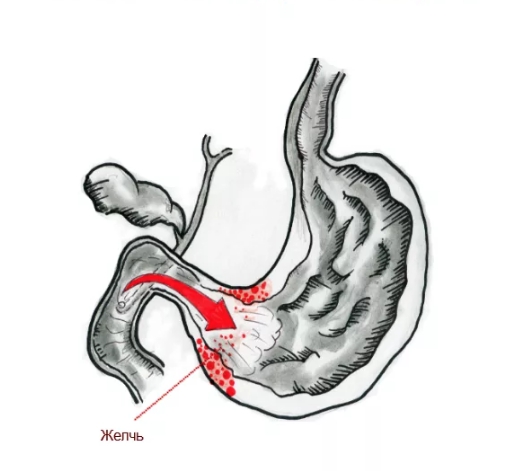
Желчь в составе рефлюксата при патологическом дуодено-гастральном рефлюксе ретроградно поступает из ДПК в органы, расположенные выше — желудок с пищеводом. Желчные кислоты, трипсин, лизолецитин — составляющие дуоденального содержимого — повреждают слизистую оболочку. Наиболее агрессивным действием при забросе дуоденального содержимого обладают желчные кислоты. Сегодня уже доказано, что при кислом рН среды лизолецитин и конъюгированные желчные кислоты (прежде всего тауриновые конъюгаты) сильнее повреждают слизистую желудка и пищевода, что определяет синергизм этих компонентов с соляной кислотой в развитии эзофагита и гастрита.
Неконъюгированные желчные кислоты и трипсин обладают более токсичным действием при слабощелочном и нейтральном рН, повреждающий эффект при дуодено-гастральном рефлюксе увеличивается при медикаментозном подавлении кислого рефлюкса. Их токсичность большей частью вызвана ионизированной формой, благодаря чему кислоты легко проникают через слизистую пищевода и желудка. Исходя из этого вполне объяснимо отсутствие адекватного ответа у 15-20% пациентов при монотерапии антисекреторными препаратами, если не будет учтен имеющийся дуодено-гастральный рефлюкс.
В результате действия на слизистую желудка желчных кислот, содержащихся в желчи, в течение длительного времени возникают изменения поверхностного эпителия желудка дистрофического и некробиотического характера, что ведет к развитию рефлюксгастрита — гастрита С. При имеющейся инфекции Нelicobacter pylori повреждающее действие рефлюксата на слизистую желудка возрастает. При наличии ДГР происходит заброс агрессивного содержимого в вышележащие отделы, что становится причиной нарушений в работе пищеварительной системы, воздействию подвергается мембранное и полостное пищеварение, возможность всасывания пищевых ингредиентов с микроэлементами и витаминами, изменяется водный баланс.
Признаком негативного воздействия ДГР являются признаки атрофии, метаплазии и дисплазии, это представляет опасность из-за риска развития рака желудка или пищевода. Кроме того, желчь в сочетании с панкреатическим соком из-за своей агрессивности разрушающе действует на слизистый барьер в желудке, при этом обратная диффузия водородных ионов усиливается. В результате этих процессов возникают эрозивные и язвенные поражения слизистой оболочки желудка.
Клинические проявления и диагностика дуодено-гастрального рефлюкса
Для ДГР характерно преобладание диспептических проявлений, пациента беспокоит отрыжка кислым содержимым или воздухом, изжога, тошнота, возможна рвота желчью, также появляется горечь во рту, которая не исчезает и даже усиливается при приеме ингибиторов протонной помпы.
Периодические боли в животе чаще схваткообразного характера, они могут возникать вследствие стресса или физической нагрузки.
Чаще дуоденогастральный рефлюкс сочетается с другими заболеваниями ЖКТ, в первую очередь с язвой желудка и ДПК, ГПОД, хроническим холециститом, панкреатитом и др. Соответственно, это отражается на симптоматике рефлюкса, существенно ее маскируя. В «чистом» виде ДГР появляется не так часто.
Дуодено-гастральный рефлюкс, в отличие от «классического» — желудочно-пищеводного рефлюкса кислой природы с изжогой, дисфагией и регургитацией — сопровождается не столь яркими клиническими проявлениями, но чаще проявляются признаки диспепсии. Кроме того, больных беспокоит боль в эпигастральной области, которая становится сильнее после приема пищи.
Диагностика основывается на результатах инструментальных методов обследования.
Лечение дуодено-гастрального рефлюкса
Консервативное лечение ДГР желудка отличается сложностью, целью терапии является нейтрализация агрессивного воздействия дуоденального содержимого на слизистую желудка и пищевода. Также в задачи лечения входит нормализация пропульсивной способности пищеварительного тракта. Назначения включают прокинетики, антациды, сорбенты, препараты урсодезоксихолевой кислоты (УДХК). При желчном рефлюксе терапия сочетается с базисным лечением основного заболевания. При этом огромное значение уделяется соблюдению диеты.
Медикаменты, используемые для устранения ДГР и восстановления моторики ЖКТ:
Следует учесть, что эритромицин в качестве прокинетика не рекомендован из-за побочных эффектов, цизаприд — не показан в клинической практике из-за вероятности нарушения сердечной проводимости, тегасерод — увеличивает вероятность инфаркта миокарда.
Фармакологическое действие домперидона (D2 антагонист) и метоклопрамида (5 НТ4 агонист и D2 антагонист) связано с блокадой рецепторов дофамина, антагонисты которых вызывают повышение тонуса нижнего сфинктера пищевода, увеличивают сократительную функцию желудка, а также препятствуют релаксации. Кроме того, благодаря антагонистам дофаминовых рецепторов улучшаются эвакуаторная способность желудка и антродуоденальная координация, что способствует устранению дуодено-гастрального рефлюкса.
Важно учесть, что клинические проявления рефлюкса с использованием медикаментозных препаратов уменьшаются, однако носят симптоматический характер. Добиться хороших результатов можно только при функциональных нарушениях, которые привели к ДГР. В остальных случаях консервативная терапия должна сочетаться с хирургическим лечением, способным устранить причину рефлюкса и укрепить пилорический клапан.
Хирургическое лечение дуодено-гастрального рефлюкса
При неэффективности консервативной терапии рекомендовано оперативное лечение, операция при этом проводится в нескольких направлениях:
При всех вышеперечисленных методиках используется лапароскопический доступ — через несколько (3-4) проколов на брюшной стенке.
Техника лапароскопической пилоропликации для уменьшения дуодено-гастрального рефлюкса
Прежде всего проводится ревизия пилородуодальной зоны, и оценивается выраженность спаечного процесса в зоне луковицы ДПК и привратника. Затем необходимо осмотреть связку Трейца, в случае необходимости она пересекается, тем самым улучшается прохождение пищи по двенадцатиперстной кишке. После ее мобилизации по Кохеру, что сделает ее более подвижной и снизит напряжение, накладываются швы в области привратника, что служит для профилактики несостоятельности.
Для пилоропликации поочередно накладываются серозно-мышечные швы симметрично к осе привратника, благодаря подобной методике передняя стенка луковицы ДПК сдвигается в проксимальном направлении, передняя полуокружность привратника погружается в просвет луковицы ДПК. Обычно четырех швов достаточно. Созданный антирефлюксный механизм способен препятствовать ДГР, не нарушая при этом эвакуации из желудка.
При необходимости проводится коррекция ГПОД или выполняется вмешательство на билиарном тракте. Следует помнить, что при лапароскопии возможно выполнение нескольких симультанных операций при наличии патологий в брюшной полости, малого таза или в забрюшинном пространстве, требующих оперативного лечения (киста почки, яичника, нефроптоз, миома и др.).
К настоящему времени нашими специалистами проведено более чем 600 оперативных вмешательств по поводу ГПОД и рефлюкс-эзофагита, а также связанных с хроническим нарушением дуоденальной проходимости. Накопленный опыт обобщен в 4-х монографиях: «Симультанные лапароскопические оперативные вмешательства в хирургии и гинекологии», «Грыжи пищеводного отверстия диафрагмы», «Ручной шов в эндоскопической хирургии» и «Технология дозированного лигирующего– электротермического воздействия на этапах лапароскопий». Кроме того, информация опубликована в многочисленных научных публикациях в разных профессиональных рецензируемых научных изданиях — российских и зарубежных.
После вмешательства на коже живота останется лишь несколько разрезов, длина которых не превышает 10 мм. Уже в день операции пациенты могут вставать, разрешается пить, на следующий день можно принимать теплую пищу в жидком виде. Клинику можно покинуть на 1-3 день — возможность выписки зависит от тяжести состояния. Но уже спустя 2-3 недели человек может вернуться к привычному образу жизни. Соблюдение строгой диеты необходимо в ближайшие два месяца, более мягкая разрешена через полгода после вмешательства. В дальнейшем человек, перенесший операцию, может обходится без медикаментов и не нуждается в строгом соблюдении диеты.
По желанию наши пациенты могут перед оперативным лечением пройти полное обследование, по результатам которого будет подобрана оптимальная тактика лечения и метод хирургического вмешательства.
На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие. Каждый день я по нескольку часов отвечаю на ваши письма. Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы. Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии.
Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи. Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами.
В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.