Дюфастон или визанна при эндометриозе что лучше
Гормональное лечение при эндометриозе.
Эндометрий – внутренняя слизистая оболочка матки. В ней находится большое количество кровеносных сосудов. Разрастание эндометриоидной ткани за пределами полости матки вызывает патологическое состояние, которое называется эндометриозом.
Статистика показывает, что примерно 10-15% женщин в возрасте от 25 до 45 лет страдают от эндометриоза.
Заболевание характеризуется тяжелым гормональным сбоем и другими симптомами:
Гормоны при эндометриозе – практически обязательная часть лечения. Это физиологически обосновано, потому что заболевание относится к гормонозависимым. Его главная причина – избыточная выработка эстрогенов в организме женщины.
Врач назначает гормональное лечение эндометриоза для решения следующих задач:
Искусственное подавление менструации – суть гормонотерапии. Под действием активных веществ не происходит физиологического отторжения слизистой оболочки матки. Очаги ее разрастания за пределами матки не кровоточат, и организм восстанавливается.
К другим способам терапии относятся:
Медикаментозное лечение эндометриоза включает несколько групп гормональных препаратов. Врач подбирает схему лечения индивидуально с учётом ряда факторов:
Вылечить эндометриоз без гормонов сложно. Альтернативное лечение можно рассматривать лишь в качестве дополнительного. Его эффективность трудно прогнозировать. Не исключено дальнейшее развитие заболевания, рецидив.
Гормональные оральные контрацептивы при эндометриозе.
Лечащий врач перед определением схемы лечения назначает анализы, чтобы выявить, какие гормоны повышены. Каждая группа лекарственных средств для лечения заболевания имеет разное фармакологическое действие, поэтому самолечение недопустимо. Решение о консервативном лечении, хирургической операции принимает только квалифицированный специалист.
Преимущества и недостатки гормонального лечения эндометриоза
Эффективность препаратов при эндометриозе зависит от стадии развития заболевания. Самый высокий терапевтический эффект наблюдается на начальных этапах развития патологического процесса. Раннее выявление патологии помогает избежать хирургического вмешательства. Плюсами такого лечения являются:
Одновременно с лечебным эффектом гормональные таблетки при эндометриозе оказывают контрацептивное действие. Их назначают женщинам на поздних этапах развития заболевания в качестве предоперационной подготовки и в период реабилитации. После курса терапии организм женщины быстро восстанавливается: нормализуется менструальный цикл, сохраняется фертильность.
Лечение гормонами, как любое другое, имеет недостатки:
При длительном приёме гормонов у женщины развиваются побочные реакции. К самым распространённым относятся:
Противопоказания к лечению гормонами
Гормональную терапию назначают не всем пациенткам. Этот метод консервативного лечения эндометриоза имеет противопоказания:
Нежелателен прием гормонов женщинам, страдающим ожирением, курящим. К противопоказаниям относятся беременность, лактация, наличие онкологических заболеваний.
Лечение эндометриоза гормональными лекарственными средствами – наиболее эффективный способ. Существуют различные группы лекарственных средств, которые назначают для борьбы с недугом. Схема медикаментозной терапии подбирается только врачом.
Дюфастон
По предзаказу 20 шт. В наличии 4 шт.
По предзаказу 20 шт. В наличии 9 шт.
По предзаказу 20 шт. В наличии 1 шт.
По предзаказу 20 шт. В наличии 1 шт.
По предзаказу 20 шт. В наличии 0 шт.
По предзаказу 20 шт. В наличии 0 шт.
По предзаказу 20 шт. В наличии 0 шт.
По предзаказу 20 шт. В наличии 1 шт.
По предзаказу 20 шт. В наличии 3 шт.
По предзаказу 20 шт. В наличии 1 шт.
Дюфастон инструкция по применению
Следует учитывать, что ЗГТ не назначается без предварительного общего медицинского обследования, включая гинекологический осмотр. Рекомендуется регулярное проведение маммографии. Аномальные кровотечения и патологические изменения, выявленные при гинекологическом осмотре, могут служить показанием к исследованию эндометрия.
Применение Дюфастон при беременности и кормлении
Может применяться во время беременности. Выделяется с материнским молоком. Грудное вскармливание во время лечения матери не рекомендуется.
Сообщений о симптомах передозировки не зарегистрировано. При случайном приеме в дозе, значительно выше терапевтической, рекомендуется промывание желудка.
Лечение: симптоматическое, промывание желудка.
Индукторы микросомальных ферментов печени (в т.ч. фенобарбитал, рифампицин) могут ускорять биотрансформацию дидрогестерона и ослаблять эффект.
Со стороны системы кроветворения: в единичных случаях — гемолитическая анемия.
Со стороны иммунной системы: в очень редких случаях — реакции гиперчувствительности.
Со стороны ЦНС: головная боль/мигрень.
Со стороны гепатобилиарной системы: редко — нарушение функции печени (сопровождающиеся слабостью или недомоганием, желтухой и болью в области живота).
Со стороны репродуктивной системы: в редких случаях — прорывные кровотечения, купирующиеся повышением дозы; повышенная чувствительность молочных желез.
Со стороны кожи и подкожной клетчатки: редко — кожная сыпь, зуд, крапивница; очень редко — ангионевротический отек.
Прочие: периферические отеки.
При сочетанном применении с эстрогенами: нарушение функции почек, сердечно-сосудистые заболевания, сахарный диабет, эпилепсия, мигрень.
Гиперчувствительность, кожный зуд во время предшествовавшей беременности.
Прогестероновая недостаточность, в т.ч. бесплодие, обусловленное лютеиновой недостаточностью; выкидыш (привычный, угрожающий) на фоне установленного дефицита прогестерона; эндометриоз; дисменорея; нерегулярные менструации; вторичная аменорея (в сочетании с терапией эстрогенами); дисфункциональные маточные кровотечения; предменструальный синдром; для нейтрализации пролиферативного действия эстрогенов на эндометрий при проведении заместительной гормональной терапии у женщин с расстройствами, обусловленными естественной или хирургической менопаузой при интактной матке.
Абсорбция высокая, время наступления Cmax после приема внутрь — 2 ч, связывается с белками на 97%. Метаболизируется в печени путем гидроксилирования. Экскретируется почками (60–80% в виде метаболитов), в течение 24 ч выводится 85%, через 72 ч выводится полностью. На фоне нарушения функции почек фармакокинетика не изменяется.
Какое выбрать лечение при эндометриозе?
Хронические болезни: ГЭРБ, хронический гастрит и колит
На сервисе СпросиВрача доступна консультация гинеколога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Здравствуйте
Во-первых, эндометриоз на 100% никогда не излечить. Это хроническое заболевание. Оно как лирнейская гидра: отрубишь одну голову, вскоре на её месте вырастет другая. Поэтому, например, вопрос с эндометриоидными кистами яичника надо пытаться решать консервативно – отрезать их мы всегда успеем. Но при каждой операции на яичнике уменьшается овариальный резерв. Меньше шансов на беременность – больше шансов приблизить климакс.
— удалить или уменьшить очаг эндометриоза
— уменьшить интенсивность болей
Консервативных методик несколько. Так как эндометриоз это заболевание, вызванное нарушением гормонального статуса, то не надо удивляться, что большинство вариантов – лечение гормональными препаратами.
1. НПВС. Применяются если есть выраженный болевой синдром.
2. Диеногест (Визанна, алвовизан или зафрилла). На мой взгляд, это лучший вариант. Он блокирует воздействие эстрогена на эндометриоидные очаги. В отсутствие гормональной подпитки они перестают расти. При продолжительном применении вызывает начальную регрессию ткани эндометрия с последующей атрофией эндометриоидных очагов. В аннотации заявлена длительность применения 15 месяцев без перерыва, но клинические наблюдения сообщают о безопасном применении на протяжении гораздо более длительного срока.
3. аГнРГ. Инъекционные препараты (1 укол раз в 28 дней), вызывающие исскуственный климакс. С точки зрения подавления эндометриоза работают хорошо. С точки зрения качества жизни – не очень. Чаще всего назначаются после оперативного лечения. И на отмену рекомендуется сразу беременеть.
4. ВМС «Мирена». Применяется при отсутствии ближайших планов на беременность. Рассчитана только на маточную и ректовагинальную формы эндометриоза. Хорошо купирует боль.
5. Дидрогестерон (Дюфастон). При пероральном применении подавляет рост очагов и предотвращает развитие гиперплазии. Возможен к применению, если планируется беременность. Эффективно купирует боль. Однако его применение циклическое (с 16 по 25 день) никак не поможет ни в лечении, ни в профилактике.
6. КОК. Не самый лучший выбор, но возможный. Если нужна контрацепция
7. Хирургическое лечение. Проводится при
— больших размерах эндометриоидных кист
— при подготовке к ЭКО
— при неэффективности консервативной терапии
Если вы не планируете беременность в ближайшее время, то стоит продолжить противорецидивную терапию
Дифференциальный подход к выбору метода лечения больных эндометриозом яичников
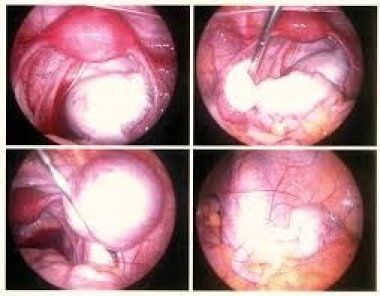
Изучены эффективность и отдаленные результаты склерозирующей терапии эндометриом яичников и обоснованы условия и показания к минимально инвазивному вмешательству.
Efficiency and long-term results of sclerotherapy of ovary endometriosis were studied; conditions and indications for minimal invasive intervention were grounded.
Эндометриоз по праву считается одной из главных причин женского бесплодия и в силу особенностей морфогенеза тяжело поддается медикаментозной терапии. Онкологическая настороженность при эндометриозе остается малоизученной, вызывая много споров и дискуссий. Каждая локализация эндометриоза имеет не только свои клинические, но и патофизиологические и гистологические отличия. Эндометриозу яичников отводится особая роль, для подтверждения которой существует ряд фактов:
1) в структуре всех локализаций эндометриоидных гетеротопий эндометриоз яичников занимает первое место;
2) эндометриоз яичников неблагоприятно воздействует на фолликулогенез в целом и функцию желтого тела в частности;
3) эндометриоз яичников угнетает овариальный резерв, разрушая функциональную ткань яичников;
4) считается, что изначально именно эндометриоз яичников приводит к развитию тяжелого осложнения — глубоко инфильтративного эндометриоза, вовлекая в патологический процесс экстрагенитальные органы и структуры — мочевыводящие пути, кишечник, окружающую брюшину;
5) эндометриоз яичников, в отличие от других локализаций нозологии, представляет наибольшую потенциальную угрозу для озлокачествления.
Эндометриомы (эндометриоидные кисты) яичников занимают лидирующие позиции не только в структуре всех поражений эндометриозом, но и среди причин женского бесплодия, ассоциированного с эндометриозом. Более того, особенности гистогенеза эндометриом (способность к инфильтрации в окружающие ткани) обуславливают снижение объема функционирующей ткани яичника независимо от размеров новообразования [2]. В отношении тактики лечения пациенток с эндометриомами в репродуктивном периоде существуют две точки зрения: одни авторы считают, что при средних размерах эндометриоидных кист до 30 мм целесообразно проведение медикаментозной терапии, другие — придерживаются мнения о необходимости цистэктомии при таких новообразованиях.
Недопустимо медикаментозное лечение эндометриоидных кист яичников без верификации диагноза, так как предполагаемая «эндометриоидная киста» на самом деле может быть опухолью яичника или «переродиться» в нее в процессе лечения». Действительно, с одной стороны, пассивное наблюдение или медикаментозная терапия эндометриом связаны с высоким риском различных осложнений (снижение функции яичников, экспансивный рост новообразования, угроза его озлокачествления), с другой — хорошо известно, что классическая цистэктомия при эндометриоидных кистах яичников сопряжена с потенциальной потерей фолликулярного запаса. Следовательно, для решения данной проблемы необходим некий компромисс, который позволил бы не только избежать повреждения функциональной ткани яичников, но и снизить риски, обусловленные онкологической настороженностью. Сегодня роль «золотой середины» лечения пациенток с эндометриоидными кистами яичников играет аспирационная (склерозирующая) терапия. В литературе последних лет появилось сравнительно большое количество публикаций на эту тему. В частности, García-Tejedor et al. из университетского госпиталя Барселоны (Bellvitge University Hospital-IDIBELL, Испания) опубликовали результаты предварительного анализа 27 случаев склеротерапии эндометриом яичников, выполненных в период 2010–2014 гг. При этом указали частоту рецидивов новообразования всего лишь 12% в течение 17 мес наблюдения [5]. Профессор А. И. Давыдов и соавт. первое подобное вмешательство осуществили в 1999 г. у пациентки 32 лет с единственным яичником, в котором диагностирован рецидив эндометриоидной кисты после предшествующих цистэктомий [6]. Первый опыт оказался удачным: после 2 лет бесплодия у женщины наступила беременность, закончившаяся срочными родами. С того периода были произведены 124 подобные манипуляции, ретроспективный анализ которых позволил обосновать четкую позицию по данному вопросу.
Целью данной работы было изучить эффективность и отдаленные результаты склерозирующей терапии эндометриом яичников и обосновать условия и показания к минимально инвазивному вмешательству.
Пациенты и методы исследования
За период 1999–2017 гг. выполнены 124 вмешательства по методике аспирационной (склерозирующей) терапии эндометриоидных кист яичников. Возраст пациенток варьировал от 18 до 42 лет, составив в среднем 26,4 ± 4,2 года. Средний возраст менархе составил 13,3 ± 1,2 года. Продолжительность менструального цикла у большинства больных (68%) находилась в пределах 25–29 дней. У 92% пациенток длительность менструального кровотечения была 4 и более дней, жалобы на обильные менструации предъявляли 26% больных, а у 36 менструации сопровождались болями различной интенсивности. Одну и более беременностей имели 24 (19%) пациентки; соответственно, не было беременностей у 100 (81%) женщин. Первичное бесплодие диагностировано у 42 (34%) пациенток, вторичное бесплодие — у 9 (7%). Роды в анамнезе имели 26 (20%) больных, у 16% — беременность закончилась самопроизвольным прерыванием в сроки 3–11 нед гестации, причем у 10% женщин — после экстракорпорального оплодотворения. При анализе перенесенных заболеваний обращает на себя внимание высокий инфекционный индекс в детстве. Оперативные вмешательства на придатках матки в связи с новообразованиями яичников различного генеза в прошлом выполнены у 38 (31%) пациенток, в том числе по поводу эндометриоидных кист — у 26 (21%). Следует уточнить, что у 22 из 38 (18%) больных в ходе предшествующих хирургических вмешательств были удалены придатки матки.
Длительность основного заболевания колебалась от нескольких месяцев до 4 лет (в среднем — 1,6 ± 0,6 года). Его ведущими симптомами были: тазовые боли различной интенсивности — 74%, дисменорея — 22%, диспареуния — 14%, меноррагии — 5% (перечисленные симптомы сочетались в различных отношениях). Лишь 15 (12%) пациенток не предъявляли жалоб, у них образования яичников были выявлены гинекологом и/или врачом ультразвуковой диагностики при профилактическом осмотре. При гинекологическом исследовании патологические образования в проекции придатков матки обнаружены у 38% женщин, у 12% — высказано предположение об их наличии. Соответственно в 50% наблюдений новообразования яичников диагностированы только с помощью эхографии.
Методика аспирационной (склерозирующей) терапии эндометриом яичников хорошо известна и описана ранее [6]. Следует акцентировать внимание на необходимости полной санации полости кисты и экспозиции 70% раствора этанола не менее чем на 40 с (в зависимости от исходного объема эндометриомы).
Результаты исследования и их обсуждение
Средний диаметр эндометриом яичников в наших исследованиях варьировал от 25 до 65 мм. В 84 (67,7%) наблюдениях патологический процесс был односторонним, в 72,3% — двусторонним. У 43 (34,6%) женщин имел место рецидив заболевания после предшествующей цистэктомии, у 28 (22,6%) — эндометриоидные кисты локализовались в единственном яичнике и еще у 7 (5,6%) пациенток при ультрасонографии яичник, контрлатеральный от эндометриодного образования, был резко уменьшен в размерах, а в его срезах отсутствовали признаки антральных фолликулов (после предшествующей цистэктомии по поводу эндометриоидных кист). То есть фактически у 35 (28,2%) пациенток эндометриома диагностирована в единственном яичнике. Ультразвуковая характеристика эндометриоидных кист хорошо изучена и не требует обсуждения. Следует уточнить, что их главным акустическим критерием считается констатация внутри патологического образования мелкоточечной эхо-позитивной взвеси на фоне повышенного уровня звукопроводимости. Обнаружение подобной картины позволяет почти в 100% наблюдений установить точный диагноз до хирургического вмешательства.
Для выявления локусов неоангиогенеза — одного из основных маркеров злокачественной опухоли — использовали цветное допплеровское картирование в режиме энергетического допплера. В этом режиме у больных с эндометриомами кровоток регистрировали в области ворот яичника, а также по периферии новообразования в сохранной ткани яичника. Объем содержимого эндометриоидной кисты, эвакуированного в ходе аспирационной терапии, варьировал от 2 до 12 мл. Однако истинный объем содержимого этих кист было сложно оценить вследствие высокой плотности «шоколадной» жидкости, что практически всегда требовало предварительного лизиса с помощью 0,9% раствора NaCl. Важным этапом склерозирующей терапии эндометриом является экспозиция 70% раствора этанола на завершающем этапе вмешательства. Ее длительность зависит от объема полости новообразования и составляет 60–90 с. Суть данного этапа аспирационной терапии — вызвать легкий ожог (химическая деструкция) и в последующем — склероз эндометриоидной выстилки кисты. Склерозирующую терапию пациенток с эндометриоидными кистами яичников необходимо рассматривать только в комплексе с послеоперационным гормональным лечением. Вопрос о роли послеоперационной гормональной терапии больных эндометриозом яичников до настоящего времени остается поводом для дискуссий. Существует точка зрения, что после полного удаления капсулы эндометриоидных кист, других очагов эндометриоза нет необходимости в применении гормональных средств. В то же время никто не отрицает сравнительно высокую частоту рецидивов эндометриом после цистэктомии, что можно объяснить наличием микроскопических и/или непигментированных гетеротопий, рост которых в последующем обуславливает рецидивы патологических образований. В любом случае, аспирационная терапия предусматривает обязательное назначение гормональных препаратов.
Применение в послеоперационном периоде экзогенных гормонов (антигормонов) преследует следующие цели:
1) дополнить склерозирующий эффект этанола;
2) подавить пиковые выбросы гормонов аденогипофиза, способствующие рецидиву заболевания.
Традиционно препаратами первой линии лечения пациенток с эндометриозом после хирургического вмешательства считаются комбинированные оральные контрацептивы (КОК) — эстроген-гестагенные средства [4]. При выборе последних особое внимание уделяют типу прогестагена, так как именно эти соединения оказывают антипролиферативное действие на очаги эндометриоза.
Эффективность результатов комплексной (склерозирующей + медикаментозной) терапии эндометриом оценивали по следующим параметрам:
1) частота рецидивов новообразования;
2) длительность периода, в течение которого произошел рецидив эндометриомы;
3) частота наступления беременности.
Ретроспективный анализ полученных результатов показал, что частота рецидивов заболевания в течение первых 12 мес наблюдения составила 38,7% (48 из 124 наблюдений). В то же время в течение первых 3 мес наблюдения этот показатель не превысил 9,7% (12 из 124 наблюдений). В период 7–12 мес после вмешательства самопроизвольная беременность наступила у 36,3% (46) женщин, которая во всех наблюдениях закончилась родами. Причем часть пациенток (20,1%) по разным причинам не планировали беременности.
Сегодня главная дилемма в отношении эндометриом яичников — оперировать или не оперировать. Справедливо отметить, что по данному вопросу мнения ученых всего мира разделились. Действительно, некоторые авторы ратуют в пользу нехирургического подхода при эндометриомах яичников диаметром до 3 см, аргументируя свою позицию резким снижением, а иногда потерей фолликулярного запаса после хирургических вмешательств на яичниках по поводу эндометриоидных образований. Нельзя не признать, что данный факт имеет высокий уровень достоверности. Механизмы снижения/утраты фолликулярного запаса после хирургического лечения больных эндометриомами яичников различны. Однако главная причина тесным образом связана непосредственно с морфогенезом эндометриом. Хорошо известно, что эндометриоидные кисты в отличие от других доброкачественных новообразований яичников характеризуются наличием плотных подэпителиальных сращений между капсулой кисты и воротами яичников — места прохождения основных кровеносных и лимфатических сосудов, питающих яичник. Поэтому цистэктомия при эндометриоидных кистах — это уже большая травма для яичника, а необходимость лигирования (коагуляции) яичника в области его ворот вызывает дополнительные нарушения в системе кровоснабжения яичника. «Агрессивность» цистэктомии при эндометриомах — это одна сторона медали. Другая — напрямую связана с онкологической настороженностью. Сегодня не является поводом для дискуссий риск озлокачествления эндометриоза. Однако в обсуждении данной проблемы «ускользает» важное уточнение: способностью к малигнизации обладает, как правило, эндометриоз яичников. Именно для этой локализации эндометриоза характерны атипические формы, которые принято рассматривать как фазу перехода доброкачественного процесса в злокачественный [8]. Проведенные по данной проблеме клинико-статистические исследования установили, что в отдаленном периоде наблюдения (11,4 года) риск развития рака яичников у пациенток с эндометриомами яичников в 2 раза выше, чем в популяции [9].
Анализ данных литературы и опыт собственных наблюдений по данной проблеме позволяют обосновать ряд положений:
1) эндометриоз — гистологический диагноз, характеризующийся специфическими морфоструктурными особенностями; до хирургического вмешательства «эндометриодная киста яичника» — лишь предположительное заключение методов инструментальной диагностики (УЗИ, КТ, МРТ);
2) нецелесообразно проводить медикаментозное лечение при эндометриоидных кистах яичников без их гистологической верификации вследствие погрешности диагностики даже при использовании ультрасовременных методов нехирургической визуализации;
3) учитывая высокие риски повреждения фолликулярного запаса после хирургического лечения эндометриом, особенно при их рецидивах, необходимо ставить вопрос о применении аспирационной (склерозирующей) терапии;
4) склерозирующую терапию пациенток с эндометриоидными кистами яичников необходимо рассматривать только в комплексе с послеоперационным гормональным лечением.
Важно подчеркнуть, что от комплаентности экзогенных гормонов зависит исход микроинвазивного (максимально щадящего для функции яичников) хирургического вмешательства, коим является склеротерапия. Сегодня КОК вполне справедливо причисляют к препаратам первой линии выбора, которые используют для купирования тазовой боли у пациенток с эндометриозом. Их потенциальными преимуществами являются сравнительно низкая цена, небольшая частота побочных эффектов, возможность длительного лечения. Последний аспект имеет особое значение у женщин, не планирующих беременность. При выборе КОК для послеоперационного лечения пациенток с эндометриоидными кистами яичников необходимо учитывать фармакодинамику прогестагена, входящего в состав КОК. Данные литературы свидетельствуют, что эффективность диеногеста при эндометриозе сопоставима с таковой агонистов гонадотропин-рилизинг-гормона [10]. Однако в отличие от последних прогестагены не модулируют развитие эстроген-дефицитных состояний, тяжело переносимых пациентами. В литературе последних лет сведения об эффективности склерозирующей терапии эндометриом имеют разноречивый характер. В метаанализе Cohen et al., основанном на изучении мировых источников (Pubmed, Embase, Ovid Medline, Google Scholar, Clinicaltrials. gov, Cochrane Central Register of Controlled Trials), частота рецидивов эндометриом после склерозирующей терапии варьирует от 0% до 62,5% (соответственно эффективность — от 37,5% до 100%) [11]. В наших исследованиях частота рецидивов составила 38,7%, что коррелирует с «нижней границей» эффективности данного метода. В то же время мы считаем это достаточно высоким результатом, основанным на многолетнем опыте. Различия в эффективности склерозирующей терапии, представленные в литературе, по-видимому, объясняются длительностью периода наблюдения за этими пациентками. В частности, в наших исследованиях в течение первых 3 мес наблюдения этот показатель не превысил 9,7%, что в итоге способствовало наступлению беременности у 46 из 124 женщин. С учетом того, что 25 (20,1%) женщин, вошедших в настоящее исследование, не планировали беременность и использовали гормональную контрацепцию (диеногест + этинилэстрадиол), частота наступления беременности в данной группе достигла 46,4%.
Необходимо подчеркнуть, что склеротерапия эндометриом яичников не должна рассматриваться в качестве панацеи в лечении таких пациенток. Ее популяризация не означает отказ от применения других методов хирургического вмешательства. Безусловно, данный метод обеспечивает максимально бережное отношение к фолликулярному запасу. Однако он имеет и свои ограничения, такие как невозможность выполнения овариолизиса, отсутствие визуального контроля над деструкцией капсулы кисты, отсутствие информации о распространенности эндометриоза. Более того, благоприятный исход аспирационной терапии эндометриоидных кист яичников во многом зависит от соблюдения условий и показаний к подобному вмешательству:
Заключение
Склеротерапия эндометриом яичников с ультразвуковым мониторингом вмешательства — минимально инвазивный метод лечения пациенток репродуктивного возраста, обеспечивающий сохранность фолликулярного запаса. Также данный метод можно рассматривать в качестве выбора в сложных клинических ситуациях: рецидив эндометриоидной кисты единственного яичника; предшествующие многократные оперативные вмешательства на единственном яичнике; высокий риск осложнений абдоминального хирургического вмешательства и др. Аспирационная терапия эндометриом не должна рассматриваться в качестве основного метода лечения таких пациенток, для ее применения разработаны определенные условия и показания. Склерозирование капсулы эндометриом яичников не является монотерапией, ее исход во многом определяется адекватностью послеоперационного гормонального лечения.
Литература
М. Б. Таирова 1
А. И. Давыдов, доктор медицинских наук, профессор
ФГАОУ ВО Первый МГМУ им. И. М. Сеченова МЗ РФ, Москва
Дифференциальный подход к выбору метода лечения больных эндометриозом яичников/ М. Б. Таирова, А. И. Давыдов
Для цитирования: Лечащий врач № 12/2018; Номера страниц в выпуске: 20-23
Теги: тазовая боль, эндометриома, склерозирующая терапия














