Дзм что это такое в медицине расшифровка
Дзм что это такое в медицине расшифровка
Департамент здравоохранения города Москвы
Смотреть что такое «ДЗМ» в других словарях:
дзміїв — дзмі/єва, дзмі/єве, діал. Належний дзмію. || Власт. дзмієві … Український тлумачний словник
дзмій — я, ч., діал. Змій … Український тлумачний словник
Дзмітры Калдун — Dsmitry Kaldun im Finale des Eurovision Song Contest 2007 Dsmitry Kaldun (weißrussisch Дзмітры Калдун; russisch Дмитрий Александрович Колдун/Dmitri Alexandrowitsch Koldun; * 11. Juni 1985 in Minsk), auch als Koldun bek … Deutsch Wikipedia
підзмінний — а, е. Прикм. до підзміна … Український тлумачний словник
підзміна — іменник жіночого роду … Орфографічний словник української мови
підзмінний — прикметник … Орфографічний словник української мови
АФÆДЗÆЙ АФÆДЗМÆ — тж. АЗÆЙ АЗМÆ Азы дæргъы. Из года в год. Мæгуыр сидзæргæс ус афæдзæй афæдзмæ хистытæ фæкодта … Фразеологический словарь иронского диалекта
НПЦ ПЗДП ДЗМ — НПЦ ПЗДП Научно практический центр психического здоровья детей и подростков Департамента здравоохранения города Москвы; Научно практический центр психического здоровья детей и подростков http://www.npc pzdp.ru/ мед., образование и наука,… … Словарь сокращений и аббревиатур
підзміна — и, ж. Людина або група людей, яка має заступити кого небудь на чергуванні, вахті і т. ін … Український тлумачний словник
афæдзæй афæдзмæ — з.б.п … Орфографический словарь осетинского языка
Хроническая недостаточность мозгового кровообращения
Хроническая недостаточность мозгового кровообращения — медленно прогрессирующая дисфункция мозга, возникшая вследствие общего и/или мелкоочагового повреждения мозговой ткани на фоне длительно существующей недостаточности мозгового кровоснабжения.
Синонимы:
Наиболее широко в отечественную неврологическую практику вошёл термин «дисциркуляторная энцефалопатия», сохраняющий своё значение и на сегодняшний день.
Причины хронической недостаточности мозгового кровообращения:
Основные:
Дополнительные:
Для адекватной работы мозга необходим высокий уровень кровоснабжения. Головной мозг, масса которого составляет 2,0-2,5% массы тела, потребляет 20% циркулирующей в организме крови. Величина мозгового кровотока в полушариях составляет 50 мл на 100 грамм в минуту, потребление глюкозы составляет 30 мкмоль на 100 грамм в минуту, а в сером веществе эти величины в 3-4 раза выше, чем в белом. В условиях покоя потребление мозгом кислорода составляет 4 мл на 100 грамм в минуту, что соответствует 20% всего кислорода, поступающего в организм. С возрастом и при наличии патологических изменений величина мозгового кровотока снижается, что играет решающую роль в развитии и нарастании хронической недостаточности мозгового кровообращения.
Наличие головной боли, головокружения, снижения памяти, нарушения сна, появление шума в голове, звона в ушах, нечёткости зрения, общей слабости, повышенной утомляемости, снижения работоспособности и эмоциональной лабильности – эти симптомы чаще всего просто «информируют» человека об усталости. Только при подтверждении сосудистого генеза «астенического синдрома» и выявлении очаговой неврологической симптоматики устанавливают диагноз «дисциркуляторная энцефалопатия».
Основой клинической картины дисциркуляторной энцефалопатии в настоящее время признаны когнитивные (познавательные) нарушения. При хроническом нарушении мозгового кровообращения следует отметить обратную зависимость между наличием жалоб, особенно отражающих способность к познавательной деятельности (память, внимание), и степенью выраженности хронической недостаточности: чем больше страдают когнитивные (познавательные) функции, тем меньше жалоб. Параллельно развиваются эмоциональные расстройства (эмоциональная лабильность, инертность, отсутствие эмоциональной реакции, потеря интересов), разнообразные «двигательные нарушения» (расстройства ходьбы и равновесия).
Неврологические синдромы при дисциркуляторной энцефалопатии:
— паркинсонический синдром характерен замедленными движениями, гипомимией, негрубой мышечной ригидностью, тремор отсутствует, нарушения походки характеризуются замедлением скорости ходьбы, уменьшением длины шага, «скользящим», шаркающим шагом, мелким и быстрым топтанием на месте, поворачиванием всем корпусом с нарушением равновесия, что иногда сопровождается падением. При хронической недостаточности мозгового кровообращения двигательные нарушения проявляются, прежде всего, расстройствами ходьбы и равновесия;
— психоорганический синдром может проявляться эмоционально-аффективными расстройствами (астено- депрессивными и тревожно-депрессивными), когнитивными (познавательными) нарушениями;
В основе всех синдромов, свойственных дисциркуляторной энцефалопатии, лежит разобщение внутримозговых связей вследствие диффузного повреждения белого вещества мозга.
Гипервентиляционный синдром и дисфункциональное дыхание
Клинические особенности, диагностические критерии гипервентиляционного синдрома (ГВС) и дисфункционального дыхания (ДД) недостаточно знакомы широкому кругу врачей [1, 2, 3]. К одной из исторических вех, связанной с понятиями о функциональных нарушениях
Клинические особенности, диагностические критерии гипервентиляционного синдрома (ГВС) и дисфункционального дыхания (ДД) недостаточно знакомы широкому кругу врачей [1, 2, 3]. К одной из исторических вех, связанной с понятиями о функциональных нарушениях дыхания, относят 1871 год, когда Да Коста (Da Costa Jacob, 1833–1900), американский врач, принимавший участие в Гражданской войне США, применил термин «гипервентиляционый синдром» (ГВС) у пациентов с так называемым «солдатским сердцем». С тех пор для характеристики дыхательных расстройств предлагались различные альтернативные определения: «дыхательный невроз», «нейрореспираторная дистония», «респираторный синдром», «респираторная дискинезия», «идиопатическая гипервентиляция», «нейрореспираторный синдром», «неустойчивое дыхание» и др. Однако указанные термины не получили широкого признания. Они являются достаточно общими и не отражают особенностей нарушений дыхания у конкретного больного [4]. Перечисленные определения нередко связывают с понятием «непонятная одышка» (unexplained dyspnea).
ГВС встречается в 6–11% от числа пациентов общей практики. Соотношение мужчин и женщин составляет 1:4, 1:5; чаще наблюдается в 30–40 лет, но возможно развитие в других возрастных группах, включая детей и пожилых. L. Lum (1987) подчеркивал, что «каждый врач в течение недели может встретить хотя бы одного больного с ГВС». Врачи различных специальностей — невропатологи, кардиологи, пульмонологи, психиатры — могут наблюдать у своих пациентов явления гипервентиляции. Острое течение ГВС встречается значительно реже, чем хроническое, и составляет лишь 1–2% от общего числа больных [2, 6, 7].
Причины развития ГВС довольно многочисленны. Это неврологические и психические расстройства, вегетативные нарушения, болезни органов дыхания, некоторые заболевания сердечно-сосудистой системы, органов пищеварения, экзогенные и эндогенные интоксикации, лекарственные средства (салицилаты, метилксантины, β-агонисты, прогестерон) и др. Считается, что в 5% случаев ГВС имеет только органическую природу, в 60% случаев — только психогенную, в остальных — комбинации этих причин [6].
Важной особенностью развития ГВС является то обстоятельство, что если причины, являющиеся триггерными, устраняются, то гипервентиляция, которая уже не соответствует требованиям конкретной ситуации, сохраняется, сохраняется и гипокапния. Происходит стабилизация гипокапнических нарушений газообмена и формируется «порочный круг» ГВС, который начинает циркулировать автономно, и симптомы могут персистировать достаточно долго — феномен «махового колеса». Эти изменения реакции дыхания указывают на уязвимую систему контроля дыхания, которая не способна поддержать нормальное парциальное давление углекислого газа в крови (РСО2) и кислотно-щелочной гомеостаз [8, 9, 10, 11].
В основе развития клинических проявлений ГВС лежат гипокапнические нарушения газообмена [2, 3, 10]. Среди множества клинических проявлений ГВС одышка является ведущей жалобой и встречается практически в 100% случаев. Одышка может быть единственным клиническим проявлением, но чаще сочетается с другими симптомами.
Основные клинические проявления ГВС
Респираторные: одышка, вздохи, зевота, сухой кашель.
Общие: снижение трудоспособности, слабость, утомляемость, субфебрилитет.
Кардиальные: кардиалгия, экстрасистолия, тахикардия.
Психоэмоциональные: тревога, беспокойство, бессонница.
Гастроэнтерологические: дисфагия, боли в эпигастрии, сухость во рту, аэрофагия, запоры.
Неврологические: головокружение, обмороки, парестезии, тетания (редко).
Мышечные: мышечная боль, тремор.
Диагностика ГВС в первую очередь опирается на знание врачей самых различных специальностей об особенностях клинической картины ГВС. ГВС должен устанавливаться только после проведения дифференциальной диагностики с другими заболеваниями, протекающими с синдромом одышки. Полиморфизм клинических проявлений ГВС вызывает диагностические проблемы. Назначаются многочисленные обследования, дорогостоящие, ненужные, а иногда и опасные для больного. L. Lum (1987), обсуждая диагностические проблемы, называет среди врачебных ошибок бесполезные абдоминальные операции, операции на позвоночнике и других органах, инвазивные исследования, проводимые не без риска, и, что еще хуже, такие диагнозы, как эпилепсия и инфаркт миокарда. Взаимосвязи гипокапнии и ассоциированных с ней симптомов являются чрезвычайно сложными. Многие врачи при регистрации у больных низких значений РСО2 автоматически устанавливают диагноз ГВС, что является неправильным. Известно, что явления гипокапнии могут быть у больных рестриктивными легочными процессами, при лихорадочных состояниях, сердечной патологии, однако при этом «классических» гипокапнических жалоб может и не быть. И наоборот, так называемые гипокапнические жалобы, например тревога, одышка, парестезии и др., встречаются у пациентов с нормокапнией.
В практической медицине больной с ГВС — это пациент, предъявляющий жалобы на одышку, которая не соответствует данным объективного осмотра, показателям клинико-инструментальных исследований дыхания, с диспропорциональной, непонятной одышкой, субъективное восприятие которой является довольно тягостным. К сожалению, при отсутствии достоверных объяснений одышки больные обычно направляются для консультаций в различные лечебные учреждения. В конечном итоге они и формируют основной контингент альтернативной медицины, различных псевдоспециалистов «по тренировке правильного дыхания».
Исследование функции внешнего дыхания, имеющее важное значение в дифференциальной диагностике одышки, не помогает в верификации функциональных нарушений дыхания. Основным подтверждением ГВС служит выявление гипокапнических нарушений газообмена. Снижение РСО2 — прямое свидетельство альвеолярной гипервентиляции. Однако исходная гипокапния у больных с ГВС встречается не так часто. Поэтому в тех случаях, когда у пациента с предположительным ГВС в условиях покоя определяются нормальные значения углекислоты, рекомендуется определение изменений уровня СО2 при различных провокационных тестах. К «золотому стандарту» диагностики ГВС относят пробу с произвольной гипервентиляцией.
Департаментом пульмонологии университета г. Наймиген (Голландия) разработан Наймигенский опросник (Nijmegen questionnaire) для выявления физиологических показателей дизрегуляции вентиляции, сопоставимых с ГВС (табл.). Анкета содержит 16 пунктов, которые оцениваются по 5-балльной шкале (0 — никогда, 4 — очень часто). Минимальные и максимальные достижимые числа — 0 и 64 соответственно.
Данный опросник нашел свое применение прежде всего для скрининг-диагностики ГВС. Существует положение, согласно которому использование данного опросника позволяет корректно предсказывать ГВС в 90% от всех случаев [2, 12].
В последние годы в клиническую практику начинает внедряться понятие «дисфункциональное дыхание» (ДД). Приоритет внедрения термина принадлежит Ван Диксхорну (J. van Dixhoorn), который привел его в работе Hyperventilation and dysfunctional breathing (1997). Основанием для этого явилось понимание, что при функциональных нарушениях дыхания возможны различные изменения паттерна дыхания и значений РCO2, а не только гипокапнические расстройства, характерные для ГВС. ДД может проявляться также быстрым, аритмичным, поверхностным дыханием, частыми вздохами, преобладанием грудного типа дыхания.
Одной из сложных и дискуссионных проблем в пульмонологии является понимание взаимоотношений ГВС, ДД и бронхиальной астмы (БА) [15–18]. С. И. Овчаренко и др. (2002) у 22 из 80 больных БА выявили нарушения дыхания, соответствующие критериям ГВС. Сведений относительно встречаемости дисфункциональных нарушений дыхания при астме немного. Установлено, что среди лиц с диагнозом БА и по крайней мере с одним предписанием антиастматического препарата 29% имеют клинические признаки ДД [19]. Указывается, что ДД может усиливать симптомы БА и приводить к избыточному назначению лекарств.
Достаточно сложным является понимание механизмов развития дисфункциональных расстройств дыхания при БА; существует ряд предположений. К достаточно обоснованным факторам развития гипервентиляции относят тревожные расстройства. Использование больными бронходилататоров (β-2-агонисты, теофиллин), которые обладают эффектами стимуляции дыхания, также относят к факторам развития гипервентиляции. Обсуждается роль изменений перцепции одышки при БА. Анализ существующих проблем взаимосвязи ДД и БА провел M. Morgan (2002), представив следующие ключевые положения:
В зависимости от установления особенностей ДД должна осуществляться и программа лечения больных. При выявлении ГВС релаксирующие методы дыхательной гимнастики проводятся под руководством опытных инструкторов, назначаются β-адреноблокаторы, бензодиазепины [5, 22, 23]. При явлениях гиповентиляции — массаж дыхательных мышц, использование дыхательных тренажеров. Выявление ГВС при БА указывает на необходимость применения методов коррекции функциональных нарушений дыхания. Релаксирующие дыхательные упражнения за счет неспецифических механизмов дыхательного тренинга улучшают качество жизни у этих больных.
По вопросам литературы обращайтесь в редакцию.
В. Н. Абросимов, доктор медицинских наук, профессор
Рязанский ГМУ им. акад. И. П. Павлова, Рязань
Нарушение ритма сердца и проводимости (аритмии сердца)
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Практически у 80% пациентов с ишемической болезнью сердца регистрируются аритмии различного характера и до 65% из них угрожают жизни. НРС могут быть самостоятельными или являться осложнением заболеваний сердечно-сосудистой системы и других органов и систем
С учетом частоты сердечных сокращений их можно подразделить на две большие группы:
1. Брадиаритмии:
2. Тахиаритмии:
Важно отличать нарушения ритма сердца, вызванные органическим (необратимым) поражением миокарда, и функциональные нарушения. Как правило, функциональные нарушения встречаются при здоровом сердце и могут быть вызваны психогенными, рефлекторными и гуморальными расстройствами. Функциональные нарушения ритма сердца встречаются достаточно часто, важно выявить и исключить вызывающие их причины, что позволит избавить человека от аритмии.
Органические нарушения возникают при: коронарной ишемии, гемодинамических пороках сердца и крупных сосудов, сердечной недостаточности, гипертонии. Они могут появляться при токсическом воздействии (медикаментозных препаратов, алкоголя и др.) или инфекционно токсическом (ревматизм, вирусные инфекции, миокардиты различной этиологии и др.), гормональных сдвигах. Аритмии бывают врожденные (синдром WPW, врожденная АВ блокада и др.) и приобретенными, вызванные внешними воздействиями (миокардит,операции и травмы сердца и др.).
Основные симптомы (проявления аритмий)
Брадиаритмии:
Тахиаритмии:
Обычно диагностика аритмий осуществляется врачом поликлиники, кардиологом или врачом скорой помощи. Имеет значение сбор анамнеза, физикальное обследование, и различные инструментально-диагностические методы. Наиболее важным является регистрация НРС на ЭКГ (для предъявления аритмологу).
На сегодняшний день в специализированных или многопрофильных клиниках пациентов консультирует врач кардиохирург-аритмолог и определяет необходимость и возможность эндоваскулярного интервенционного (малотравматичного) лечения нарушения ритма сердца. В нашей Клинике есть все необходимые ресурсы для диагностики и лечения аритмий
К методам диагностики нарушения ритма сердца относят:
Тилт-тест – проба с пассивным ортостазом. Проводится на специальном поворотном столе. Позволят выявить или исключить связь между развитием обморочных состояний и нарушениями сердечного ритма.
Лечение аритмий: хирургическая коррекция нарушений ритма сердца
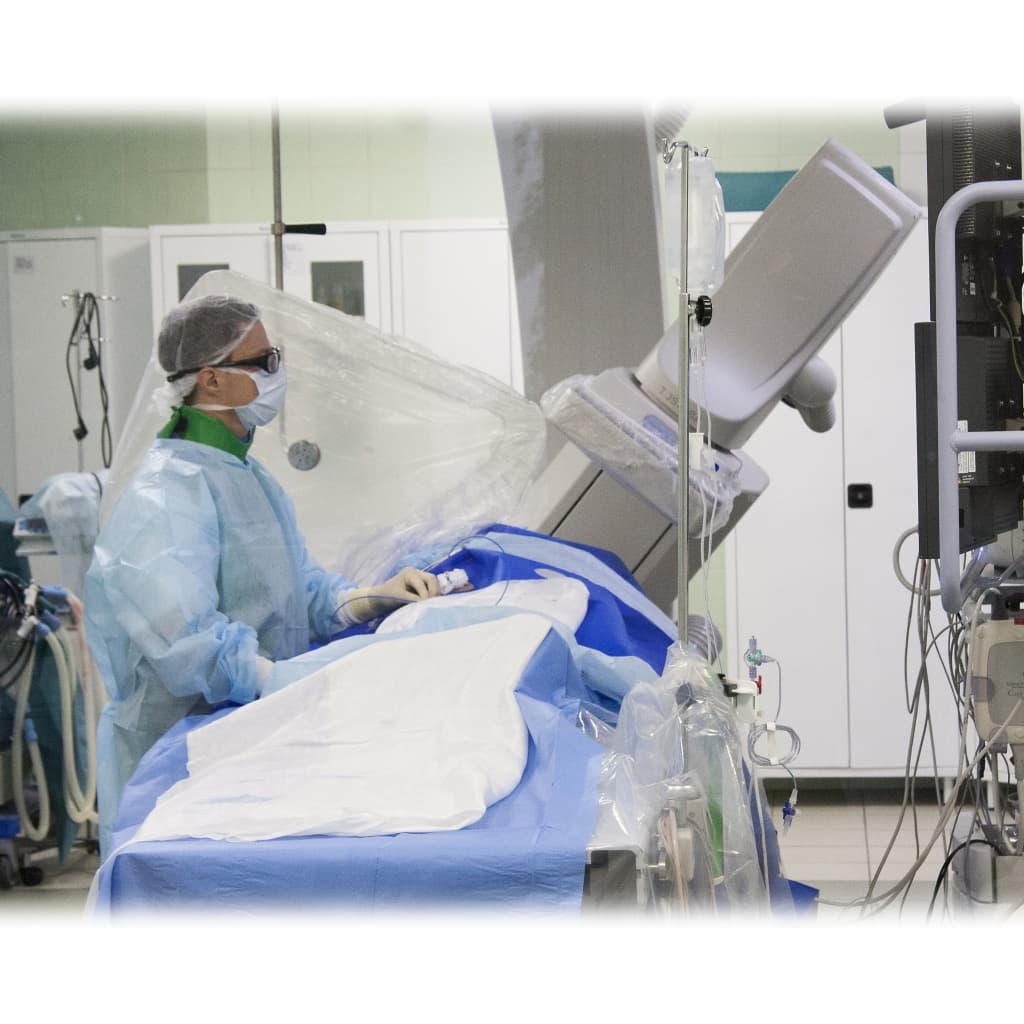
В нашей Клинике выбор способа лечения нарушения ритма сердца осуществляется специа-листом с учетом клинической картины заболевания, данных инструментально-диагностических исследований и рекомендаций Российского кардиологического обще-ства, Всероссийского научного общества аритмологов.
Самостоятельный прием препаратов, самолечение различными методами является крайне не желательным и не безопасным, если неизвестен и не учитывается характер, механизм и причина аритмии.
Существует несколько способов лечения нарушения ритма сердца:
Операция выполняется под местной анестезией в условиях рентгеноперационной длительностью до 40-55 минут.
Эффективным и радикальным методом лечения тахиаритмий является катетерная аблация (деструкция) очага аритмии. Операция, в среднем, длится не более 1 часа, и через сутки пациент может быть выписан из стационара.
РАСШИФРОВКА АНАЛИЗА КРОВИ ТАБЛИЦА
Качественную интерпретацию результатов анализа крови может осуществить только врач. Однако, как и в любой специальности, в медицине встречаются специалисты хорошие и не очень.
Конечно, определить уровень подлинной квалификации врача способна только авторитетная комиссия, но качество оказанной помощи хочется контролировать нам самим, хотя бы для выработки доверия к врачу и его рекомендациям. В этой статье мы рассказываем как понять, что обозначает отклонение в том или ином параметре анализа крови.
ТАБЛИЦА ПОКАЗАТЕЛЕЙ ОБЩЕКЛИНИЧЕСКОГО АНАЛИЗА КРОВИ С РАСШИФРОВКОЙ
Этими показателями не ограничивается исследование крови, однако они считаются главными. Сам по себе каждый их них не является достаточным основанием для постановки диагноза и рассматривается лишь вкупе с другими показателями, данными физикального обследования (осмотра врачом) и других исследований.
ДРУГИЕ ВАРИАНТЫ РАСШИФРОВКИ АНАЛИЗА
Важно помнить, что кроме стандартных данных анализа крови для взрослых мужчин и женщин есть ещё самостоятельные показатели и варианты нормы для детей, причем в каждом возрасте отдельно, для беременных, для людей преклонного возраста.
Специалисты Лабтест СПб с удовольствием помогут вам в расшифровке анализа крови и других лабораторных показателей. Мы ждем вас в восьми медицинских центрах Санкт-Петербурга. Приезжайте, если нужна помощь!
Иногда врачам попадается анализ крови на английском языке. Не всегда удается сразу определить, какое сокращеннное название показателя общеклинического или биохимического анализа крови соответствует общепринятым в России. Ниже мы приводим иллюстрацию с расшифровкой общепринятых показателей анализа крови на английском языке.
В сети медицинских центров Лабтест с собственной лабораторией вы можете сделать этот и другие анализы числом более 600 без записи и предварительных звонков, как взрослым, так и детям. Также действует выездной забор анализов в Санкт-Петербурге и ближайших пригородах.


