Если болит поджелудочная у беременной что делать
Острый панкреатит: особенности течения болезни, диета и лечение
В противном случае резко возрастает риск развития некроза, формирования кист, абсцессов и других осложнений.
Симптомы острого панкреатита
Основные симптомы острого панкреатита 1 :
Острое воспаление протекает с нарушением оттока панкреатического сока. Поджелудочная железа начинает переваривать собственные ткани, что приводит к сильной опоясывающей боли. Боль обычно возникает внезапно, после переедания, употребления жирных продуктов или алкоголя.
При остром панкреатите начало болевого приступа часто сопровождается ростом артериального давления. Но бывает и так, что, повысившись, давление резко падает, пациент бледнеет, у него возникает сильная слабость, проступает холодный пот. Такие симптомы могут говорить о развитии шокового состояния, которое требует безотлагательной врачебной помощи.
Причины острого панкреатита
Панкреатит может быть инфекционного и неинфекционного происхождения. Вирусный панкреатит возникает вследствие инфекционного поражения поджелудочной железы, например, при кори, вирусном гепатите, туберкулезе.
Распространенные причины острого панкреатита 1 :
Механизм развития болезни заключается в следующем. Пищеварительные ферменты, вырабатываемые поджелудочной железой, в здоровом организме активизируются только после попадания в желудочный тракт. Но под воздействием предрасполагающих факторов нарушается секреторная функция органа и ферменты активизируются уже в поджелудочной железе. Говоря простым языком, орган начинает переваривать сам себя, из-за чего и развивается воспаление.
Диагностика острого панкреатита
Обследование при остром панкреатите назначают гастроэнтеролог или хирург. Крайне важно своевременно провести лабораторные и инструментальные методы диагностики и получить максимально полную информацию о состоянии поджелудочной железы и рядом расположенных органов. Симптомы острого панкреатита можно принять за клинические проявления других заболеваний (аппендицит, холецистит) и выбрать неправильную тактику лечения.
Для диагностики острого панкреатита врач может назначить следующие процедуры 1 :
Важными методами являются УЗИ, МРТ и КТ, с помощью которых врач может определить размер поджелудочной железы, ее контуры, особенности структуры. Ультразвуковое исследование используют для первичной диагностики, определения границ воспаления и выявления новообразований.
Лечение острого панкреатита
При легкой форме панкреатита лечить болезнь можно в домашних условиях, с регулярным наблюдением у специалиста. При при более тяжелых формах заболевания лечение обязательно должно проходить в стационаре. Главная цель лечения — восстановить нарушенные функции поджелудочной железы и предотвратить появление осложнений.
Медикаментозная терапия острого панкреатита может включать прием следующих лекарств:
В случае, если болезнь достигла критического уровня, а консервативная терапия не помогает, специалисты могут прибегнуть к лапаротомии – операционному методу, во время которого врач получает доступ к поврежденному органу.
Определить правильную схему лечения острого панкреатита и помочь устранить симптомы может только врач. Очень важно при появлении первых признаков болезни не затягивать с визитом к врачу: первый же приступ воспаления поджелудочной железы может закончиться переходом болезни в хроническую форму.
Диета при остром панкреатите
Первые сутки после обострения острого панкреатита врачи рекомендуют придерживаться лечебного голодания. Разрешается употреблять простую и щелочную минеральную воду без газа, отвары лекарственных трав, кисели. Суточный объем жидкости составляет 1,5-2 литра. При остром панкреатите назначают диету №5, но меню должен подобрать специалист.
Цель лечебного питания — снизить нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта, а также постепенно восстановить нарушенные функции.
Из рациона при остром панкреатите исключают все продукты и напитки, которые могут раздражать пищеварительный тракт 2 :
При остром панкреатите диету соблюдают на протяжении всего периода лечения и в течение нескольких месяцев после обострения. Особенно строго следует соблюдать пищевые ограничения в первые недели после обострения. В дальнейшем меню можно расширить, включить в него легкие мясные бульоны, нежирное мясо, куриные яйца, супы, творог, нежирное молоко, йогурт, подсушенный хлеб.
Блюда рекомендуется готовить на пару или отваривать. Пища должна быть теплой, но не горячей или холодной. Ограничения касаются не только жирных и жареных блюд, но и специй, сахара и соли. Противопоказано даже незначительное переедание, которое может приводить к нарушению пищеварения и ухудшению самочувствия больного.
Препарат Креон ® при остром панкреатите
Для качественного переваривания пищи необходимо определенное количество пищеварительных ферментов, вырабатываемых поджелудочной железой. При остром панкреатите железа может быть воспалена и не может выполнять свои функции. В результате пища остается частично непереваренной, начинает бродить и загнивать в кишечнике, вызывая вздутие, метеоризм и боли в животе, а также нарушение стула. Из-за гнилостных процессов повышается риск размножения инфекционных возбудителей.
Панкреатит при беременности
Панкреатит при беременности — это острая или хроническая деструкция поджелудочной железы, возникшая либо обострившаяся в период гестации. Проявляется опоясывающей болью в эпигастрии и левом подреберье, тошнотой, рвотой, метеоризмом, снижением аппетита, поносом, иногда гипертермией и полиорганными нарушениями. Диагностируется на основании данных об уровне панкреатических ферментов в крови и моче, результатов УЗИ. Для лечения применяют антиферментные препараты, анальгетики, блокаторы секреции желудка, инфузионные средства, энзимы. По показаниям проводятся санирующие и дренирующие операции, резекция органа.
МКБ-10
Общие сведения
Различные формы панкреатита выявляются у 0,02-0,1% беременных, при этом у 88% пациенток патологический процесс имеет острый характер. Заболевание определяется более чем в половине случаев неотложной хирургической патологии при беременности. Острым панкреатитом чаще страдают первородящие больные, рецидив хронической формы обычно наблюдается при повторных гестациях. Хотя расстройство может развиться на любом сроке, в 52% случаев болезнь возникает в III триместре. Актуальность своевременной диагностики панкреатита связана с существенным увеличением риска материнской и перинатальной смертности при позднем выявлении острой формы заболевания и неправильно подобранной тактике лечения.
Причины
По данным исследований в сфере гастроэнтерологии, проведенных в 70-х годах ХХ века, этиология панкреатита при гестации является такой же, как у небеременных пациенток (за исключением специфического повреждения железы при HELLP-синдроме). Провоцирующими факторами возникновения заболевания считаются расстройства желчевыделения и обмена липидов, употребление гепато- и панкреотоксических веществ (алкоголя, тиазидных диуретиков, метронидазола, сульфасалазина, кортикостероидов), погрешности в питании (рацион с большим количеством жирных, жареных, острых продуктов), курение, цитомегаловирусная инфекция, глистные инвазии (описторхоз, аскаридоз), аутоиммунные процессы, генетическая предрасположенность.
Определенную роль в развитии болезни играют аномалии развития панкреатической железы, повышенное давление в брюшной полости, дуоденальная гипертензия, заболевания ЖКТ (дисфункция сфинктера Одди, язвенная болезнь желудка, двенадцатиперстной кишки, синдром избыточного роста бактерий в тонкой кишке). Триггером к аутоповреждению панкреатической ткани могут стать травмы живота, абдоминальные хирургические вмешательства, эндоскопические манипуляции. У беременных некоторые из перечисленных факторов являются ведущими в связи с физиологической перестройкой организма. Причинами острого процесса служат:
У 12,3% беременных острый панкреатит вызывается панкреотоксическим воздействием свободных желчных кислот, содержание которых возрастает при злоупотреблении спиртными напитками в сочетании с курением. В некоторых случаях причины внезапно возникшего панкреатического воспаления при гестации остаются неустановленными, заболевание считается идиопатическим.
Патология рецидивирует при беременности у трети пациенток, страдающих хроническим панкреатитом. Причинами ухудшения состояния становятся изменение пищевых привычек, снижение двигательной активности, замедление моторики ЖКТ, вызванное действием половых гормонов, эмоциональные переживания по поводу исхода гестации и родов. Часто обострение совпадает с ранним токсикозом или маскируется под него. Хронический панкреатит также может возникнуть во время гестации в результате трансформации нераспознанного острого воспаления, которое в 60% случаев своевременно не диагностируется.
Патогенез
Ключевое звено в развитии панкреатита при беременности — ухудшение оттока панкреатического секрета вследствие частичной или полной обтурации протоков с последующим повреждением их стенки и внутриорганной активацией ферментов. Под влиянием липазы и трипсина паренхима органа самопереваривается. Иногда деструкция тканей провоцируется тромботическими, ишемическими, воспалительными процессами, прямыми токсическими воздействиями на секреторные клетки. При длительном субклиническом влиянии повреждающих факторов панкреатит хронизируется, в ответ на разрушение паренхимы реактивно разрастается соединительная ткань, что приводит к сморщиванию, рубцеванию, склерозированию органа с нарушением его экскреторной и инкреторной функций.
Классификация
Систематизация форм панкреатита в гестационном периоде соответствует общепринятой классификации заболевания. Наиболее значимым для выбора тактики ведения беременности является выделение острых и хронических вариантов воспаления. Чаще у беременных диагностируется острый панкреатит, требующий неотложной терапии для предотвращения серьезных экстрагенитальных и акушерских осложнений. С учетом клинической картины и морфологических изменений специалисты различают 4 фазы активного панкреатического воспаления: ферментативную (от 3 до 5 суток), реактивную (с 4-6 дня до 14-х суток), секвестрационную (до полугода), исхода (от 6 месяцев и далее). Процесс может протекать в более легком отечном (интерстициальном) варианте и тяжелом деструктивном с ограниченным или распространенным жировым, геморрагическим либо смешанным поражением органа.
Хронический панкреатит выявляется у 12% беременных, причем в 1/3 случаев он становится результатом перенесенного, но не диагностированного острого варианта патологии. Заболевание протекает в латентной (безболевой), хронической рецидивирующей, болевой, псевдоопухолевой, склерозирующей формах. Для планирования беременности у пациентки с хроническим панкреатитом важно учитывать этап болезни. Существуют следующие стадии заболевания:
Симптомы панкреатита при беременности
Клинические проявления патологии зависят от особенностей течения и варианта. Острый панкреатит зачастую внезапно возникает во II-III триместрах в виде нарастающих постоянных или схваткообразных болей в эпигастрии или подреберной области. Интенсивность болевых ощущений может быть настолько выраженной, что у женщины наступает сосудистый коллапс или болевой шок с потерей сознания, угнетением сердечно-сосудистой деятельности. Возможна тошнота, рвота, вздутие живота, напряженность брюшной стенки, гипертермия. Почти у половины пациенток отмечается иктеричность склер и кожи. При беременности чаще, чем вне гестационного периода, встречаются тяжелые безболевые формы с шоком, головными болями, спутанным сознанием, другой неврологической симптоматикой.
Рецидив хронического панкреатита обычно наблюдается в 1-м триместре, сопровождается выраженной тошнотой, рвотой, которые расцениваются пациенткой и акушером-гинекологом как признаки раннего токсикоза. Сохранение клинических симптомов диспепсии дольше 12-й недели беременности зачастую свидетельствует именно о повреждении поджелудочной железы. При классическом течении хронического панкреатита ведущим признаком становится болевой синдром. Давящая или ноющая боль может беспокоить женщину постоянно либо возникать после употребления жирной, жареной еды. Иногда она проявляется приступообразно.
Локализация боли соответствует участку повреждения органа: при деструкции головки железы боль ощущается в эпигастрии справа, тела — слева, хвоста — в левом подреберье. Характерный признак панкреатита — опоясывающие болезненные ощущения, которые распространяются из-под мечевидного отростка вдоль левой реберной дуги до позвоночника. Боль может отдавать левое плечо, лопатку, подвздошную область, реже — в прекардиальную зону. При нарушении секреции ферментов выражена диспепсия, отмечается отвращение к жирному, плохой аппетит, усиленное выделение слюны, отрыжка, вздутие, понос с обильным кашицеобразным стулом, имеющим характерный жирный блеск. Беременная медленнее набирает вес.
Осложнения
В прошлом острое деструктивное воспаление панкреатической железы считалось одним из наиболее серьезных гастроэнтерологических заболеваний с высоким уровнем материнской летальности, достигавшей 37-38%. Перинатальная гибель плода отмечалась в 11-37% беременностей при панкреатите. Благодаря внедрению современных методов диагностики и терапии в настоящее время эти показатели удалось снизить до 0,1-0,97% и 0,5-18% соответственно. В 5,4% случаев воспалительная деструкция рецидивирует в период той же гестации, в 6,6% — в течение трех месяцев после родов, в 22-30% патологический процесс становится хроническим.
Хотя при остром воспалении поджелудочной железы плод обычно не испытывает прямых повреждающих воздействий, прогноз беременности ухудшается. У 20% пациенток, перенесших заболевание, возникали самопроизвольные выкидыши, у 16% — преждевременные роды. Основным осложнением в 3 триместре является ДВС-синдром. Наиболее серьезные экстрагенитальные нарушения — инфицирование воспаленных тканей, формирование флегмоны забрюшинной клетчатки, развитие ферментативного перитонита, аррозивных кровотечений и псевдокист, панкреатогенный и инфекционно-токсический шок.
У 28% беременных с хроническими формами болезни наблюдается выраженный ранний токсикоз, продолжающийся до 16-17 недели. Во второй половине гестационного срока хроническая воспалительная деструкция панкреатической железы существенно не ухудшает акушерский прогноз. Отдаленными последствиями хронического панкреатита, возникшего при беременности, являются морфологические изменения органа с формированием псевдокист и кист, абсцедирование, панкреолитиаз, развитие тяжелого инсулинозависимого диабета, стенозирование панкреатического протока и большого дуоденального сосочка вследствие рубцово-воспалительных процессов, малигнизация.
Диагностика
По наблюдениям специалистов в сфере акушерства, панкреатит в период беременности зачастую диагностируется несвоевременно или вообще не распознается. Это связано со стертой симптоматикой при локальной деструкции тканей панкреатической железы или хроническом течении процесса. Для подтверждения диагноза женщинам с подозрением на панкреатит рекомендованы следующие методы обследований:
Чтобы выявить недостаточность внешнесекреторной функции, дополнительно назначают копрологическое исследование. Данные копрограммы подтверждают снижение переваривающей способности дуоденального сока. Рентгенологические методы (дуоденографию в условиях гипотонии) используют крайне редко из-за возможного повреждающего воздействия на плод. Панкреатит дифференцируют с преэклампсией, преждевременной отслойкой нормально расположенной плаценты, HELLP-синдромом, гестационным холестазом, острой жировой печенью беременных, аппендицитом, холециститом, кишечной непроходимостью, желчнокаменной болезнью, раком поджелудочной железы, паранефритом, пиелонефритом, печеночной коликой при нефролитиазе, муковисцидозом, ишемической болезнью сердца. Кроме гастроэнтеролога пациентку по показаниям консультируют терапевт, абдоминальный хирург, гепатолог, уролог, кардиолог, эндокринолог, онколог.
Лечение панкреатита при беременности
Разрабатывая акушерскую тактику, учитывают особенности течения болезни у конкретной больной. Женщинам со стойкой ремиссией, сохраненной секрецией при отсутствии осложнений (панкреатогенного диабета и др.) рекомендовано динамическое наблюдение, периодические осмотры гастроэнтеролога, коррекция диеты с ограничением количества острого, жирного, жареного, полным отказом от алкоголя. При назначении лекарственных препаратов для терапии сопутствующих расстройств необходимо учитывать их возможный панкреотоксический эффект. Острый панкреатит, развившийся до 12 недели беременности, является показанием для ее прерывания, а при гестационном сроке от 36 недель и далее — для досрочного родоразрешения.
Пациентку с активным панкреатитом госпитализируют в хирургический стационар. Основными терапевтическими задачами являются купирование боли, воспаления, восстановление секреторной функций органа, снятие интоксикации, предотвращение возможных осложнений. Важным этапом лечения становится обеспечение функционального покоя поврежденной железы: для подавления секреции панкреатического сока в течение 3-7 дней (с учетом остроты воспаления) соблюдают режим голода и жажды с парентеральной нутритивной поддержкой, содержимое желудка каждые 4-6 часов отсасывают через назогастральный зонд, обеспечивают локальную гипотермию эпигастральной области. Схема медикаментозной терапии включает:
Для профилактики инфицирования очагов некроза возможно превентивное назначение антибиотиков, не имеющих противопоказаний к применению при беременности. В тяжелых случаях панкреатита по показаниям восполняют объем циркулирующей крови, под контролем диуреза корректируют расстройства водно-электролитного обмена, используют антиагреганты. После купирования активного процесса при наличии функциональной недостаточности органа проводят заместительную терапию полиферментными препаратами.
Для предупреждения инфекционных осложнений пациентке рекомендованы естественные роды с адекватным обезболиванием (обычно эпидуральной анестезией). Из-за значительного риска инфицирования кесарево сечение выполняется в исключительных случаях по акушерским показаниям. При неэффективности консервативной терапии, нарастании деструкции железы, распространении воспалительного процесса на забрюшинную клетчатку и брюшину показано проведение санирующих и дренирующих вмешательств, панкреатодуоденальной резекции. Обычно в 3-м триместре перед абдоминальной операцией беременность завершают хирургическим родоразрешением, позволяющим сохранить жизнь ребенка.
Прогноз и профилактика
Исход гестации при хроническом течении панкреатита зависит от стадии заболевания. При устойчивой ремиссии прогноз благоприятный. Частые обострения, высокая активность процесса повышают риск осложнений. Пациенткам с установленным диагнозом при планировании беременности необходимо учитывать рекомендации гастроэнтеролога. С профилактической целью женщинам с заболеваниями ЖКТ, гиперлипидемией рекомендована ранняя постановка на учет в женской консультации, диета с ограниченным содержанием животных жиров, отказ от никотина и алкоголя. При необходимости проводится медикаментозная коррекция уровня сывороточных липопротеидов.
Лечение панкреатита во время беременности
Хронический панкреатит — это довольно распространенное заболевание органов пищеварения. Это заболевание характеризуется воспалением тканей поджелудочной железы. А это проводит к нарушениям в пищеварении. Хронический панкреатит при беременности необходимо обязательно лечить, так как он может привести к осложнениям во время беременности.
Диагностировать панкреатит при беременности довольно сложно, потому что существует множество других заболеваний, у которых сходные симптомы. Однако компетентный врач сможет без труда понять, с каким заболеванием он имеет дело.
Каковы же причины возникновения панкреатита?
Во время беременности панкреатит может начаться из-за того, что беременная матка давит на поджелудочную железу, заставляя ее сжиматься. Это становится причиной застоя пищеварительных ферментов, которые действуют разрушающее на поджелудочную железу. Еще одной причиной возникновения панкреатита врачи называют снижение пищеварительного тонуса под воздействием гормонов беременности.
Немаловажную роль в возникновении панкреатита играют и вирусы. А еще некоторые врачи говорят, что чрезмерный прием лекарственных препаратов во время беременности может стать толчком к возникновению хронического панкреатита. Сюда специалисты относят и прием витаминных комплексов, которые могут отрицательно сказываться на поджелудочной железе.
Симптомы панкреатита
Это боли в животе, нарушения пищеварения, дерматологические проблемы. Вообще симптомы сильно зависят от стадии заболевания.
Различают такие стадии:
При беременности может быть любая из этих форм, но чаще всего бывает комбинация диспепсической и болезненной стадий. Лечить панкреатит во время беременности довольно сложно, однако есть определенные медицинские методики и рекомендации, которые применяют в этом случае.
Есть необходимо пять-шесть раз в день небольшими порциями.
4) Также врачи прописывают беременным специальные препараты для снижения кислотности желудка и для ускорения выведения желчи, которые можно применять во время беременности;
5) Если беременная страдает дисбактериозом кишечника, то ей показано применение пробиотиков и пребиотиков.
Назначать медикаменты должен только врач, который знаком с историей болезни беременной женщины. Самолечение в этом случае недопустимо, так как это опасно и для матери, и для плода.
Лечение хронического панкреатита у беременных
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Х ронический панкреатит – это группа хронических заболеваний поджелудочной железы различной этиологии, преимущественно воспалительной природы, проявляющиеся различной степенью нарушения экзокринной и эндокринной функций.
ронический панкреатит – это группа хронических заболеваний поджелудочной железы различной этиологии, преимущественно воспалительной природы, проявляющиеся различной степенью нарушения экзокринной и эндокринной функций.
Диагноз хронического панкреатита у беременных представляет достаточно трудную задачу для врачей, работающих в акушерских клиниках. Обострение хронического панкреатита у беременных необходимо дифференцировать от таких заболеваний, как синдром раздраженного кишечника, болезнь Крона, язвенный колит, кишечная непроходимость, обострение хронического холецистита, хронический гепатит, а также патологии гепатобилиарной системы, связанной с беременностью– ранним токсикозом беременных, чрезмерной рвотой беременных, преэклампсией, острой жировой дистрофией печени.
Нередко в первом триместре беременности обострение хронического панкреатита проходит под маской раннего токсикоза. Принято считать симптомы диспепсии, возникающие до 12 недель беременности, признаками раннего токсикоза и расценивать их после 12 недель, как обострение или манифестацию хронического заболевания гепатобилиарной системы.
Во втором и третьем триместрах обострение хронического панкреатита приходится дифференцировать с внутрипеченочным холестазом беременных, преэклампсией, острой жировой дистрофией печени и HELLP–синдромом.
К факторам, провоцирующим обострение панкреатита у беременных, следует отнести нарушение диеты, снижение физической активности, нарушение моторики желудочно–кишечного тракта, связанное с гормональными влияниями эстрогенов, заболевания желчного пузыря и желчевыводящих путей, белковую недостаточность, инфекции, а также полипрагмазию. К сожалению, не всегда оправданное назначение большого количества лекарственных препаратов, многокомпонентных витаминов беременным может оказывать токсическое действие на органы гепатобилиарной системы и способствовать обострению хронического панкреатита.
Классификация хронического панкреатита (Марсельско–Римская):
–Хронический обструктивный панкреатит (развивается в результате обструкции главного протока поджелудочной железы).
–Хронический кальцифицирующий панкреатит (в протоках обнаруживают белковые преципитаты, кисты и псевдокисты, стеноз и атрезию протоков, атрезию ацинарной ткани).
–Хронический паренхиматозный панкреатит (характеризуется развитием фиброза, инфильтрацией мононуклеарными клетками, которые замещают паренхиму поджелудочной железы).
Диагностика панкреатита
у беременных
В клинике хронического панкреатита у беременных преобладает нерезко выраженный болевой синдром, синдром мальдигестии и мальабсорбции, инкреторная недостаточность. Относительная панкреатическая недостаточность обусловлена падением интрадуоденального уровня рН ниже 5,5 (за счет инактивации ферментов), моторными нарушениями 12–перстной кишки (нарушение процесса смешивания ферментов с пищевым химусом), избыточным бактериальным ростом в тонкой кишке (разрушение ферментов, снижение уровня внутрикишечного рН), дефицитом желчи и энтерокиназы (нарушение активации липазы и трипсиногена).
Клинические признаки панкреатита с внешнесекреторной недостаточностью: диарея с жирным зловонным калом, снижение массы тела при сохраненном или повышенном аппетите, тошнота, рвота.
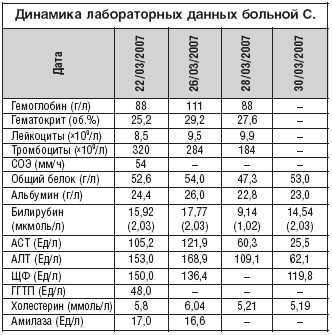
Лабораторные тесты, рекомендуемые для диагностики экзокринной недостаточности поджелудочной железы, в настоящее время недоступны в большинстве российских родовспомогательных учреждениях. Так, проблематичным представляется количественное определение нейтрального жира в кале за 72 часа (более 6 г в день – патология), и определение эластазы в кале (уровень менее 200 мкг в 1 г кала свидетельствует о панкреатической недостаточности). Невысокая чувствительность амилазного теста (определение активности амилазы в крови и моче) связана с кратковременностью гиперамилаземии и гиперамилазурии при панкреатитах. При обострении панкреатита может выявляться повышение уровня АЛТ и АСТ до 2 норм. Повышение билирубина, преимущественно прямого, холестерина и щелочной фосфатазы характерно для развившегося синдрома холестаза, что может быть обусловлено блоком холедоха, развитием реактивного гепатита.
При беременности не применяются рентгенография брюшной полости, ретроградная холангиопанкреатография, КТ. До 32 недель возможно проведение ЭГДС.
При УЗИ внутренних органов определяются увеличение размеров и изменения структуры поджелудочной железы, неровные и нечеткие контуры, расширение протоков, кисты и псевдокисты, патология органов билиарного тракта, прежде всего – холестаз. Наиболее часто у беременных заболевания гепатобилиарной системы протекают с явлениями холестаза.
Основные причины холестаза у беременных:
•Рецидивирующий холестаз неясной этиологии
•Обострение или манифестация хронического заболевания гепатобилиарной системы
•Токсические поражения печени
•Вирусные инфекции (HBV, HCV, HAV, CMV, HSV, аденовирус, энтеровирусы, вирусы Коксаки, вирус Эпштейн–Барра)
•Паразитарная инвазия (описторхоз)
•Доброкачественные негемолитические гипербилирубинемии
•Онкологические заболевания
Как правило, все эти заболевания сопровождаются нарушениями функций поджелудочной железы различной степени тяжести.
Лечение хронического панкреатита
у беременных
Лечение беременных с панкреатитом представляет не менее сложную задачу, чем его диагностика.
В нашей клинике патологии беременных мы придерживаемся следующих принципов ведения беременных с хроническими панкреатитами.
1.Минимизация лекарственной терапии.
2.Диета с ограничением жиров, свежих овощей и фруктов.
3.Повышение количества белков до 150 г в сутки (в основном за счет животных белков). Прием пищи не менее 5 раз в день малыми порциями. Все блюда готовят в отварном или запеченном виде.
4.Беременность накладывает определенные ограничения на лекарственную терапию. Ингибиторы протонной помпы и блокаторы Н2–гистаминовых рецепторов противопоказаны при беременности. В исключительных случаях, когда речь идет о спасении жизни женщины, возможный вред от применения этих препаратов неизмеримо ниже, чем ожидаемый лечебный эффект. Так, при тяжелом течении панкреатита или при наличии язвенных поражений желудочно–кишечного тракта возможно парентеральное применение омепразола или фамотидина.
5.Показано назначение спазмолитиков. Предпочтение отдается селективному спазмолитику Дюспаталину – по 200 мг дважды в сутки за 20 минут до еды в течение 3–4 недель в комбинации с панкреатическими ферментами. Панкреатические ферменты, содержащие только панкреатин, например, Креон 25000 Ед, назначаются за 40 минут до еды с целью достижения обезболивающего эффекта с последующим переходом на Креон 10000 Ед в начале каждого приема пищи в течение не менее 3–4 недель.
6.Учитывая практически всегда присутствующую дисфункцию гепатобилиарной системы, показано назначение препаратов, способствующих разрешению холестаза. В зависимости от клинической ситуации назначаются адеметионин или препараты урсодезоксихолевой кислоты, или препараты экстракта артишоков.
7.Буферные антациды (алюминия фосфат) назначаются при изжоге перед едой и через 30–40 минут после приема пищи и перед сном.
8.При синдроме избыточного бактериального роста в кишечнике, воспалительном процессе в кишечнике, а также при наличии системных поражений, отсутствии эффекта от терапии без применения антибактериальных средств до 18 недель беременности назначается амоксициллин по 1000 мг 2 раза в сутки, после 18 недель беременности возможно назначение метронидазола по 250 мг 4 раза в сутки.
При отсутствии синдрома избыточного бактериального роста в кишечнике основными способами воздействия на микрофлору кишечника является применение пробиотиков и пребиотиков.
Пробиотики – это живые микроорганизмы – молочнокислые бактерии, чаще бифидо– и лактобактерии, иногда дрожжи, которые относятся к нормальным обитателям кишечника здорового человека и улучшают микробный баланс кишечника.
Пребиотики – неперевариваемые ингредиенты пищи, избирательно стимулирующие рост или метаболическую активность одной или нескольких групп бактерий, обитающих в толстой кишке.
Для лечения дисбактериоза у беременных идеально подходит комбинация одной из кишечнорастворимых форм пробиотика с пребиотиком. В ряде работ установлено пребиотическое действие препарата лактулозы Дюфалака, что явилось основанием для включения его в состав комплексной терапии дисбактериоза кишечника у беременных.
Таким образом, проблема диагностики и лечения хронического панкреатита у беременных является актуальной задачей и требует взаимодействия врачей различных специальностей – акушеров, терапевтов и гастроэнтерологов.