Если клебсиелла устойчива к бактериофагам что делать
Чувствительность микробиоты кишечника к бактериофагам и пробиотикам у детей с заболеваниями органов пищеварения
В современной детской гастроэнтерологии используется широкий арсенал препаратов для коррекции нарушенного микробиоценоза кишечника [1, 2]. В последние годы появились пациенты с антибиотикоассоциированными формами дисбактериоза (например, после проведения
.jpg)
В клинической практике педиатры и гастроэнтерологи для коррекции дисбактериоза всe чаще используют перспективные штаммы микробов в составе пробиотических препаратов [7, 8]. Штаммы должны быть типичными для данной возрастной группы детей, они должны сохранять длительную жизнеспособность при хранении и в процессе продвижения по желудочно-кишечному тракту. Одним из важнейших их свойств должна быть способность к адгезии на поверхности эпителиоцитов кишечника, что позволяет им колонизировать желудочно-кишечный тракт. Штаммы должны обладать высокой антагонистической активностью по отношению к патогенным организмам, обладать иммуномодулирующими свойствами [9]. При применении такой пробиотик не должен вызывать побочных эффектов и нарушений со стороны желудочно-кишечного тракта.
В современных условиях при широком арсенале пробиотиков чаще используются те препараты, которые рекомендованы хорошо обеспеченной рекламой от фирм-производителей или поставщиков. Долговременное использование одних и тех же пробиотиков и бактериофагов ведeт к изменению чувствительности условно-патогенных микроорганизмов [10, 11]. Отслеживание еe чувствительности в детской популяции является важной задачей клинической практики.
Цель исследования. Определить лабораторную чувствительность или резистентность микрофлоры кишечника у детей с гастроэнтерологической патологией и синдромом дисбактериоза к препаратам, назначаемым для его коррекции, прежде всего к антимикробным средствам, а также к бактериофагам и пробиотикам.
Материалы и методы. Под наблюдением находилось 65 детей в возрасте от 3 месяцев до 10 лет, из них от 3 месяцев до 3 лет — 10 детей, от 3 до 6 лет — 25 и 7–10 лет — 30. В младшей возрастной группе были больные с глистно-протозойной инвазией (15) и кожно-интестинальной аллергией (20). У детей 7–10 лет основным диагнозом был хронический гастродуоденит (ХГД) (поверхностный тип — у 20 больных, эрозивный — у 10). У всех детей с ХГД в течение последнего полугодия определялась Нр(+)-ассоциация, по поводу чего проводилась тройная антихеликобактерная терапия (Гастрозол, Амоксициллин, Клацид). На фоне тройной терапии больные получали пробиотическую поддержку (Бифиформ или Линекс).
В комплекс обследования включались оценка клинико-анамнестических данных, показателей клинического минимума (анализ крови, мочи, копрограммы), УЗИ органов брюшной полости, фиброгастродуоденоскопия (по показаниям). Всем больным с кожно-интестинальной аллергией проводилось биорезонансное тестирование на сенсибилизацию к пищевым и ингаляционным аллергенам. Исследование кала на лямблии проводилось методом эфирно-формалинового обогащения, микробиологический анализ кала на дисбактериоз кишечника с определением чувствительности выделенной флоры к четырем антимикробным препаратам (Метронидазол, Макмирор, Эрсефурил, Интетрикс), к шести видам бактериофагов (БФ) и 9 пробиотическим препаратам. Чувствительность или резистентность кишечной микрофлоры определялась к следующим фаголизатам: клебсиеллeзный поливалентный БФ, интести-БФ, колипротейный БФ (Н. Новгород), комплексный ПИО-БФ (Н. Новгород), ПИО-ПОЛИ БФ (Уфа) и Секстафаг (Пермь). Оценивалась также чувствительность кишечной микробиоты к 9 пробиотическим препаратам: Бифиформ, Линекс, Нормофлорин, Аципол, Лактобактерин, Бифидумбактерин, Ламинолакт, Пробифор, Примадофилус. При выделении дрожжеподобных грибов рода Candida albicans определялась чувствительность к антимикологическим средствам (Пимафуцин, Нистатин, Дифлюкан и др.).
Подготовка материала для бактериологического исследования проводилась с соблюдением следующих условий: взятие материала из утренней порции, доставка в лабораторию не позднее двух часов с момента дефекации. Бактериологические анализы с определением чувствительности выделяемых микроорганизмов из кишечника проводились в лаборатории «Диагностика» Института экспериментальной медицины (Санкт-Петербург).
Результаты. У всех обследованных детей в 100% случаев обнаруживались бактериологические признаки дисбактериоза. Для оценки тяжести дисбактериоза выделялись бактериологические признаки: снижение количества или исчезновение бифидофлоры, лактобактерий; снижение полноценной кишечной палочки; увеличение количества штаммов гемолитической кишечной палочки; изменение общего количества кишечной палочки; изменение количества энтерококков и наличие условно-патогенной флоры (энтеробактерий, кокков, дрожжеподобных грибов и др.) [12]. С учeтом числа выделенных бактериологических признаков и по соотношению в микробиологическом анализе анаэробы/аэробы у больных был диагностирован дисбиоз средней степени тяжести (71,5%) и I и III степени тяжести (25% и 8,5% соответственно). Степень тяжести дисбиоза является интегративным показателем, который характеризуется нарушением нормальных соотношений основных популяций микроорганизмов кишечника.
Что касается основных компонентов биоценоза, то следует отметить снижение титра бифидобактерий у 55,5% пациентов, нормальные показатели титра бифидобактерий были у 44,5%. Снижение же титра лактобактерий и колифлоры у обследованных детей было более значимым и выявилось у 82,2% и 93,5% соответственно. Нормальные показатели титров лактобактерий и колифлоры были у меньшего числа пациентов (у 17,8 и 4,5% соответственно). Не столь значительное снижение титра бифидобактерий обусловлено тем, что в недалeком прошлом у пациентов при проведении тройной антихеликобактерной терапии и назначении антипротозойной терапии использовался в комплексной терапии кислотоустойчивый штамм бифидобактерий БАГ 791. Однако общее содержание кишечной палочки и еe полноценных штаммов было значительно сниженным (у 95,5% и 80% детей соответственно). Только у 5% обследованных детей не было роста в бактериологическом анализе условно-патогенной флоры. Чаще всего определялся высев клостридий (33,8%), грибов рода C. albicans (20%), золотистого стафилококка (20%) и энтеробактерий — Klebsiella pneumoniae и K. oxytoca (17%), гемоштаммов Escherichia coli и Citrobacter spp. (14,3% и 5,7% пациентов). При анализе чувствительности выделенной микрофлоры к антимикробным препаратам, а именно к метронидазолу и нифуроксазиду (Эрсефурил), отмечена высокая степень резистентности (к метронидазолу 100% резистентность, к нифуроксазиду 85% пациентов). Следует отметить, что у наблюдаемых детей именно данные медикаменты использовались либо для санации от лямблиоза, либо для коррекции дисбактериоза, однако, используя их, санационного эффекта достигнуть не удавалось. Выделенная грамположительная и грамотрицательная микрофлора сохраняла 100% чувствительность к Макмирору и Интетриксу. Следовательно, эмпирический выбор антимикробных препаратов на этапе подавления микробной флоры при дисбактериозе без учeта лабораторной чувствительности не всегда позволяет получить положительный лечебный эффект.
Другая группа препаратов направленного действия — это БФ. Определение чувствительности микроорганизмов проводилось к шести разновидностям БФ. Наибольшая частота чувствительности условно-патогенных микроорганизмов выявилась к Секстафагу (Пермь) — 50% и Пиобактериофагу комплексному (Н. Новгород) — 43%. К остальным видам БФ: интести-БФ, колипротейному БФ (Н. Новгород), клебсиеллeзному и ПИО-ПОЛИ БФ (Уфа) чувствительность выделенных микроорганизмов в лабораторном тесте не превышала 25%, в то время как резистентность условно-патогенной флоры к различным видам БФ колебалась от 50% до 78%. Поэтому для коррекции дисбиоза применение БФ целесообразно использовать после определения чувствительности выделенной кишечной флоры к бактериофагам.
Ведущее значение в программах коррекции дисбактериоза у детей имеют пробиотики, они нередко назначаются как стартовые препараты в расчeте на их антагонистические свойства или на этапе восстановления микробиоценоза. Определение чувствительности микроорганизмов, выделяемых из кишечника при дисбактериозе у детей, проводимое лабораторным тестированием к пробиотикам, выявило интересные закономерности. Анализ полученных результатов исследований показал, что часто используемые препараты (Бифиформ, Линекс, Нормофлорин) утратили антагонистические свойства, определялась 100% резистентность условно-патогенных микроорганизмов к Бифиформу и Нормофлорину и в 95,5% случаев была резистентность к Линексу. Что касается чувствительности микробной флоры к Ациполу, Лактобактерину, Ламинолакту и Пробифору, то она колебалась от 68% до 86%. Самая высокая (100%) чувствительность условно-патогенных бактерий (грамположительных и грамотрицательных) выявилась к пробиотику Примадофилус; при сочетании в культуре бактериальных микроорганизмов с C. albicans у Примадофилуса определялась промежуточная чувствительность только к грибам.
Препарат Примадофилус в линейке пробиотиков, на наш взгляд является несомненным лидером. Во-первых, удобная порошковая форма, с хорошей переносимостью, достаточным количеством препарата в одной упаковке на полный курс лечения. Во-вторых, препарат обладает широким спектром действия и на грамположительную и грамотрицательную микрофлору, высокой (100%) чувствительностью условно-патогенной флоры к данному пробиотику и полным отсутствием аллергических реакций. Примадофилус содержит смесь лактобацилл (Lactobacillus acidophilus и L. rhamnosus) и бифидобактерий (Bifidobacterium infantis и B. longum), дополнительным компонентом служит мальтодекстрин, в составе нет лактозы, в отличие от большинства других препаратов. Синбиотик Примадофилус детский является препаратом выбора для коррекции микробиоты у детей с кожно-интестинальной аллергией.
Заключение. Определение чувствительности микроорганизмов при нарушенном микробиоценозе у детей позволяет оптимизировать коррекцию дисбактериоза как на этапе подавления условно-патогенной флоры, так и на последующих этапах восстановления микробиоты до нормобиоценоза. Выбор эффективных препаратов (антимикробных средств, бактериофагов, пробиотиков) позволяет сократить сроки коррекции нарушенного микробиоценоза и избежать возможных побочных их действий.
Синбиотик Примадофилус имеет преимущества в коррекции бактериальных ассоциаций в микробиоценозе по сравнению с Бифиформом, Линексом, Нормофлорином. При высеве грибов рода C. albicans до назначения Примадофилуса следует использовать антимикотические средства.
Литература
*СПбМАПО, **Лаборатория «Диагностика» ИЭМ, Санкт-Петербург
Контактная информация об авторах для переписки: Консультативно-диагностический центр для детей №2, Санкт-Петербург, ул. Гладкова, д. 4, 198099
Клебсиелла
Темой нынешнего разговора будет, с точки зрения автора, королева внутрибольничных инфекций любого стационара — Klebsiella pneumonia (или палочка Фридлендера).
Автор: Трубачева Е.С., врач – клинический фармаколог
Темой нынешнего разговора будет, с точки зрения автора, королева внутрибольничных инфекций любого стационара — Klebsiella pneumoniae (или палочка Фридлендера). Да-да, автор не ошибся, именно она, а не синегнойки или ацинетки, а именно ее величество — клебсиелла, практически абсолютная убийца тяжелых и крайне тяжелых пациентов. Почему это именно так, мы сегодня и поговорим.
Микробиологические аспекты
Первое и главное, о чем надо знать, — Klebsiella pneumonia — это представитель нормальной микрофлоры кишечника. Еще раз и большими буквами — НОРМАЛЬНОЙ! Не надо ее там лечить (как и стафилококк в носоглотке) — она там живет, и это ее естественный ареал обитания.
А все остальные локации, где она может быть обнаружена: нижние дыхательные пути, мочевыводящий тракт, секрет простаты или содержимое полости матки (анальный сексуальный акт без презерватива — зло, имейте это в виду при сборе анамнеза, особенно у женщин с послеродовым эндометритом, автор такого навидался в достатке… мужчин это тоже касается, и обнаружение подобной зверюшки в секрете простаты должно навести на определенные мысли и вопросы, и пока пациент не закончит данную практику, простатит вы ему при всем желании не вылечите), кровь и в раны при раневых инфекциях после хирургического вмешательства на брюшной полости — могут указывать на возбудителя текущего состояния.
Что вызывает:
Общим у всех этих патологий является одно — они все тем или иным образом связаны с вмешательством, и чаще всего (опуская уже упомянутые анальные сексуальные акты) это вмешательство носит ятрогенный характер. Клебсиелла не умеет ни летать, ни ходить, ни даже ползать, в очаг ее приносят либо неправильно вымытые руки, либо плохо обработанное медицинское оборудование.
Эпидемиологические аспекты
Как мы уже обсуждали в статье о синегнойной палочке, при некотором желании и упертости эпидемиологической службы или клинического фармаколога (или команды из оных, так как каждый знает свое звено), извести неферментеров из стационара — не самая сложная задача. Было бы желание у администрации этим заняться. Что касается лечащих врачей и среднего персонала, то это тот случай, когда достаточно обработать перчатки и далее, на уровне ЦСО и утилизации отходов, правильно избавиться от контаминированого материала, и если инструментарий не одноразовый, то очистить и простерилизовать его. То есть даже на уровне обработанных (или стерильных) перчаток, касающихся только одной области пациента (другая область, если необходимо, требует смены перчаток, либо обработки рук с полным выдерживанием экспозиции, а не чуть-чуть антисептиком помазал-растер-побежал), вы уже снижаете риск контаминации оным зверьем с последующим развитием синегнойной инфекции. Про ацинетобактер будет отдельная глава в разделе «неферментеры».
С клебсиеллой все намного сложнее. Эта, не побоюсь громкого слова, зверища, живет в кишечниках всего персонала медицинских учреждений. И в первую очередь, как понятно из ее названия, поражает нижние дыхательные пути. А если персонал работает с антибиотиками, то клебсиелла еще и устойчивая ко всему арсеналу применяемых препаратов (это к вопросу о разумном ограничении доступа к препаратам резерва). Так как сама клебсиелла не имеет ножек и крылышек, то попадает в оные пути она двумя способами: или в случае аспирации, или на руках персонала и с оборудования. Иного не дано. При аспирации это будет личная дикая зверюшка пациента, в случае грязных шаловливых ручек или оборудования (например, эндоскопов) — клебсиелла, высеваемая в отделении в процессе микробиологического мониторинга. А если этот мониторинг углубленный, то напрямую покажет, какая именно хрюшка, выйдя из туалетной комнаты, не соизволила помыть руки, понадеявшись на перчатки. И нет, перчатки, даже стерильные в данном случае, не спасают, они не презерватив. Руки надо мыть и обрабатывать правильно, обязательно соблюдая технологию и экспозицию.
Как вы понимаете, истребить медицинский персонал мы не можем, поэтому и полностью очистить стационар от данной проблемы не получится. И она обязательно выскочит, стоит на секунду расслабиться, и выскочит на самом тяжелом больном, где еще умудрится смутировать в такого урода, которого не достанешь никаким антибиотиком.
На общемировом клебсиеллу тоже очень сильно боятся, и когда в 2010 году вдруг в Великобритании обнаружили штамм NDM (он устойчив вообще ко всему набору существующих антибиотиков и обозван абсолютным убийцей), паника была знатной. В результате проведенного эпидемиологического расследования, по итогам которого большая группа видных ученых стала персонами non-grata в Индии, было установлено, что данный штамм привезен оттуда и из Пакистана. Присутствие в сточных водах возбудителей, имеющих карбапенемазы (то есть это уже не внутрибольничная флора, это то, что там живет на улице) на момент проведения расследования составляла 90% по CTX-M15 и 36% по NDM. С чем связан сей факт? С безрецептурным масштабным использованием карбапенемов и… проблемами с проточной канализацией. Ее либо нет, либо ей не пользуются, а делают все по старинке. А так как земной шар оказался очень маленьким, теперь NDM-штаммы обнаруживаются по всей планете. У нас, например, очень быстро данным штаммом заселились клиники Санкт-Петербурга. И медицина перед ними бессильна. До тех пор, пока не налажен эпиднадзор, а персонал не моет руки после каждого посещения туалета.
Так как любого врага надо знать в лицо, то наиболее часто встречаемые портреты у автора тоже есть.
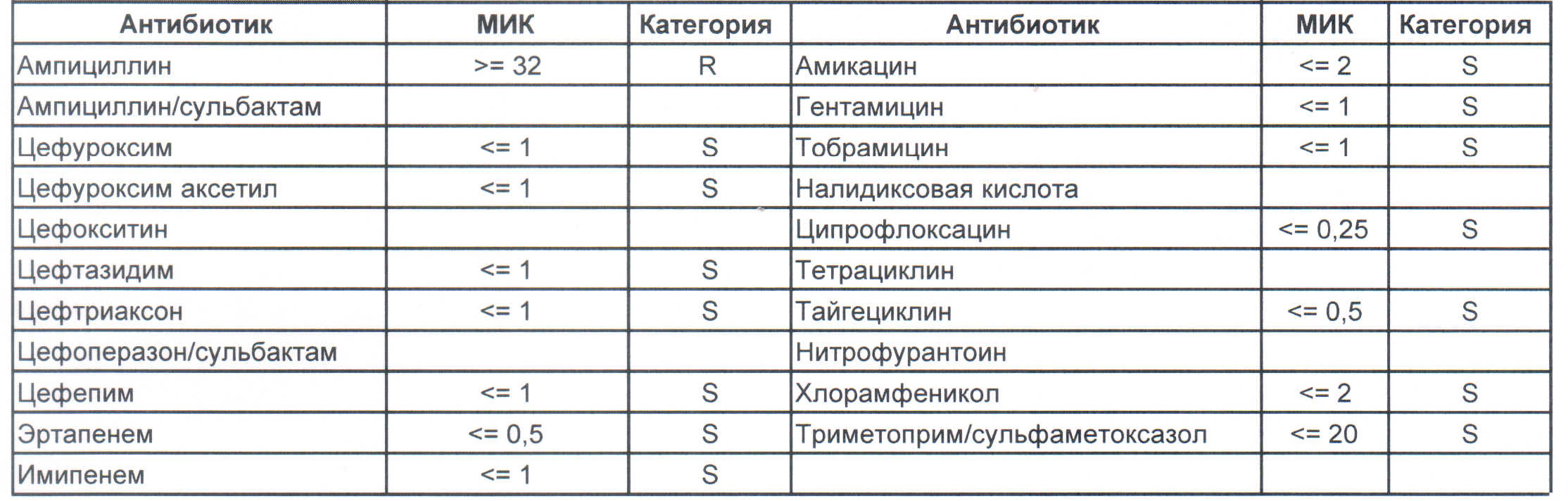
Итак, дикая и ничем ни разу не пуганная клебсиелла выглядит вот так:
Где встречается? Те самые послеродовые эндометриты, как результат плотских утех, простатиты, а также раневые инфекции после оперативных вмешательств на брюшной полости у ранее не леченных пациентов.
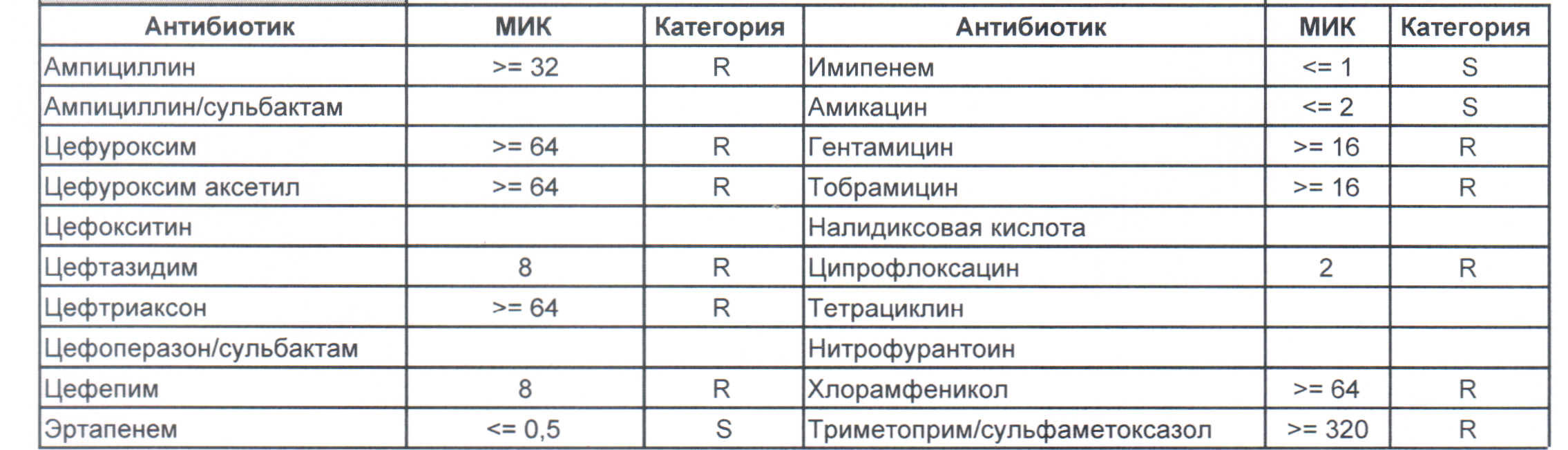
— вы можете увидеть устойчивый внутрибольничный штамм, который еще можно чем-то полечить, но это будет тяжело и дорого, проще персонал научить руки мыть и бороды брить (фекальной микрофлоры в мужских бородах в таком достатке, что единственный вариант для тех, кто хоть как-то соприкасается с ранами, данное украшение не носить или не оперировать).
На следующей картинке:
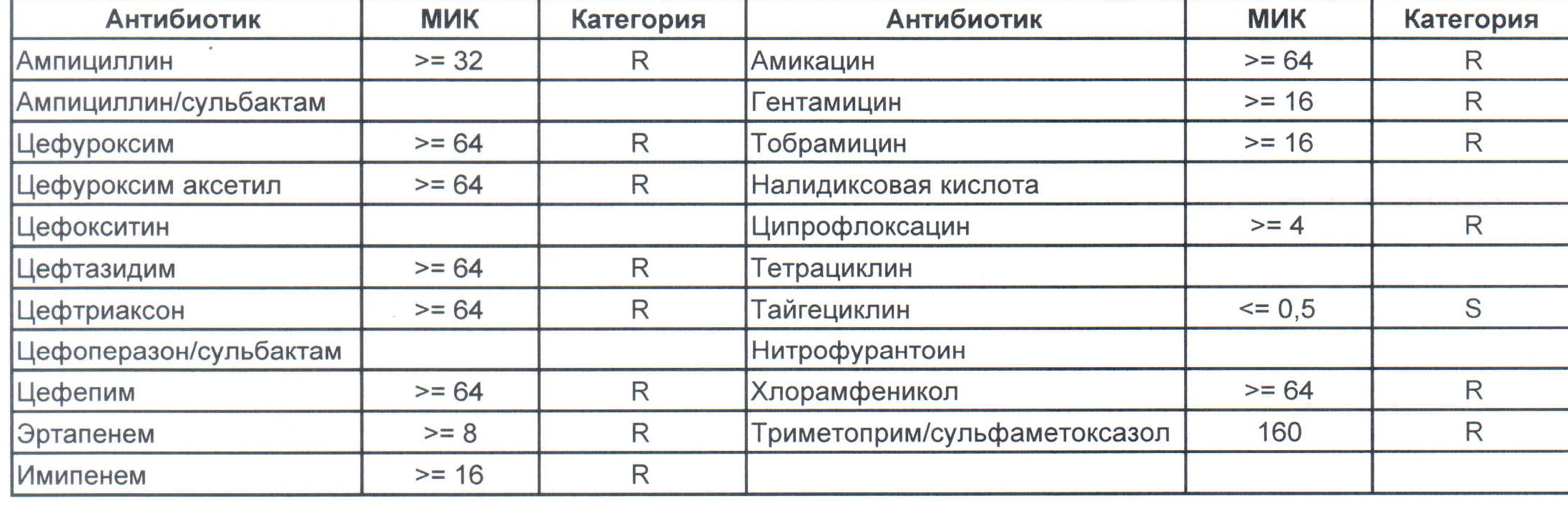
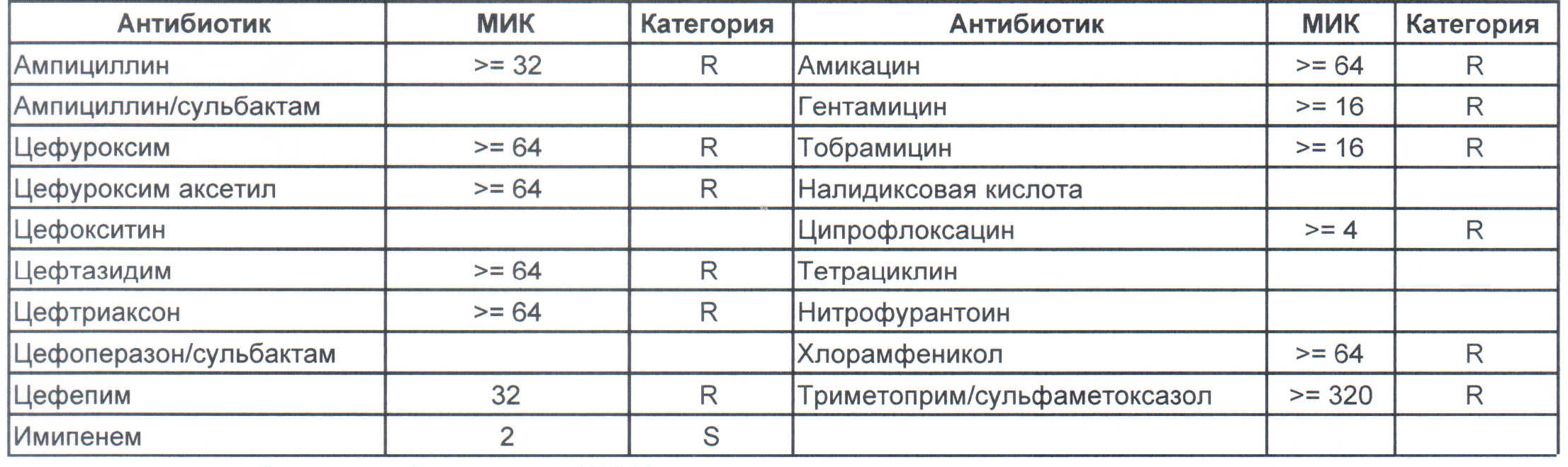
— мы видим практически неубиваемого зверя, который сам по себе вбивает тот самый последний гвоздь в гроб пациента. Но как же Тигециклин, спросите вы. Отвечу — тигацил является бактериостатиком, и пока он наберет необходимую силу, пациента уже отнесут и закопают. Но даже это еще не предел. Предел на следующем рисунке, и нет, Имипенем при указанной MIC уже бессилен:
Как вы понимаете — эти два зверя являются абсолютными убийцами, против которых в данный момент медицина бессильна полностью. И именно такое зверье живет в стационарах без микробиологического мониторинга и систем противостояния в виде эпидемического надзора. Именно эти звери убивают самых тяжелых пациентов, если каким-то образом (руки персонала или плохо обработанное оборудование) в них попали. Но что хуже всего, эти штаммы способны передавать свои факторы устойчивости другой грамотрицательной флоре, например, кишечным палочкам, а потому пациенты, инфицированные такими клебсиеллами, должны быть полностью изолированы и карантинизированы. Спасти их, скорее всего, не получится, но хотя бы всех остальных оградите от инфицирования и последующего летального исхода, да и сами такую зверюшку не подцепите (как вы помните «врач — это диагноз», так не будем его себе усложнять).
Чем лечить?
Дикая клебсиелла отлично лечится препаратами группы цефалоспоринов третьего ряда.
А вот внутрибольничную можно побороть, только четко понимая, с чем вы имеете дело, и обычный диско-дифузионный метод диагностики тут не поможет. Нужны автоматизированные системы с определением MIC. Но во главе угла все равно стоит инфекционная безопасность пациентов. Коллеги! Автор понимает, что выглядит «городской сумасшедшей», коим в свое время был объявлен Земмельвейс, но он вас умоляет — мойте руки после посещения туалета и мойте их правильно. Вам это ничего не стоит, а пациенты выживут. Ничего более эффективного против внутрибольничных клебсиелл пока не придумано. А эпидемиологи ваших учреждений будут проводить свои работы по контролю и дезинфекции отделений и целых зданий. Так получилось, что именно эту королеву ВБИ мы, врачи, медсестры и младший персонал, носим исключительно в себе. Берегите себя, своих близких и своих пациентов, тем более в это нелегкое для отечественной медицины время, с угрозой введения врачебных статей в УК. Клебсиелла — это почти всегда чистая ятрогения. Повторюсь — берегите себя и мойте руки.
Симптомы клебсиеллёзов
В летний период становятся актуальны заболевания вызванные инфекционными агентами.
Особенно активны микроорганизмы семейства энтеробактерий – грамотрицательные, палочкообразные, с жгутиками для передвижения и прикрепления, факультативные анаэробы: кишечная палочка, сальмонелла, клебсиелла и др. Так, клебсиелла – klebsiella, может существовать в почве, воде, месяцами оставаясь жизнеспособной, сохраняется на пище и пыли.
Клебсиеллы могут попасть в организм через желудочно-кишечный тракт, с плохо вымытых рук, овощей и фруктов, с водой, с почвой. Однако, этот микроорганизм входит в группу условно-патогенной микрофлоры и определяется у абсолютно здоровых детей и взрослых, считается одним из элементов нормальной флоры кишечника.
При этом, клебсиелла является одной из самых распространённых внутрибольничных инфекций, т.к. она устойчива к действию факторов окружающей среды, высоким температурам. Хотя, за несколько минут она гибнет от дезинфектантов, а при очень высоких температурах через 1-1,5 часа. При несоблюдении надлежащих правил гигиены, санитарных норм в помещениях, встречаются случаи заражения новорожденных клебсиеллой в роддомах. Малыш постоянно плачет и не может заснуть, его беспокоят колики и частый понос. А причина — клебсиелла – бактерия, устойчивая к губительному действию внешней среды, покрытая плотной капсулой.
Факторы развития клебсиеллеза
Клебсиеллы относятся к одному семейству с бактериями рода Serratia и Enterobacter. Этими возбудителями, особенно Serratia, обладающий наибольшей лекарственной устойчивостью, обусловливаются вспышки инфекции в стационарах, в связи с загрязнением ряда медикаментозных средств, лекарственных растворов, применяемых в терапии органов дыхания. Их трудно, но можно дифференцировать только с помощью специальных проб. Klebsiella Enterobacter и Serratia, вызывающие внутрибольничную пневмонию, инфекцию мочевого тракта, бактериемию, обладают различной чувствительностью к противомикробным препаратам.

Если защита организма человека по какой то причине ослаблена: снижен общий иммунитет, часто грипп, ОРВИ, применение антибиотиков, употребление загрязненных, некачественных продуктов, сахарный диабет, алкоголизм и др., клебсиелла начинает активно размножаться, выделять токсины, вызывая эндотоксимию и воспалительные процессы в разных органах. Развиваются такие заболевания, как воспаление легких, воспалительные заболевания мочевыводящих путей, менингит, конъюнктивит, кишечные инфекции, сепсис и достаточно редкие болезни – озена (зловонный насморк), риносклерома.
Наиболее часто клебсиелла вызывает пневмонию и поражение кишечника. У взрослых людей чаще встречается пневмония, вызванная палочкой Фридлендера. В связи с особенностью иммунитета новорожденных и недостаточностью у них нормальной микрофлоры на коже, в дыхательных путях и особенно в кишечнике — клебсиелла — Klebsiella oxytoca — чаще вызывает поражения желудочно-кишечного тракта — толстого кишечника.
Симптомы клебсиеллы (клебсиеллёза) в ЖКТ у грудничков
Симптомы клебсиеллы у малышей схожи с симптомами дисбактериоза: вздутие, метеоризм, колики, срыгивание. Но чаще проявляются — жидким стулом со слизью, кровью и резким запахом, повышением температуры, лихорадкой, болями в животе и сильным обезвоживанием организма. В зависимости от того, какой иммунитет у малыша, течение заболевания может протекать как в лёгкой форме, так и грозить тяжелыми инфекционными осложнениями. Если клебсиелла в организме быстро размножается, выделяет токсины, нарастает интоксикация, обезвоживание, то заболевание может проявиться в течение нескольких часов и потребует срочной госпитализации ребенка.
Поэтому, при любом расстройстве стула, необходимо обратиться к врачу, сдать кал ребёнка на анализ, пройти обследование, чтобы точно выявить, какие именно бактерии вызвали изменение состояния ребёнка. Большую роль в восстановлении иммунитета и нормальной микрофлоры у новорожденного играет грудное вскармливание. При высокой обсеменённости клебсиеллой и тяжёлой форме заболевания, лечении ребенка в больнице, назначают сложную терапию с применением антибиотиков. Если заболевание грудничка протекает в лёгкой форме, то для коррекции микрофлоры кишечника назначают пробиотики. Синбиотики – Нормофлорины Л и Б – обладают активным противовоспалительным, антисептическим и питательным действием, что важно при клебсиеллёзной инфекции. Ребенок может чувствовать себя нормально, а при обследовании находят в анализах повышение количества клебсиелл. Тогда препараты с лакто- и бифидобактериями назначают для вытеснения излишнего количества клебсиеллы, повышения иммунитета, улучшения собственной полезной микрофлоры.
Симптомы клебсиеллы в других органах и системах
Если клебсиеллы попадают в мочевыделительную систему, то они способны вызывать уретрит, пиелонефрит, со стойким рецидивирующим течением, плохо поддающимся терапии и часто измененной чувствительностью к антибиотикам. В редких случаях клебсиеллёза, возможно такое осложнение, как – озена — зловонный насморк, с поражением слизистой носа, образованием гнойных, болезненных, кровоточащих корок.
Симптомы и признаки инфекций мочевыводящих путей, желчного пузыря и в брюшной полости, вызываемых клебсиеллами, не отличаются от симптоматики, обусловленной кишечной палочкой. Развиваются они чаще у больных сахарным диабетом и у пациентов, получающих антимикробные препараты, к которым устойчив возбудитель заболевания. Клебсиелла является также важным этиологическим фактором септического шока.
Клебсиелла известна как фактор развития легочных заболеваний, однако, среди причин, вызывающих бактериальную пневмонию, имеет около 1% всех случаев. Встречается преимущественно у мужчин в возрасте старше 40 лет, с хроническими бронхолегочными заболеваниями, больных сахарным диабетом и лиц с алкоголизмом. У пожилых людей, грамотрицательные бактерии заселяют ротоглотку и могут распространиться по дыхательному тракту, вызывая пневмонию или гнойный бронхит.
Клинические симптомы клебсиеллёзной пневмонии сходны с проявлениями при пневмококковой пневмонии, но чаще характеризуются более тяжелым течением: внезапным началом, ознобов, стойким повышением температуры тела, продуктивным кашлем, иногда с прожилками крови и резким запахом, с сильными плевральными болями, появлением одышки. Больные часто находятся в прострации и бредовом состоянии, за счет интоксикации. Чаще всего очаг воспаления располагается в правой верхней доле легкого, но может быстро прогрессировать, если лечение не проводится и распространиться с одной доли на другую. Появляются цианоз и одышка, могут возникнуть желтуха, рвота, диарея. Выявляется, при обследовании, образование плеврального выпота, уплотнение легочной ткани, или некротизирующая пневмония, с быстрой кавернизацией. На фоне интоксикации определяется снижение количества лейкоцитов в периферической крови, а не повышение, как при воспалении. Гораздо чаще наблюдаются абсцессы и эмпиемы легких. Это объясняется способностью клебсиелл вызывать деструкцию ткани. Не всегда выявляются характерные признаки при рентгеновском обследовании: уменьшение объема легкого, его уплотнение, эмфизематозные изменения. При медленном прогрессировании инфекционного воспалительного процесса может развиться хронический некротизирующий пневмонит, напоминающий туберкулез, с продуктивным кашлем, слабостью, выраженной анемией.
Лечение клебсиеллезов
Лечение заболеваний, вызванных клебсиеллой, зависит от локализации и выраженности патологического процесса. Антибиотики назначают в тяжелых случаях по чувствительности, при легком течении или только обнаружении в анализах повышения клебсиелл — не применяют. Обязательно используют разнообразные препараты, восстанавливающие кишечную микрофлору.
Как правило, антимикробную терапию рекомендуют начинать еще до получения результатов посева и определения лекарственной чувствительности к антибиотикам. В этом случае биокомплексы Нормофлорины, содержащие продукты жизнедеятельности живых лакто- и бифидобактерий с активным антисептическим, противовоспалительным действием, оказывают лечебный эффект при клебсиеллёзах, что доказано научными исследованиями и многолетней практикой, как у новорожденных, беременных, кормящих, так и взрослых и пожилых.