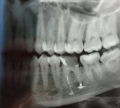
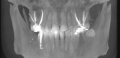
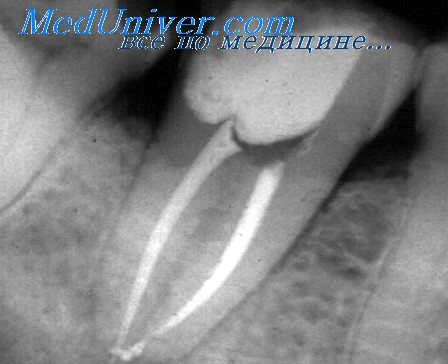
Если пломбировочный материал вышел за пределы канала зуба что делать
Под корень зуба попал пломбировочный материал
Добрый день! Если при пломбировки зуба доктор засверлил челюстную кость и под корень зуба попал пломбировочный материал, после чего чувствую дискомфорт и немного припухлость щеки. Это реально, мне доктор говорит, что со временем рассосется этот пломбировочный материал из кости. Уже месяца 3 прошло с момента пломбирования данного зуба. Сколько времени нужно ждать чтобы все рассасалось? Спасибо заранее!
Здравствуйте. Запломбировали каналы, паста вышла за верхушку корня, врач сказал это не страшно. Пока ничего не болит. Немного неприятно жевать на этом зубе, но так было и до лечения. Есть ли повод беспокоится?
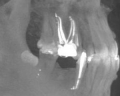
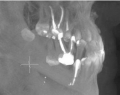
Лечила канал 5 зуба, вышли за корень и оставили под гайморовой пазухой пломбировочный материал. Чем это опасно и нужно ли удалять пломбировочный материал, врач говорит рассосётся. Хотя врач и сама не знает какой это материал. Зуб однозначно на удаление. Корень рассверлили весь.
Необходимо провести компьютерную томографию зуба. Если материал заведен в гайморову пазуху, есть риск возникновения хронического гайморита. Так же по данному исследованию можно уточнить качество лечения корневых каналов зуба и дальнейшую тактику действий.
Лечили канал (верхний 5-й зуб), кальций вышел за верхушку и сейчас в пазухе. Зуб болит. Рассосется ли кальций и как уберечься при дальнейшем пломбировании постоянными материалами, чтоб и они в пазуху не попали? Заранее спасибо за ответ.
В идеале врач должен проводить эндодонтию под микроскопом, с постоянным контролем процесса по рентгенограмме, определять рабочую длину канала с помощью специального аппарата апекслокатора. Гарантировать, что кальций рассосется невозможно, такие исследования проводились, даже с положительной динамикой, но не 100 % случаев, за ним следует наблюдать в динамике.
Статьи
Пломба вышла под корень зуба: причины, симптоматика, удаление
Иногда во время эндодонтического лечения случается так, что за пределы корня выходит излишек пломбировочных материалов, несмотря на их качество и широкие возможности на сегодня контролировать точность заполнения каналов. Для предупреждения развития осложнения вследствие чрезмерной пломбировки после лечения зуба рекомендуется сделать рентген-контроль. Снимок позволяет стоматологу выявить излишки пломбы, в случае выхода ее за верхушку корня, и принять решение, как действовать дальше.
Выведение пломбировочного материала за пределы зуба может быть обусловлено сложностью определения длины корневого канала, некорректным подбором штифта, отсутствием апикального упора и другими причинами. В любом случае попадание в периодонт материала недопустимо, так как это уже инородное вещество. Попробуем разобраться, насколько опасен выход пломбы из канала и что с этим делать.
Факторы, определяющие серьезность последствий перепломбировки
Если после лечения каналов зуб болит при надавливании, возможно дискомфорт связан с выходом цемента или гутаперчи за пределы корня. Интенсивность боли зависит от химического состава и количества инородного вещества в прилежащих тканях.
Не страшно, если вышла из канала лечебная паста – материал способен рассасываться. Конечно, зуб может беспокоить и очень даже сильно. Но со временем боль утихнет, при условии, что специалист нашел и качественно пролечил все корневые каналы. Плохо, если произошел выход большого объема пломбировочного материала. Наряду с механическим воздействием, пломба может провоцировать химическое раздражение тканей зубочелюстного аппарата. К тому же она не рассасывается.
Вместе с тем, многие люди ходят с подобными «сюрпризами», даже и, не подозревая об их существовании. Обычно это пациенты, с запломбированными 20-30 лет назад каналами, когда в эндодонтии повсеместно использовалась пломбировочная паста, но еще не знали об эффективных инструментах для контроля лечения (апекслокаторах). И доктор вынужден был наталкивать в канал, как можно больше цемента.
Важно: Если спустя много лет на КТ и рентгене обнаружилось инородное вещество под зубным корнем, однако при этом нет кисты и воспалительного процесса, а зуб вообще не беспокоил и не беспокоит, трогать его не стоит. Но когда пациент жалуется на боли либо рентген-снимок демонстрирует воспаление вокруг вышедшего материала, от пломбы в десне придется избавляться хирургическим путем.
Клинику обуславливают анатомические особенности челюстей. Выход материала во время лечения пульпитов случается, как снизу, так и сверху. В периодонте с деструктивными изменениями введение инородного вещества провоцирует обострение хронических процессов, проявляющихся выраженной симптоматикой – болью, повышенной температурой, отеком слизистых тканей, нагноением.
При пломбировании верхних премоляров и моляров излишки пломбы чаще всего попадают в верхнечелюстной синус либо под слизистую пазухи, вызывая гайморит с полным букетом признаков данной патологии. Интенсивность реакции зависит от наличия/отсутствия патологических процессов в пазухе до введения, а также от агрессивности вещества. Цемент в пазухе продолжительное время может не беспокоить. Однако ряд определенных факторов, включая ослабление иммунных сил, переохлаждение, ОРВИ и даже банальное переутомление, способны активировать воспалительный процесс.
При лечении нижних премолярных и молярных единиц существует риск заброса цемента, как в нижнечелюстной канал, так и в зону ментального отверстия, что приводит к синдрому онемения подбородка и губы с определенной стороны. Степень патологических изменений в нервных волокнах зависит от химической активности вещества и продолжительности его локализации в области альвеолярного нерва.
Хирургическое удаление пломбы из десны
При показаниях суть операции сводится к отслаиванию слизисто-надкостного кусочка в месте выведения материала. Процедура проходит под проводниковой анестезией. Если вещество определяется в мягких структурах либо под слизистой, после надреза инкапсулированную пломбу извлекают из-под надкостницы.
Зависимо от локализации материала, по его проекции может вскрываться наружная кортикальная пластинка. При этом пломба, находящаяся в альвеолярной кости, частично выпиливается вместе с твердой тканью, а остатки инородного вещества выскабливаются. Чем раньше извлечь тело из области нижнечелюстного нерва, тем легче будет проходить реабилитация и быстрее возвратится чувствительность.
В верхнечелюстной пазухе удаляют не только материал, но и полипозную слизистую вокруг. При серьезных деструктивных изменениях оперативное вмешательство предполагает радикальную гайморотомию.
Ошибки и осложнения, возникающие на этапах эндодонтического лечения
Современная эндодонтия в большинстве случаев гарантирует высокую эффективность лечения пульпита и периодонтита. Однако нарушение алгоритма воздействий или клинических протоколов может способствовать развитию ошибок и осложнений.
Для оценки качества эндодонтического лечения чрезвычайно важно регулярное клиническое и рентгенологическое обследование.
По мнению Европейского эндодонтического общества, оценка результатов лечения корневых каналов должна выполняться в течение 1 года после лечения и далее по необходимости. О высоком качестве терапии свидетельствуют следующие результаты: отсутствие боли, отека и иных симптомов, отсутствие изменений в пазухах, сохранение функции зуба и рентгенологическое подтверждение наличия нормальной периодонтальной щели вокруг корня. Неравномерное расширение может рассматриваться как исход заболевания — рубцовые изменения тканей.
Причинами осложнений после пломбирования корневых каналов могут быть ошибки, допускаемые на этапах эндодонтического лечения.
1. На подготовительном этапе:
2. В процессе механической обработки корневого канала:
3. В процессе пломбирования корневого канала:
Инфицирование корневого канала
Рис. 1. Лечение пульпита с применением коффердама.
Ошибки в создании доступа к устьям корневых каналов
Рис. 2. Неполное раскрытие полости зуба.
Рис. 3. Некачественная обработка стенок полости.
Кажущаяся «экономия» твердых тканей зуба в процессе формирования полости может привести к некачественному эндодонтическому лечению.
Вместе с тем чрезмерное, излишнее удаление тканей вызывает снижение устойчивости зуба к механическому воздействию.
Мерой профилактики подобной ошибки является формирование правильного доступа, который характеризуется отсутствием нависающих краев и прямолинейностью стенок полости, которые должны быть ровными, без шероховатостей и зазубрин.
Травмирование корневой пульпы
Рис. 4. Гипертрофированная десна препятствует обзору полости.
Рис. 5. Лечебная прокладка над устьями каналов.
Избежать данного осложнения возможно путем тщательного препарирования кариозной полости с полным иссечением измененного дентина и последующим осторожным удалением крыши пульповой камеры.
Перфорация дна и стенок полости зуба
Может произойти в ходе поиска устьев корневых каналов и их расширения; при плохом обзоре дна полости зуба в результате неадекватного формирования доступа к корневым каналам.
Рис. 6. Пигментация дентина и остатки пасты на дне полости.
В ряде случаев причинами перфорации становятся следующие факторы: недостаточное или, напротив, чрезмерное расширение полости зуба; проведение эндодонтического лечения через искусственную коронку. Недостаточное знание анатомических особенностей, таких как смещение оси зуба и уменьшение высоты коронки вследствие ее значительного стирания, способствует совершению ошибок.
Профилактическими мерами перфорации стенок полости зуба являются рациональное иссечение твердых тканей, адекватное давление на бор в процессе препарирования, верное его направление и четкий контроль глубины введения вращающегося инструмента.
Неполное удаление корневой пульпы допускается в тех случаях, когда не обеспечен адекватный доступ к устьям каналов либо последние недоступны по причине расположения в них дентиклов. Причиной может явиться недостаточное расширение устьев каналов или неправильное определение рабочей длины. Анатомические особенности строения корней также могут стать фактором плохой проходимости канала для инструментов. Нарушение техники работы, например удаление тканей пульпэкстрактором с разрывом сосудисто-нервного пучка, неполное удаление корневой пульпы, приводит к кровотечению из канала, что препятствует выполнению дальнейших эндодонтических вмешательств.
Обтурирование просвета канала дентинными опилками проявляется невозможностью повторного введения эндодонтического инструмента малого размера на всю рабочую длину. Причиной является скопление в просвете канала дентинных опилок и их уплотнение. Попытка с усилием заново пройти канал может повлечь за собой выталкивание продуктов механической обработки корневого канала (эндолубриканты, дентинные опилки, остатки пульпы и др.) за пределы апикального отверстия, что может вызвать боли после эндодонтического лечения.
Подобное осложнение предупреждается путем осторожного прохождения канала до апикального сужения инструментами малого размера после каждого второго шага, а также промывания просвета канала растворами.
Образование апикального расширения (эффект «воронка-зубцы» (Zipping) чаще всего имеет место в искривленных каналах. Во время обработки канала соскальзывание кончика инструмента при вращении приводит к так называемому эффекту «воронка-зубцы». Причиной является использование негибких файлов большого размера, которые не могут повторять форму канала. Возможно блокирование просвета канала дентинными опилками. Значительно возрастает риск создания апикального расширения при работе с файлами, имеющими агрессивную верхушку.
Чрезмерное продольное расширение канала в средней трети по внутренней кривизне (Stripping) встречается при механической обработке изогнутых корневых каналов. Причины могут быть следующие: использование жестких, негибких файлов; механическая обработка без учета толщины стенок каналов, а также недооценка степени кривизны корня.
Вследствие избыточного удаления дентина в области внутренней кривизны корня не только снижается устойчивость зуба к механическому воздействию, но и существует реальный риск продольной перфорации стенки корневого канала.
Разрушение анатомического (физиологического) сужения происходит при неправильном определении рабочей длины. Другая причина — некоторое уменьшение в процессе выпрямления канала его рабочей длины. Если дальнейшая обработка канала производится на прежнюю рабочую длину, разрушение физиологического сужения неизбежно.
Профилактика данного осложнения заключается в точном определении рабочей длины и ее коррекции в процессе механической обработки искривленного корневого канала.
Перфорации стенок корневого канала встречаются чаще всего при инструментальной обработке изогнутых корней.
Перфорации устьевой и средней трети образуются в основном при удалении из канала пломбировочного материала в процессе создания ложа для анкерного штифта, а также при вкручивании последнего в канал.
Апикальные перфорации могут наблюдаться при работе недостаточно гибкими вращающимися инструментами в труднопроходимых, изогнутых каналах. Подобное осложнение возможно от приложения чрезмерного давления во время механической обработки ручными инструментами, при попытке с усилием пройти канал. Причина латеральной перфорации — прохождение искривленного канала эндодонтическим инструментом с агрессивной верхушкой без предварительного изгиба.
Рис. 7. Излишнее препарирование и перфорация стенки первого моляра.
Перелом инструмента в корневом канале
Рис. 8а. Введение изогнутого файла.
Рис. 8б. Отлом инструмента в корневом канале.
Профилактика поломки инструмента заключается в строгом соблюдении режима работы, использовании инструмента по показаниям. Необходимо учитывать последовательность применения инструментов. В ходе механической обработки рекомендуется использование эндолубрикантов.
Рис. 9а. Обтурирование корневых каналов: качественное.
Рис. 9б. Обтурирование корневых каналов: неполное.
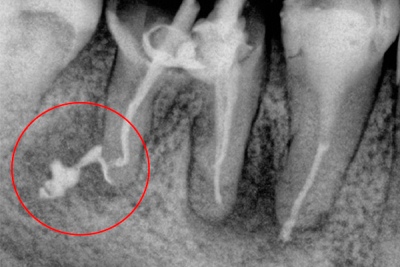
Рис. 10. Выведение значительного объема силера за апекс.
Выведение пломбировочного материала за пределы апикального отверстия наблюдается в случае использования большого количества силера, а также в результате избыточного давления в процессе конденсации пломбировочного материала в корневом канале.
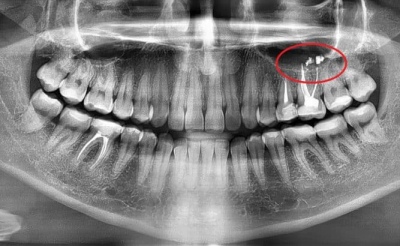
Рис. 11. Выведение гуттаперчевого штифта за верхушку корня.
Рис. 12. Латеральная конденсация штифтов.
Меры профилактики: контроль рабочей длины на всех этапах эндодонтического лечения; грамотное формирование корневого канала; сохранение целостности анатомического (физиологического) сужения.
Если выведение небольшого количества силера за пределы апикального отверстия может не вызывать проблем, поскольку он достаточно быстро резорбируется, то выведенная за верхушку гуттаперча, которая сама по себе биологически инертна, способна длительно поддерживать воспаление в тканях апикального периодонта, являясь механическим раздражителем.
Продольный перелом корня возможен в процессе латеральной конденсации гуттаперчевых штифтов и является следствием чрезмерного истончения стенок корневого канала в процессе механической обработки. Кроме того, продольный перелом корня может наблюдаться при сильном боковом давлении на спридер в процессе конденсации гуттаперчевых штифтов.
Меры профилактики — оценка состояния твердых тканей корня зуба, их толщины, а также совершенствование мануальных навыков и приложение адекватных усилий в процессе конденсации гуттаперчевых штифтов.
Боли после эндодонтического вмешательства
Могут быть обусловлены раздражающим действием продуктов механической обработки корневого канала (опилки корневого дентина, остатки пульпы, микроорганизмы), которые выталкиваются за пределы апекса в процессе инструментальной обработки канала. Причиной боли может стать корневой силер, выведенный в ткани апикального периодонта. В данном случае болевые ощущения носят кратковременный характер (от 3 до 14 дней) и могут проходить самостоятельно без какого-либо воздействия.
Особую проблему представляет боль, которая носит продолжительный характер (от нескольких месяцев до нескольких лет) и не устраняется при использовании лекарственных средств и физиотерапевтических мероприятий.
Одной из причин возникновения длительной боли являются последствия применения витального метода лечения пульпита в одно посещение, что связано с невозможностью воздействия на дельтовидные и дополнительные канальцы, которые недоступны для механической обработки. В результате остаются обрывки инфицированной пульпы, которые впоследствии могут стать источником хронической инфекции.
Следующим поводом продолжительных болевых ощущений может послужить выведение за апекс гуттаперчи.
Причинами некачественного эндодонтического лечения могут служить ошибки, допущенные врачом в процессе выполнения манипуляций. Так, неточное определение рабочей длины приведет к травме периапикальных тканей либо неполному удалению путридных масс из канала. Некачественная механическая и медикаментозная обработка, а также избыточное препарирование способствуют перемещению микроорганизмов в периодонт. Неполное обтурирование корневого канала, равно как и чрезмерное пломбирование могут вызвать воспаление тканей периодонта уже после постановки постоянной пломбы. Индивидуальная реакция может развиваться при непереносимости составных частей корневого наполнителя либо избыточном пломбировании.
Заключение
Показаниями к повторному эндодонтическому лечению являются жалобы пациента на периодические боли, чувствительность при накусывании, наличие свищевого хода, отечность по переходной складке. При рентгенологическом исследовании могут выявляться незапломбированные дополнительные канальцы или некачественная обтурация основного канала, в том числе с наличием инородного тела. Обнаружение на рентгенограмме деструкции в периапикальной области (отсутствует положительная динамика или нарастает процесс резорбции костных структур после пломбирования канала) свидетельствует о необходимости повторного лечения.
Сведения об авторе
Луцкая Ирина Константиновна, д. м. н., профессор, заведующая кафедрой терапевтической стоматологии БелМАПО, Беларусь, Минск
Lutskaya I.K., dms, professor, Head of the Department of Therapeutic Dentistry Belorussian Medical Academy of Postgraduate Education, Belarus, Minsk
Минск, ул. Киселева, 32
Errors and complications arising at the stages of endodontic treatment
Аннотация. Нарушение алгоритма воздействий или клинических протоколов может способствовать развитию ошибок и осложнений в эндодонтическом лечении. В статье автор перечисляет ошибки, возникающие на этапе эндодонтического лечения, причины осложнений, а так же приводит меры профилактики для их предотвращения.
Annotation. Violation of the impact algorithm or clinical protocols may contribute to the development of errors and complications in endodontic treatment. In the article, the author lists the errors that occur at the stage of endodontic treatment, the causes of complications, and also gives preventive measures to prevent them.
Ключевые слова: эндоднотия; периодонтит; пульпит; корневой канал; пульпа
Key words: endodnotia; periodontitis; pulpitis; root canal; pulp
Если пломбировочный материал вышел за пределы канала зуба что делать
В случае, если гангрена пульпы сопровождается процессом рассасывания костной ткани в околоверхушечной области, выход пломбировочного материала за пределы корня может быть настолько распространенным, что он почти заполнит полость резорбции. Выход пломбировочного материала в небольшом количестве также может быть достаточен для того, чтобы в околоверхушечной области образовался патологический очаг, сопровождающийся болью или же незначительной отечностью. В упомянутых случаях показан кюретаж околоверхушечной области. Разрез и образование лоскута производятся по методу, описанному в статьях «Резекция верхушки корня».
Затем в области верхушки на лицевой стенке лунки начинают выдалбливание долотом и молотком, после этого хирургической фрезой делают отверстие такой величины, которая соответствует размерам рассасывания костной ткани, определяемого на рентгеновском снимке. В случае большой области рассасывания пломбировочный материал удаляют ложкой соответствующих размеров. При небольшой же полости пользуются экскаваторами Блэка или Майфера, удаляют и патологическую грануляционную ткань. Если при вскрытии лицевой стенки нет достаточного оттока гнойного содержимого, после кюретажа в полость засыпают порошок хлороцида.
Края раны соединяют узловатыми швами. Если при трепанации лицевой стенки из отверстия опорожняется гнойный эксудат, то после операции полость промывают 10% раствором гипероля. Рана не зашивается, а дренируется турундой, смоченной йодоформом, которую удаляют через 48 часов. При удалении пульпы под инфильтрационной анестезией и одновременном пломбировании корня пломбировочный материал может попасть в полость носа или верхнечелюстную пазуху, а в случае же нижнего второго малого коренного зуба — в канал нижней челюсти. Симптомом этого является боль.
В случае верхних и нижних центральных зубов нужно трепанировать здоровую костную ткань над верхушкой, чтобы пломбировочный материал можно было удалить из губчатой костной ткани без остатка. Во время операции удобен экскаватор Майфера. Удаление пломбировочного материала, попавшего в гайморову полость, осуществляют путем гайморотомии с одновременной резекцией верхушки корня.
Образование свищей, появляющихся на лице и реже — шее,—результат хронического воспалительного процесса кости с распространением на мягкие ткани. Введя пуговчатый зонд в свищевой ход, попадают в полость рассасывания, образовавшуюся в костной ткани. Через этот ход выделяется большее или меньшее количество гнойного эксудата. Соответственно ходу свища кожа в различной степени втягивается и срастается с подлежащими и окружающими тканями. Сращивание кожи вызывается плотной волокнистой тканью, образовавшей ход свища, которая от поверхности кожи распространяется до надкостницы через мягкие ткани лица, реже — шеи и плотно прилегает к надкостнице.
При обследовании со стороны рта через слизистую оболочку переходной складки хорошо прощупывается тяж, состоящий из плотной ткани, идущий от поверхности кожи до поверхности кости. На внутриротовом рентгеновском снимке, а при необходимости и на внеротовом снимке (в случае большой кисты нижней челюсти) может быть выявлен тот костный процесс, который вызвал образование свища. По принятой в Венгрии номенклатуре, костный процесс может быть:
а) хроническим околоверхушечным абсцессом;
б) диффузным околоверхушечным оститом;
в) радикулярной или фолликулярной кистой, носящей характер хронического воспаления;
г) хроническим перикоронитом ретинированного нижнего восьмого зуба с ретромолярным или краевым рассасыванием кости.
Свищи могут появиться на коже лица, реже — шеи, распространяясь от подглазничной области до подъязычной кости. Их характерная локализация:
в случае процесса, начавшегося от нижних центральных зубов — в области подбородка;
соответственно нижним малым и большим коренным зубам — в нижней части щеки;
при нижнем восьмом зубе — соответственно переднему краю жевательной мышцы, точно так же в нижней части щеки, реже — на шее;
в случае же процесса, начавшегося от верхних резцов, кожные свищи бывают у крыла носа;
в случае верхнего клыка — под нижнеглазничным краем; начавшись от верхних малых и больших коренных зубов, они наблюдаются в верхней части щеки, вдоль нижнего края скуловой кости.
Процессы, связанные с образованием на коже свищей дентоальвеолярного характера нужно отличать от актиномикоза, а свищи, образующиеся под нижней челюстью, — от туберкулезного творожистого лимфаденита.
Об их дентоальвеолярном происхождении свидетельствуют изменения, видимые на рентгеновском снимке в околоверхушечной, околокорневой и околокоронковой областях. При актиномикозе тоже образуется свищ на коже, но пока процесс не запущен, на рентгеновском снимке челюсти изменения не наблюдаются. При запущенном процессе характерно образование большего числа свищей. В случае туберкулезного творожистого лимфаденита также наблюдается образование свищей на коже. На рентгеновском снимке костные структуры не изменены, однако в других областях (как правило — в легких) имеется туберкулезный процесс.
При хирургическом лечении свищей основное — ликвидация костного воспалительного процесса, поддерживающего образование свища.